Как уберечься от полиомиелита

ЧТО ТАКОЕ ПОЛИОМИЕЛИТ
Полиомиелит – это острое инфекционное заболевание, которые вызывает поражение нервной системы.
КАК ПЕРЕДАЕТСЯ ПОЛИОМИЕЛИТ
Дикий полиовирус попадает в организм через рот с водой или пищей, которые были загрязнены фекалиями зараженного лица. Вирус размножается в кишечнике и выделяется с фекалиями зараженного лица, через которые он может быть передан другим людям. Поэтому крайне важно научить ребенка соблюдать меры гигиены и не забывать соблюдать их самим.
ЧЕМ ОПАСЕН ПОЛИОМИЕЛИТ ДЛЯ РЕБЕНКА
Полиомиелит вызывает тяжелые последствия:
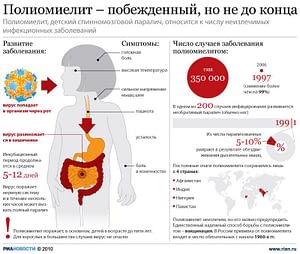
- у одного из 200 человек, зараженных полиомиелитом, наступает необратимый паралич, чаще всего – паралич ног;
- 5%-10% парализованных умирают при параличе дыхательных мышц, вызванном вирусом.
.png)
.png)
СИМПТОМЫ ПОЛИОМИЕЛИТА У РЕБЕНКА
Симптомы полиомиелита очень схожи с другими заболеваниями, и в этом его коварность. Полиомиелит может начинаться как обычное ОРЗ или отравление. Первоначальные симптомы полиомиелита:
- высокая температура
- усталость
- головная боль
- рвота
- ригидность затылка
- боль в конечностях.
КТО В ГРУППЕ РИСКА ЗАРАЖЕНИЯ ПОЛИОМИЕЛИТОМ
Несмотря на то, что в основном полиомиелит поражает детей в возрасте до 5 лет, в случае эпидемии полиомиелита в Украине могут пострадать и взрослые, которые не были привиты в детстве.
ЛЕЧЕНИЕ ПОЛИОМИЕЛИТА У РЕБЕНКА
К сожалению, лечения от полиомиелита не существует. Единственное средство от полиомиелита – это вакцинация детей. Оральная полиовакцина (ОПВ) – безопасная и эффективная вакцина, обеспечивающая необходимую защиту детей от полиомиелита. Если ребенок получает все необходимые прививки от полиомиелита, она защищает его пожизненно.
МНЕНИЕ ЭКСПЕРТА ПО ПОВОДУ ПРИВИВОК ОТ ПОЛИОМИЕЛИТА

Есть заболевания, от которых обязательно необходимо прививать детей, так как последствия в случае болезни будут намного тяжелее, вплоть до инвалидизации ребенка. Обязательными являются прививки от дифтерии, коклюша, столбняка, кори и полиомиелита.
Безусловно, рост полиомиелита в последнее время напрямую связан с возникшей истерией по поводу вреда прививок и с тем, что многие мамы отказываются прививать своих детей.
Я могу понять почему это происходит. Мамам стали предлагать прививать детей не только от перечисленных заболеваний, прививки от которых являются обязательными, но и от герпеса, гепатита, гриппа. Каждая прививка – это безусловно стресс для организма, поэтому вовсе не нужно стремиться привить ребенка абсолютно от всего, это другая крайность. Также многие мамы боятся последствий прививок. Действительно, часто прививки переносятся довольно тяжело.
Чтобы вакцинация проходила легче и без осложнений необходимо придерживаться следующих рекомендаций:
Прививки необходимо делать только здоровому ребенку. Лучше всего перед вакцинацией провести полное обследование, в том числе лабораторное, чтобы убедиться, что ребенок на данный момент здоров.
Необходимо придерживаться календаря прививок. Некоторые прививки эффективны только тогда, когда выдержаны все интервалы между их проведением. Если не придерживаться календаря – прививка может быть бесполезной, и тогда лучше от нее отказаться. Например, нет никакого смысла прививать ребенка от кори во взрослом возрасте.
Необходимо пользоваться только качественными вакцинами, чем выше качество – тем меньше побочных действий.
В день вакцинации необходимо исключить из рациона ребенка тяжелую углеводную пищу, шоколад, сладкие булки, макароны.
Давать ребенку больше питья: компоты, соки, чистую воду.
Вакцинацию лучше проводить в выходной день, чтобы ребенок мог побыть дома, отдохнуть, поспать днем.
Рекомендуется проводить вакцинацию под прикрытием антигистаминных препаратов, которые никак не влияют на эффективность вакцины, но помогут организму справиться с нежелательными последствиями и реакциями организма.
Если все сделать правильно, то прививка не принесет существенного вреда организму, но защитит ребенка от очень серьезных заболеваний и их последствий, вред от которым может оказаться намного большим, чем от прививки.
Ситуация с полиомиелитом в Таджикистане продолжает ухудшаться с каждым днем. Коварный вирус грозит потихоньку перебраться и в нашу страну. На сегодняшний случай в России зарегистрирован третий случай этого опасного заболевания. А многие из нас до сих пор не представляют, о чем вообще идет речь. Наткнулась на статью, которая надеюсь объясним тем, кто еще не в курсе, почему так необходимо прививать своих детей от полиомиелита. Быть может, это заставит Вас вспомнить, привит ли Ваш ребенок. И если он до сих пор не прошел вакцинацию, Вы найдете время, чтобы исправить такое положение вещей?
Итак, медицинские справочники говорят о том, что полиомиелит (polios – серый, myelos – спинной мозг) – острое вирусное заболевание, характеризующееся поражением нервной системы (преимущественно серого вещества спинного мозга) полиовирусом. Эту болезнь также еще называют детский спинномозговой паралич, спинальный детский паралич, болезнь Гейна-Медина. И мы сейчас расскажем Вам, откуда у болезни столько названий.
Возбудитель полиомиелита, который относится к группе пикорнавирусов, достаточно устойчив к внешней среде. Он может сохраняться в воде до 3-х и более месяцев, а в испражнениях – до полугода. Полиовирус не боится высушивания и хорошо переносит замораживание. Не разрушается вирус и антибиотиками.
Врачи говорят однозначно: единственным источником этой опасной инфекции является человек. Вирус полиомиелита – это кишечный вирус. Заболевание передается преимущественно фекально-оральным путем, возможна также передача воздушно-капельным путем.
Инкубационный период составляет в среднем 5-12 дней.
После попадания вируса полиомиелита в организм человека он начинает активно размножаться в кишечнике, после чего проникает в кровь, а затем во все органы и системы, преимущественно в спинной мозг. Вирус способен также проникать в головной мозг.
Симптомы и лечение
Чаще всего инфекция протекает бессимптомно или в стертой форме, поэтому сам зараженный может и не догадываться, что уже болен, но при этом быть уже заразным.
В связи с тем, что первично вирус локализуется в кишечнике, заболевание в некоторых случаях начинается с диареи. Первыми симптомами полиомиелита являются также повышенная температура, рвота, головная и мышечная боль.
Иногда болезнь осложняется необратимым параличом, чаще всего нижних конечностей.
Упорные головные боли являются признаком того, что вирус проник в головной мозг.
В наиболее тяжелых случаях диагностируется паралич дыхательных мышц и диафрагмы, повреждение продолговатого мозга, которые приводят к тяжелым расстройствам дыхания и кровообращения. Паралич дыхательных мышц может и вовсе привести к летальному исходу. В некоторых случаях при поражениях продолговатого мозга также может наступить смерть.
В случае обнаружения полиомиелита больные подлежат обязательной и срочной госпитализации. При этом в квартире больного производится дезинфекция.
Лечение проводят в условиях инфекционного стационара. Процесс это долгий и занимает, как правило, 3-4 недель.
При паралитических формах полиомиелита проводится комплексное восстановительное (лекарственное, физиотерапевтическое и ортопедическое) лечение. В дальнейшем рекомендуется периодически проводить санаторно-курортное лечение.
Дети, имевшие контакт с больным полиомиелитом, подвергаются 21-дневному карантину, в течение которого им запрещается посещать детские учреждения и встречаться с другими детьми.
Несколько фактов о полиомиелите, которые надо знать всем
Полиомиелит опасен не столько для взрослых, сколько для детей. По статистике, взрослые болеют полиомиелитом очень редко.
Болезнь представляет угрозу, прежде всего, для тех, кому еще не исполнилось 6 лет. Отсюда существующий на сегодняшний день запрет на въезд в Россию из Таджикистана, где зарегистрирована вспышка опасной инфекции, детей именно этого возраста: они могут быть заразны.
Заразиться вирусом полиомиелита можно не только воздушно-капельным путем, но и через вещи, а также через прикосновения больного.
Кроме того, вирус полиомиелита может передаваться через еду и воду, а также находиться на овощах, зелени и в молоке.
В связи с этим важно помнить, что возбудитель полиомиелита погибает при кипячении и высоких температурах, под воздействием ультрафиолетового облучения и дезинфицирующих средств. Именно поэтому врачи рекомендуют обдавать кипятком все сухофрукты, орехи, овощи и фрукты, а также зелень.
При этом воду и молоко необходимо обязательно кипятить.
Однако основным способом, который может полностью оградить и уберечь Вашего ребенка от полиомиелита, является вакцинация. На сегодняшний день это единственная защита от опасной инфекции.
Особенности вакцинации
До изобретения вакцины полиомиелит представлял серьезную угрозу для всех детей, так как вспышки этого заболевания быстро перерастали в самую настоящую эпидемию. Однако предотвращать распространение этой инфекции стало значительно легче после того, как в 50-е годы прошлого века против нее была разработана вакцина.
Сейчас в России прививка от полиомиелита является обязательной. Может быть, благодаря этому в нашей стране об этой болезни не слышали более 14 лет. Для справки: в последний раз заболевания полиомиелитом в России были зарегистрированы в далеком 1996 году. Тогда вспышка опасного заболевания в связи с отсутствием прививок среди населения произошла в Чеченской республике.
Для вакцинации от полиомиелита может использоваться как инактивированная вакцина Солка (инъекции для подкожного введения), так и живая вакцина Сабина (капли для приема внутрь). Последнюю дети переносят наиболее легко, так как ее дают в виде капель на сахаре или в виде конфет и драже.
Вакцинацию проводят в несколько этапов. Первую прививку от полиомиелита делают детям с 3 месяцев в соответствии с календарем прививок. В этом случае применяют инактивированную вакцину.
Живой вакциной детей иммунизируют, начиная с 1,5-годовалого возраста. Причем делают это несколько раз по определённой схеме, с интервалами в 45 и более дней.
При введении в организм вакцина вызывает образование иммунитета. Чтобы он выработался у привитого ребенка, необходимо, чтобы после прививки прошло две недели.
Между тем, ребенок, которому сделали прививку, в течение 30 дней после вакцинации представляет для невакцинированных детей опасность, так как является заразным.
Известны также случаи, когда от привитых детей заражались родители, больные СПИДом, а также родственники с первичным иммунодефицитом и те, кто принимает лекарства, подавляющие иммунную систему, например, при лечении онкологических заболеваний. Специалисты говорят о том, что во избежание подобного развития ситуации ребенка рекомендуется прививать инактивированной полиомиелитной вакциной. Кроме того, необходимо тщательно мыть руки после подмывания привитого малыша, а также ни в коем случае не целовать его в губы.
Помните, что применение вакцины не исключает необходимости соблюдения строгих санитарно-гигиенических мер. Речь идет не только о мытье рук после улицы и о мытье фруктов и овощей, но и о соблюдении чистоты помещений, особенно санитарных узлов.
А Вы привили своего ребенка?
Несмотря на то, что проблема полиомиелита за последний месяц освещалась в СМИ довольно-таки часто, достаточно много российских детей до сих пор остаются непривитыми. В большинстве случаев причиной этого становится отказ родителей. Чем руководствуются взрослые, подвергая маленьких граждан столь огромной опасности, непонятно. Беспечность или невежество? И то и другое может стоить ребенку жизни.
Те родители, которые не хотят, чтобы их детям делали прививку от полиомиелита, на днях были резко раскритикованы главным государственным санитарным врачом РФ Геннадием Онищенко. Он подчеркнул, что родители сильно рискуют жизнью и здоровьем своего ребенка, отказываясь от того, чтобы ему своевременно сделали прививку.
По словам руководителя Роспотребнадз, после изучения ситуации выяснилось, что в Москве прививки против полиомиелита своевременно не были сделаны 5 526 детям в возрасте от 3 месяцев до 15 лет.
В подавляющем большинстве случаев это произошло из-за отказа родителей, в ряде случаев – по медицинским показаниям.
Надеюсь, что эта статья заставит Вас вспомнить о том, привиты ли Ваши дети от столь опасной и смертельной инфекции, и убедит Вас немедленно отправиться в поликлинику, чтобы узнать, когда и как Вашему ребенку могут сделать прививку.
Между тем, в связи со вспышкой полиомиелита в Таджикистане Роспотребнадзором в качестве одной из мер защиты российских детей было рекомендовано активнее их прививать.
Кроме того, с 10 мая в России действует запрет на въезд из Таджикистана детей до 6 лет. Введен режим санитарного мониторинга всех самолетов и поездов, прибывающих из этой страны.
Тем, кто забыл, напомним, что в настоящее время введен также запрет на ввоз в Россию из Таджикистана сухофруктов и орехов. Почему именно эта категория продуктов? Потому что эти продукты едят сырыми, а значит, существует риск, что опасная инфекция может попасть в организм человека через них.
Также санитарная служба рекомендовала гражданам РФ воздержаться от поездок в Таджикистан с детьми. Кроме того, на период вспышки полиомиелита родителям-гражданам России рекомендовано вывезти из Таджикистана всех детей.
Всем детям, которые в последние недели приехали в Россию из Таджикистана, в обязательном порядке делается прививка против полиомиелита.
А между тем, в Таджикистане продолжают увеличиваться темпы заболеваемости полиомиелитом. По последним данным, там зарегистрировано 545 случаев полиомиелита. 15 человек умерли. Практически все заболевшие – дети.
Можете поставить хоть тысячу минусов за статью и говорите, что хотите, но отказываться от прививки против полиомиелита особенно в нынешней ситуации преступно.
Полиомиелит (болезнь Гейне-Медина) – это опасное вирусное заболевание вследствие инфицирования человека полиовирусом. Группа высокого риска заболеваемости – дети до 7 лет. Характеризуется высокой контагиозностью (передачей возбудителя через непосредственный контакт или предметы обихода) особенно в межсезонный период. Заражение вирусом вызывает глубокое поражение двигательных клеток серого вещества спинного мозга, что обуславливается необратимыми процессами атрофирования в области спины, верхних и нижних конечностей (спинномозговой паралич). Болезнь классифицируется по МКБ-10 под кодами А80-А80.9 как неизлечимая патология центральной нервной системы.
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус P oliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки). 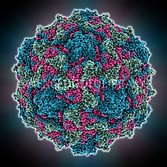
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем — немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.

Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: у стойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей — полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
![]()
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.


Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G , по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
Лечение полиомиелита

На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.

При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит — вакцинация
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.

Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).

Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
История прививок от полиомиелита. Живая и инактивированная вакцины против полиомиелита

Елена Большакова медицинский журналист, зам. главного редактора газеты "Коммерсантъ" в Санкт-Петербурге
Прививку от полиомиелита дети получают в 3 и 4,5 месяца — инактивированной вакциной и в 6 месяцев — живой. Капли от полиомиелита начали производить в России более 60 лет назад, а инактивированную вакцину придумали, а потом усовершенствовали в США. Действительно ли удастся победить полиомиелит в мире, если в отдельных странах им уже давно не болеют?
Полиовирус — вирус кишечной группы, или энтеровирус, передающийся фекально-оральным путем. Источником и переносчиком его является инфицированный человек, выделяющий вирусные частицы со слизью носоглотки и верхних дыхательных путей, а также с фекалиями. Одним из основных путей распространения инфекции продолжают оставаться сточные воды. Заражение чаще всего происходит через грязные руки, предметы обихода, воду или пищу.
Полиомиелит — это заболевание нервной системы, вызываемое полиовирусом одного из трех типов — 1, 2 или 3. Проявляется лихорадкой, а затем периферическим параличом, который остается на всю жизнь. В самых тяжелых случаях в результате паралича дыхательной мускулатуры (бульбарная форма) болезнь влечет за собой смерть.
Клинические проявления полиомиелита относительно редки — 1 на 100–1000 случаев бессимптомного течения. Это затрудняет процесс своевременного обнаружения инфекции. Ограничение функциональности и чувствительности конечностей может быть вызвано и другими патологиями, поэтому для подтверждения диагноза "полиомиелит" нужны дополнительные анализы и тесты. Диагностировать непаралитические формы крайне сложно — для этого проводят специальные обследования окружения больного.
Вплоть до XIX века случаи заболевания полиомиелитом не привлекали особого внимания, так как на фоне тяжелейших эпидемий чумы, оспы и холеры были относительно малочисленны. При этом полиомиелит оставался одной из древнейших инфекций, известных человечеству. В египетском храме Изиды в Мемфисе (XIV–XVI век до н. э.) сохранилось изображение человека с укороченной ногой и свисающей стопой — типичное проявление паралитического полиомиелита. В странах Европы описание детских паралитических заболеваний известно со времен Гиппократа. Считается, что хромой римский император Клавдий был жертвой полиомиелита. Ретроспективно диагноз был поставлен писателю Вальтеру Скотту, который подробно описал симптомы перенесенной им болезни в 1773 году.
К началу XX века болезнь, раньше лишь изредка поражавшая преимущественно детей и молодых людей, приобрела характер эпидемии. В 39 лет полиомиелитом переболел и остался частично парализован президент США Франклин Рузвельт. Впоследствии он создал фонд для сбора средств в пользу жертв этого заболевания и спонсирования исследований в области профилактики — Национальный фонд борьбы с детским параличом (National Foundation for Infantile Paralysis).
После Второй мировой войны заболеваемость полиомиелитом резко возросла. Эпидемические вспышки проявлялись в скандинавских странах, США и Канаде. Полиомиелит был признан национальной опасностью во многих странах. Началась активная работа по созданию вакцин.
Первая вакцина против полиомиелита — инактивированная
Возможность иммунизации от полиомиелита была выявлена еще в начале XX века. Вирус — это паразит. Несмотря на наличие собственных генов (для человека они являются антигенами), он не способен самостоятельно передавать генетическую информацию. Для выживания вирусу необходимо внедриться в живую клетку и использовать ее гены и белки для размножения. В человеческом теле это вызывает иммунный ответ — образование антител, которые препятствуют размножению недружественных микроорганизмов и сохраняются в течение долгого времени. От соотношения этих сил и зависит тяжесть протекания инфекции.
Долгое время считалось, что полиовирус может расти только в нервных клетках, однако было не ясно, как он попадает в центральную нервную систему. В 1948 году трое ученых открыли способность полиовируса размножаться в клетках различных тканей, которые можно было культивировать. Джон Эндерс и его ассистенты Томас Уэллер и Фредерик Роббинс научились выращивать "полио" в пробирке, тем самым сильно расширив возможности его изучения в лабораторных условиях. За эту работу все трое впоследствии получили Нобелевскую премию по физиологии и медицине.
В 1950 году Джонас Солк убил формалином выращенный на клеточных культурах полиовирус, а скопления фрагментов клеток, в которых мог сохраняться живой вирус, удалил фильтрацией. Так он создал инактивированную полиовакцину (ИПВ), которая должна была вводиться внутримышечно. В 1954 году Солк испытал ее на 2 млн детей, и в 1955 году ИПВ была лицензирована в США, где началась массовая иммунизация с ее применением.
Однако через две недели произошла трагедия. Оказалось, что один из производителей ИПВ — Cutter Laboratories — не дезактивировал вирус полностью. В результате 120 тыс. детей были привиты некачественной вакциной, содержащей дикий, потенциально смертельный вирус. Семьдесят тысяч переболели полиомиелитом в легкой форме, 200 оказались необратимо и тяжело парализованы, а 10 умерли. Это была одна из самых страшных биологических катастроф в истории Америки.
В то же время другая группа американских ученых пыталась разработать вакцину на основе ослабленных штаммов живого вируса, полагая, что она будет эффективнее. Альберт Сейбин выделил штаммы полиовируса, которые могли расти в инфицированном организме, не поражая ЦНС, и создал прототип живой полиовакцины, которая вводилась через рот — вакцинному вирусу кишечной группы, считал Сейбин, целесообразно проникать в тело человека путем дикого вируса. Но распространению пероральной вакцины (ОПВ) мешали уже внедренная в массовом порядке ИПВ, а главное — сомнения научного сообщества в отношении безопасности применения живого вируса. Сейбину не давали разрешения даже на ограниченные клинические испытания. К счастью, судьба свела его советскими учеными.
Живая вакцина против полиомиелита
В СССР первые эпидемии полиомиелита официально зарегистрированы в 1949 году — в Прибалтике, Казахстане и Сибири. Однако еще в 1945 году советский эпидемиолог Михаил Чумаков вел активные исследования в области разработки вакцины от полиомиелита. В молодости он стал жертвой клещевого энцефалита, после чего почти полностью оглох и потерял подвижность правой руки.
Уже став академиком, Чумаков засыпал руководство Академии наук и советское правительство письмами о создании центра по борьбе с полиомиелитом. Институт по изучению полиомиелита он получил в 1955 году — и сразу же начал действовать.
В 1956 году академик Чумаков с несколькими коллегами отправились в длительную командировку в США. Там началось их сотрудничество с Альбертом Сейбиным, изменившее ход истории болезни.
К тому времени эпидемия в СССР приняла страшный размах. По некоторым данным, в 1957 году было зарегистрировано 24 тыс. случаев полиомиелита, 13 тыс. из них паралитических, — тысячи смертей. Система здравоохранения оказалась не готова к появлению огромного числа детей-инвалидов.
Усилиями команды Чумакова в 1957 году в стране начала производиться инактивированная вакцина, которую срочно отправляли в эндемичные районы. Однако требовалось более универсальное решение и явно больший охват иммунизации.
Альберт Сейбин бесплатно передал свои штаммы Михаилу Чумакову и Анатолию Смородинцеву, которые подвергли их тщательным лабораторным исследованиям. После получения положительных результатов они провели первые ограниченные исследования. В круг испытуемых, рассказывают современники, входили сотрудники институтов и их дети (в том числе дети Михаила Петровича Чумакова).
Переход на ОПВ был актуален для СССР. В отличие от убитой вакцины, она обладала низкой себестоимостью и могла производиться практически в любых количествах. Для введения ОПВ не требовался квалифицированный медицинский персонал, поскольку капля этой жидкости помещалась непосредственно в рот ребенка или на кубик рафинированного сахара, что позволяло охватить иммунизацией максимальное количество населения.
Не менее весомые преимущества нашлись и с биологической точки зрения. Живая вакцина препятствует репликации вируса и выделению его с калом — простыми словами, она рвет цепочку распространения дикого вируса. Зато введенный привитому ребенку вакцинный вирус контактным способом передается его братьям, сестрам и друзьям, создавая таким образом коллективный иммунитет.
В 1958 году Минздрав СССР разрешил проведение расширенных испытаний ОПВ. В январе — апреле 1959 года в Эстонии и Литве под руководством Михаила Чумакова были привиты и тщательно обследованы 27 тыс. детей, а под руководством Анатолия Смородинцева — 12 тыс. детей в Латвии. Полученные результаты подтвердили безопасность и высокую эффективность вакцины. К концу 1959 года в СССР были привиты более 15 млн человек. В 1960 году Минздрав издал указ о проведении обязательной иммунизации населения от 2 месяцев до 20 лет, вакциной было привито 77,5 млн человек (более 35% населения).
В 1961 году эпидемии полиомиелита в нашей стране прекратились. Динамика была поразительная: в 1958 году в СССР заболеваемость составляла 10,6 случая на 100 тыс. населения, а уже в 1963-м — 0,43 случая, в 1964–1979 годах — 0,1–0,01 случая на 100 тыс. человек.
Можно ли ликвидировать полиомиелит в мире
Документация по производству и контролю качества ОПВ из штаммов Сейбина была передана во Всемирную организацию здравоохранения (ВОЗ) и составила основу международных требований для иммунизации населения. В результате все страны быстро заменили ИПВ на ОПВ в календарях вакцинопрофилактики (за исключением трех скандинавских стран, добившихся полной ликвидации вируса и не видевших смысла в проведении дальнейшей иммунизации).
Живая вакцина, произведенная Институтом по изучению полиомиелита, экспортировалась более чем в 60 стран мира и помогла ликвидировать большие вспышки полиомиелита в Восточной Европе и Японии. Успех клинических испытаний ОПВ в Советском Союзе был критическим фактором для начала применения вакцины на ее родине — в Соединенных Штатах. Моновалентная ОПВ была зарегистрирована в США в 1961 году, а трехвалентная — в 1963-м.
Если вакцинацией охвачено большое количество людей в популяции, вирус лишается хозяев и не может распространяться и вызывать вспышки заболеваемости. В расчете на это и получив достаточное количество данных, в 1988 году ВОЗ приняла Программу глобальной ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) с использованием ОПВ. Она предусматривала систематическую вакцинацию новорожденных, национальные дни иммунизации для детей постарше и целевую иммунизацию в районах, где существовали факторы риска.
На момент принятия программы дикий полиовирус циркулировал в 125 странах мира, где полиомиелитом ежегодно заболевали свыше 350 тыс. человек. К 2015 году число зарегистрированных случаев сократилось до 74, а эндемичных стран — до двух (Пакистан и Афганистан, 5 и 7 случаев полиомиелита соответственно в 2017 году).
Как сейчас делают прививку от полиомиелита
Однако эти проблемы оказались не единственными. Несмотря все плюсы ОПВ, у нее достаточно быстро обнаружился серьезный недостаток. В крайних случаях — от 2 до 4 на 1 млн — у детей с изначально пониженным иммунитетом ОПВ может вызывать вакциноассоциированный паралитический полиомиелит (ВАПП). Организм этих детей не способен бороться даже с ослабленным вирусом в составе вакцины. Этот факт был достоверно установлен в США уже в 1962 году, где применялись моновалентные ОПВ. А позже ВАПП регистрировали и у людей, контактировавших с привитыми.
Сначала эти случаи не привлекали особого внимания, так как заболеваемость от дикого полиовируса была намного выше. Но к 1990-м годам ВАПП стал ведущей причиной полиомиелита в США, что поставило перед работниками здравоохранения вопрос об этических аспектах использования живой вакцины.
Бороться с проблемой научились, изменив схему вакцинации: стало доступным новое поколение ИПВ — и прививки младенцам делают убитой вакциной, а ревакцинацию проводят живой. Дело в том, что живая вакцина необходима, чтобы прервать цепь распространения диких штаммов полиовируса, и отказ от нее невозможен для территорий, где они циркулируют или куда могут попасть из других стран.
В России, куда последний раз дикий полиовирус был завезен из Таджикистана в 2010 году, первые две прививки от полиомиелита делают убитой вакциной, а для по следующих ревакцинаций применяют ОПВ. Исключительно ИПВ вакцинируются дети из групп риска.
Однако ученых ждало еще более неприятное открытие: вакцинные штаммы Сейбина, эволюционируя в восприимчивой части человеческой популяции, способны восстанавливать свои исходные дикие качества, в первую очередь патогенность и вирулентность. Возникающие таким образом полиовирусы называют вакцинородственными (ВРПВ) и приравнивают к диким штаммам, которые могут вызвать паралитический полиомиелит и передаваться. Впервые ВРПВ зарегистрированы во время вспышки полиомиелита на Гаити и в Доминиканской Республике в 2000 году, когда заболеваемость в отдельных странах уже была сведена до единичных случаев.
В связи с этим Всемирная организация здравоохранения приняла решение о поэтапном отказе от живой вакцины (ОПВ) — по мере остановки циркуляции дикого полиовируса типа 1, оставшегося на сегодня, — и повсеместном переходе на убитую вакцину (ИПВ). Это означает, что для завершения начатой в мире 1988 году тотальной борьбы с полиомиелитом потребуется выполнение парадоксального условия: ликвидация будет возможна лишь тогда, когда прекратится использование вакцины, с помощью которой полиомиелит был поставлен под контроль во всем мире.
Читайте также: