Какими корешками образован спинномозговой нерв
Спинномозговых нервов 31 пара: 8 пар шейных, 12 пар грудных, 5 пар поясничных, 5 пар крестцовых и 1 пара копчиковая. Все они по функции смешанные. Каждый нерв образуется путем соединения двух корешков: переднего - двигательного и заднего - чувствительного. Корешки соединяются в межпозвоночном отверстии. Спинномозговой нерв по выходе из межпозвоночного отверстия делится на две ветви: переднюю и заднюю, обе они по функции смешанные. Помимо этого, от каждого спинномозгового нерва отходит ветвь к оболочкам спинного мозга (оболочечная ветвь), а от грудных и двух - трех верхних поясничных нервов - также и соединительная ветвь к симпатическому стволу.
Задние ветви спинномозговых нервов иннервируют глубокие мышцы спины и кожу в области позвоночника.
Передние ветви спинномозговых нервов переплетаются между собой, образуя нервные сплетения. Различают сплетения: шейное, плечевое, поясничное и крестцовое. Из каждого сплетения выходит несколько ветвей - нервов, которые идут к определенным мышцам и участкам кожи. Передние ветви грудных нервов сплетения не образуют.
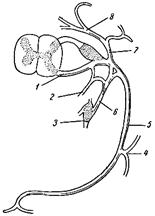
Схема образования и разветвления спинномозгового нерва (грудного). 1 - передний корешок; 2 - оболочечная ветвь; 3 - узел симпатического ствола; 4 - разветвления передней ветви к коже; 5 - передняя ветвь (межреберный нерв); 6 - соединительная ветвь к симпатическому стволу; 7 - задняя ветвь; 8 - разветвления задней ветви
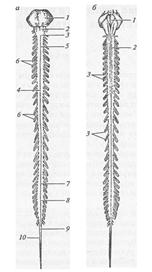
Рисунок 10 – Спинной мозг, вид спереди (а) и вид сзади (б)
2 – продолговатый мозг;
3 – перекрест пирамид;
4 – передняя срединная щель;
5 – шейное утолщение;
6 – передние корешки спинномозговых нервов;
7 – пояснично-крестцовое утолщение;
8 – мозговой конус;
9 – конский хвост;
10 – терминальная нить;
1 – ромбовидная ямка;
2 – задняя срединная борозда;
3 – задние корешки спинномозговых нервов;
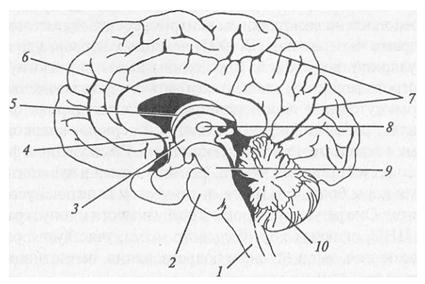
Рисунок 11 – Головной мозг
1 – продолговатый мозг
4 – передняя комиссура, передняя спайка
6 – мозолистое тело
7 – кора больших полушарий
8 – межталамическое сращение
Отделы головного мозга. Продолговатый мозг, мост, мозжечок, средний мозг, промежуточный и конечный мозг.
Таблица 2 – Действие вегетативной нервной системы
Ответьте на вопросы:
1) Что такое слепое пятно?Слепое пятно - зрительная проекция диска зрительного нерва. Этот участок глаза округлой формы (размерами около 1.9 мм), который не покрыт изнутри воспринимающими клетками (палочками или колбочками сетчатки) и не может формировать зрительное изображение.
2) Что такое центральная ямка и желтое пятно? Жёлтое пятно (лат. macula lutea) — место наибольшей остроты зрения в сетчатке глаза человека. Имеет овальную форму, расположено против зрачка, несколько выше места входа в глаз зрительного нерва. В клетках жёлтого пятна содержится жёлтый пигмент (отсюда название). Кровеносные капилляры имеются лишь в нижней части жёлтого пятна; в средней его части сетчатка сильно истончается, образуя центральную ямку (лат. fovea), содержащую только фоторецепторы. У человека в центральной ямке имеются лишь колбочковые клетки; диаметр пятна около 5 мм, в центральной ямке колбочки палочкоподобны (самые длинные рецепторы сетчатки).
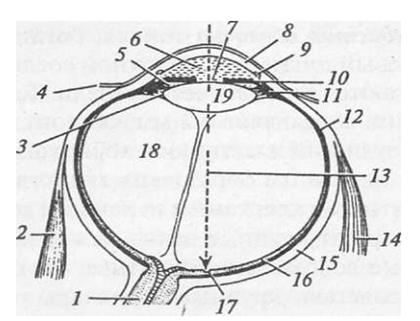
Рисунок 14 – Глазное яблоко
1 – зрительный нерв
2 – Средняя прямая мышца
5 – задняя камера
6 – передняя камера
9 – Шлеммов канал
10 – радужная оболочка
11 – мерцательное тело
12 – сосудистый слой
13 – Зрительная ось
14 – боковая прямая мышца
15 – слой склеры
16 – слой ганглиозных клеток сетчатки
17 – центральная ямка
18 – стекловидное тело
Зрительный нервпредставляет собой нерв специальной чувствительности.
Волокна зрительного нерва берут начало от мультиполярных нервных клеток сетчатки глаза и, прободая сосудистую и белочную оболочки, образуют внутриглазничную часть зрительного нерва. Пройдя через толщу жирового тела глазницы зрительный нерв подходит к общему сухожильному кольцу. Этот участок нерва носит название глазничной части. Затем нерв входит в зрительный канал — это внутриканальцевая часть нерва, а из глазницы в полость черепа выходит внутричерепная часть. Здесь в области предперекрестной борозды клиновидной кости происходит частичный перекрест (полуперекрест) волокон зрительных нервов.
Латеральная часть волокон каждого из зрительных нервов направляется дальше по своей стороне.
Медиальная часть переходит на противоположную сторону, где соединяется с волокнами латеральной части зрительного нерва этой стороны и образует вместе с ними зрительный тракт.
Таким образом, правый зрительный тракт содержит волокна из правых половин обеих сетчаток, а левый - из левых половин.
По своему ходу ствол зрительного нерва окружен внутренним влагалищем зрительного нерва, представляющим собой вырост мягкой оболочки головного мозга. Внутреннее влагалище щелевидным межвлагалищным пространством, отделяется от наружного влагалища зрительного нерва, являющегося выростом паутинной и твердой оболочек головного мозга.
В межвлагалищном пространстве проходят артерии и вены.
Каждый зрительный тракт огибает с боковой стороны ножку мозга и заканчивается в первичных подкорковых зрительных центрах, которые представлены с каждой стороны латеральным коленчатым телом, подушкой таламуса и ядрами верхнего холмика (серый слой верхнего холмика).
Волокна, отходящие от клеток латерального коленчатого тела и подушки, направляются через заднюю ножку внутренней капсулы в полушарие и, образуя зрительную лучистость, заканчиваются в коре медиальной поверхности затылочной доли по краям шпорной борозды. Волокна, отходящие от верхних холмиков крыши среднего мозга, идут к ядрам глазодвигательных и других черепных нервов, а также вступают в контакт с клетками передних столбов спинного мозга.
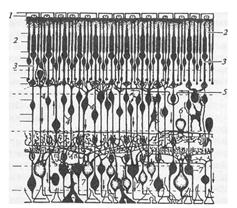
Рисунок 15 – Схема строения сетчатки
1 – пигментный эпителий
2 – наружные сигменты полочек и колбочек
3 – наружный ядерный слой
4 – внутренний ядерный слой
5 – наружный синаптический слой
6 – внутренний синаптический слой
7 – слой ганглиозных клеток
Ответьте на вопросы:
1) Чем достигается сохранение одинакового давления воздуха на обе стороны барабанной перепонки? На медиальной стенке барабанной полости, обращенной к внутреннему уху, находится два отверстия: овальное окно преддверия и круглое окно улитки; первое закрыто пластинкой стремени. Барабанная полость посредством небольшой (длиной в 4 см) слуховой (евстахиевой) тpубы (tuba auditiva) * сообщается с верхним отделом глотки - носоглоткой. Отверстие трубы открывается на боковой стенке глотки и таким путем сообщается с наружным воздухом. Всякий раз, когда слуховая труба открывается (что происходит при каждом глотательном движении), воздух барабанной полости обновляется. Благодаря ей давление на барабанную перепонку со стороны барабанной полости поддерживается всегда на уровне давления наружного воздуха, и таким образом, снаружи и изнутри барабанная перепонка подвергается одинаковому атмосферному давлению.
2) Какие возрастные особенности можно выделить в слуховом анализаторе? Ушная раковина у новорожденного уплощена, хрящ ее мягкий, покрывающая его кожа тонкая, мочка имеет небольшие размеры. Наиболее быстро ушная раковина растет в течение первых двух лет жизни ребенка и после 10 лет. Наружный слуховой проход у новорожденного узкий, длинный (около 15 мм), круто изогнут, имеет сужения на границе расширенных медиального и латерального его отделов. Стенки наружного слухового прохода хрящевые, за исключением барабанного кольца. Выстилающая наружный проход кожа тонкая, нежная. Барабанная перепонка у новорожденного относительно велика. Ее высота равна 9 мм, ширина, как и у взрослого — 8 мм. Наклонена барабанная перепонка у новорожденного сильнее, чем у взрослого. Угол, который она образует с нижней стенкой наружного слухового прохода, равен 35—40°.
Барабанная полость у новорожденного по размерам мало отличается от таковой у взрослого человека, однако она кажется узкой из-за утолщенной в этом возрасте слизистой оболочки. К моменту рождения в барабанной полости находится жидкость, которая с началом дыхания поступает через слуховую трубу в глотку и проглатывается. Слуховые косточки имеют размеры, близкие к таковым у взрослого человека. Слуховая труба у новорожденного прямая, широкая, короткая (17—21 мм).
Длина слуховой трубы у ребенка одного года равна 20 мм, двух лет — 30 мм, пяти — 35 мм, у взрослого человека составляет 35—38 мм. Просвет слуховой трубы суживается постепенно: от 2,5 мм в шесть месяцев до 2 мм в два года и до 1—2 мм у шестилетнего ребенка.
Внутреннее ухо у новорожденного развито хорошо, его размеры близки к таковым у взрослого человека. Костные стенки полукружных каналов тонкие, постепенно утолщаются за счет слияния ядер окостенения в пирамиде височной кости. Вестибулярный аппарат у детей созревает раньше других рецепторов и у шестимесячного плода развит почти как у взрослого. Возбудимость вестибулярного аппарата существует с рождения и тренируется у ребенка при его укачивании, вызывающем засыпание. Однако новорожденный еще не может определять положение тела во внешней среде.
В раннем возрасте глазной нистагм слабо выражен. У детей вестибулярный аппарат более возбудим, чем у взрослых. С возрастом хронаксия вестибулярного аппарата увеличивается: у детей 6—10 лет она меньше, чем в 10—15 лет, у 15—20-летних еще больше.
У старых людей отмечается увеличение порогов, то есть снижение возбудимости, что сопровождается увеличением длительности субъективных эффектов после вращения (ЧСС, дыхание и т.д.).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Спинномозговые нервы (n. spinales) представляют собой парные, расположенные метамерно нервные стволы. У человека 31-33 пары спинномозговых нервов: 8 пар шейных, 12 пар грудных, 5 пар поясничных, 5 пар крестцовых и 1-3 пары копчиковых, соответствующих 31-33 сегментам спинного мозга. Каждый спинномозговой нерв по происхождению соответствует определенному сегменту тела и иннервирует развившийся из этого сегмента участок кожи (производное дерматома), мышцы (из миотома) и кости (из склеротома).
Каждый задний корешок имеет расширение - спинномозговой узел (ganglion spinale). Число нейронов, образующих спинномозговой узел, очень велико. В составе шейного и поясничного спинномозговых узлов насчитывается около 50 000 нервных клеток, в грудных узлах - 25 000, в крестцовых - 35 000 нейронов в одном узле. Располагаются спинномозговые узлы возле межпозвоночных отверстий. Спинномозговые узлы первого и второго шейных спинномозговых нервов находятся соответственно выше и ниже дуги атланта. Каждый спинномозговой узел окружен соединительнотканной капсулой. От капсулы в паренхиму узла проникают тонкие пучки соединительнотканных волокон, которые образуют каркас узла и содержат кровеносные сосуды. Нейроны в спинномозговых узлах располагаются группами, занимая преимущественно периферию узла. Центр спинномозгового узла состоит в основном из отростков нервных клеток. Нейроны узла окружены глиальными клетками - мантийными глиоцитами.
У выхода через межпозвоночное отверстие из позвоночного канала передний и задний корешки соединяются, образуя ствол спинномозгового нерва. Он короткий (длиной 0,5-1,5 см) и не заполняет полностью межпозвоночное отверстие, оставляя пространство для прохождения кровеносных сосудов. Каждый спинномозговой нерв содержит как двигательные, так и чувствительные волокна. В составе передних корешков, выходящих из VIII шейного, всех грудных и верхних двух поясничных сегментов, всегда имеются вегетативные (симпатические) преганглионарные волокна, идущие от нейронов боковых рогов спинного мозга.
Спинномозговой нерв после выхода из межпозвоночного отверстия делится на несколько ветвей: переднюю, заднюю, менин-геальную, а также белую соединительную ветвь (в грудопоясничном отделе). Белая соединительная ветвь есть только с VIII шейного по II поясничный спинномозговые нервы. Передние и задние ветви спинномозговых нервов являются смешанными. Белые соединительные ветви содержат преганглионарные симпатические волокна, идущие к узлам симпатического ствола.
Менингеальные ветви спинномозговых нервов также проникают через соответствующие межпозвоночные отверстия в позвоночном канале; иннервируют стенки позвоночного канала, оболочки спинного мозга.
Ко всем спинномозговым нервам от симпатического ствола проходят серые соединительные ветви (rr. communicantes grisei). Они представлены симпатическими нервными волокнами, идущими от всех узлов симпатического ствола. В составе всех спинномозговых нервов и их ветвей постганглионарные симпатические волокна направляются к кровеносным и лимфатическим сосудам, коже, скелетным мышцам и другим тканям, что обеспечивает их функции и обменные процессы (трофическая иннервация).
Задние ветви спинномозговых нервов (rr. dorsales, s. posteriores) отдают латеральные и медиальные ветви (rr. laterales et mediales), которые иннервируют глубокие (собственные) мышцы спины, мышцы затылка и кожу задней поверхности головы и туловища. Отделившись от стволов спинномозговых нервов, задние ветви идут назад (между поперечными отростками позвонков), огибая суставные отростки. Задние ветви крестцовых спинномозговых нервов выходят через дорсальные крестцовые отверстия. Различают ветви шейных, грудных, поясничных, крестцовых и копчикового нервов.
Задняя ветвь первого спинномозгового нерва (СI) называется подзатылочным нервом (n. suboccipitalis). Он идет назад между затылочной костью и атлантом, проходит по верхней поверхности задней дуги атланта. Этот нерв почти целиком двигательный, он иннервирует верхнюю и нижнюю косые мышцы головы, задние большую и малую прямые мышцы головы. Небольшое количество чувствительных волокон в его составе иннерви-рует суставы между атлантом и осевым позвонком, а также капсулу атлантозатылочного сустава. Отмечается постоянная связь подзатылочного нерва с задней ветвью второго шейного спинномозгового нерва.
Задняя ветвь второго шейного спинномозгового нерва (СII) - большой затылочный нерв (n. occipitalis major) - толстый, отходит от второго шейного спинномозгового нерва у нижнего края нижней косой мышцы (головы). Далее нерв идет между нижней косой и полуостистой мышцами головы на боковую поверхность выйной связки. Этот нерв отдает короткие мышечные ветви и длинную кожную ветвь. Мышечные ветви иннервируют полуостистую и длинную мышцы головы, ременные мышцы головы и шеи. Длинная ветвь нерва прободает полуостистую мышцу головы и трапециевидную мышцу, сопровождает затылочную артерию. Вместе с этой артерией нерв поднимается кверху и иннервирует кожу затылочной области. Задние ветви остальных шейных спинномозговых нервов иннервируют кожу задней области шеи.
Задние ветви спинномозговых нервов разветвляются в мышцах и коже спины, которые они иннервируют.
Задние ветви поясничных спинномозговых нервов иннервируют глубокие мышцы спины и кожу поясничной области. Три верхние латеральные ветви идут вниз и латерально к коже латеральной половины ягодичной области и большого вертела, образуя верхние нервы ягодиц (nn. cluneum superiores).
Передние ветви спинномозговых нервов (rr. ventrales, s. anteriores) иннервируют мышцы и кожу передних и боковых отделов шеи, груди, живота и конечностей. Метамерное строение сохраняют только ветви грудных спинномозговых нервов. Передние ветви шейных, поясничных, крестцовых и копчиковых спинномозговых нервов образуют сплетения. Эти сплетения формируются путем соединения друг с другом соседних спинномозговых нервов. В сплетениях происходит обмен волокнами, принадлежащими соседним сегментам спинного мозга. Благодаря перераспределению чувствительных волокон в сплетениях устанавливается взаимосвязь одного участка кожи с соседними сегментами спинного мозга, поэтому при действии внешних факторов на кожу ответные сигралы передаются многим мышцам. В результате повышается надежность периферической иннервации и обеспечиваются сложные рефлекторные реакции организма. Выделяют шейное, плечевое, поясничное, крестцовое и копчиковое сплетения.

[1], [2], [3], [4], [5],
Ответ

Спинномозговые нервы представляют собой парные, метамернорасположенные нервные стволы. У человека имеется 31 пара спинномозговых нервов соответственно 31 паре сегментов спинного мозга: 8 пар шейных, 12 пар грудных, 5 пар поясничных, 5 пар крестцовых и пара копчиковых нервов. Каждый спинномозговой нерв по происхождению соответствует определенному сегменту тела, т.е. иннервирует развившиеся из данного сомита участок кожи (производное дерматоза) , мышцы (из миотома) и кости (из склеротома) . Начинается каждый спинномозговой нерв от спинного мозга двумя корешками: передним и задним. Передний корешок образован аксонами двигательных нейронов, тела которых располагаются в передних рогах спинного мозга. Задний корешок (чувствительный), образован центральными отростками псевдоуниполярных (чувствительных) клеток, заканчивающихся на клетках задних рогов спинного мозга или направляющихся к чувствительным ядрам продолговатого мозга. Периферические отростки псевдоуниполярных клеток в составе спинномозговых нервоз направляются на периферию, где в органах и тканях находятся их концевые чувствительные аппараты - рецепторы. Тела псевдоуниполярных чувствительных клеток располагаются в спинномозговом (чувствительном) узле прилежащем к заднему корешку и образующем его расширение.
Образовавшийся при слиянии заднего и переднего корешков спинномозговой нерв выходит из межпозвоночного отверстия и содержит как чувствительные, так и двигательные нервные волокна. В составе передних корешков, выходящих из 8 шейного, всех грудных и верхних двух поясничных сегментов, находятся также вегетативные (симпатические) нервные волокна, идущие от клеток боковых рогов спинного мозга. Спинномозговые нервы, выйдя из межпозвоночного отверстия, делятся на три или четыре ветви: переднюю ветвь, заднюю ветвь, менингеальную ветвь, белую соединительную ветвь, которая отходит только от 8 шейного, всех грудных и верхних двух поясничных спинномозговых нервов.
Передние и задние ветви спинномозговых нервов, кроме задней ветви 1 шейного нерва, являются смешанными ветвями (имеют двигательные и чувствительные волокна), иннервируют как кожу (чувствительная иннервация) , так и скелетные мышцы (двигательная иннервация). Задняя ветвь 1 шейного спинномозгового нерва содержит одни двигательные волокна. Менингеальные ветви иннервируют оболочки спинного мозга, а белые соедини- тельные ветви содержат преганглионарные симпатические волокна, идущие к узлам симпатического ствола. Ко всем спинномозговым нервам подходят соединительные ветви (серые), состоящие из постганглионарных нервных волокон, идущих от всех узлов симпатического ствола. Н составе спинномозговых нервоз постганглионарные симпатические нервные волокна направляются к сосудам, железам, мышцам, поднимающим волосы, поперечнополосатой мышечной и другим тканям для обеспечения их функций, в том числе обмена веществ (трофическая иннервация).
Каждый спинномозговой нерв дает начало своей возвратной ветви, которая обеспечивает твердую мозговую оболочку, заднюю продольную связку позвоночника и межпозвонковый диск механорецепторами и рецепторами боли. Каждый синовиальный фасеточный (межпозвонковый) сустав (сустав между суставными отростками позвонков) иннервируют три близлежащих спинномозговых нерва. Боль, вызванная прямым повреждением или заболеванием перечисленных выше структур, проецируется на участок кожи, иннервируемый соответствующими задними ветвями.
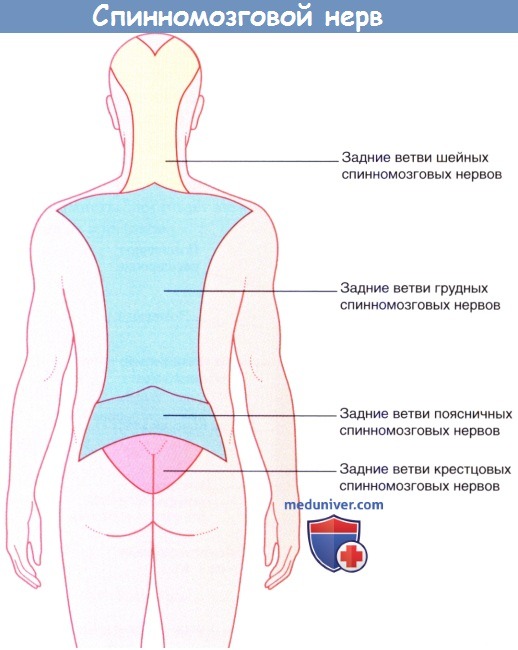
Иннервация кожи задними ветвями спинномозговых нервов.
Спинномозговые нервы сегментов L2-S2 спинного мозга идут в нижнюю конечность, поэтому дерматом L2 в области над ягодицами примыкает к дерматому S3. Схемы, подобные представленной на рисунке ниже, не отражают смешанную иннервацию кожи в области, иннервируемой несколькими следующими друг за другом задними нервными корешками.
Так, например, кожа на туловище над межреберными промежутками получает дополнительную импульсацию от спинномозговых нервов, находящихся сразу над и под основным иннервирующим нервом.
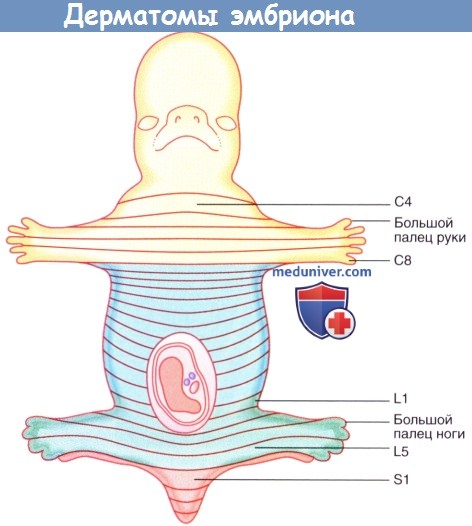
Дерматомы эмбриона. Дерматомы взрослого человека.
б) Зоны сегментарной двигательной иннервации. Каждая мышца верхней или нижней конечности получает иннервацию более чем от одного спинномозгового нерва, что обусловлено взаимным обменом импульсации в плечевом и пояснично-крестцовом сплетениях. Изменение сегментарной иннервации конечностей в зависимости от движений человека представлено на рисунке ниже.
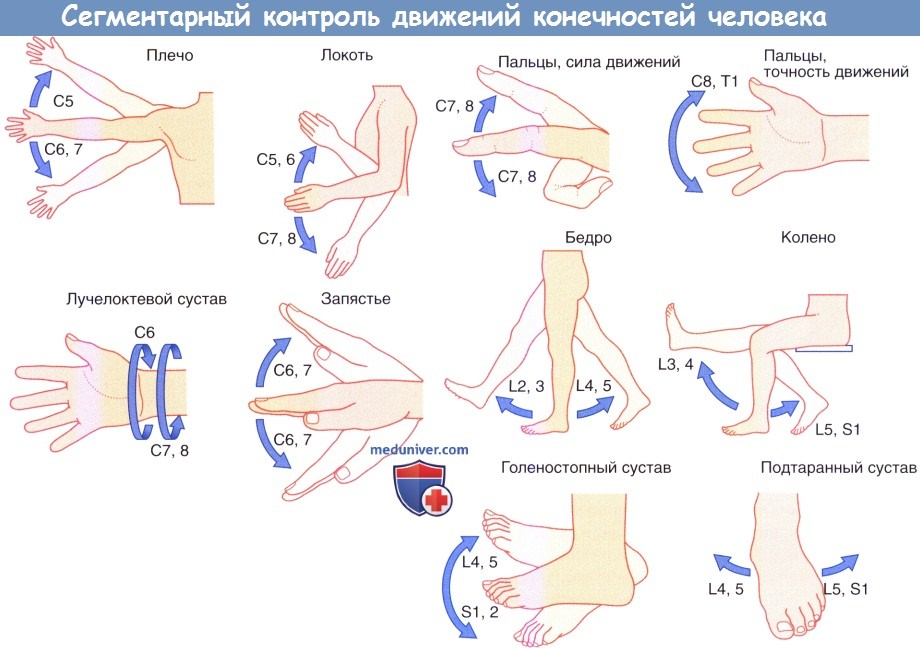
Сегментарный контроль движений конечностей человека. 
в) Сгибательный рефлекс нижней конечности. На рисунке ниже показан сгибательный рефлекс нижней конечности при перекрестной тяге разгибателей.
(А) Начало опорной фазы движения с правой ноги.
(Б) Контакт ноги с острым предметом вызывает сгибательный рефлекс нижней конечности, одновременно с которым происходит перекрестный ответ мышц-разгибателей, необходимый для поддержки всей массы тела.
1. Импульсы идут от подошвенных ноцицепторов по афферентным большеберцово-седалищным путям к телам ганглиев задних корешков, находящимся в межпозвонковых отверстиях на уровне L5-S1. Импульсация поднимается по конскому хвосту (б) и попадает в сегмент L5 спинного мозга. Часть импульсов распространяется вверх и вниз по тракту Лиссауэра (в) для активации сегментов L2-L4 и S1 спинного мозга.
2. Во всех пяти сегментах первичные ноцицептивные афференты возбуждают вставочные нейроны дуги сгибательного рефлекса, находящиеся в основании задних рогов (2а). Между ноцицептивными афферентами и конечными мотонейронами может существовать цепочка из нескольких последовательных вставочных нейронов. При этом аксоны медиально расположенных вставочных нейронов пересекают спинной мозг в его комиссуре, тем самым делая возможным переход возбуждения на контралатеральные вставочные нейроны (2б).
3. На стороне возбуждения α- и γ-мотонейроны сегментов L3-S1 спинного мозга осуществляют сокращение подвздошно-поясничной мышцы (а), мышц задней поверхности бедра (б), а также мышц, отвечающих за тыльное сгибание голеностопного сустава (г). При этом происходит активация ипсилательных ингибиторных вставочных нейронов 1а (не показаны на рисунке), отвечающих за ингибирование импульсации по мотонейронам антигравитационных мышц.
4. На контралатеральной стороне α- и γ-мотонейроны сегментов L2-L5 спинного мозга осуществляют сокращение большой ягодичной мышцы (не указана здесь) и четырехглавой мышцы бедра (в).
Обратите внимание: на рисунке не указаны переключающие нейроны спиноталамического тракта. Данные нейроны получают возбуждение в тракте Лиссауэра от ноцицептивных афферентных волокон, перенаправляя поток импульсации к участкам мозга, способным определить локализацию и природу первоначальных импульсов.
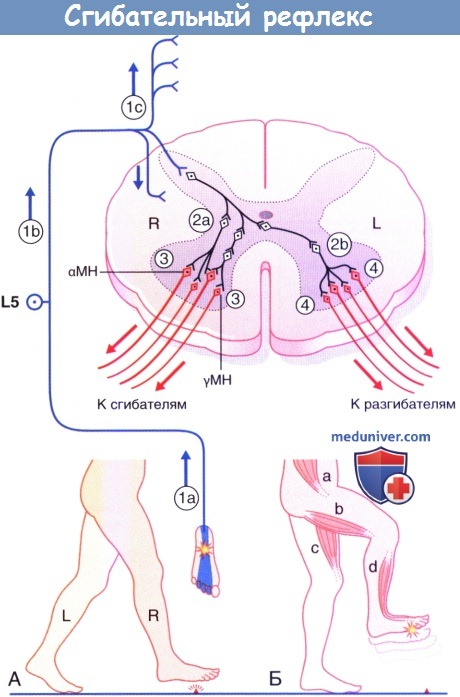
Сгибательный рефлекс. МН—мотонейрон.
в) Синдромы сдавления нервных корешков. Самые частые места возникновения сдавления нервных корешков внутри позвоночного канала — области наибольшей подвижности спинного мозга, т.е. нижний шейный и нижний поясничный уровни. Сдавление нервного корешка может проявляться пятью следующими симптомами.
1. Боль в мышцах, иннервируемых соответствующими спинномозговыми нервами.
2. Парестезии (онемение или покалывание) в области соответствующего дерматома.
3. Потеря кожной чувствительности, особенно при совпадении двух видов иннервации при поражении двух соседних дерматомов.
4. Двигательная слабость.
5. Потеря сухожильных рефлексов при поражении иннервации на соответствующем уровне.
г) Компрессия нервных корешков:
1. Компрессия шейных нервных корешков. У 50 % пациентов в возрасте 50 лет и у 70 % пациентов в возрасте 70 лет межпозвонковые диски и синовиальные суставы шеи становятся мишенью для такого дегенеративного заболевания, как шейный спондилез Несмотря на то, что заболевание может поражать любые шейные межпозвонковые суставы, чаще всего дегенеративные патологические процессы развиваются на уровне шейного позвонка С6—центра вращения при сгибательных и разгибательных движениях шеи.
Располагающийся над позвонком С6 спинномозговой нерв и находящийся под позвонком С7 спинномозговой нерв могут сдавливаться в области межпозвонкового сустава при экструзии межпозвонкового диска или образовании костных выростов (остеофитов). При ситуациях, представленных на рисунках ниже, а также в таблице ниже возможно возникновение чувствительных и двигательных нарушений, а также нарушений рефлексов.
2. Компрессия пояснично-крестцовых нервных корешков. Стеноз позвоночного канала поясничного отдела позвоночника — термин, означающий сужение позвоночного канала поясничного отдела позвоночника из-за внедрения в него остеофитов или межпозвонкового диска (при его пролапсе). Место локализации 95 % пролапсов межпозвоночного диска — уровень сразу над или под последним поясничным позвонком. Типичное направление грыжеобразования—заднелатеральное, при котором происходит компрессия нервных корешков, идущих к следующему межпозвонковому отверстию.
При этом возникают такие симптомы, как боль в спине, обусловленная разрывом фиброзного кольца, и боль в ягодицах/бедре/ноге, обусловленная сдавлением задних нервных корешков (идущих к седалищному нерву). Боль усиливается при растяжении поврежденного корешка, например, если врач поднимает выпрямленную ногу пациента.
Пролапс межпозвонкового диска на уровне L4-L5 вызывает боль или парестезии в области дерматома L5. Двигательную слабость можно диагностировать при тыльном сгибании большого пальца ноги (а позднее—всех пальцев и лодыжки) и при эверсии стопы. Кроме того, двигательную слабость можно диагностировать при отведении бедра (тест проводят в положении пациента на боку).
При пролапсе межпозвонкового диска на уровне L5-S1 (наиболее частый вариант) симптомы субъективно ощущают в области задней поверхности ноги и подошвенной поверхности стопы (дерматом S1). Также можно выявить двигательную слабость при подошвенном сгибании стопы, снижение или отсутствие ахиллова рефлекса.
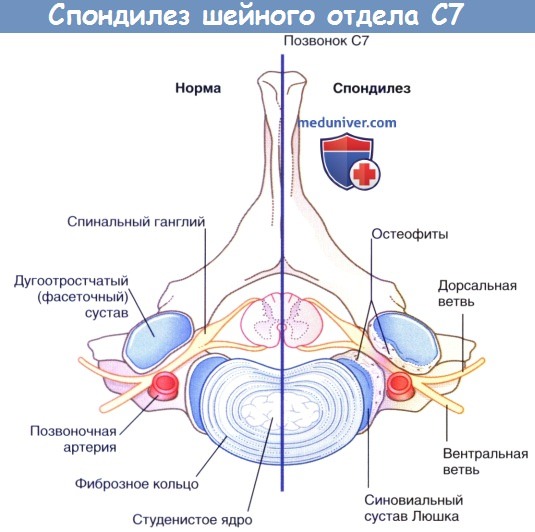
Спондилез шейного позвонка С7 справа.
Компрессия ствола спинномозгового нерва С7 остеофитами. 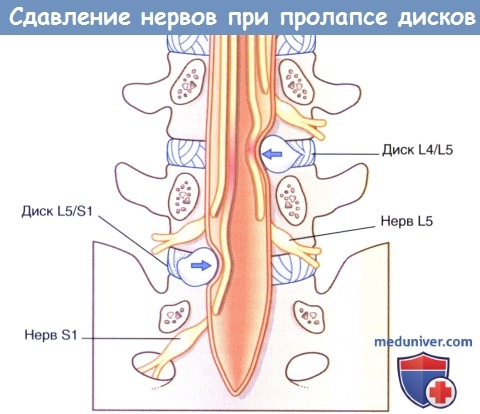
Сдавление нервов (стрелки) при заднелатеральном пролапсе двух нижних межпозвонковых дисков. 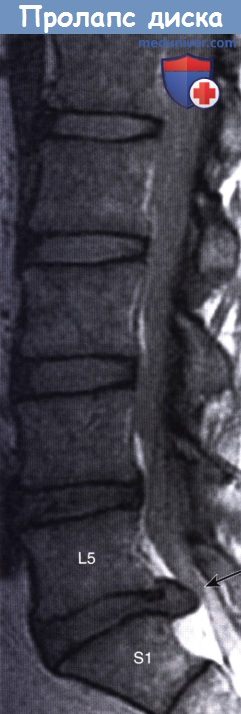
МРТ, сагиттальная проекция.
Определяется пролапс диска L5/S1 с компрессией cauda equina (стрелка).
д) Резюме. В эмбриогенезе нейроэпителиальные клетки спинного мозга митотически делятся в вентрикулярной зоне нервной трубки. После этого дочерние клетки переходят в промежуточную зону и дифференцируются до нейробластов или глиобластов. Аксоны развивающихся задних рогов спинного мозга образуются из спинальных ганглионарных клеток нервного гребня. Передние рога спинного мозга образуют аксоны, которые позднее формируют передние нервные корешки. Внешняя зона нервной трубки (маргинальная) содержит аксоны развивающихся нервных путей.
Каудальный конец спинного мозга развивается отдельно, из клеток каудальной зоны, связанной нервной трубкой. После 12-й недели развития начинается быстрый рост позвоночника, за счет которого нижний край спинного мозга перемещается выше в позвоночном канале; при рождении он соответствует уровню L2-L3, а еще через восемь недель—находится на уровне поясничных позвонков L1-L2. Результатом данного смещения становится прогрессирующее несоответствие между уровнем сегмента, от которого отходит нервный корешок, и уровнем межпозвонкового отверстия, через которое он выходит из позвоночного канала. Рефлекторные дуги представляют собой дорсальные нервные волокна мезенхимы позвонков; в норме расщепленное строение нервной трубки исчезает за счет объединения этих нервных волокон в спинномозговые нервы.
Спинной мозг и нервные корешки взрослого человека, находящиеся в субарахноидальном пространстве, покрыты мягкой мозговой оболочкой и прикреплены к твердой мозговой оболочке зубчатыми связками. В экстрадуральном пространстве расположены вены, по которым происходит отток крови от красного костного мозга позвонков. Данные вены не обладают клапанами, что делает возможным перемещение по ним раковых клеток. На уровне окончания спинного мозга расположен конский хвост, образованный парами спинномозговых нервов сегментов L3-S5.
По мере выхода через межпозвонковое отверстие (в котором расположен ганглий заднего корешка) спинномозговой нерв дает начало своей возвратной ветви, отвечающей за иннервацию связок и твердой мозговой оболочки.
Сегментарная чувствительная иннервация в норме проявляется дерматомным характером иннервации кожи задними корешками (посредством смешанных периферических нервов). Сегментарная двигательная иннервация проявляется в форме двигательной активности, осуществляемой специфическими группами мышц. Сдавление нервного корешка (например, при пролапсе межпозвонкового диска) может проявляться на сегментарном уровне мышечной болью, парестезиями в области определенных дерматомов, потерей кожной чувствительности, двигательной слабостью, потерей сухожильных рефлексов.
Поясничная (спинномозговая) пункция — процедура, при которой осуществляют аккуратное введение иглы в промежуток между остистыми отростками позвонков L3-L4 или L4-L5. Проведение данной процедуры противопоказано при подозрении на повышение внутричерепного давления. Спинальную анестезию осуществляют путем введения местного анестетика в поясничную цистерну; при эпидуральной анестезии анестетик вводят в поясничное эпидуральное пространство; при каудальной анестезии анестетик вводят через крестцовую щель.
Видео урок анатомии спинномозговых нервов и шейного нервного сплетения
- Вернуться в оглавление раздела "Неврология."
Редактор: Искандер Милевски. Дата публикации: 14.11.2018
Читайте также:


