Какой нерв является смешанной ветвью шейного сплетения
Шейное сплетение по функции смешанное. Оно образуется передними ветвями четырех верхних шейных нервов, которые выходят наружу из-под середины заднего края грудино-ключично-сосцевидной мышцы. Проецируются они в лопаточно-трапециевидном треугольнике. Шейные нервы соединены между собой тремя дугообразными петлями и располагаются по бокам поперечных отростков шейных позвонков (рис. 1). Медиально от них лежат длинные мышцы головы и шеи, латерально — медиальная лестничная мышца, мышца, поднимающая лопатку и m. splenius. Сплетение образуют анастомозы с добавочным (n. accessorius), подъязычным (п. hypoglossus) нервами и симпатическим стволом (truncus simpaticus) (рис. 2). В шейном сплетении различают длинные и короткие ветви.
Нервы шейного сплетения (ветви шейного сплетения)
Кожные ветви шейного сплетения относятся к его коротким ветвям (рис.3). Это следующие нервы:
Малый затылочный нерв — n. occipitalis minor (из С2-С3) — поднимается вверх по заднему краю m. sterno-cleido-mastoideus, огибает сзади ушную раковину, иннервирует кожу сосцевидного отростка, а также латеральной части затылочной области.
Большой ушной нерв — n. auricularis magnus (из С3) — самая крупная кожная ветвь сплетения. Нерв, выходя из-под m. sterno-cleido-mastoideus, направляется вверх, пересекая эту мышцу, и делится на две ветви — переднюю и заднюю. Наружная яремная вена лежит рядом и кпереди от большого ушного нерва. Иннервирует кожу позадинижнечелюстной ямки, угла нижней челюсти, ушной раковины и наружного слухового прохода, а также околоушно-жевательной области.
Поперечный нерв шеи — n. transversus сoli (С2-СЗ) пересекает m. sterno-cleido-mastoideus на ее середине, идет сзади наперед, где у переднего края разделяется на верхнюю и нижнюю ветви. Верхняя ветвь тянется к подъязычной кости, где происходит ее анастомоз с шейной ветвью лицевого нерва (r. сoli nervi facialis). Нижняя ветвь поперечного нерва направляется вниз, к грудино-ключичному сплетению. Шейная ветвь лицевого нерва иннервирует подкожную мышцу шеи (m. platisma). Именно с ним верхняя ветвь образует дугу, от которой отходят вторичные нервы. В целом поперечный шейный нерв иннервирует кожу шеи.
Надключичные нервы (nn. supraclavicularis С3-С4). Они представляют собой 3 группы: срединную, медиальную и латеральную. Все ветви спускаются вниз по направлению к грудино-ключичному сочленению (срединная), к середине ключицы (медиальная) и к акромиону (задняя). Нервы снабжают кожу дельтовидной мышцы, над- и подключичной области, а также кожу груди до линии, проведенной в поперечном направлении между сосками.
Латеральный надключичный нерв может спускаться далеко вниз, до области локтевого сустава, идя по наружной поверхности плеча (рис.4).
- Ветви к мышцам: m. rectus capitis anterior et lateralis, m.m. longi capitis et coli, m.m. scalene (ant., med. et post.), m. levator scapulae, m.m. intertransversarii anteriores.
- Шейная петля — ansae cervicalis(C2-C3). Radix inf. идет кнутри от v. jugularis interna над m. sterno-cleido-mastoideus. Здесь она объединяется c radix superior от n. hypoglossus. Вместе они образуют шейную петлю. Ветви этой петли иннервируют m. sternohyoideus, m. sternothyroideus, m. omohyoideus.
- Ветви к мышцам m. sterno-cleido-mastoideus и m. trapezius (СЗ- С4) участвуют в иннервации этих мышц вместе с n. accessorius.
Диафрагмальный нерв n. phrenicus (С3-С4). Нерв идет по передней поверхности m. scalenus anterior, спускается вниз, рядом с ним лежит a. cervicalis ascendens. Нерв вступает в грудную полость между a. et v. subclavia.
Правый n. phrenicus идет перпендикулярно a. subclavia, пересекает спереди корень правого легкого, ложится на правую сторону перикарда и так доходит до диафрагмы.
Левый n. phrenicus пересекает дугу аорты и корень правого легкого спереди, ложится по левой поверхности перикарда и направляется к диафрагме. Оба эти нерва находятся в среднем средостении. Они располагаются между плеврой и перикардом.
По функции n. phrenicus является смешанным нервом: его двигательная функция заключается в иннервации диафрагмы, обеспечивая, таким образом, дыхательную функцию; его чувствительные ветви иннервируют плевру и перикард.
Левый диафрагмальный нерв, достигнув диафрагмы, остается в грудной полости и иннервирует сердце, вилочковую железу, легкие.
Поражение шейного сплетения
При поражении шейных позвонков, в особенности С3, могут наблюдаться параличи и судороги шейных мышц, невралгии, особенно при двустороннем их повреждении.
При параличах голова больного склоняется вперед так, что он касается подбородком грудины, а поднять голову вверх он не может.
Поражение n. phrenicus ведет к параличу диафрагмы.
Судороги чаще всего поражают m. obliquus capitis, m. splenius. При односторонних клонических судорогах m. obliquus capitis inferior больной постоянно поворачивает голову в пораженную сторону, а при двусторонних судорогах голова вращается в обе стороны. При тонических судорогах m. splenius голова наклоняется назад и в пораженную сторону.
В диафрагме чаще всего наблюдаются клонические судороги, что проявляется икотой.
Невралгии наступают главным образом по ходу n. occipitalis minor и n. auricularis magnus. При этом определяется болевая гиперестезия, болезненность при надавливании в зоне иннервации этих нервов.
Шейное сплетение, plexuscervicalis,образовано передними ветвями 4 верхних шейных спинномозговых нервов. Сплетение располагается на уровне четырех верхних шейных позвонков на переднелатеральной поверхности глубоких мышц шеи (мышца, поднимающая лопатку, медиальная лестничная мышца, ременная мышца шеи), будучи прикрыто спереди и сбоку грудино-ключично-сосцевидной мышцей. Шейное сплетение имеет соединения с добавочным и подъязычным нервами. Среди ветвей шейного сплетения различают мышечные, кожные и смешанные нервы (ветви). Двигательные (мышечные) нервы (ветви) идут к рядом расположенным мышцам: длинным мышцам шеи и головы, передней, средней и задней лестничным мышцам, передней и латеральной прямым мышцам головы, передним межпоперечным мышцам и мышце, поднимающей лопатку. К двигательным ветвям шейного сплетения относится также шейная петля, аnsacervicalis.В ее образовании участвует нисходящая ветвь подъязычного нерва — верхний корешок, radixsuperior, содержащий волокна из шейного сплетения, и ветви, отходящие от шейного сплетения, — нижний корешок,radixinferior.Шейная петля располагается несколько выше верхнего края промежуточного сухожилия лопаточно-подъязычной мышцы, обычно на передней поверхности общей сонной артерии. Волокна, отходящие от шейной петли, иннервируют мышцы, расположенные ниже подъязычной кости (подподъязычные мышцы: грудино-подъязычная, грудино-щитовидная, лопаточно-подъязычная, щитоподъязычная).
От шейного сплетения отходят мышечные ветви, иннервирующие также трапециевидную и грудино-ключично-сосцевидную мышцы.
Чувствительные (кожные) нервы шейного сплетения появляются в подкожной жировой клетчатке под подкожной мышцей шеи. Шейное сплетение дает следующие кожные ветви:
1. Большой ушной нерв, п. auricularismagnus. По наружной поверхности грудино-ключично-сосцевидной мышцы он направляется косо и вперед к коже ушной раковины, наружного слухового прохода и области позадичелюстной ямки.
2. Малый затылочный нерв,п. occipitalisminor, иннервирует кожу нижнелатеральной части затылочной области и задней поверхности ушной раковины.
3. Поперечный нерв шеи,п. transversuscolli,. Он иннервирует кожу передней и латеральной областей шеи.
4. Надключичные нервы,пп. supraclaviculares иннервируют кожу в надключичной и подключичной областях.
Диафрагмальный нерв,п. phrenicus, является смешанной ветвью шейного сплетения. Он формируется из передних ветвей III—IV шейных спинномозговых нервов, спускается вниз по передней поверхности передней лестничной мышцы и проникает в грудную полость. Вначале оба нерва идут в верхнем средостении, затем переходят в среднее средостение, располагаясь на боковой поверхности перикарда, кпереди от корня соответствующего легкого. Здесь диафрагмальный нерв лежит между перикардом и медиастинальной плеврой и заканчивается в толще диафрагмы.
Двигательные волокна диафрагмального нерва иннервируют диафрагму, чувствительные — перикардиальная ветвь, r. pericardiacus, — плевру и перикард. Чувствительные диафрагмально-брюишнные ветви, rr. phrenicoabdominates, проходят в брюшную полость и иннервируют брюшину, покрывающую диафрагму. Ветви правого диафрагмального нерва проходят, не прерываясь, через чревное сплетение к печени.
Шейное сплетение образовано передними ветвями 4 верхних шейных спинномозговых нервов. Сплетение располагается на уровне четырех верхних шейных позвонков на глубоких мышцах шеи и прикрыто сбоку и спереди грудино-ключично-сосцевидной мышцей. Различают, мышечные, кожные и смешанные ветви шейного сплетения. Двигательные (мышечные) нервы идут к длинным мышцам шеи и головы, к лестничным мышцам, мышце, поднимающей лопатку, трапециевидной и грудино-ключично-сосцевидной мышце и др. К двигательным ветвям шейного сплетения относят шейную петлю. Она образуется нисходящей ветвью подъязычного нерва и волокнами шейного сплетения. Шейная петля лежитна промежуточном сухожилии лопаточно-подъязычной мышцы, на передней поверхности общей сонной артерии. Шейная петля иннервирует мышцы, расположенные ниже подъязычной кости.
Чувствительные (кожные) нервы выходят из-под заднего края грудино-ключично-сосцевидной мышцы и идут к коже. К ним относятся: большой ушной нерв (иннервирует кожу ушной раковины и наружного слухового прохода, область позадичелюстной ямки); малый затылочный нерв(иннервирует кожу затылочной области и задней поверхности ушной раковины); поперечный нерв шеи (иннервирует кожу передней и боковой областей шеи, надключичные нервы (иннервируют кожу в надключичной и подключичной областях).
Диафрагмальный нерв.
Диафрагмальный нерв – это смешанная ветвь шейного сплетения. Спускается вниз по передней лестничной мышце, проходит в груднуюполость между подключичными артериями и веной. Затем нерв идет рядом с куполом плевры, впереди корня легкого.Правыйдиафрагмальный нерв проходит по боковой стенке верхней полой вены и прилежит к перикарду, левый– впереди дуги аорты, затем оба нерва проникают в диафрагму. Двигательные волокна иннервируютдиафрагму,чувствительные -плевру и перикард. Часть волокон проходит в брюшную полость и иннервируют брюшину,выстилающую диафрагму. Правый диафрагмальный нерв проходит через чревное сплетение не прерываясь (транзитом) к брюшине, покрывающей печень и желчный пузырь.
Плечевое сплетение, короткие ветви, области иннервации.
Плечевое сплетение образовано передними ветвями четырех нижних шейных и 1го грудного спинномозговых нервов. Топографически в составе плечевого сплетения выделяют на надключичную и подключичную части. Надключичная часть располагается в межлестничном промежутке и образована тремя стволами - верхним, средним и нижним.Подключичная часть образует три пучка по отношению к подмышечной артерии - медиальный, латеральный и задний.
Ветви, отходящие от плечевого сплетения делятся на короткие и длинные. Короткие ветви отходят от надключичной части: дорсальный нерв лопатки, надлопаточный, подлопаточный, подключичный, длинный грудной нерв,грудоспинной нерв, латеральный и медиальный грудные нервы, подмышечный нерв. Дорсальный нерв лопатки иннервирует мышцу, поднимающую лопатку и ромбовидную. Длинный грудной нерв иннервирует переднюю зубчатую мышцу. Надлопаточный нерв иннервирует над- и подостную мышцы, капсулу плечевого сустава. Подлопаточный нерв иннервирует подлопаточную и большую круглую мышцы. Грудоспинной- широчайшую мышцу спины. Латеральный и медиальный нерв - малую и большую грудные мышцы. Подмышечный нерв проходит через четырехстороннее отверстие на заднюю поверхность плеча, иннервирует дельтовидную мышцу, капсулу плечевого сустава, конечная ветвь - верхний латеральный кожный нерв плеча.
Длинные ветви плечевого сплетения. Области иннервации локтевого нерва.
Длинные ветви плечевого сплетенияотходят от медиального, латерального и заднего пучков подключичной части плечевого сплетения. К длинным ветвям плечевого сплетения относятся мышечно-кожный нерв, срединный, локтевой, лучевой нервы, медиальный кожный нерв плеча и медиальный кожный нерв предплечья.
Локтевой нерв -отходит от медиального пучка плечевого сплетения, на плече располагается рядом со срединным нервом,затем идетвниз и лежит позади медиального надмыщелка плечевой кости.
На плече локтевой нерв ветвей не дает, на предплечье лежит в локтевой борозде с локтевой артерией, иннервирует локтевой сгибатель запястья и медиальную часть глубокого сгибателя пальцев.
На кисти от локтевого нерва отходит глубокая ветвь, которой иннервирует все мышцы возвышения мизинца,а также приводящую мышцу большого пальца иглубокую головкукороткого сгибателябольшого пальца кисти,тыльные и ладонные межкостные мышцы,3, 4 червеобразные мышцы, суставы и связки кисти. Ладонные пальцевые нервы иннервируют кожу между 4- и 5- пальцами, локтевую сторону мизинца, натыле кисти кожу 4и 5 пальца и локтевую сторону 3 пальца, за исключением дистальных фаланг.
Дата добавления: 2018-02-18 ; просмотров: 2899 ;
Трудно переоценить значение и важность шейного сплетения. Его ветви приводят в движение часть дыхательных мышц и обеспечивают выполнение опорной функции мышц шеи. Поэтому при патологии шейного сплетения часть жизненно важных функций может быть нарушена.
Анатомия
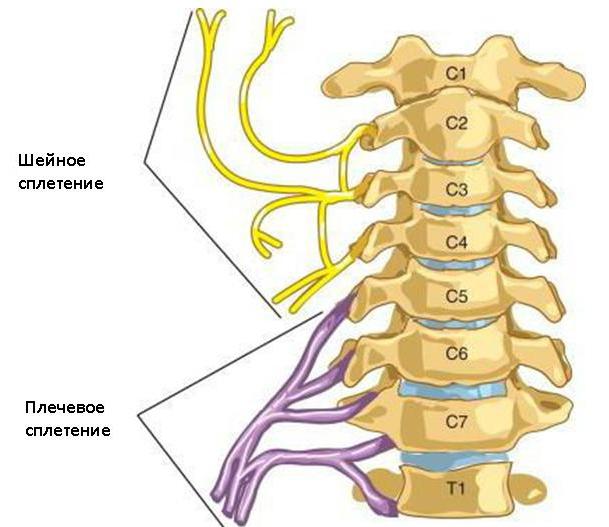
Шейное нервное сплетение представляет с собой парный комплекс, образованный передними ответвлениями верхних шейных спинномозговых нервных корешков. Ветви его дополнены тремя дугообразными петлями, соединяющими между собой корешки, образующие сплетение.
Некоторые источники объединяют его с плечевым, состоящим из нижней половины шейных нервных корешков и двух верхних грудных. В этих источниках упоминается шейно-плечевое сплетение, состоящее из спинномозговых нервов шейных сегментов спинного мозга, а также двух верхних грудных спинномозговых нервов.
Топография
Знание топографии шейного сплетения помогает понять, какие патологические состояния приводят к нарушению функций его корешков. Для специалистов же эта информация ценна тем, что, зная проекцию сплетения, легче избежать негативного влияния на него в ходе различных медицинских манипуляций.
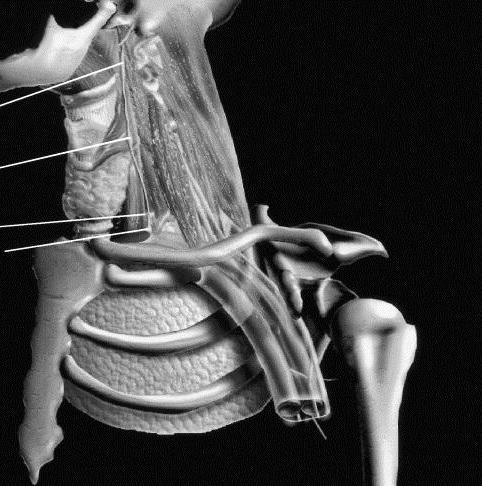
Располагается шейное сплетение на уровне верхних четырех позвонков шейного отдела. Будучи прикрыто с латеральной стороны и спереди грудинно-ключично-сосцевидной мышцей, оно залегает с передне-боковой стороны от группы глубоких мышц шеи.
Структура и функции
Поскольку ветви шейного нервного сплетения содержат и афферентные, и эфферентные нервные волокна, они выполняют как чувствительные, так и двигательные функции.
Соответственно, при поражении структур шейного сплетения страдать будут обе эти области.
Двигательные ветви
Мышечные, или двигательные, нервы шейного сплетения, разветвляясь в расположенных неподалеку мышцах шеи, приводят их в движение; а кроме того, принимают участие в образовании так называемой шейной петли, состоящей из нисходящего ответвления подъязычного нерва и нервных волокон, идущих от корешков нервного сплетения. Ее функция состоит в иннервации мускулов, располагающихся внизу относительно подъязычной кости.
Следует упомянуть также, что и трапециевидная, и грудинно-ключично-сосцевидная мышцы также иннервируются нервными волокнами, отходящими от двигательных корешков шейного сплетения.
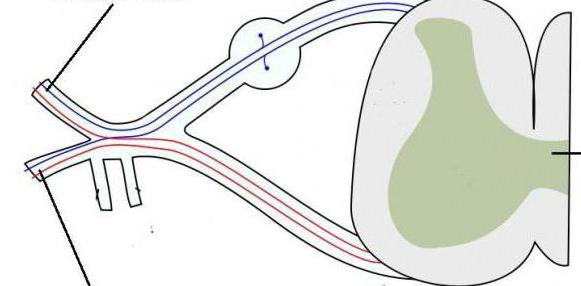
Чувствительный отдел
Чувствительная иннервация шейного сплетения обеспечивается так называемыми кожными его ответвлениями, а именно большим ушным нервом, малым нервом затылка, поперечным шейным и надключичным нервами.
Диафрагмальный нерв
Это еще одна ветвь шейного сплетения, имеющая интересную особенность: в составе диафрагмального нерва имеются как двигательные волокна, разветвляющиеся в диафрагме и приводящие ее в движение, так и чувствительные, обеспечивающие иннервацию перикарда, плевры и брюшины.
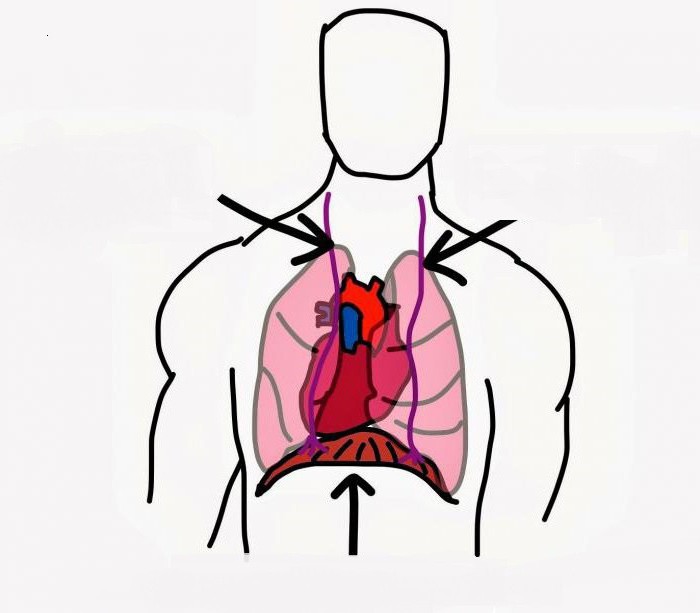
Данный нерв признается наиболее важным ответвлением из тех, что образуют шейное сплетение, так как направляется к диафрагме, и его поражение неминуемо приводит к парезам диафрагмы различной степени тяжести или ее параличу. Такое состояние клинически проявляется дыхательной недостаточностью, вплоть до ее тяжелой степени.
В ряде случаев, когда поражается шейное сплетение, и в частности, диафрагмальный нерв, патология проявляется клоническими судорогами в диафрагме, которые внешне проявляются в виде икоты.
Кровоснабжение
Основным источником питания структур верхней части шейного отдела позвоночника являются мелкие ответвления позвоночной артерии, которая, беря начало от подключичной артерии, поднимается вдоль позвоночника вверх, входя в полость черепа и отдавая на всем своем протяжении мелкие веточки для кровоснабжения анатомических образований шейного отдела позвоночника.
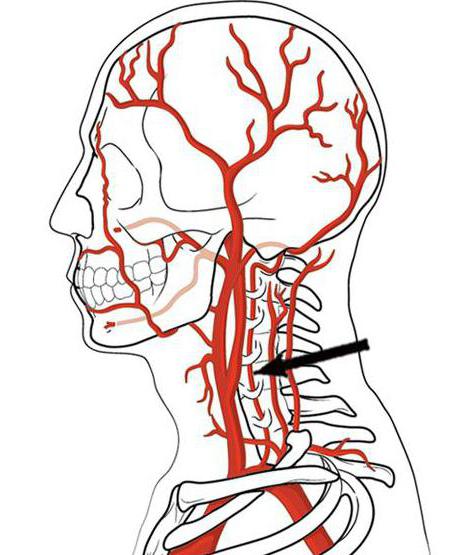
Патология шейного сплетения
Признаки поражения шейного нервного сплетения проявляются в виде моторных, сенсорных и трофических нарушений. Комплексность симптоматики обусловлена комбинацией в данном образовании нервных волокон, имеющих разные функции. Нарушения касаются органов, к которым отдает для иннервации ветки шейное сплетение. Анатомия его такова, что при поражении каждого из корешков страдают все три функции.
Возможные поражения
- Травматизация, например при вывихах или подвывихах шейных позвонков, ушибах или родовых травмах у новорожденных.
- Компрессионный синдром при компрессии новообразованием, костными отломками, гематомой или повязкой (при неверно проведенной иммобилизации конечности).
- Инфекционно-воспалительное поражение, которому может подвергнуться шейное сплетение спинномозговых нервов после перенесенных инфекций (герпетическая инфекция, гриппозное поражение, ангина, сифилис).
- Токсическая этиология шейного плексита. Такой вариант поражения возможен при систематическом злоупотреблении алкоголем или в случае отравления тяжелыми металлами.
- Выраженная гипотермия (переохлаждение) способна вызвать воспаление нервных стволов.
- Аллергическое или аутоиммунное поражение, когда агрессивное воздействие клеток иммунной системы ошибочно направляется на собственную нервную ткань организма.
- Хронические системные заболевания, приводящие к нарушению питания нервных стволов.
Проявления
Среди поражений и заболеваний шейного сплетения можно выделить:
- Одностороннее.
- Двустороннее.
Все случаи, когда поражается шейное сплетение и его ветви, характеризуются двигательными, чувствительными и трофическими расстройствами в соответствующей зоне иннервации. Патология проходит в своем развитии следующие стадии:
- Невралгическая стадия. Проявления связаны с раздражением нервных стволов. Типично острое начало в виде появления резкой болезненности в нижней боковой части лица с иррадиацией в ушную раковину и затылочную область, а также непостоянной иррадиацией в руку вплоть до кончиков пальцев. Локализация болевого синдрома соответствует стороне поражения. Болезненность существенно возрастает при активных и пассивных движениях; состояние покоя может приносить некоторое облегчение, однако боль в покое, и даже ночью, полностью не исчезает. Боль сопровождается парестезиями, похолоданием кожных покровов и расстройством температурной чувствительности в зоне иннервации пораженных нервных корешков.
- Паралитическая стадия. Стадия парезов и параличей (в зависимости от тяжести поражения) характеризуется признаками нарушения функций шейных нервов, составляющих шейное сплетение. Вследствие поражения диафрагмального нерва отмечаются икота и, по причине нескоординированности работы мышц, затруднения, нарушения при откашливании; расстройства голосообразования, дыхания - вплоть до выраженной одышки и в тяжелых случаях дыхательных расстройств, вплоть до дыхательной недостаточности. Трофические расстройства вызывают отечность и синюшное окрашивание кожных покровов, изменение их тургора; кроме того, нарушается потоотделение в сторону его усиления. Большая продолжительность заболевания способна приводить к атрофическим изменениям мышц плечевого пояса, следствием чего в дальнейшем будет формирование привычных вывихов плечевого сустава; или параличам мускулатуры шеи, тяжелая степень выраженности которых приводит к потере шейными мышцами способности выполнять свои функции: голова пациента в тяжелых случаях может склоняться вперед настолько, что подбородок примыкает к грудине. При таких глубоких поражениях активные движения с помощью пораженных мышц невозможны; самостоятельно поднять голову такой пациент не может.
- Стадия восстановления. На этом этапе нарушенные нервные функции начинают постепенно восстанавливаться. В ряде случаев восстановление наблюдается неполное, с резидуальными явлениями в форме парезов или параличей периферического типа (вялого характера) и атрофических изменений мускулатуры (формулировка при диагностике остаточных явлений в виде периферического пареза должна содержать указание на пораженный нервный корешок).
- Вялые (периферические) парезы или параличи мышц шеи и плечевого пояса, привычные вывихи плечевого сустава и характерное положение головы вследствие слабости шейной мускулатуры.
- Расстройство мышечного тонуса; судороги и спазмы в иннервируемых ветвями шейного сплетения группах мышц.
- Сенсорные нарушения в виде парестезий и болевой гиперестезии в зоне чувствительной иннервации сплетения.
- Трофические нарушения кожи и мягких тканей в пораженных областях.
Анестезия
Анестезия шейного сплетения позволяет осуществлять оперативные вмешательства на шее, щитовидной железе, кровеносных сосудах брахиоцефальной группы при травмах, огнестрельных ранениях, онкологических заболеваниях.
Поскольку впереди по срединной линии шеи ветви шейного сплетения анастомозируют, анестезию чувствительных корешков позади края грудинно-ключично-сосцевидной мышцы следует производить с двух сторон. Такая анестезия позволяет выполнять в том числе и большие вмешательства на тканях глубоких слоев шеи (в том числе ларингоэктомия, удаление онкологических новообразований).
Для того чтобы усилить эффект анестезии ответвлений шейного сплетения, допускается дополнительное блокирование поверхностных нервных ветвей, выходящих на фронтальную поверхность шеи.
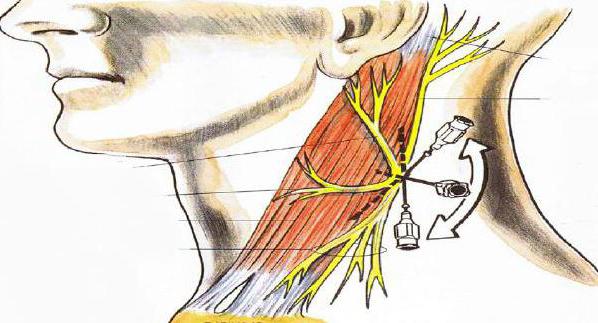
Для совершения всех этих манипуляций анестезия выполняется передним доступом, поскольку использование бокового доступа (инъекция анестезирующего раствора в субдуральное пространство) сопряжено с высокой вероятностью развития довольно серьезных осложнений, поэтому методика бокового доступа, по возможности, не используется.
Шейное сплетение ( plexus cervicalis ) формируется передними ветвями 4 верхних шейных спинномозговых нервов (CI–CIV), имеющими между собой соединения. Сплетение залегает сбоку от поперечных отростков между позвоночными (сзади) и предпозвоночными (спереди) мышцами (рис. 1). Нервы выходят из-под заднего края грудино-ключично-сосцевидной мышцы, немного выше ее середины, и распространяются веерообразно вверх, вперед и вниз. От сплетения отходят следующие нервы:
Рис. 1. Шейное сплетение:
1 — подъязычный нерв; 2 — добавочный нерв; 3, 14 — грудино-ключично- сосцевидная мышца; 4 — большой ушной нерв; 5 — малый затылочный нерв; 6 — большой затылочный нерв; нервы к передней и латеральной прямым мышцам головы; 8 — нервы к длинным мышцам головы и шеи; 9 — трапециевидная мышца: 10 — соединительная ветвь к плечевому сплетению; 11 — диафрагмальный нерв: 12 — надключичные нервы; 13 — нижнее брюшко лопаточно-подъязычной мышцы; 15 — шейная петля; 16 — грудино-подъязычная мышца; 17 — грудино-щитовидная мышца; 18 — верхнее брюшко лопаточно-подъязычной мышцы: 19 — поперечный нерв шеи; 20 — нижний корешок шейной петли; 21 — верхний корешок шейной петли; 22 — щитоподъязычная мышца; 23 — подбородочно-подъязычная мышца
1. Малый затылочный нерв ( п. occipitalis mino ) (от СI—СII) распространяется вверх к сосцевидному отростку и далее в боковые отделы затылка, где иннервирует кожу.
2. Большой ушной нерв ( п. auricularis major ) (от СIII—CIV) идет по грудино-ключично-сосцевидной мышце вверх и кпереди, к ушной раковине, иннервирует кожу ушной раковины (задняя ветвь) и кожу над околоушной слюнной железой (передняя ветвь).
3. Поперечный нерв шеи ( п. transverses colli ) (от СIII—C1V) идет кпереди и у переднего края грудино-ключично-сосцевидной мышцы разделяется на верхние и нижние ветви, иннервирующие кожу переднего отдела шеи.
4. Надключичные нервы ( пп. supraclaviculares ) (от СIII—CIV) (числом от 3 до 5) распространяются вниз веерообразно под подкожной мышцей шеи; разветвляются в коже задненижней части шеи (латеральные ветви), в области ключицы (промежуточные ветви) и верхнепередней части груди до III ребра (медиальные ветви).
5. Диафрагмальный нерв ( n. phrenicis ) (от СIII—CIV и частично от CV), преимущественно двигательный нерв, идет вниз по передней лестничной мышце в грудную полость, где проходит к диафрагме впереди корня легкого между медиастинальной плеврой и перикардом. Иннервирует диафрагму, отдает чувствительные ветви к плевре и перикарду ( rr. pericardiaci ), иногда к шейно-грудному нервному сплетению. Кроме того, посылает диафрагмалъно-брюшные ветви (rr. phrenicoabdominales) к брюшине, покрывающей диафрагму. Эти ветви содержат нервные узлы ( ganglii phrenici ) и соединяются с чревным нервным сплетением. Особенно часто такие связи имеет правый диафрагмальный нерв, чем и объясняется френикус-симптом — иррадиация болей в область шеи при заболевании печени.
6. Нижний корешок шейной петли ( radix inferior ansae cervicalis ) образуется нервными волокнами от передних ветвей второго и третьего спинномозговых нервов и идет кпереди на соединение с верхним корешком (radix superior) , возникающим от подъязычного нерва (XII пара черепных нервов). В результате соединения обоих корешков образуется шейная петля ( ansa cervicalis ), от которой отходят ветви к лопаточно-подъязычной, грудино-подъязычной, щитоподъязычным и грудино-щитовидной мышцам.
7. Мышечные ветви ( rr. musculares ) идут к предпозвоночным мышцам шеи, к мышце, поднимающей лопатку, а также к грудино-клю-чично-сосцевидной и трапециевидной мышцам.
Шейный отдел симпатического ствола
Шейный отдел симпатического ствола залегает впереди поперечных отростков шейных позвонков на поверхности глубоких мышц шеи (рис. 2). В каждом шейном отделе 3 шейных узла: верхний , средний ( ganglia cervicales superior et media ) и шейно-грудной ( звездчатый ) ( ganglion cervicothoracicum (stellatum) ). Средний шейный узел самый маленький. Звездчатый узел нередко состоит из нескольких узлов. Общее число узлов в шейном отделе может колебаться от 2 до 6. От шейных узлов отходят нервы к голове, шее и груди.
Рис. 2. Шейный отдел симпатического ствола:
1 — языкоглоточный нерв; 2 — глоточное сплетение; 3 — глоточные ветви блуждающего нерва; 4 — наружная сонная артерия и нервное сплетение; 5 — верхний гортанный нерв; 6 — внутренняя сонная артерия и синусная ветвь языкоглоточного нерва; 7 — сонный гломус; 8 — сонный синус; 9 — верхняя шейная сердечная ветвь блуждающего нерва; 10 — верхний шейный сердечный нерв: 11 — средний шейный узел симпатического ствола; 12 — средний шейный сердечный нерв; 13 — позвоночный узел; 14 — возвратный гортанный нерв: 15 — шейногрудной (звездчатый) узел; 16 — подключичная петля; 17 — блуждающий нерв; 18 — нижний шейный сердечный нерв; 19 — грудные сердечные симпатические нервы и ветви блуждающего нерва; 20 — подключичная артерия; 21 — серые соединительные ветви; 22 — верхний шейный узел симпатического ствола; 23 — блуждающий нерв
1. Серые соединительные ветви ( rr. communicantens grisei ) — к шейному и плечевому сплетениям.
2. Внутренний сонный нерв ( п. caroticus internus ) отходит обычно от верхнего и среднего шейных узлов к внутренней сонной артерии и формирует вокруг нее внутреннее сонное сплетение (plexus caroticus internus) , которое распространяется и на ее ветви. От сплетения ответвляется глубокий каменистый нерв (п. petrosus profundus) к крылонёбному узлу.
3. Яремный нерв ( п. jugularis ) начинается от верхнего шейного узла, в пределах яремного отверстия разделяется на две ветви: одна идет к верхнему узлу блуждающего нерва, другая — к нижнему узлу языкоглоточного нерва.
4. Позвоночный нерв ( п. vertebralis ) отходит от шейно-грудного узла к позвоночной артерии, вокруг которой формирует позвоночное сплетение (plexus vertebralis) .
5. Сердечные шейные верхние, средние и нижние нервы ( пп. cardiaci cervicales superior, medius et inferior ) берут начало от соответствующих шейных узлов и входят в состав шейно-грудного нервного сплетения.
6. Наружные сонные нервы ( пп. carotid externi ) отходят от верхнего и среднего шейных узлов к наружной сонной артерии, где участвуют в образовании наружного сонного сплетения (plexus caroticus externus) , которое распространяется и на ветви артерии.
7. Гортанно-глоточные ветви ( rr. laryngopharyngei ) идут от верхнего шейного узла к глоточному нервному сплетению и в качестве соединительной ветви к верхнему гортанному нерву.
8. Подключичные ветви ( rr. subclavii ) отходят от подключичной петли (ansa subclavia) , которая образована разделением межузловой ветви между средним шейным и шейно-грудными узлами.
Краниальный отдел парасимпатической нервной системы
Центры краниального отдела парасимпатической части автономной нервной системы представлены ядрами в стволе головного мозга (мез-энцефалическое и бульбарные ядра).
Мезэнцефалическое парасимпатическое ядро — добавочное ядро глазодвигательного нерва (nucleus accessories п. oculomotorii) — находится на дне водопровода среднего мозга, медиальнее двигательного ядра глазодвигательного нерва. Преганглионарные парасимпатические волокна идут из этого ядра в составе глазодвигательного нерва к ресничному узлу.
В продолговатом мозге и мосту лежат следующие парасимпатические ядра:
1) верхнее слюноотделительное ядро ( nucleus salivatorius superior ), связанное с лицевым нервом, — в мосту;
2) нижнее слюноотделительное ядро ( nucleus salivatorius inferior ), связанное с языкоглоточный нервом, — в продолговатом мозге;
3) дорсальное ядро блуждающего нерва ( nucleus dorsalis nervi vagi ), — в продолговатом мозге.
Преганглионарные парасимпатические волокна проходят от клеток слюноотделительных ядер в составе лицевого и языкоглоточного нервов в поднижнечелюстной, подъязычный, крылонёбный и ушной узлы.
Периферический отдел парасимпатической нервной системы формируется преганглионарными нервными волокнами, происходящими от указанных черепных ядер (они проходят в составе соответствующих нервов: III, VII, IX, X пары), перечисленными выше узлами и их ветвями, содержащими постганглионарные нервные волокна.
1. Преганглионарные нервные волокна, идущие в составе глазодвигательного нерва, следуют до ресничного узла и заканчиваются на его клетках синапсами. От узла отходят короткие ресничные нервы (пп. ciliares breves) , в которых наряду с чувствительными волокнами имеются парасимпатические: они иннервируют сфинктер зрачка и ресничную мышцу.
2. Преганглионарные волокна из клеток верхнего слюноотделительного ядра распространяются в составе промежуточного нерва, от него через большой каменистый нерв идут к крылонёбному узлу, а через барабанную струну — к поднижнечелюстному и подъязычному узлам, где заканчиваются синапсами. От указанных узлов по их ветвям следуют постганглионарные волокна к рабочим органам (поднижнечелюстные и подъязычные слюнные железы, железы нёба, носа и языка).
3. Преганглионарные волокна из клеток нижнего слюноотделительного ядра идут в составе языкоглоточного нерва и далее по малому каменистому нерву к ушному узлу, на клетках которого заканчиваются синапсами. Постганглионарные волокна от клеток ушного узла выходят в составе ушно-височного нерва и иннервируют околоушную железу.
Преганглионарные парасимпатические волокна, начинающиеся от клеток дорсального узла блуждающего нерва, проходят в составе блуждающего нерва, который является главным проводником парасимпатических волокон. Переключение на постганглионарные волокна происходит в основном в мелких ганглиях интрамуральных нервных сплетений большинства внутренних органов, поэтому постганглионарные парасимпатические волокна представляются сравнительно с преганглионарными очень короткими.
Анатомия человека С.С. Михайлов, А.В. Чукбар, А.Г. Цыбулькин
Читайте также:


