Лечение срединного нерва плечевого сустава

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

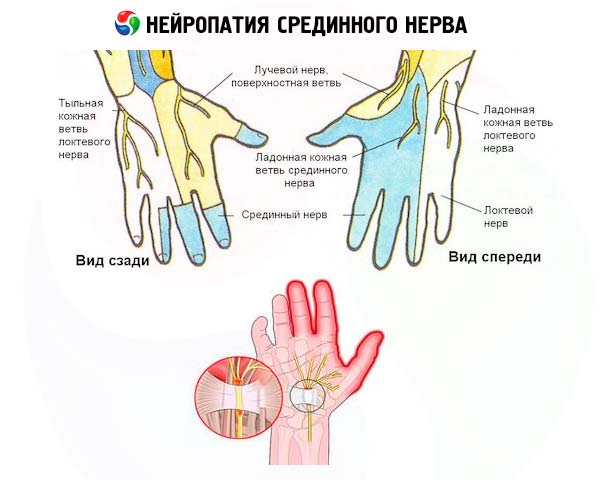
К числу наиболее часто диагностируемых заболеваний периферических нервов относится нейропатия срединного нерва – одного из трех главных моторно-сенсорных нервов рук, обеспечивающих их движения и чувствительность от плеча до кончиков пальцев.
Без учета патогенетических факторов многие продолжают называть его невритом, а МКБ-10 на основе анатомо-топографических особенностей болезни относит ее к мононейропатиям верхних конечностей с кодом G56.0-G56.1.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Эпидемиология
Точная статистика данной патологии неизвестна. Большинство эпидемиологических исследований сосредоточено на синдроме запястного канала, который является самым распространенным синдромом периферической компрессии срединного нерва с частотой заболеваний – 3,4% всех нейропатий: 5,8% – у женщин и 0,6% – у мужчин.
Европейские неврологи отмечают, что данный синдром диагностируется у 14-26% пациентов с диабетом; около 2% случаев фиксируется в течение беременности, почти у 10% профессиональных шоферов, у четверти маляров, у 65% людей, постоянно работающих с вибрирующими инструментами, и у 72% работников, занимающихся ручной обработкой рыбы или птицы.
А вот синдром круглого пронатора выявляется почти у двух третей доярок.

[7], [8], [9], [10], [11], [12], [13], [14], [15]
Причины нейропатии срединного нерва
В большинстве случаев причины нейропатии срединного нерва – сдавливание какого-то участка ствола нерва, которое в неврологии определяется как компрессионная нейропатия срединного нерва, нейрокомпрессионный или туннельный синдром. Компрессия может быть следствием травм: переломов в области головки плеча или ключичной кости, вывихов и сильных ударов плеча, предплечья, локтевого или лучезапястного суставов. Если сдавливанию подвергаются близлежащие к нерву кровеносные сосуды и капилляры его эндоневрия, то диагностируется компрессионно-ишемическая нейропатия срединного нерва.
В неврологии выделяют и другие виды нейропатии медиального нерва, в частности, дегенеративно-дистрофическую, связанную с артрозами, деформирующим остеоартрозом или остеитом плечевого, локтевого или лучезапястного суставов.
При наличии хронических инфекционных воспалений суставов верхних конечностей – артритов, остеоартрита запястья, ревматоидного или подагрического артритов, суставного ревматизма – тоже может возникать нейропатия срединного нерва. Сюда же, в качестве триггера патологии, следует отнести воспалительные процессы, локализованные в синовиальной сумке суставов, в сухожилиях и связках (при стенозирующем тендовагините или теносиновите).
Кроме того, к поражению срединного нерва способны приводить новообразования костей плеча и предплечья (остеомы, костные экзостозы или остеохондромы); опухоли ствола нерва и/или его ветвей (в виде невриномы, шванномы или нейрофибромы), а также анатомические аномалии.
Так, если у человека в нижней трети кости плеча (примерно в 5-7 см над средним надмыщелком) имеется редкое анатомическое образование – остистый надмыщелковый отросток (апофиз), то вместе со связкой Струзера и плечевой костью он может образовывать дополнительное отверстие. Оно может быть настолько узким, что проходящие через него срединный нерв и брахиальная артерия могут сдавливаться, приводя к компрессионно-ишемической нейропатии срединного нерва, которая в данном случае называется синдромом наднадмыщелкового апофиза или синдромом супракондилярного отростка.

[16], [17], [18], [19], [20], [21], [22], [23], [24]
Факторы риска
Специалисты считают безусловными факторами риска развития нейропатии данного нерва свойственные некоторым профессиям постоянное напряжение лучезапястного или локтевого суставов, длительные действия с согнутым или разогнутым запястьем. Отмечается также значение наследственности и имеющихся в анамнезе сахарного диабета, тяжелой формы гипотиреоза – микседемы, амилоидоза, миеломы, васкулита, дефицита витаминов группы В.
Согласно результатам некоторых зарубежных исследований, факторы, ассоциированные с данным видом периферической мононейропатии, включают беременность, повышенный индекс массы тела (ожирение), у мужчин – варикозное расширение вен в области плеча и предплечья.
Угроза возникновения неврита срединного нерва существует при противоопухолевой химиотерапии, длительном применении сульфаниламидов, инсулина, диметилбигуанида (противодиабетического средства), препаратов с производными гликолилмочевины и барбитуровой кислоты, гормона щитовидной железы тироксина и др.

[25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
Патогенез
Длинная ветвь плечевого нервного сплетения, которая выходит из брахиального узла (plexus brachials) в области подмышечной впадины, образует срединный нерв (nervus medianus), идущий параллельно плечевой кости вниз: через локтевой сустав вдоль локтевой и лучевой костей предплечья, через карпальный канал лучезапястного сустава в кисть и пальцы.
Нейропатия развивается в случаях компрессии среднего ствола надключичной части плечевого сплетения, его наружного пучка (в зоне выхода верхней ножки нерва из брахиального узла) или в месте отхождения внутренней ножки нерва от внутреннего вторичного пучка. И ее патогенез заключается в блокировании проведения нервных импульсов и нарушении иннервации мышц, что приводит к ограничению движений (парезу) лучевого сгибателя запястья (musculus flexor carpi radialis) и круглого пронатора (musculus pronator teres) в области предплечья – мышцы, обеспечивающей повороты и вращательные движения. Чем сильнее и продолжительнее давление на срединный нерв, тем более выражена нервная дисфункция.
Изучение патофизиологии хронических компрессионных нейропатий показало не только сегментарную, но нередко и обширную демиелинизацию аксонов срединного нерва в зоне компрессии, выраженную отечность окружающих тканей, увеличение плотности фибробластов в тканях защитных оболочек нерва (периневрия, эпиневрия), сосудистую гипертрофию в эндоневрии и увеличение объема эндоневральной жидкости, усиливающее сдавливание.
Также выявлено повышение экспрессии расслабляющего гладкие мышцы простагландина E2 (PgE2); фактора роста эндотелия сосудов (VEGF) в синовиальных тканях; матриксной металлопротеиназы II (MMP II) в мелких артериях; трансформирующего фактора роста (TGF-β) в фибробластах синовиальных оболочек суставных полостей и связок.

[35], [36], [37], [38], [39], [40],
Симптомы нейропатии срединного нерва
Основные определения диагнозов компрессионных мононейропатий: синдром наднадмыщелкового апофиза, синдром круглого пронатора и запястный туннельный синдром или синдром карпального канала.
В первом случае – при синдроме наднадмыщелкового апофиза (о котором уже шла речь выше) – компрессия срединного нерва проявляется симптомами двигательного и сенсорного характера: болями в нижней трети плеча (с внутренней стороны), онемением и покалыванием (парестезией), снижением чувствительности (гипестезией) и ослаблением мышц кисти и пальцев (парезом). Частота данного синдрома составляет 0,7-2,5% (по другим данным – 0,5-1%).
Во втором случае симптомы нейропатии срединного нерва появляются после его компрессии при прохождении через структуры мышц предплечья (круглый пронатор и сгибатель пальцев). Первые признаки синдрома круглого пронатора включает боли в предплечье (отдающие в плечо) и кисти; далее отмечают гипестезию и парестезию ладони и тыльной поверхности концевых фаланг I, II, III и половины IV пальцев; ограничение поворотов и вращательных движений (пронации) мышц предплечья и кисти, сгибания кисти и пальцев. При запущенном заболевании иннервируемая срединным нервом мышца тенара (возвышения большого пальца) частично атрофируется.
При запястном туннельном синдроме сжатие ствола срединного нерва происходит в узком костно-фиброзном туннеле запястья (карпальном канале), через который вместе с несколькими сухожилиями нерв простирается в кисть. При данной патологии отмечаются та же парестезия (не проходящая и по ночам); боли (вплоть до нестерпимых – каузалгических) в предплечье, кисти, первых трех пальцах и отчасти указательном пальце; снижение мышечной моторики кисти и пальцев.
Мягкие ткани в зоне зажатого нерва на первой стадии отекают, а кожа краснеет и становится горячей на ощупь. Затем кожные покровы кистей и пальцев бледнеют или приобретают синюшный оттенок, становятся сухими, и роговой слой эпителия начинает слущиваться. Постепенно происходит утрата тактильной чувствительности с развитием астереогнозии.
При этом симптоматика, которой проявляется нейропатия правого срединного нерва, идентична признакам, возникающим, когда сдавливание локализуется на левой руке, то есть имеется нейропатия левого срединного нерва. Подробнее см. – Симптомы поражения срединного нерва и его ветвей
Осложнения и последствия
Самые неприятные последствия и осложнения нейропатических синдромов медиального нерва верхних конечностей – атрофия и паралич периферических мышц из-за нарушения их иннервации.
При этом двигательные ограничения касаются вращательных движений кистью и ее сгибания (в том числе мизинца, безымянного и среднего пальцев) и сжатия в кулак. Также вследствие атрофии мышц большого пальца и мизинца меняется конфигурация кисти, препятствующая мелкой моторике.
Особенно негативно на состоянии мышц сказываются атрофические процессы, если компрессия или воспаление nervus medianus привели к обширной демиелинизации его аксонов – с невозможностью восстановления проведения нервных импульсов. Тогда начинается фиброзная дегенерация мышечных волокон, которая через 10-12 месяцев становится необратимой.

[41], [42], [43], [44], [45], [46], [47], [48], [49]
Диагностика нейропатии срединного нерва
Диагностика невропатии срединного нерва начинается с выяснения анамнеза пациента, осмотра конечности и оценки степени повреждения нерва – на основании наличия сухожильных рефлексов, которые проверяются с помощью специальных механических тестов (сгибания-разгибания суставов кисти и пальцев).
Для выяснения причины заболевания могут понадобиться анализы крови: общий и биохимический, на уровень глюкозы, гормонов щитовидной железы, содержание CRP, аутоантител (IgM, IgG, IgA) и др.
Инструментальная диагностика с помощью электромиографии (ЭМГ) и электронейрорафии (ЭНГ) дает возможность оценить электрическую активность мышц плеча, предплечья и кисти и степень проводимости нервных импульсов срединным нервом и его ответвлениями. Также используют рентгенографию и миелографию с контрастным веществом, УЗИ сосудов, УЗИ, КТ или МРТ костей, суставов и мышц верхних конечностей.

[50], [51]
Дифференциальная диагностика
Дифференциальная диагностика призвана отличить мононейропатию срединного нерва от нейропатии локтевого или лучевого нерва, поражения плечевого нервного сплетения (плексита), корешковых дисфункций при радикулопатии, скаленус-синдрома, воспаления связки (теносиновита) большого пальца руки, стенозирующего тендовагинита сгибателей пальцев, полиневрита при системной красной волчанке, синдрома Рейно, сенситивной джексоновской эпилепсии и других патологий, в клинической картине которых имеются сходные симптомы.
К кому обратиться?
Лечение нейропатии срединного нерва
Комплексное лечение нейропатии срединного нерва должно начинаться с минимизации компрессионного воздействия и снятия боли, для чего руке придают физиологическое положение и фиксируют лонгетой или ортезом. Купирование интенсивной боли проводят путем периневральной или параневральной новокаиновой блокады. Пока конечность иммобилизована, пациенту дается больничный при нейропатии срединного нерва.
Следует иметь в виду, что лечение возникшей нейропатии не отменяет терапии заболеваний, ставших ее причиной.
Для уменьшения боли могут быть назначены лекарства в таблетках: Габапентин (др. торговые названия – Габагама, Габалепт, Габантин, Ламитрил, Нейронтин); Максиган или Дексалгин (Дексаллин) и др.
Чтобы снять воспаление и отек, прибегают к параневральным инъекциям кортикостероидов (гидрокортизона).
Для стимуляции проведения нервных импульсов применяется Ипидакрин (Амиридин, Нейромидин). Внутрь принимают по 10–20 мг дважды в день (в течение месяца); вводят парентерально (п/к или в/м – 1 мл 0,5-1,5% раствора раз в день). Препарат противопоказан при эпилепсии, нарушениях сердечного ритма, бронхиальной астме, обострениях язвы желудка, беременности и кормлении грудью; не применяется детям. Среди побочных эффектов отмечают головную боль, аллергические кожные реакции, гипергидроз, тошноту, повышение ЧСС, возникновение спазма бронхов и судорог.
Улучшению циркуляции крови в мелких сосудах и кровоснабжения тканей способствует Пентоксифиллин (Вазонит, Трентал). Стандартная дозировка – по 2-4 таблетки до трех раз в сутки. Возможны побочные эффекты в виде головокружения, головной боли, тошноты, диареи, учащения пульса, снижения АД. Противопоказания включают кровотечения и ретинальные кровоизлияния, недостаточность печени и/или почек, язвы ЖКТ, беременность.
Для повышения содержания высокоэнергетических соединений (макроэгов) в мышечных тканях используются препараты альфа-липоевой кислоты – Альфа-липон (Эспа-липон): сначала капельное в/в введение – по 0,6-0,9 г в сутки, спустя две-три недели принимают таблетки – по 0,2 г трижды в сутки. Побочные действия могут выражаться появлением крапивницы, головокружений, повышенной потливостью, болями в области брюшной полости, нарушением работы кишечника.
При нейропатии, связанной с сахарным диабетом, назначают Карбамазепин (Карбалекс, Финлепсин). И всем пациентам необходимо принимать витамины С, В1, В6, В12.
Очень эффективно физиотерапевтическое лечение нейропатий, поэтому обязательно назначаются сеансы физиопроцедур с использованием ультрафонофореза (с новокаином и ГКС) и электрофореза (с Дибазолом или Прозерином); УВЧ, импульсного переменного тока (дарсонвализации) и низкочастотного магнитного поля (магнитотерапии); обычного лечебного массажа и точечного (рефлексотерапии); электростимуляции мышц с нарушенной иннервацией; бальнео- и пелоидотерапии.
После снятия острого болевого синдрома, примерно через неделю после иммобилизации руки, всем пациентам назначают ЛФК при нейропатии срединного нерва – для укрепления мышц плеча, предплечья, кисти и пальцев и увеличения диапазона их сгибания и пронации.
Из средств, которыми рекомендуют проводить народное лечение данной патологии, предлагаются обезболивающие компрессы с голубой глиной, скипидаром, смесью камфорного спирта с солью, спиртовой настойкой календулы. Эффективность такого лечения, а также лечение травами (употребления внутрь отваров из корней девясила или лопуха) никто не оценивал. Но точно известно, что полезно принимать масло энотеры (примулы вечерней), так как в нем много жирной альфа-липоевой кислоты.

[52], [53], [54], [55], [56], [57], [58]
Если все попытки излечить компрессионно-ишемическую нейропатию срединного нерва консервативными методами безуспешны, и двигательно-сенсорные нарушения не проходят после одного-полутора месяцев, проводится хирургическое лечение.
При этом если нейропатия возникла после травмы из-за пересечения nervus medianus, операция по восстановлению его целостности, то есть сшиванию или пластике, делается раньше – чтобы избежать стойкого ограничения амплитуды движений кисти (контрактуры).
При запястном туннельном синдроме проводят хирургическую декомпрессию срединного нерва (рассекая карпальную связку) или его освобождение (невролиз) с удалением сдавливающих фиброзных тканей. Вмешательство может производиться открытым доступом и эндоскопически.
Противопоказаниями к проведению операции при синдроме карпального канала являются преклонный возраст, продолжительность симптомов более 10-ти месяцев, постоянная парестезия, стенозирующий тендовагинит сгибающей мышцы.
А вот синдром супракондилярного (наднадмыщелкового) отростка подлежит только оперативному лечению: с целью декомпрессии выполняется операция по удалению этого костного выроста.

Защемление нерва в плечевом суставе – распространенная проблема. Многие его путают с воспалительным процессом, хотя это две разные неврологические болезни, которые имеют похожую симптоматику. При этом специалисты отмечают, что при несвоевременной терапии защемление способно привести к развитию воспалительного процесса. Во избежание такого осложнения требуется обратить внимание на первые симптомы и обратиться за квалифицированной помощью к специалисту.
Признаки недуга
Может происходить защемление различных нервов (в частности, подмышечных, лучевых и срединных). Как показывает практика, в ходе диагностических обследований часто устанавливают, что был поражен лучевой нерв. Он относится к нервным стволам, состоящим из двигательной и чувствительной части.
При защемлении нерва в плече симптомы у разных пациентов могут немного отличаться между собой (в зависимости от причины, которая спровоцировала недуг). Однако есть общие характерные признаки. В первую очередь, человек испытывает сильную боль. Она может быть разного характера (к примеру, резкая или ноющая), возникать даже в состоянии покоя, когда на плечо не оказывается дополнительная нагрузка. Как правило, оно продолжается долгое время.
В целом, все клинические проявления подразделяют на три основные группы: острые, подострые и хронические. Острые признаки характерны для компрессии, которая возникла на фоне травматического влияния. Чаще всего они сопровождают перелом, растяжение или разрыв связочной сухожильной ткани. Подострые признаки характерны для сложных патологий опорно-двигательного аппарата (к примеру, деформирующиего остеоартроза).
Хронические признаки связаны с дегенеративно-дистрофическими болезнями позвоночного столба (например, при наличии шейного остеохондроза с корешковым синдромом). Они отличаются болезненными ощущениями тупого характера. Они присутствуют постоянно, но за счет ограничения подвижности человек часто не обращает на них внимание.
В соответствии со спецификой поражения специалисты отмечают следующие возможные клинические проявления:
повышенное потоотделение (выделение пота усиливается во время приступов боли);
ползания мурашек по верхним конечностям и области между лопатками;
чувство онемения в большом, указательном и среднем пальцах;
ограничение движений в суставах кисти после ночного сна или долгого отдыха;
появление непроизвольных мышечных подергиваний;
гиперемия и бледность кожных покровов;
нарушение кожной чувствительности (патологическое снижение чувствительности) в области плеча и предплечья.
Особой угрозы для жизни пациента патология не представляет, однако при отсутствии должной терапии патологический процесс способен прогрессировать вплоть до атрофии мышц. Исходя из этого, при обнаружении вышеописанных признаков, следует не затягивать с визитов к врачу-неврологу.
Причины защемления нерва в плече
Защемление нерва может произойти по нескольким причинам, но случается такое в случае, когда нервное волокно сдавливается близлежащими тканями. В результате нервный пучок может воспалиться, что приведет к появлению отечности. В большинстве случаев поражение затрагивает подмышечные, лучевые и срединные нервы. Среди наиболее распространенных факторов, спровоцировавших появление недуга, отмечают:
дегенеративно-дистрофические заболевания позвоночного столба (в частности, остеохондроз и артроз);
сложные болезни опорно-двигательного аппарата (например, грыжи межпозвоночных дисков);
отклонения в работе эндокринной системы (ожирение). Избыточный вес оказывает усиленное давление на мышцы и нервы, что значительно увеличивает вероятность появления недуга;
ревматоидный артрит. Заболевание повреждает нервы в течение некоторого времени, что повышает риск защемления. Возникшие костные шпоры способны привести к ограничению пространства для нервов плеча, что и провоцирует недуг;
различные травмы (ушибы, вывихи, переломы);
продолжительное хождение на костылях;
патологии центральной нервной системы;
малоподвижный (сидячий) образ жизни;
воспаление синовиальной сумки (бурсит);
дисплазия соединительной ткани;
чрезмерная физическая нагрузка на плечо во время занятий спортом;
неудачно выполненные инъекции в область плечевого сустава;
инфекционные патологии (к примеру, туберкулез и сифилис);
новообразования в области плеча и подмышки (как доброкачественного, так и злокачественного характера);
поражение акромиального сочленения;
усиленная и продолжительная нагрузка на плечевой сустав;
хроническое отравление свинцом;
осложнения после оперативных вмешательств (наличие спаек или рубцов).
Диагностика патологии
Невралгию зачастую путают с невритом (развитием воспалительного процесса) поскольку у них похожие симптомы. Несмотря на то, что это разные патологии, при неадекватной и несвоевременной терапии велика вероятность, что защемленный нерв воспалится. Кроме этого, защемление нерва имеет схожую симптоматику при различных нарушениях в работе сердечно-сосудистой системы, когда отмечаются проблемы с кровообращением и снабжением волокон кислородом.
Чтобы установить, что источник болезненных ощущений и других симптомов кроется именно в защемлении, требуется обратиться к квалифицированному специалисту. На первичном приеме он выслушает все жалобы пациента, соберет анамнез и проведет неврологическое обследование. Для этого будут проверены чувствительность пальцев и сухожильные рефлексы. При наличии защемления пациент не сможет развести в стороны большой палец и мизинец. Проблемы возникнут и со сжатием всех пальцев в кулак.
Сущность еще одного способа диагностики состоит в проверке на синдром висячей кисти. Он будет подтвержден в той ситуации, если при вытянутой в горизонтальном положении руке человек не в состоянии удерживать кисть параллельно полу. Дополнительно, чтобы поставить достоверный диагноз и провести дифференциацию с другими заболеваниями, врач-невролог назначит инструментальное обследование. Кроме того, оно позволит определить основную причину сдавливания нерва. Пациенту могут быть назначены следующие методики:
рентгенологическое исследование. Это самый простой вид инструментального обследования. Врачи назначают его в первую очередь. Исследование не занимает много времени и практически не имеет противопоказаний. По результатам полученной рентгенограммы удается обнаружить ряд дегенеративно-дистрофических заболеваний, остеофиты, кисты и другие опухоли (доброкачественного и злокачественного характера);
ультразвуковое исследование. Как правило, к ней прибегают только в том случае, когда есть подозрения на нарушения в работе сердечно-сосудистой системы. Эта методика достаточно мобильна, доступна, она характеризуется отсутствием болезненных ощущений и быстротой проведения;
компьютерная томография (КТ). Это более информативная методика по сравнению с рентгенографическим исследованием. Она хорошо визуализирует костные структуры позвоночника, позволяет определить возможность смещения костей. Компьютерная томография отличается высокой эффективностью, позволяет установить степень защемления нерва;
магнитно-резонансная томография (МРТ). Данный способ диагностики характеризуется полной безопасностью для пациента. Болезненные ощущения во время исследования не возникают. Количество противопоказаний минимально. Магнитно-резонансная томография дает возможность обнаружить причину, которая спровоцировала развитие недуга. Она хорошо отображает структуру тканей плечевого сустава и состояние близлежащих тканей.
К лабораторному исследованию прибегают, как к вспомогательному методу диагностики, поскольку оно не дает развернутое представление о клинической картине. Однако общий анализ крови позволяет обнаружить неврит (развитие воспалительного процесса). В этом случае количество лейкоцитов в крови пациента будет увеличено.
Профилактические мероприятия
Как и в случае с любой патологий, намного проще предотвратить появление недуга, чем осуществлять его терапию. В первую очередь, следует контролировать свой вес, нельзя допускать ожирения. Если есть склонность к избыточному весу, рекомендуется записаться на прием к врачу-диетологу. Он составит примерное меню, подробно расскажет о продуктах, которые можно употреблять и о тех, которые лучше не включать в ежедневный рацион.
Следует употреблять продукты, богатые кальцием и калием. Они участвуют в клеточном метаболизме. Их недостаток приводит к симптомам защемления нерва. Вводя в рацион продукты с высоким содержанием калия и кальция, удается восстановить функции нервов. Калий содержится в орехах и фруктах (например, бананах), а кальций в зелени и кисломолочной продукции.
Важно следить за правильной осанкой (держать спину прямо). Искривленный позвоночник приводит к проблемам со спиной и нарушению в работе многих внутренних органов. Специалисты рекомендуют спать на жестком ортопедическом матрасе (или средней жесткости). При сидячей работе требуется делать небольшие перерывы – ходить по комнате несколько минут.
Малоподвижный образ жизни негативно отражается на состоянии здоровья, способен привести к защемлению нервы. Важно заниматься умеренными видами спорта, ввести в привычку делать зарядку по утрам. Выполнение упражнений, направленных на растяжку и укрепление мышц и суставов – важное профилактическое мероприятие. Главное условие – их должен подобрать лечащий врач на основе физического состояния пациента.
Группа риска
Недуг может коснуться людей разных возрастных категорий. Согласно статистическим данным, чаще всего он поражает женщин. Это связано с большой вероятностью развития синдрома кистевого туннеля, который выступает в роли общего источника ущемленных нервов. Повышен риск развития защемления нерва:
у женщин, ожидающих ребенка;
у людей, профессионально занимающихся тяжелыми видами спорта;
у людей с неправильной осанкой (искривленным позвоночным столбом);
у людей с дегенеративно-дистрофическими патологиями позвоночника;
у людей, чья профессиональная деятельность связана с повышенной физической нагрузкой на область плеча (например, строители или грузчики).

Неврит плечевого нерва считается одной из самых неприятных воспалительных болезней. С ней могут столкнуться люди любого возраста. Симптоматика создает серьезные неудобства для повседневной жизни и сочетается с сильной болью. Заболевание требует обязательного лечения, которое рекомендуется дополнять иными процедурами, способствующими ускоренному восстановлению.
Особенности
Под плечевым невритом, также называющимся плекситом, понимают воспалительный процесс, который затрагивает нервные волокна в области плеча. Это сплетение отличается особенно сложным строением, что создает определенные трудности при его любых патологиях. Именно плечевые нервы отвечают за движение рук и чувствительность кожи на них.
Воспаление плечевого нервного сплетения может затронуть отдельные нервы либо сразу все. От этого зависит, насколько тяжело будет восприниматься проблема больным и какие симптомы будут иметь место. Проявления заболевания возникают обычно постепенно в течение нескольких дней. Чем раньше начинать лечение, тем больше шансов быстро выздороветь. Чаще всего на это уходит 2-4 недели.
По МКБ заболевание имеет код G54.0 и относится к поражениям плечевого сплетения. Также иногда врачи ставят в диагноз M79.2. Под этим кодом скрыты невралгия и неврит неуточненного характера. Он используется для предварительного диагноза либо в случаях нехватки информации о воспалении.

Отличие невралгии от неврита в том, что первая отражает лишь реакцию организма на воспалительный процесс. Зачастую она проявляется при передавливании нервов, что позднее приводит к воспалению.
Более распространенными типами неврита считаются межреберный и лицевой. Они возникают при воспалении нервов между ребер или лица.
Причины
Невралгия плечевого сплетения может развиваться по множеству причин. Некоторые факторы могут воздействовать на человека постоянно, не вызывая развития болезни, а другие способны спровоцировать ее практически моментально. Больше всего рискуют столкнуться с воспалением люди пожилого возраста, больные с гормональными нарушениями, а также диабетики.
- длительное воздействие холода;
- инфекционные или вирусные заболевания;
- физическое переутомление;
- ошибки при наложении жгута или гипса;
- остеохондроз в шейном отделе;
- растяжение связок;
- новообразования в области шеи или плеч;
- получение травм.
Последняя причина требует особого внимания. Травматический неврит считается одним из самых серьезных по симптомам и сложнее поддается лечению. Обычно он возникает при разных ранениях, операциях, неправильных инъекциях, ударах, переломах, вывихах и ожогах. Часто он развивается у новорожденных при ушибах, кровоизлияниях или растяжениях нервов, что связано с тяжелыми родами или получением травм в первые дни жизни.
Симптомы
Чаще всего невралгия представляет собой односторонний правый процесс. Слева симптоматика проявляется намного реже. Главным признаком болезни считаются мышечные спазмы с болью – подергивания рукой либо одним плечом. Они бывают периодическими или частыми. В некоторых случаях могут проявляться многократно на протяжении нескольких минут подряд.
Постепенно воспаление начинает развиваться, что приводит к отеку мышц. Он сдавливает еще больше нервов. Результатом становятся боли. Они бывают острыми, ноющими, тупыми, острыми или жгучими. Легкие боли обычно проявляются постоянно, а сильные носят приступообразный характер. Если поначалу симптоматике можно не придавать значения, то с ее усилением повседневная жизнь становится тяжелой.

Болевые ощущения распространяются по всей руке, затрагивая предплечья и кисти. Возможно их появление в лопаточной или грудной области. Так как боль смещается на лопатки и грудь, порой врач даже не подозревает о настоящем диагнозе, начиная искать проблему там, где ее нет.
Вместе с появлением спазмов и боли могут возникать другие неприятные ощущения. Многие испытывают онемение, покалывания или чувство бегающих мурашек. При воспалении на отдельных участках человек частично теряет чувствительность. Если поражено все сплетение, то возникает парез, выражающийся в слабости мышц, из-за чего больной не может управлять своими руками. Болезнь также может лишать сухожильных рефлексов.
Часто при неврите плечевого нерва симптомы дополняются трофическими нарушениями. К ним относятся проблемы с внешним видом: шелушение кожи, облысение, ломкость ногтей, появление язв. Больные могут становиться бледными, они потеют даже при отсутствии особой физической активности. Возможны неврозы и нервные срывы.
Если болезнь связана с переохлаждением или инфекцией, то она будет острой. Особенно это касается таких заболеваний, как опоясывающий герпес. В первые же дни течение неврит вызывает лихорадку и сильную слабость во всем теле.
Посттравматический неврит может возникать спустя несколько месяцев после получения травмы.
Особенности болезни при беременности
Невралгия во время беременности – довольно частое явление. Обычно будущих мам настигает воспаление лицевых нервов, но часто оно возникает и в плечевых сплетениях. Такое явление связано с общей ослабленностью организма в период вынашивания ребенка.
- температурные изменения или переохлаждение;
- инфекционные или вирусные болезни;
- излишняя нагрузка на позвоночник;
- снижение физической активности;
- смещение центра тяжести из-за плода;
- развитие новообразований.
Очень часто прямой причиной неврита становится банальное неправильное использование бандажа. Если он излишне давит на плечо, то это приводит к нарушению кровообращения. При наличии дополнительных негативных факторов результатом передавливания становится развитие воспаления.
По симптоматике неврит у беременных ничем не отличается. Но заниматься его лечением гораздо тяжелее, так как многие лекарства просто запрещены. Поэтому порой симптомы приходится буквально терпеть.

Диагностика
Чтобы назначить лечение, врач должен точно определить, что у пациента именно воспаление. Для этого потребуется осмотреть больного и провести опрос, чтобы выяснить соответствуют ли симптомы невралгии плечевого нерва. Дополнительно врач проведет функциональные тесты:
- больной стоит с опущенными руками, затем разворачивает кисти ладонями кверху и отводит большой палец в сторону;
- пациент кладет руку на стол, повернув кисть тыльной стороной вверх, затем прижимает пальцы к поверхности так, чтобы основная часть кисти не приподнималась;
- больной кладет кисть на стол, затем поднимает средний палец и прикрывает им указательный или безымянный;
- больной скрепляет руки ладонями, затем разводит пальцы на обеих руках в разные стороны.
Вместе с тестами больному могут назначить прохождение УЗИ, ЭНМГ, рентгена и МРТ плеча. По результатам диагностики станет понятно, воспалены ли плечевые нервы и насколько. После этого можно будет назначать терапию.
Лечение
Начинать лечение воспаления нужно сразу после постановки диагноза. Чем быстрее это сделать, тем больше шансов на благоприятный исход. Неврит обычно вылечивается за несколько недель, но от пациента требуется строгое выполнение всех предписаний врача и прием всех лекарств по расписанию. Поэтому самый сложный период больные обычно проводят в клинике.
Вся терапия направлена на:
- устранение болевого синдрома;
- снятие воспаления;
- воздействие на первопричину болезни;
- укрепление организма в целом.
После снятия болевого синдрома врачи определяют первопричину неврита. Если она требует отдельного лечения, то его начинают незамедлительно. При этом на протяжении всего курса рука должна всегда находиться в удобном положении, из-за чего многим пациентам ставят бандажи.

В качестве дополнения к медикаментозным средствам пациентам рекомендуют прием витаминов. Обычно они вводятся путем уколов. В редких случаях также прописывают прием антидепрессантов или снотворных.
При крайне тяжелых болях, против которых не помогают обычные препараты, пациентам назначают новокаиновую блокаду.
Дополнительные процедуры
Когда боли будут сняты, а воспаление хотя бы частично спадет, потребуется заняться восстановлением кровообращения и работы мышц. Для этого тоже необходим прием таблеток, но он хорошо дополняется иными процедурами. Они нормализуют движение крови, улучшают обменные процессы, избавляют от остаточных болей и восстанавливают работу мышц в руке.
- лазеротерапия – воздействие на пораженный нерв с помощью световой энергии от лазерного излучателя;
- криотерапия – охлаждение нервного сплетения с помощью специального медицинского аппарата;
- электрофорез – введение лекарств сквозь кожу с помощью передачи к телу электрического тока;
- магнитотерапия – использование магнитного поля для стимуляции обменных процессов и кровообращения;
- иглорефлексотерапия – классическое иглоукалывание, вставленные на 3-15 мм иглы оставляют в коже над пораженным нервом на полчаса;
- гирудотерапия – применение для лечения живых медицинских пиявок, результатом становится обезболивание и снятие воспаления.
Также зачастую при невралгии плечевого нерва рекомендуются посещения лечебных и грязевых ванн, выполнение парафиновых аппликаций, воздействие диадинамических токов, УВЧ или электромиостимуляция. Особую популярность имеет простой массаж. Он помогает вернуть чувствительность кожи и нормализует подвижность рук. Нужно лишь регулярно массировать шею, верх спины и руку. Во время выполнения процедуры следует избегать чрезмерного надавливания на область над пораженным нервом. Массаж можно делать даже дома, но помощь другого человека все же потребуется.
Гимнастика
Важной частью восстановления после неврита считается специальная гимнастика. Она помогает вернуть работоспособность рук и нормализовать кровообращение во всех ближайших тканях. Важно понимать, что до снятия боли и воспаления выполнение упражнений строго противопоказано.

- Свести лопатки вместе на несколько секунд, затем вернуть назад в исходное положение. Обязательно держать спину прямой.
- Согнуть руку, поднять так, чтобы плечо было параллельным земле. Затем выпрямить ее и отвести назад.
- Приподнимать плечи вверх, пытаясь дотянуться ими до ушей, затем опускать вниз и повторять снова. Допускается поочередное выполнение сначала левым плечом, а потом правым.
- Отвести согнутую руку вбок, кисть должна касаться плеча. Выполнять круговые движения, сохраняя руку в таком виде. Сначала покрутить в одну сторону, потом – в другую.
- Выпрямить и вытянуть руку вперед, поворачивать кистью так, чтобы ладонь смотрела то на лицо, то от него.
- Опустить прямую руку, выполнять ею махи вперед и назад. Движения должны быть осторожными без излишней резкости.
- Вытянуть прямые руки, выполнять перекрестные махи перед лицом, отодвигая их назад. Следует постараться достичь максимальной амплитуды.
Эти упражнения легко выполняются в домашних условиях. Заниматься ими следует несколько раз в день. Каждое из них рекомендуется выполнять одним подходом по 10-20 повторений. Если какое-то из них кажется тяжелым, то следует его упростить или вообще исключить из списка.
На начальных этапах стоит ограничиваться выполнением обычных повседневных движений, включая хватательные.
Народные средства
Невралгия плечевого сустава хорошо лечится и народными средствами. Они помогают снять боль, устранить воспаление и восстановить кровообращение. Перед их применением стоит посоветоваться с лечащим врачом, а при появлении неприятных ощущений их использование следует прекратить.

Эффективные народные рецепты:
- Завернуть в лоскуток из льна несколько листьев герани, привязать его к пораженному участку на три часа.
- Натереть свежий корень хрена, обернуть льняной тканью, приложить к плечу примерно на один час.
- Сварить куриное яйцо, почистить и разрезать на две части. Пока оно горячее, приложить внутренней стороной к плечу.
- Измельчить черную редьку и выжать из нее жидкость либо воспользоваться соковыжималкой. Втирать сок каждый вечер на место неврита.
- Залить кипятком 10 г коры ивы, дать напитку немного настояться. Пить четыре раза в день по одной ложке.
- Сварить сиреневые почки, чтобы они имели кашеобразную форму, перемешать со свиным жиром и дать немного остыть. Использовать смесь в качестве мази.
- Кинуть горсточку березовых почек в 500 мл водки, оставить на несколько часов. Втирать в плечо каждый вечер.
- Залить 200 мл кипятка 5 ложек шалфея, оставить на 20 минут. Добавить смесь в теплую ванну с морской солью. Лежать в ней не менее 15 минут, погрузив плечо под воду.
- Смешать чесночное масло с коньяком в пропорции 1 к 1. Натирать жидкостью виски и лоб дважды за день.
- Залить кипятком высушенные листья мяты, оставить на всю ночь под крышкой. Пить утром и вечером по 100 мл.
Высокую эффективность также показывают компрессы из измельченного подорожника. Вместе с этим рекомендуется заваривать зеленый чай с мелиссой и пить без сахара пару раз за день. Он оказывает легкий обезболивающий эффект и нормализует работу нервной системы.
Невралгия плеча может возникнуть у любого человека, создав ему серьезные трудности. В такой ситуации очень важно своевременно начать лечение, чтобы подавить все возникшие симптомы как можно скорее. Вернуться к привычному состоянию удастся за один месяц, но после этого потребуется походить на дополнительные процедуры и позаниматься гимнастикой, чтобы полностью восстановить работу рук.
Читайте также:


