Лейкоэнцефалит головного мозга при вич

Лейкоэнцефалопатия головного мозга — эта патология, при которой наблюдается поражение белого вещества, вызывающее слабоумие. Выделяют несколько нозологических форм, вызываемых различными причинами. Общим для них является наличие лейкоэнцефалопатии.
Спровоцировать заболевание могут:
- вирусы;
- сосудистые патологии;
- недостаточное снабжение головного мозга кислородом.
Другие названия заболевания: энцефалопатия, болезнь Бинсвангера. Впервые патология была описана в конце XIX веке немецким психиатром Отто Бинсвангером, который назвал ее в свою честь. Из этой статьи вы узнайте, что это такое, каковы причины болезни, как она проявляется, диагностируется и лечится.
Классификация
Различают несколько видов лейкоэнцефалопатии.
Это лейкоэнцефалопатия сосудистого генеза, которая представляет собой хроническую патологию, развивающуюся на фоне высокого давления. Другие названия: прогрессирующая сосудистая лейкоэнцефалопатия, субкортикальная атеросклеротическая энцефалопатия.
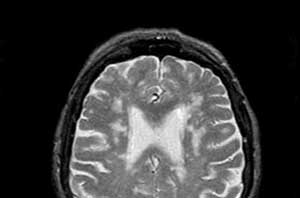
Одинаковые клинические проявления с мелкоочаговой лейкоэнцефалопатией имеет дисциркуляторная энцефалопатия — медленно прогрессирующее диффузное поражение сосудов головного мозга. Раньше эта болезнь была включена в МКБ-10, сейчас она в ней отсутствует.
Чаще всего мелкоочаговую лейкоэнцефалопатию диагностируют у мужчин старше 55 лет, у которых имеется генетическая предрасположенность к развитию этого заболевания.
В группу риска входят пациенты, страдающие такими патологиями, как:
- атеросклероз (холестериновые бляшки закупоривают просвет сосудов, в результате наблюдается нарушение кровоснабжения головного мозга);
- сахарный диабет (при этой патологии кровь сгущается, замедляется ее течение);
- врожденные и приобретенные патологии позвоночника, при которых наблюдается ухудшения кровоснабжения мозга;
- ожирение;
- алкоголизм;
- никотиновая зависимость.
Также к развитию патологии приводят погрешности в диете и гиподинамичный образ жизни.
Это самая опасная форма развития заболевания, которая нередко становится причиной летального исхода. Патология имеет вирусную природу.
Ее возбудителем является полиомавирус человека 2. Этот вирус наблюдается у 80% человеческой популяции, но заболевание развивается у пациентов с первичным и вторичным иммунодефицитом. У них вирусы, попадая в организм, еще сильнее ослабляют иммунную систему.
Прогрессирующая многоочаговая лейкоэнцефалопатия диагностируется у 5% ВИЧ-положительных пациентов и у половины больных СПИДом. Раньше прогрессирующая мультифокальная лейкоэнцефалопатия встречалось еще чаще, но благодаря ВААРТ распространенность этой формы снизилась. Клиническая картина патологии полиморфна.
Заболевание проявляется такими симптомами, как:

- периферические парезы и параличи;
- односторонняя гемианопсия;
- синдром оглушения сознания;
- дефект личности;
- поражение ЧМН;
- экстрапирамидные синдромы.
Нарушения со стороны ЦНС могут существенно варьировать от небольшой дисфункции до тяжелой степени слабоумия. Могут наблюдаться нарушения речи, полная потеря зрения. Зачастую у пациентов развиваются тяжелые нарушения со стороны опорно-двигательного аппарата, которые становятся причиной потери работоспособности и инвалидизации.
В группу риска входят следующие категории граждан:
- пациенты с ВИЧ и СПИДом;
- получающие лечение моноклональными антителами (их назначают при аутоиммунных заболеваниях, онкологических болезнях);
- перенесшие пересадку внутренних органов и принимающие иммунодепрессанты с целью предупредить их отторжение;
- страдающие злокачественной гранулемой.
Развивается в результате хронического кислородного голодания и нарушения кровоснабжения головного мозга. Ишемические участки расположены не только в белом, но и сером веществе.
Обычно патологические очаги локализованы в мозжечке, мозговом стволе и лобной части коры больших полушарий. Все эти структуры мозга отвечают за движение, поэтому при развитии такой формы патологии наблюдаются двигательные расстройства.
Это форма лейкоэнцефалопатии развивается у детей, у которых есть патологии, сопровождающиеся гипоксией при родоразрешении и в течение нескольких дней после появления на свет. Также данную патологию называют “перивентрикулярная лейкомаляция”, как правило, она провоцирует ДЦП.
Она диагностируется у детей. Первые симптомы патологии наблюдаются у пациентов в возрасте от 2 до 6 лет. Появляется она из-за генной мутации.
У пациентов отмечается:
- нарушение координации движения связанное с поражением мозжечка;
- парез рук и ног;
- ухудшение памяти, снижение умственной работоспособности и другие когнитивные нарушения;
- атрофия зрительного нерва;
- эпилептические приступы.
У детей до года наблюдается проблемы со вскармливанием, рвота, высокая температура, психическое отставание, чрезмерная возбудимость, повышенный тонус мышц рук и ног, судороги, ночное апноэ, кома.
Клиническая картина
Обычно признаки лейкоэнцефалопатии нарастают постепенно. В начале болезни пациент может быть рассеянным, неловким, безразличным к происходящему. Он становится слезливым, с трудом произносит сложные слова, у него падает умственная работоспособность.
Со временем присоединяются проблемы со сном, повышается мышечный тонус, больной становится раздражительным, у него наблюдается непроизвольное движение глаз, появляется шум в ушах.
Если не начать лечить лейкоэнцефалопатию на этой стадии, но она прогрессирует: возникают психоневроз, выраженное слабоумие и судороги.
Главными симптомами заболевания являются следующие отклонения:
- двигательные расстройства, которые проявляются нарушением координации движения, слабостью в руках и ногах;
- может быть односторонний паралич рук или ног;
- речевые и зрительные расстройства (скотома, гемианопсия);
- онемение различных частей тела;
- нарушение глотания;
- недержание мочи;
- эпилептический приступ;
- ослабление интеллекта и небольшое слабоумие;
- тошнота;
- головные боли.
Все признаки поражения нервной системы прогрессируют очень быстро. У пациента может отмечаться ложный бульбарный паралич, а также паркинсонический синдром, который проявляется нарушением походки, письма, дрожанием тела.
Почти у каждого пациента наблюдается ослабление памяти и интеллекта, неустойчивость при изменении положения тела или ходьбе.
Обычно люди не понимают, что больны, и поэтому к доктору их зачастую приводят родственники.
Диагностика
- осмотр невролога;
- общий анализ крови;
- анализ крови на содержания наркотических, психотропных средств и алкоголя;
- магнитно-резонансная и компьютерная томография, которые позволяют выявить патологические очаги в головном мозге;
- электроэнцефалография головного мозга, которая покажет снижение его активности;
- ультразвуковая допплерография, которая позволяет выявить нарушение циркуляции крови по сосудам;
- ПЦР, позволяющий выявить ДНК-возбудителя в головном мозге;
- биопсия головного мозга;
- спинномозговая пункция, которая показывает повышенную концентрацию белка в спинномозговой жидкости.
В случае если врач подозревает, что в основе лейкоэнцефалопатии лежит вирусная инфекция, он назначает пациенту электронную микроскопию, которая позволит выявить в тканях головного мозга частицы возбудителя.
С помощью иммуноцитохимиеского анализа удается обнаружить антигены микроорганизма. В спинномозговой жидкости при таком течении заболевания наблюдается лимфоцитарный плеоцитоз.
Также помогают в постановке диагноза тесты на психологическое состояние, память, координацию движения.
Дифференциальная диагностика проводится с такими заболеваниями, как:
- токсоплазмоз;
- криптококкоз;
- ВИЧ-деменция;
- лейкодистрофия;
- лимфома центральной нервной системы;
- подострый склерозирующий панэнцефалит;
- рассеянный склероз.
Терапия
Лейкоэнцефалопатия относится к неизлечимым заболеваниям. Но обязательно нужно обращаться в больницу для подбора медикаментозного лечения. Цель терапии — замедлить прогрессирование заболевания и активировать функции головного мозга.
Лечение лейкоэнцефалопатии — комплексное, симптоматическое и этиотропное. В каждом конкретном случае оно подбирается индивидуально.
Врач может прописать следующие медикаменты:
- лекарства, улучшающее мозговое кровообращение (Винпоцетин, Актовегин, Трентал);
- нейрометаболические стимуляторы (Фезам, Пантокальцин, Луцетам, Церебролизин);
- ангиопротекторы (Стугерон, Курантил, Зилт);
- поливитамины, в состав которых входят витамины группы В, ретинол и токоферол;
- адаптогены, такие как экстракт алоэ, стекловидное тело;
- глюкокортикостероиды, которые помогают купировать воспалительный процесс (Преднизолон, Дексаметазон);
- антидепрессанты (Флуоксетин);
- антикоагулянты, позволяющие снизить риск тромбозов (Гепарин, Варфарин);
- при вирусной природе заболевания назначаются Зовиракс, Циклоферон, Виферон.
.jpg)
- физиолечение;
- рефлексотерапия;
- аккупунктура;
- дыхательная гимнастика;
- гомеопатия;
- фитотерапия;
- массаж воротниковой зоны;
- мануальная терапия.
Трудность терапии заключается в том, что многие противовирусные и противовоспалительные препараты не проникают через ГЭБ, следовательно, не оказывают воздействия на патологические очаги.
Прогноз при лейкоэнцефалопатии
В настоящее время патология неизлечима и всегда заканчивается летальным исходом. Сколько живут с лейкоэнцефалопатией, зависит от того, была ли вовремя начата противовирусная терапия.
Когда лечение не проводится совсем, продолжительность жизни пациента не превышает полугода с момента выявления нарушения структур мозга.
При проведении антивирусной терапии продолжительность жизни увеличивается до 1-1,5 лет.
Были отмечены случаи острого течения патологии, которые заканчивались гибелью пациента через месяц после ее начала.
Профилактика
Специфической профилактики лейкоэнцефалопатии не существует.
Чтобы снизить риск развития патологии, нужно соблюдать следующие правила:
.jpg)
- укреплять свой иммунитет путем закаливания и приема витаминно-минеральных комплексов;
- нормализовать свой вес;
- вести активный образ жизни;
- регулярно бывать на свежем воздухе;
- отказаться от употребления наркотиков и алкоголя;
- бросит курить;
- избегать случайных половых контактов;
- при случайной интимной близости пользоваться презервативом;
- сбалансировано питаться, в рационе должны преобладать овощи и фрукты;
- научиться правильно справляться со стрессами;
- выделять достаточно времени для отдыха;
- избегать чрезмерных физических нагрузок;
- при выявлении сахарного диабета, атеросклероза, артериальной гипертензии принимать медикаменты, назначенные врачом с целью компенсации болезни.
Все эти меры позволят свести к минимуму риск развития лейкоэнцефалопатии. Если заболевание все-таки возникло, нужно как можно быстрее обратиться за медицинской помощью и начать лечение, которое поможет увеличить продолжительность жизни.
а) Определения:
• ВИЧ-1-энцефалит/ВИЧ-1-энцефалопатия (ВИЧЭ)
• Прямое ВИЧ-инфицирование головного мозга:
о Отсутствие оппортунистических инфекционных заболеваний
о Когнитивные, поведенческие и двигательные аномалии в 25-70% случаев
о Наиболее частая неврологическая манифестация ВИЧ-инфекции
• Умеренные когнитивные нарушения, несмотря на хороший вирусологический ответ на терапию
б) Визуализация:
1. Общие характеристики приобретенного ВИЧ-энцефалита:
• Лучший диагностический критерий:
о Атрофия головного мозга + двустороннее диффузное изменение белого вещества (БВ):
- Картина при диагностической визуализации/патологоанато-мическом исследовании варьирует в зависимости от возраста пациента и остроты симптомов заболевания
• Локализация:
о Перивентрикулярное БВ/БВ полуовального центра с двух сторон, базальные ганглии, мозжечок, ствол мозга
• Размеры:
о Вариабельны, часто диффузный характер поражений
• Морфология:
о Распространяется до границы между серым и белым веществом
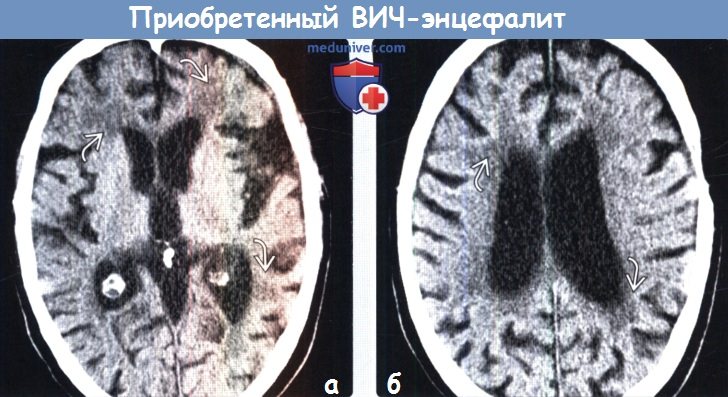
(а) Бесконтрастная КТ, проведенная по поводу снижения когнитивной функции у мужчины 38 лет с длительным анамнезом ВИЧ/СПИД, который получал ВААРТ, аксиальный срез: обратите внимание на выраженную атрофию головного мозга, а также зоны низкой плотности в структуре субкортикального белого вещества.
(б) Бесконтрастная КТ, аксиальный срез: у этого же пациента определяется характерное снижение плотности перивентрикулярного белого вещества в сочетании с диффузным расширением борозд и боковых желудочков.
2. КТ признаки приобретенного ВИЧ-энцефалита:
• Бесконтрастная КТ:
о Дети: атрофия и диффузное снижение плотности белого вещества:
- Внутриутробное инфицирование ВИЧ: характерны двусторонние и симметричные кальцификаты в базальных ганглиях и БВ лобных областей с возможным контрастным усилением
о Взрослые: умеренная атрофия или ее отсутствие, снижение плотности БВ
о Масс-эффект отсутствует
• КТ с контрастированием:
о Отсутствие накопления контрастного вещества
3. МРТ признаки приобретенного ВИЧ-энцефалита:
• Т1-ВИ:
о Изменений в БВ может не наблюдаться
• Т2-ВИ:
о Два визуализационных паттерна:
- фокальные участки гиперинтенсивного сигнала
- Диффузное усиление сигнала от БВ от умеренной до высокой степени выраженности
о Распространенность и протяженность поражения БВ не всегда коррелирует с клинической картиной
• FLAIR:
о Тот же визуализационный паттерн, что и на Т2-ВИ
о Обеспечивает раннее выявление мелких патологических очагов, локализованных в кортикальном/субкортикальном и глубоком БВ
о Большая заметность изменений (по сравнению с Т2-ВИ)
• Постконтратсное Т1-ВИ:
о В вовлеченных областях контрастное усиление отсутствует
• МР-спектроскопия:
о СПИД-дементный комплекс
- ↑ пиков миоинозитола, холина, в белом веществе и базальных ганглиях
- ↓ пика N-ацетиласпартата (NAA) в белом веществе
о Пациенты без симптомов с сохранным сознанием
- Умеренное ↑ пика миоинозитола
• Два основных последствия ВИЧ-инфекции мозговой ткани
о Атрофия мозговой ткани, обусловленная смертью нейронов
о Изменения в глубоком БВ (обычно перивентрикулярные области) → повышение сигнала на Т2-ВИ
• Отношение переноса намагниченности (ОПН):
о ОПН позволяет дифференцировать ВИЧЭ от прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ):
- При ПМЛ наблюдается значительное ↓ ОПН в пораженных областях (по сравнению с таковыми при ВИЧЭ), вероятно обусловленное демиелинизацией
• Диффузионно-тензорная визуализация
о При ВИЧ-ассоциированных когнитивных нарушениях возможно ↓ фракционной анизотропии в раннем периоде заболевания
4. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ по сравнению с КТ более информативна в обнаружении патологии БВ
о МР-спектроскопия позволяет обнаружить изменения БВ даже на бессимптомной стадии заболевания
• Советы по протоколу исследования:
о КТ исследование должно быть проведено при:
- Впервые возникших судорожном синдроме, головных болях, депрессии или нарушении ориентации
о МРТ исследование должно быть проведено при:
- Обнаружении методом КТ фокального объемного образования
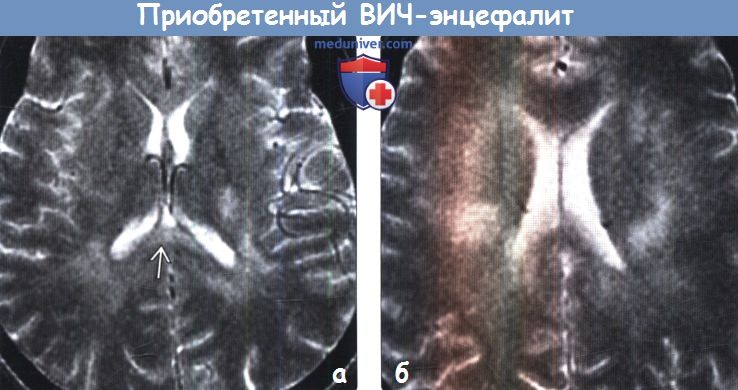
(а) Изменения белого вещества могут появляться в головном мозге пациентов с ВИЧ/СПИД до развития его атрофии и деменции, что и наблюдается у данного ВИЧ-положительного мужчины 34 лет с головными болями. Желудочки имеют нормальный внешний вид, визуализируются двусторонние облаковидные зоны повышения интенсивности сигнала от белого вещества, включая мозолистое тело.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента неотчетливо определяется мультифокальное двустороннее асимметричное облаковидное повышение сигнала от белого вещества.
в) Дифференциальная диагностика приобретенного ВИЧ-энцефалита:
1. Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ):
• Мультифокальное поражения БВ
о Может быть односторонним, но гораздо чаще имеет двусторонний, асимметричный характер
о Наиболее часто локализуются в теменно-затылочных областях
о Поражение субкортикальных U-волокон (в отличие от ВИЧ-инфекции или ЦМВИ)
• Отсутствие накопления контрастного вещества; при наличии контрастирования предполагайте воспалительный синдром восстановления иммунитета (ВСВИ)
2. ЦМВ-ассоциированное поражение ЦНС:
• Энцефалит (диффузное повышение интенсивности сигнала от БВ на Т2-ВИ)
• Вентрикулит (контрастирование эпендимы)
3. Герпетический энцефалит:
• Вирус простого герпеса (ВПГ), вирус герпеса человека 6 типа (ВГЧ-6): на ранних стадиях зоны поражения локализуются в гиппокампе и медиальных отделах височных областей
4. Токсоплазмоз:
• Объемное образование(я) с кольцевым характером накопления контрастного вещества
• Гиперинтенсивные поражения на T2-ВИ/FLAIR, ДВИ
5. Первичная лимфома ЦНС:
• Одиночные/мультифокальные поражения, локализованы в глубоком > субкортикальном БВ
• Выраженная склонность к поражению базальных ганглиев, полушарий мозжечка, таламуса, ствола мозга, мозолистого тела и субэпендимальных отделов
• КТ с контрастированием: у ВИЧ-положительных пациентов обычно наблюдается краевой характер накопления контрастного вещества
• Положительные результаты ОФЭКТ-исследования с таллием-201
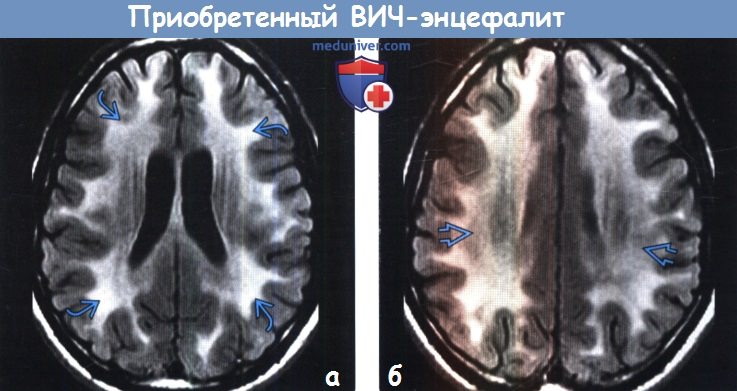
(а) МРТ, FAIR, аксиальный срез: у ВИЧ-позитивного мужчины 25 лет с когнитивными и поведенческими нарушениями определяются протяженные сливные относительно симметричные зоны повышения интенсивности сигнала от белого вещества в сочетании с легкой атрофией.
(б) МРТ, FAIR, аксиальный срез: у этого же пациента определяются схожие диффузные зоны повышения интенсивности сигнала от белого вещества. Данные изменения характерны для ВИЧ-энцефалита. Такие патологические изменения не оказывают масс-эффект на окружающие структуры и не накапливают контрастное вещество. При наличии любого из этих признаков необходимо предполагать иной диагноз.
г) Патология:
1. Общие характеристики приобретенного ВИЧ-энцефалита:
• Этиология:
о При первичной ВИЧ-инфекции вирус проникает в мозг через моноцитарную/макрофагальную систему
о ВИЧ способен вызывать неврологические заболевания, но он не реплицируется в нейронах и клетках глии
о Воспалительные (Т-клеточные) реакции с развитием васкулита, лептоменингита
• Генетика:
о Геномика ВИЧ → более нейровирулентные штаммы
о Деменция развивается лишь у пациентов, инфицированных штаммами ВИЧ, в которых произошли критические мутации
• Ассоциированные аномалии:
о ВИЧЭ может развиваться в сочетании с другими ВИЧ-ассоциированными аномалиями (например, другими инфекциями)
о Прогрессирующая энцефалопатия у детей часто сочетается с миелопатией
• Отличительный признак ВИЧЭ: микроглиальные узелки с гигантскими многоядерными клетками (ГМК)
• Реактивный глиоз, фокальный некроз и демиелинизация
• Умеренная потеря нейронов; минимальные воспалительные изменения
• Проникновение вируса в мозг происходит на самых ранних этапах после системной инфекции
2. Стадирование и классификация приобретенного ВИЧ-энцефалита:
• Три типа нейропатологоанатомических изменений:
о 1 тип: ВИЧ-энцефалит:
- Множественные диссеминированные очаги микроглии, макрофагов и ГМК; если ГМК не обнаружены, необходимо провести исследование на ВИЧ-антиген/нуклеиновые кислоты
о 2 тип: ВИЧ-лейкоэнцефалопатия:
- Диффузное и симметричное поражение БВ (потеря миелина, реактивный астроглиоз, макрофаги и ГМК); если ГМК не обнаружены, необходимо провести исследование на ВИЧ-ан-тиген/нуклеиновые кислоты
о 3 тип: ВИЧ-ассоциированные гигантские клетки:
- PAS(+) одно- или многоядерные макрофаги
• Легкая ВИЧЭ: тип 1 без МГК
• Умеренная ВИЧЭ: тип 1, 2 или 3
• Выраженная ВИЧЭ: атрофия головного мозга + тип 1 или 2
3. Макроскопические и хирургические особенности:
• Ранняя стадия: бледность окраски БВ
• Поздняя стадия: инфицирование неокортекса, атрофия
4. Микроскопия:
• ВИЧЭ:
о Инфицированные клетки: преимущественно макрофаги и микроглия; малая часть астроглии; редко олигодендроциты
о Вторичное повреждение нейронов
о Минимальные воспалительные изменения: периваскулярные макрофагальные инфильтраты и микроглиальные узелки
• Прогрессирующая энцефалопатия у ВИЧ-инфицированных детей:
о Воспалительные инфильтраты с ГМК
о Протяженная кальцифицирующая васкулопатия с преимущественным поражением мелких сосудов базальных ганглиев, а также БВ головного мозга и моста
о Атрофия, обусловленная нарушением созревания миелина или потерей миелина
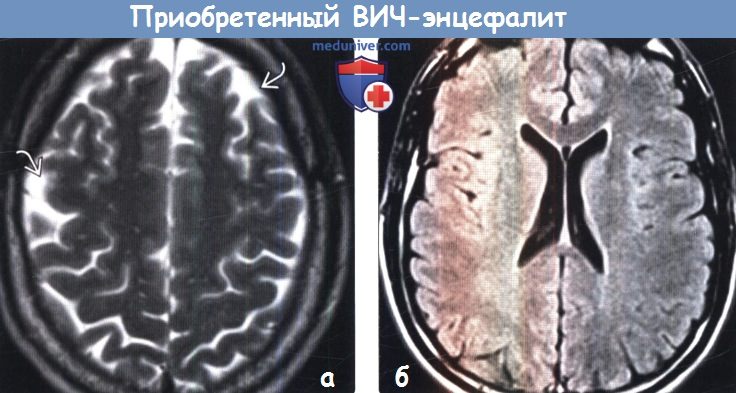
(а) МРТ, Т2-ВИ, аксиальный срез: у ВИЧ-положительного пациента с ранними признаками субкортикальной деменции определяется вариант картины ВИЧ-энцефалита. Атрофические изменения очевидны на уровне верхних отделов полушарий головного мозга, вокруг которых отмечается расширение ликворных пространств ВИЧ-энцефалит при диагностической визуализации наиболее часто проявляется в виде диффузных облако-видных зон поражения белого вещества головного мозга в сочетании с его атрофическими изменениями. Тем не менее, в некоторых случаях (в том числе и здесь) атрофия головного мозга может быть доминирующим признаком.
(б) MPT, FLAIR: у этого же пациента определяется легкая атрофия без значимого изменения белого вещества.
д) Клиническая картина:
1. Проявления приобретенного ВИЧ-энцефалита:
• Наиболее частые признаки/симптомы:
о Субкортикальная деменция с когнитивными, моторными и поведенческими нарушениями
• Клинический профиль:
о ВИЧ-ассоциированный когнитивный синдром: невыраженный или выраженный (деменция)
о Нарушения центральной моторной функции
о Поведенческие нарушения: псевдодеменция (депрессия), делирий и спутанность сознания
о В педиатрической практике: микроцефалия, когнитивные нарушения, слабость, пирамидные знаки, атаксия и судорожные признаки
2. Демография:
• Возраст:
о ВИЧ-положительные пациенты как взрослого, так и детского возраста
• Пол:
о Преобладание патологии у какого-либо пола не выявлено; половая структура распространения ВИЧЭ отражает таковую для ВИЧ инфекции
• Эпидемиология:
о У 33-67% ВИЧ-положительных взрослых и 40-50% ВИЧ- положительных детей развивается ВИЧЭ
о ВИЧЭ развивается до развития оппортунистических инфекций и опухолей; распространенность не связана со стадией заболевания
3. Течение и прогноз:
• Когнитивные нарушения возникают тогда, когда пациент становится иммунокомпрометированным
• Медленно прогрессирующее нарушение контроля мелкой моторики, вербальной беглости и кратковременной памяти
• Через несколько месяцев: выраженное ухудшение и субкортикальная деменция с развитием на поздних стадиях состояний, близких к вегетативному
4. Лечение:
• Высокоактивная антиретровирусная терапия (ВААРТ) не позволяет избежать развития ВИЧЭ, но позволяет ↓ ее выраженность:
о Эра ВААРТ: ↓ частоты встречаемости выраженной ВИЧЭ, но ↑ частоты встречаемости ВИЧЭ легкой-умеренной степени
ж) Список литературы:
- Bilgrami M et al: Neurologic diseases in HIV-infected patients. Handb Clin Neurol. 121:1321-44, 2014
- Clifford DB et al: HIV-associated neurocognitive disorder. Lancet Infect Dis. 1300:976-86, 2013
- Risacher SL et al: Neuroimaging biomarkers of neurodegenerative diseases and dementia. Semin Neurol. 33(4):386-416, 2013
Редактор: Искандер Милевски. Дата публикации: 17.4.2019
Медленно прогрессирующая ВИЧ-инфекция поражает не только иммунную систему организма. Вирус распространяется на все жизненно важные органы человеческого организма. В девяти случаях из десяти, вирус поражает нервную систему больного, развивается ВИЧ-энцефалопатия.
Что такое ВИЧ?

Вирус иммунодефицита вызывает необратимые изменения клеточной структуры, в результате которых организм теряет способность к сопротивлению другим заболеваниям инфекционного характера.
Вирус может жить в организме длительный период – вплоть до пятнадцати лет. И только спустя такой долгий срок начнется развитие синдрома иммунодефицита.
Число носителей вируса с каждым годом неуклонно растет. Пути передачи вируса – исключительно от человека к человеку, животные не являются носителем и даже в лабораторных условиях не удалось привить вирус к животному, за исключением некоторых обезьян.
Вирус содержится в жидкостях человеческого организма. Пути заражения ВИЧ:
- незащищенные половые контакты;
- переливание крови;
- от больной матери к ребенку.
Возможность передачи вируса бытовым, воздушно-капельным путем или со слюной до сих пор не доказана. Вирус передается только через кровь или половые контакты. Группу риска составляют гомосексуалисты, наркоманы и дети больных родителей.
Заражение ребенка происходит путем прохождения младенца по родовым путям, а также при грудном вскармливании. Тем не менее, достаточно много описано случаев, когда у ВИЧ положительных матерей рождались абсолютно здоровые дети.
Симптомы ВИЧ и диагностика

За счет длительного инкубационного периода, симптоматическое определение вируса является нецелесообразным. Заражение можно диагностировать только лабораторным методом – это единственный способ достоверно определить ВИЧ-статус пациента.
Так как вирус поражает иммунную систему пациента, симптомы и прогноз заболевания довольно расплывчаты и характерны для различных заболеваний. Начальные признаки схожи с симптомами ОРВИ или гриппа:
- затруднение дыхания;
- пневмония;
- резкое снижение веса;
- мигрени;
- нарушение резкости зрения;
- воспалительные заболевания слизистых оболочек;
- нервные расстройства, депрессивные состояния.
При передаче вируса от инфицированной матери к младенцу, заболевание развивается очень стремительно. Симптомы быстро нарастают, что может привести к летальному исходу в первые годы жизни ребенка.
Развитие заболевания
Болезнь не появляется сразу. От момента заражения вирусом до развития иммунодефицита может пройти десяток лет. Выделяют следующие стадии развития заболевания:
- инкубационные период;
- инфекционный период;
- латентный период;
- развитие вторичных заболеваний;
- СПИД.
Инкубационным периодом называется промежуток времени, между заражением человека и возможностью определения наличия вируса в крови лабораторными методами. Как правило, этот период длится вплоть до двух месяцев. Во время инкубационного периода наличие вируса в крови пациента невозможно выявить при анализе.
После инкубационного, наступает инфекционный период. В этот промежуток времени организм активно пытается бороться с вирусом, поэтому появляются симптомы заражения. Как правило, пациенты отмечают лихорадку, признаки гриппа, инфекции дыхательных путей и ЖКТ. Период длится до двух месяцев, однако симптомы присутствуют ни в каждом случае.
Во время латентного периода развития болезни симптомы отсутствуют. В этот промежуток времени вирус поражает клетки больного, но никак не проявляет себя. Этот период может длиться долгое время, вплоть до 15-20 лет.
Латентный период нахождения вируса в организме сменяется стадией присоединения вторичных заболеваний. Это обусловлено сокращением лимфоцитов, отвечающих за иммунную защиту организма, вследствие чего организм больного не в состоянии оказать отпор различным возбудителям заболеваний.
Последний период развития болезни – это СПИД. На этом этапе количество клеток, позволяющих обеспечить полноценную иммунную защиту организма достигает критически малого значения. Иммунная система полностью теряет возможность сопротивления инфекциям, вирусам и бактериям, в результате чего происходит поражение внутренних органов и нервной системы.
Патологии нервной системы при ВИЧ

Поражение нервной системы при ВИЧ инфекции бывает первичным и вторичным. Удар по нервной системе может происходить как на начальной стадии поражения вирусом, так и вследствие развития выраженного иммунодефицита.
Первичное поражение характеризуется непосредственным влиянием вируса на нервную систему. Эта форма осложнения встречается у детей с ВИЧ.
Вторичные поражения развиваются на фоне развития иммунодефицита. Это состояние называют вторичным нейро-СПИДом. Вторичные поражения развиваются вследствие присоединения других инфекций, развития опухолей и других осложнений, вызванных синдромом иммунодефицита.
Вторичные нарушения могут быть вызваны:
- аутоиммунной реакцией организма;
- присоединением инфекции;
- развитие опухоли в нервной системе;
- изменениями сосудистого характера;
- токсичным действием лекарств.
Первичное поражение нервной системы при ВИЧ-инфекции может протекать бессимптомно. Следует отметить, что часто поражение нервной системы является одним из первых симптомов проявления ВИЧ-инфекции у больного. На ранних стадиях возможно развитие ВИЧ-энцефалопатии.
Энцефалопатия при ВИЧ

Энцефалопатией называется дистрофическое поражение головного мозга. Болезнь развивается на фоне серьезных патологических процессов в организме, например, ВИЧ-энцефалопатия. Болезнь характеризуется значительным уменьшением количества нервной ткани и нарушением функционирования нервной системы.
Часто энцефалопатия бывает врожденной патологией. Случаи энцефалопатии нередко встречаются у новорожденных детей с ВИЧ.
Симптомы этой патологии различаются в зависимости от тяжести поражения головного мозга. Таким образом, все симптомы поделены на три условных группы, в зависимости от характера течения болезни:
- 1 стадия – клинические проявления отсутствуют, однако при лабораторном исследовании обнаруживается изменение структуры ткани мозга;
- 2 стадия – наблюдаются слабовыраженные мозговые расстройства;
- 3 стадия характеризуется ярко выраженными расстройствами нервного характера и нарушением мозговой активности.
Симптомы энцефалопатии при ВИЧ ничем не отличаются от признаков этой болезни, появившейся на фоне других патологий. Начиная со второй стадии развития энцефалопатии, выделяют следующие симптомы:
- постоянные мигрени и головокружение;
- психическая неустойчивость;
- раздражительность;
- нарушение умственной активности: ослабление памяти, неспособность к концентрации внимания;
- депрессивные состояния и апатия;
- нарушение речи, мимики;
- нарушения сознания, изменения характера;
- дрожание пальцев;
- ухудшение зрения и слуха.
Часто к этим симптомам присоединяется нарушение половых функций и потеря либидо.
Деменция у ВИЧ-инфицированных

ВИЧ-энцефалопатия относится к целой группе заболеваний, характеризующихся когнитивными нарушениями. Эти заболевания обобщенно называют СПИД-деменцией (слабоумием).
Энцефалопатия при ВИЧ часто развивается вследствие медикаментозной терапии. Эта форма нарушения нервной системы наблюдается у младенцев, рожденных с ВИЧ.
Энцефалопатии подвержены наркоманы и люди, злоупотребляющие алкоголем. В этом случае болезнь развивается вследствие токсического воздействия наркотиков и алкоголя на нервную систему пациента.
Патологии нервной системы при ВИЧ развиваются у каждого пациента по-разному. Иногда бывает сложно диагностировать наличие нарушения на начальном этапе. В этом случае врачи уделяют особое внимание депрессии, апатии или нарушениям сна у пациента.
СПИД-деменция выражает по-разному, однако исход у любых заболеваний нервной системе при ВИЧ одинаков – это слабоумие. Таким образом, заключительная стадия развития энцефалопатии либо другого неврологического нарушения у больных – это вегетативное состояние. У больных развивается полный либо частичный паралич, пациент не может самостоятельно обслуживать себя и нуждается в уходе. Исход прогрессирующей деменции у больных – это кома и смерть.
Следует отметить, что деменция у больных – это скорее исключение, чем правило, она встречается не более чем у 15% пациентов. Развитие патологических нарушений умственной деятельности происходит на протяжении очень длительного времени. При выраженном иммунодефиците деменциях часто не успевает приобрести тяжелую форму в связи с летальным исходом.
Тем не менее, слабовыраженные симптомы когнитивных расстройств наблюдаются в каждом втором случае заражения ВИЧ.
Стадии деменции

Деменция развивается на протяжении длительного периода и состоит из нескольких стадий. Тем не менее, не каждый пациент проходит через все стадии, в большинстве случаев наблюдаются легкие когнитивные расстройства.
В норме у пациентов отсутствуют какие-либо нарушения психики или двигательной активности. Это идеальный случай, при котором поражение нервной системы вирусом не наблюдаются.
Для субклинической стадии характерно легкое когнитивное нарушение, характеризующееся переменчивостью настроения, депрессивным состоянием и нарушением концентрации внимания. Часто у пациентов при этом наблюдается легкая заторможенность движений.
Для легкой формы деменции характерна медленная умственная активность, пациент говорит и двигается слегка заторможено. Пациент полностью обслуживает себя без посторонней помощи, но сложная интеллектуальная или физическая активность вызывает некоторое затруднение.
Следующая стадия развития деменции, средняя, характеризуется нарушением мышления, внимания и памяти. Больные еще обслуживают себя самостоятельно, но уже имеют серьезные трудности с общением и умственной деятельностью.
На тяжелой стадии пациент с трудом передвигается без посторонней помощи. Происходит сильное нарушение мышления, в результате которого любые социальные взаимодействия с окружающими очень затруднены. Пациент не воспринимает информацию и испытывает серьезные сложности при попытках разговора.
Финальная стадия развития слабоумия – это вегетативная кома. Пациент не в состоянии выполнить элементарные действия и не может обходиться без посторонней помощи.
Методы диагностики

Так как патология вызывает изменение объема нервной ткани, заболевание диагностируется следующими методами:
- люмбальная пункция;
- МРТ;
- РЭГ;
- допплерография.
На основе проведения люмбальной пункции принимается решение о целесообразности дальнейших исследований. Этот анализ позволяет выявить наличие изменений нервной системы.
МРТ (магнитно-резонансная томография) позволяет успешно выявить патологические изменения белого вещества мозга. Для получения точной картины необходимо провести обследования головного мозга, а также шеи и глазного яблока.
РЭГ (реоэнцефалография) – это обследование, проводимое не инвазивным методом, с помощью которого удается получить полную информацию о состоянии основных артерий и сосудов нервной системы пациента.
Допплерография назначается в обязательном порядке. Это обследование необходимо для того, чтобы оценить состояние сосудов головного мозга. Изменения при энцефалопатии в первую очередь затрагивают основные позвоночные и мозговые артерии, изменения в которых показывает допплерография.
Терапия и прогноз
Избежать развития неврологических нарушение при ВИЧ поможет своевременная терапия основного заболевания. Как правило, деменция, вызванная энцефалопатией, развивается только в случае отсутствия терапевтического лечения пациента.
Любые поражения нервной системы при ВИЧ лечатся с помощью сильнодействующих противовирусных препаратов (например, зидовудин).
На сегодняшний день, лучший результат лечения заболеваний нервной системы при ВИЧ показывает терапия ВААРТ. Такая терапия основана на применении одновременно двух групп антиретровирусных препаратов.
Своевременно начатое лечение позволяет купировать дальнейшее развитие энцефалопатии и деменции. В некоторых случаях удается остановить прогрессирование деменции, а в некоторых – отсрочить развитие когнитивных нарушение на длительный срок.
ВИЧ-энцефалит также предполагает прием антидепрессантов для коррекции психического состояния больного. На начальных стадиях развития нарушения отмечаются депрессивные состояния и расстройства сна у пациентов, с которыми следует бороться с помощью специальных препаратов.
Однозначно сказать о том, какой прогноз для пациентов при ВИЧ-энцефалопатии невозможно. Это зависит от особенностей поражения нервной системы и головного мозга у конкретного пациента.
Профилактика патологий нервной системы

До сих пор не выяснено, как именно вирус провоцирует развитие болезней нервной системы. Тем не менее, СПИД-деменция является актуальной проблемой ВИЧ-инфицированных, которых с каждым годом становится все больше.
Профилактических методов против развития энцефалопатии и других изменений неврологического характера не существует. Пациент должен внимательно относиться к собственному здоровью. Поводом для обращения в клинику за помощью являются следующие состояния:
- депрессия и апатия;
- психическая неустойчивость;
- частая смена настроения;
- нарушения сна;
- головные боли;
- нарушения зрения и галлюцинации.
Своевременное лечение позволит избежать, либо значительно отсрочить, появления тяжелых симптомов деменции. Однако пациент должен самостоятельно себе помочь.
Совместно с медикаментозной терапией, больным показан тщательный контроль собственных эмоций. Пациенты должны оставаться интеллектуально и физически активными. Для этого рекомендовано бывать в обществе, заниматься спортом и давать собственному мозгу интеллектуальную нагрузку. Для стимуляции мозговой активность больным показаны развивающие задачи, загадки, чтение сложной литературы в больших объемах.
Следует помнить, что симптомы расстройств нервной системы зачастую не проявляются до поздних стадий иммунодефицита. Тем не менее, в некоторых случаях незначительные нарушения памяти и рассеянное внимание, характерные для энцефалопатии, могут появится до проявления первых симптомов иммунодефицита. Медикаментозная терапия при ВИЧ помогает не только продлить жизнь больному, но и избежать развития выраженной деменции.
Читайте также:


