Мальформация арнольда киари и сирингомиелия
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Современная диагностика – шанс предупредить болезнь
- Консультации по сложным диагнозам
- Вакансии
- Информация для специалистов
- Клинические исследования
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
- В помощь авторам научных публикаций
- Дополнительное профессиональное образование
- Научная медиатека
- Этический комитет
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
- Нормативная база
- Противодействие коррупции
- Закупки
- Документы
- Медицинские работники
- Вышестоящие органы
- Хирургия
- Онкология
- Нейрохирургия
- Радиология и Лучевая терапия
- Гинекология и новые репродуктивные технологии
- Травматология и Ортопедия
- Кардиология
- Неврология
- Лазерная хирургия
- Урология, андрология и микрохирургия
- Пластическая хирургия
- Маммология
- Литотрипсия
- Служба психологической поддержки
- ЭКО
- Снижение веса
- Барокамера
- Эндоваскулярная хирургия
- Аденомы гипофиза
- Аномалия Арнольда-Киари и сирингомиелия
- Болезнь Паркинсона
- Гидроцефалия
- Гемифациальный спазм
- Грыжи межпозвонковых дисков
- Насильственные движения
- Опухоли головного мозга
- Сосудистые заболевания головного мозга
- Тригеминальная невралгия
- Языкоглоточная невралгия
- Эссенциальный тремор
Мальформация Арнольда–Киари (Arnold-Chiari malformation) - мальформация цервико-медуллярного перехода, характеризуемая смещением миндалин мозжечка и в ряде случаев ствола и IVжелудочка ниже уровня большого затылочного отверстия.
Типы мальформации
Мальформация Киари I типа - смещение миндалин мозжечка вниз через большое затылочное отверстие к верхним отделам спинного мозга. Этот тип мальформации сопровождается гидромиелией и обычно проявляется в подростковом или взрослом возрастах. У подростков главные симптомы - нарушение сгибания и снижение силы в руках, утрата болевой и температурной чувствительности в верхней половине туловища и руках. Взрослые обычно жалуются на боль в шейно-затылочной области, возрастающую при кашле, а также боль в руках.
Мальформация Киари II типа характеризуется смещением червя мозжечка, миндалин, четвертого желудочка и продолговатого мозга (части ствола мозга) в большое затылочное отверстие. Данный тип, называемый также мальформацией Арнольд-Киари, гораздо чаще сопровождается гидромиелией, чем тип I и практически всегда связан с миеломенингоцеле. Миеломенингоцеле - это врожденное нарушение закрытия спинного мозга и позвоночника во время формирования плода. Симптомы этой мальформации очевидны и проявляются обычно сразу после рождения вместе с короткими эпизодами прекращения дыхания, сниженным глоточным рефлексом, непроизвольными и быстрыми движениями глазных яблок вниз, снижением силы в руках.
Мальформация Киари III типа заключается в смещении мозжечка и части ствола мозга с мозговыми оболочками в менингоцеле, расположенное в шейно-затылочной области.
Мальформации Арнольда–Киари II и III типов могут сопутствовать признаки дисплазии нервной системы: полимикрогирия, гетеротопия коры, гипоплазия подкорковых узлов, дисгенезия мозолистого тела, патология прозрачной перегородки, утолщение интерталамического соединения, beaking tectum (клювовидный tectum), часто отмечают наличие перегиба сильвиевого водопровода (55%), кисты отверстия Мажанди, гипоплазия серпа и намета мозжечка, hemivertebrae, низкое расположение каудального отдела спинного мозга на уровне LIV–V позвонков и ниже.
Этиология заболевания
Этиология заболевания в настоящее время не ясна. Имеются данные, свидетельствующие о роли генетического фактора в этиологии этого синдрома. Эктопия миндалин мозжечка в затылочное отверстие была обнаружена у трех монозиготных близнецов. После первого описания мальформации Cleland в 1883 г. появилось несколько теорий. Теория, подтверждаемая исследованиями Misao Nishikawa и соавторов, заключается в том, что из-за парааксиальной дисплазии мезодермального листка или первичного повреждения структур соответствующего сомита формируется ненормально маленькая задняя черепная ямка, структуры заднего мозга, заполнив объем задней черепной ямки и продолжая расти, опускаются в затылочный канал. Сочетание Аномалии Киари II типа с менингомиелоцеле связано с тем, что степень парааксиальной дисплазии мезодермального листка при АК – II типа более выражена, чем при АК – I типа и отмечается не только на уровне формирования затылочной кости, но и по оси тела на уровне формирования ряда позвонков, что проявляется в spina bifida, а также в аномалиях ряда других костных структур и костной системы в целом.
Клинические проявления АК – I типа проявляются чаще всего в юношеском либо в зрелом возрасте. Эти проявления укладываются в такие неврологические синдромы, как церебеллобульбарный, ликворогипертензионный, сирингомиелический, синдромы повреждения черепных нервов. Ликворогипертензионный синдром проявляется головной болью, обычно субокципитальной, и болью в шее, усиливающейся при кашле, чихании и напряжении, застойными дисками зрительных нервов. Стволовые нарушения и расстройства функций черепных нервов проявляются в виде неустойчивых осциллопсий, тригеминальной дизестезии, снижения слуха, шума в ушах, головокружения, дисфагии, остановки дыхания во время сна, периодических обмороков (часто связанных с кашлем), нарушения контроля над ЧСС, АД при переходе из горизонтального положения в вертикальное, могут наблюдаться атрофия половины языка, паралич голосовых связок, стридор, спастический или комбинированный (больше в верхних конечностях) тетрапарез.
Мозжечковые расстройства — нистагм, дизартрия, атаксия. Симптомы, связанные с сирингомиелическими кистами — онемение, расстройство чувствительности, обычно по диссоциированному типу, а также нейроартропатия, нарушение функций тазовых органов, отсутствие брюшных рефлексов, мышечная гипотрофия. При этом ряд авторов отмечают несоответствие между локализацией, протяженностью кисты, кистозным индексом (отношение переднезаднего размера кисты к таковому размеру поперечника спинного мозга на уровне кисты), с одной стороны, и зоной гипестезии, распространенностью сегментарных расстройств поверхностной чувствительности, выраженностью мышечной гипотрофии и степенью пареза — с другой. АК II типа манифестирует у новорожденных и в раннем детском возрасте такими симптомами, как апноэ, стридор, билатеральный парез голосовых связок, нейрогенная дисфагия с назальной регургитацией, цианоз во время кормления, нистагм, гипотония, слабость, спастика в верхних конечностях, что может прогрессировать вплоть до тетраплегии. Мальформация Киари III типа встречается редко, клинические проявления ее такие же, как при АК II.
Диагностика
Стандартное рентгенологическое исследование может выявить лишь косвенные признаки мальформации АК, компьютерная томография также не дает четкой визуализации мягкотканных структур. Широкое внедрение МРТ в клиническую практику позволило решить большинство проблем, связанных с диагностикой аномалии Киари. Этому способствовали хорошая визуализация структур задней черепной ямки, краниовертебрального перехода, спинного мозга, отсутствие артефактов от костных структур.

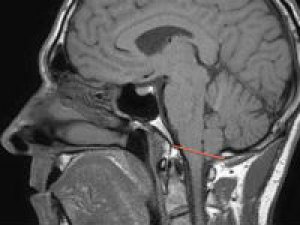
МРТ пациента с АК - I типа и сигингомиелией.

Ориентиры задней черепной ямки, используемые в диагностике АК. d + e = длина ската; S = сфеноокципитальный синхондроз; d = длина основания сфеноидальной площадки от спинки турецкого седла и сфеноокципитального синхондроза до ската; e = длина между синхондрозом и basion; b = длина ствола мозга между плоскостью соединения среднего мозга и моста и медулло-цервикальным соединением; a = угол намета мозжечка по отношению к линии Твайнинга (Twining's line); c = длина полушария мозжечка; DS = верхушка спинки турецкого седла; IOP = внутреннее возвышение затылочной кости; OP = opisthion; B = basion; TW = линия Твайнинга; McR (B to OP) = линия МакРи (McRae's line). (заимствовано из Dimensions of the posterior fossa in patients symptomatic for Chiari I malformation but without cerebellar tonsillar descent, Raymond F Sekula и соавт.).
- Описание болезни
- Причины заболевания
- Проявления
- Диагностика
- Лечение
- Видео по теме
Аномалия Арнольда Киари – нарушение развития, которое заключается в виде несоразмерности размеров черепной ямки и структурных элементов мозга, располагающихся в ней. При этом мозжечковые миндалины спускаются ниже анатомического уровня и могут ущемляться.
Симптомы аномалии Арнольда Киари проявляются в виде частых головокружений, а иногда заканчиваются инсультом мозга. Признаки аномалии могут долго отсутствовать, а затем резко заявить о себе, например, после вирусной инфекции, удара головой или других провоцирующих факторов. Причем случиться это может на любом отрезке жизни.
Описание болезни
Сущность патологии сводится к неправильной локализации продолговатого мозга и мозжечка, в результате чего появляются краниоспинальные синдромы, которые врачи нередко расценивают как атипичный вариант сирингомиелии, рассеянного склероза, спинномозговой опухоли. У большинства больных аномалия развития ромбэнцефалона совмещается с другими нарушениями в спинном мозге – кистами, провоцирующими стремительную деструкцию спинномозговых структур.
Болезнь получила название в честь патологоанатома Арнольда Джулиуса (Германия), который описал аномальное отклонение в конце 18 века и врача из Австрии Ганса Киари, который изучал заболевание в тот же период времени. Распространенность нарушения варьируется в пределах 3–8 случаев на каждые 100000 человек. В основном встречается аномалия Арнольда Киари 1 и 2 степени, а взрослые с 3-м и 4-м типом аномалии живут совсем недолго.
Аномалия Арнольда Киари 1 типа заключается в опускании элементов задней черепной ямки в спинальный канал. Болезнь Киари 2 типа характеризуется изменением местоположения продолговатого мозга и четвертого желудочка, при этом зачастую бывает водянка. Гораздо реже встречается третья степень патологии, которой присущи выраженные смещения всех элементов черепной ямки. Четвертый тип представляет собой дисплазию мозжечка без его сдвига вниз.
Причины заболевания
По данным ряда авторов, болезнь Киари представляет собой недоразвитие мозжечка, сочетающееся с различными отклонениями в отделах мозга. Аномалия Арнольда Киари 1 степени – наиболее распространенная форма. Это нарушение представляет собой одностороннее или двухстороннее опускание миндалин мозжечка в спинальный канал. Это может произойти вследствие перемещения продолговатого мозга вниз, часто патология сопровождается различными нарушениями краниовертебральной границы.
Клинические проявления могут возникнуть только на 3–4 десятке жизни. При этом следует отметить, что бессимптомное течение эктопии миндалин мозжечка в лечении не нуждается и часто проявляется случайно на МРТ. На сегодняшний день этиология болезни, так же как и патогенез, изучены плохо. Определенная роль отводится генетическому фактору.
Выделяют три звена в механизме развития:
- генетически обусловленная врожденная остеоневропатия;
- травматизация ската во время родов;
- высокое давление ликвора на стенки спинномозгового канала.
Проявления
По частоте возникновения выделяют следующие симптомы:
- головные боли – у трети пациентов;
- боль в конечностях – 11%;
- слабость в руках и ногах (в одной или двух конечностях) – больше половины пациентов;
- чувство онемения в конечности – половина больных;
- снижение или утрата температурной и болевой восприимчивости – 40%;
- шаткость походки – 40%;
- непроизвольные колебания глаз – треть больных;
- двоение в глазах – 13%;
- нарушения глотания – 8%;
- рвота – у 5%;
- нарушения произношения – 4%;
- головокружения, глухота, онемение в лицевой области – у 3% больных;
- синкопальные (обморочные) состояния – 2%.
Болезнь Киари второй степени (диагностируется у детей) сочетает в себе дислокацию мозжечка, ствола и четвертого желудочка. Неотъемлемый признак – наличие менингомиелоцеле в области поясницы (грыжа спинального канала с выпячиванием вещества спинного мозга). Неврологическая симптоматика развивается на фоне аномального строения затылочной кости и шейного отдела позвоночного столба. Во всех случаях присутствует гидроцефалия, часто – сужение водопровода мозга. Неврологические признаки появляются с самого рождения.
Операция при менингомиелоцеле проводится в первые дни после рождения. Последующее хирургическое расширение задней черепной ямки позволяет добиться хороших результатов. Многие пациенты нуждаются в шунтировании, особенно при стенозе Сильвиевого водопровода. При аномалии третьей степени черепно-мозговая грыжа внизу затылка или в верхней шейной области сочетается с нарушениями развития мозгового ствола, краниального основания и верхних позвонков шеи. Образование захватывает мозжечок и в 50% случаев – затылочную долю.
Эта патология встречается очень редко, имеет неблагоприятный прогноз и резко сокращает продолжительность жизни даже после операции. Сколько именно человек будет жить после своевременного вмешательства, точно сказать нельзя, но, вероятнее всего, что недолго, так эта патология считается несовместимой с жизнью. Четвертая степень заболевания представляет собой обособленную гипоплазию мозжечка и на сегодняшний день не относится к симптомокомплексам Арнольда-Киари.
Клинические проявления при первом типе прогрессируют медленно, в течение нескольких лет и сопровождаются включением в процесс верхнего шейного спинномозгового отдела и дистального отдела продолговатого мозга с нарушением работы мозжечка и каудальной группы черепных нервов. Таким образом, у лиц с аномалией Арнольда-Киари выделяют три неврологических синдрома:
- Бульбарный синдром сопровождается дисфункцией тройничного, лицевого, преддверно-улиткового, подъязычного и вагусного нервов. При этом наблюдаются нарушения глотания и речи, бьющий вниз спонтанный нистагм, головокружения, расстройства дыхания, парез мягкого неба с одной стороны, охриплость голоса, атаксии, дискоординация движений, неполный паралич нижних конечностей.
- Сирингомиелитический синдром проявляется атрофией мышц языка, нарушением глотания, отсутствием чувствительности в лицевой области, хриплостью голоса, нистагмом, слабостью в руках и ногах, спастическим повышением мышечного тонуса и т. д.
- Пирамидный синдром характеризуется незначительным спастическим парезом всех конечностей с гипотонусом рук и ног. Сухожильные рефлексы на конечностях повышаются, брюшные рефлексы не вызываются или снижаются.
Боли в области затылка и шеи могут усиливаться при покашливании, чихании. В руках снижается температурная и болевая чувствительность, а также мышечная сила. Часто возникают обмороки, головокружения, у больных ухудшается зрение. При запущенной форме появляются апноэ (кратковременная остановка дыхания), быстрые неконтролируемые движения глаз, ухудшение глоточного рефлекса.
Интересный клинический признак у таких людей – провоцирование симптомов (синкопе, парестезии, боли и др.) натуживанием, смехом, кашлем, пробой Вальсальвы (усиленный выдох при закрытом носе и рте). При нарастании очаговых симптомов (стволовых, мозжечковых, спинномозговых) и гидроцефалии встает вопрос о хирургическом расширении задней черепной ямки (субокципитальной декомпрессии).
Диагностика
Диагноз аномалии первого типа не сопровождается повреждением спинного мозга и ставится в основном у взрослых посредством КТ и МРТ. По данным патологоанатомического вскрытия, у детей с грыжей спинномозгового канала болезнь Киари второго типа выявляют в большинстве случаев (96–100%). С помощью УЗИ можно определить нарушения циркуляции ликвора. В норме цереброспинальная жидкость легко циркулирует в подпаутинном пространстве.
Боковой рентген и МР картина черепа отображает расширение канала позвоночного столба на уровне С1 и С2. На ангиографии сонных артерий наблюдается огибание миндалины мозжечковой артерией. На рентгене отмечаются такие сопутствующие изменения краниовертебральной области, как недоразвитие атланта, зубовидного отростка эпистрофея, укорачивание атлантозатылочной дистанции.
При сирингомиелии на боковом снимке рентгена наблюдается недоразвитие задней дуги атланта, недоразвитие второго шейного позвонка, деформация большого затылочного отверстия, гипоплазия боковых частей атланта, расширение позвоночного канала на уровне С1-С2. Дополнительно следует провести МРТ и инвазивное рентгенологическое исследование.
Манифестация симптомов болезни у взрослых и лиц пожилого возраста часто становится поводом для выявления опухолей задней черепной ямки или краниоспинальной области. В некоторых случаях правильно поставить диагноз помогают имеющиеся у пациентов внешние проявления: низкая линия оволосения, укороченная шея и др., а также наличие на рентгене, КТ и МРТ краниоспинальных признаков костных изменений.
Для уточнения диагноза используют различные плоскости сканирования, благодаря чему можно обнаружить несколько информативных в отношении болезни симптомов у плода. Получить изображение во время беременности достаточно легко. Ввиду этого УЗИ остается одним из основных вариантов сканирования для исключения патологии у плода во втором и третьем триместрах.
Лечение
При бессимптомном течении показано постоянное наблюдение с регулярным ультразвуковым и рентгенографическим исследованием. Если единственный признак аномалии – незначительные боли, пациенту назначают консервативное лечение. Оно включает разнообразные варианты с использованием нестероидных противовоспалительных средств и миорелаксантов. К наиболее распространенным НПВС относятся Ибупрофен и Диклофенак.
Нельзя самостоятельно назначать себе обезболивающие препараты, так как они имеют ряд противопоказаний (например, язвенная болезнь). При наличии какого-либо противопоказания врач подберет альтернативный вариант лечения. Время от времени назначают дегидратационную терапию. Если в течение двух-трех месяцев эффекта от такого лечения нет, проводят операцию (расширение затылочного отверстия, удаление дужки позвонка и т. д.). В этом случае требуется строго индивидуальный подход, позволяющий избежать как ненужного вмешательства, так и проволочки с операцией.
У некоторых пациентов хирургическая ревизия является способом постановки конечного диагноза. Цель вмешательства – ликвидация сдавливания нервных структур и нормализация ликвородинамики. Такое лечение приводит к существенному улучшению у двух-трех пациентов. Расширение черепной ямки способствует исчезновению головных болей, восстановлению осязаемости и подвижности.
Благоприятный прогностический признак – расположение мозжечка выше С1 позвонка и наличие только мозжечковой симптоматики. В течение трех лет после вмешательства могут возникать рецидивы. Таким пациентам по решению медико-социальной комиссии присваивается инвалидность.
Общая информация
Синдром Арнольда-Киари представляет собой набор признаков и симптомов, вызванных редкой мальформацией (отклонение от нормального развития, аномалия) задней черепной ямки; у пострадавших эта структура развита слабо, поэтому мозжечок выходит (выступает) из своего естественного участка через затылочное отверстие, расположенное у основания черепа.
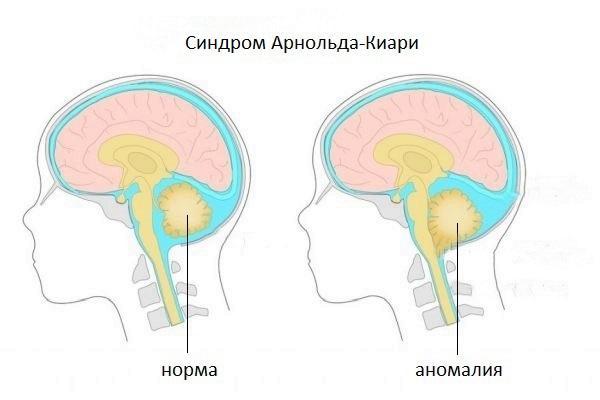
Есть четыре различных типа синдрома Арнольда-Киари; особенность, отличающая один тип от другого, является степень выпячивания, следовательно, доля вовлеченного материала мозжечка. Тип I является наименее тяжелым (иногда остается бессимптомным на протяжении всей жизни), тогда как IV тип наиболее тяжелый; однако уже со второго типа качество жизни больного ставится под угрозу.
Симптомы, характеризующие аномалии Арнольда-Киари многочисленны и варьируются от головных болей до слабости мышц и проч.
На сегодняшний день не существует лекарств, позволяющих устранить порок развития мозжечка, однако существуют способы лечения, позволяющие частично смягчить симптомы.
Что такое синдром Арнольда-Киари?
Синдром Арнольда-Киари, или мальформация Арнольда-Киари — структурное изменение мозжечка, характеризующееся его смещением вниз, именно в направлении позвоночного канала и затылочного отверстия, базальные части полушария мозжечка.
Простыми словами, это грыжа мозжечка, при которой часть мозжечка выступает из затылочного отверстия, проникая в позвоночный канал.
Синдром Арнольда-Киари получил свое название от двух врачей, которые впервые описали его, Арнольда Джулиуса и Ганса Киари.
Причины и факторы риска
Исследователи полагают, что синдром Арнольда-Киари может иметь наследственное происхождение, так как обнаруживалась среди членов одной семьи. Тем не менее, генетические условия, вызывающие заболевание (т.е., какие и сколько генов участвуют) и тип передачи еще предстоит выяснить.
Исходя из серьезности выпячивания и момента жизни, в котором он возникает, заболевание можно разделить на 4 различных типа, идентифицированных первыми четырьмя римскими числами (I, II, III и IV).
Первые два типа по сравнению со вторыми более распространены и менее серьезны; Тип III и тип IV, на самом деле, очень редки и несовместимы с жизнью.
— Мальформация I типа.
Первая степень синдрома протекает бессимптомно (т.е. без явных симптомов), по крайней мере, до конца детства или юности.
Причина его возникновения кроется в уменьшенном черепном пространстве: в таких условиях часть мозжечка (именно миндалина(и), расположенная(ые) с нижней стороны), из-за недостатка места, вынуждена проникать в затылочное отверстие и входить в позвоночный канал.
Примечание: у некоторых взрослых людей с синдром Арнольда-Киари 1 типа все в порядке и они ведут совершенно нормальную жизнь. Это связано с тем, что аномалия мозжечка не настолько серьезна, чтобы вызывать симптомы или нарушения. Поэтому очень часто эти субъекты игнорируют свое состояние или узнают о нем по чистой случайности.
— Мальформация II типа.
2 тип мальформации Арнольд-Киари является врожденным заболеванием, которое присутствует с рождения ребенка, и всегда протекает симптоматически.
По сравнению с 1 степенью он характеризуется большим выпячиванием черепной ямки, при котором помимо миндалин мозжечка также выпячивает часть мозжечка (называемая червь мозжечка) и венозный сосуд.
Почти всегда мальформация Арнольд-Киари II типа ассоциируется с особой формой расщелины позвоночника, называемой миеломенингоцеле.
Среди различных последствий этой аномалии выделают: блокирование потока ликвора (спинномозговой жидкости) через затылочное отверстие (что приводит к состоянию, называемому гидроцефалией) и прерывание нервных сигналов.
Первоначально термин Арнольд-Киари относился только ко 2 типу заболевания. Теперь, её обычно используют для всех форм болезни.
— Мальформация III типа.
Присутствующий с рождения, III тип порока вызывает серьезные неврологические проблемы, настолько, что часто несовместимы с жизнью. В этих случаях на самом деле наблюдается выпячивание мозжечка, и по этой причине говорится о затылочном энцефалоцеле.
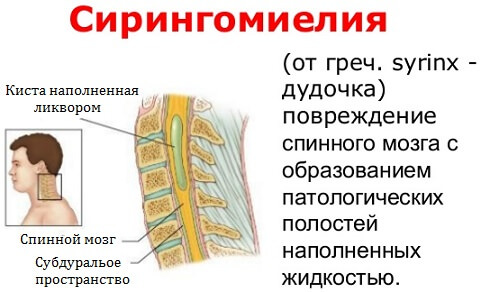
Обычно III тип состояния характеризуется гидроцефалией и сирингомиелией; последний представляет собой особое состояние, характеризующееся наличием одной или нескольких кист в позвоночном канале.
— Мальформация IV типа.
Мальформация Арнольда-Киари IV типа характеризуется отсутствием развития части мозжечка (недоразвитие мозжечка).
Аномалия врожденная и абсолютно несовместима с жизнью.
Врачи и ученые отметили, что следующие заболевания являются частыми среди людей с мальформацией Киари:
Точная частота пороков развития неизвестна; это связано с тем, что у некоторых даже взрослых людей с I типом мальформации Арнольда-Киари никаких симптомов нет, и они кажутся совершенно нормальными (поэтому болезнь недиагностируется).
Несколько достоверных эпидемиологических исследований сообщают, что:
- I тип симптоматичен у 1 из 100 детей;
- II тип особенно широко распространен в популяциях кельтского происхождения;
- женщины страдают в 3 раза чаще, чем мужчины.
Симптомы и осложнения

4 типа заболевания имеют разные симптомы и признаки.
Ниже приводится таблица с точным описанием симптомов, которые характеризуют I, II и III типы синдрома.
Для IV типа невозможно проследить симптоматику, так как это состояние неизбежно и внезапно приводит к гибели плода.
Расщелина позвоночника (миеломенингоцеле).
Расщелина позвоночника — врожденный порок развития позвоночника, из-за которого менинги, а иногда и спинной мозг выходят из своего места (обычно они ограничены позвонками). Миеломенингоцеле является наиболее тяжелой формой расщелины позвоночника: у пораженных выпячивают менинги и спинной мозг из позвоночной камеры и образуют мешок на уровне спины. Эта сумка, хотя и защищена слоем кожи, подвержена внешним воздействиям и постоянно подвергается риску серьезных, а в некоторых случаях даже смертельных инфекций.
Синдром Арнольда-Киари типа II, III и IV видны уже в пренатальном возрасте (т.е., когда пораженный ребенок все еще находится в материнской утробе) при ультразвуковом исследовании.
Что касается I типа, желательно обратиться к врачу, как только появятся типичные симптомы, о которых говорилось выше. Важно также проходить своевременные обследования, так как в результате последних могут возникнуть другие сопутствующие нарушения.
Осложнения
Осложнения синдром Арнольда-Киари связаны с ухудшением выпячивания мозжечка или патологическими состояниями, связанными, следовательно, с гидроцефалией, миеломенингоцеле, сирингомиелией и проч.
Ухудшение выпячивания (протрузии), обусловленное повышенным давлением черепа на мозжечок, очевидно, предполагает обострение симптомов.
Диагностика
Диагностические тесты, которые позволяют установить степень протрузии мозжечка через затылочное отверстие (таким образом, устанавливая тип мальформации Арнольда-Киари):
- Магнитно-резонансная томография (МРТ). Благодаря формированию магнитных полей, он позволяет получить детальное изображение мозжечка и позвоночного канала, не подвергая пациента вредному ионизирующему излучению.
- Компьютерная томография (КТ) дает четкие изображения внутренних органов, в том числе мозжечка и спинного мозга. Во время его выполнения субъект подвергается минимальному воздействию вредного ионизирующего излучения.
КТ и МРТ, которым предшествует точное физическое обследование, имеют основополагающее значение для выявления любых патологий, связанных с синдромом Арнольда-Киари.
Таблица. Как и когда диагностируется аномалия Арнольда-Киари развития заболевания.
| Тип порока развития | Когда и как это можно диагностировать? |
| I | В позднем детстве или позднем подростковом возрасте посредством объективных обследований с последующим КТ и/МРТ. |
| II | В дородовом возрасте при УЗИ. При рождении и в раннем детстве, посредством объективных обследований, компьютерной томографией и/или МРТ. |
| III | В дородовом возрасте при УЗИ. После рождения и в раннем детстве, посредством объективных обследований, компьютерной томографией и/или МРТ. |
| IV | В дородовом возрасте при УЗИ. |
Лечение
Синдром Арнольда-Киари неизлечим. Однако существуют как фармакологические, так и хирургические методы терапии, позволяющие частично смягчить признаки заболевания.
— Медикаментозная терапия.
Пациенты с мальформацией Арнольда-Киари I типа, страдающий от головной боли и боли в шее и/или лице, могут принимать обезболивающие препараты.
Выбор наиболее подходящих лекарств для конкретного случая остается за лечащим врачом.
— Хирургическое лечение.
Цель хирургического лечения состоит в том, чтобы уменьшить давление, оказываемое черепом, чтобы предотвратить повреждение мозжечка и спинного мозга.
Для достижения этой цели есть несколько процедур, таких как:
- Декомпрессия задней черепной ямки, во время которой хирург удаляет часть задней части затылочной кости.
- Декомпрессия спинного мозга с помощью ламинэктомии (декомпрессионная ламинэктомия). Во время его выполнения хирург удаляет пластинку второго и третьего шейного позвонка. Пластинка — это позвоночная часть, отделяющая отверстие, через которое проходит спинной мозг..
Примечание: иногда декомпрессия задней ямки и декомпрессивная ламинэктомия выполняются одновременно. - Декомпрессионный разрез твердой мозговой оболочки. При разрезе твердой мозговой оболочки или наружного менинга пространство, доступное мозжечку, увеличивается, а давление на его повреждение уменьшается. Чтобы покрыть и защитить трещину, созданную разрезом, хирург пришивает на нее кусок искусственной ткани (или взятый из другой части тела).
- Хирургическое шунтирование (создание дополнительного пути в обход пораженного участка). Это, по сути, дренажная система, состоящая из гибкой трубки, позволяющей удалять спинномозговую жидкость, в случае гидроцефалии, или опорожнять цисту(ы), в случае сирингомиелии. Не исключено, что пациенты с гидроцефалией будут вынуждены проходить хирургическим шунтом всю жизнь.
— Осложнения хирургического вмешательства.
Риски, связанные с хирургией, различны. Фактически возможно появление:
- кровотечений;
- повреждение структур головного мозга и/или спинного мозга;
- инфекционный менингит;
- проблемы с заживлением ран;
- необычные скопления жидкости вокруг мозжечка.
Помните, что любое повреждение головного или спинного мозга, произошедшее во время операции, непоправимо. Поэтому, прежде чем подвергнуться больного вмешательству любого типа, лечащий врач выявит любые риски и осложнения необходимой процедуры.
Прогноз
Синдром Арнольда-Киари типа II, III и IV никогда не имеют положительного прогноза, поскольку, помимо того, что неизлечимы, могут вызывать серьезные неврологические нарушения или даже быть несовместимыми с жизнью.
Прогноз для пациентов с I типом часто неизвестен. Многие люди с этим заболеванием не имеют никаких симптомов, и невозможно предсказать, будут ли симптомы развиваться в будущем. Другие люди с мальформацией Арнольда-Киари могут испытывать головокружение, мышечную слабость, онемение, проблемы со зрением, головную боль или проблемы с равновесием и координацией. У этих людей не всегда возможно предсказать, будут ли симптомы ухудшаться с течением времени.
Людям с пороком 1 типа важно регулярно проходить медицинские обследования, чтобы быть под наблюдением врача при появлении любых новых симптомов.
Читайте также:


