Мелатонин при болезни паркинсона
В.К.Датиева, А.В.Росинская, О.С.Левин
Кафедра неврологии Российской медицинской академии последипломного образования;
Центр экстрапирамидных заболеваний, Москва
Примерно у половины больных болезнью Паркинсона (БП) выявляется особое астеническое состояние, которое в настоящее время принято обозначать как синдром хронической усталости (СХУ). Целью настоящего открытого исследования являлась оценка влияния терапии мелатонином (мелаксен) на выраженность СХУ, аффективные нарушения, показатели качества жизни, нарушения сна у 30 пациентов с ранней и развернутой стадиями БП. После лечения оценка по шкале усталости Брауна снизилась на 21% (p Ключевые слова: мелатонин, болезнь Паркинсона, хроническая усталость, немоторные проявления, циркадные ритмы.
V.K.Datieva, A.V.Rosinskaya, O.S.Levin
Russian Medical Academy of Postgraduate Education;
Center of Extrapyramidal Diseases, Moscow
Chronic fatigue syndrome (CFS), a specific asthenic condition, is identified in a half of patients with Parkinson’s disease (PD). An aim of the study was to evaluate an effect of melatonin (melaxen) on the severity of CFS, affective disorders, quality of life and sleep disorders in 30 patients with early and late stages of PD. After treatment, there was a decrease by 21% (p Key words: melatonin, Parkinson’s disease, chronic fatigue, non-motor signs, circadian rhythms.
Примерно у половины больных болезнью Паркинсона (БП) выявляется особое астеническое со стояние, которое в настоящее время принято обозначать как синдром хронической усталости (СХУ). Под ним понимают состояние крайнего утомления, истощения, упадка сил, физических и/или психических, развивающееся спонтанно или в результате выполнения привычной для больного нагрузки (как по интенсивности, так и по длительности), которое ограничивает его функциональную активность. Подобное состояние невозможно объяснить наблюдающимся у больного двигательным дефицитом или иными расстройствами, связанны ми с БП [1—3, 9, 12, 14, 15].
СХУ нередко сопутствует другим немоторным проявлениям, обнаруживающимся у больных БП. Особенно часто СХУ сопутствуют аффективные нарушения, расстройства сна, нарушение регуляции циркадных ритмов [2, 4, 7, 14, 15]. Чувство усталости чаще всего нарастает к вечеру, но многие пациенты с БП отмечают парадоксальное чувство усталости в слабости утренние и дневные часы. Это может объясняться физиологическим снижением температуры тела, которое в стандартных условиях происходит в 3—6 ч утра и в меньшей степени с 16 до 18 ч вечера и приводит к снижению работоспособности [11, 15, 19].
Мелаксен (мелатонин) — синтетический аналог гормона эпифиза, который способен нормализовать циркадные ритмы, регулировать суточные колебания локомоторной активности и температуры тела. Препарат способствует нормализации ночного сна (ускоряет засыпание, улучшает качество сна, снижает число ночных пробуждений, улучшает самочувствие после утреннего пробуждения, не вызывает ощущение вялости, разбитости и усталости при пробуждении), ослабляет стрессовые реакции [11, 21]. Можно полагать, что комплексное действие мелатонина на различные немоторные функции, включая сон, аффективные реакции, циркадную ритмику, будет способствовать и коррекции СХУ. Для проверки этой гипотезы проведено открытое наблюдательное исследование.
Материал и методы
Было проведено открытое наблюдательное исследование, в которое были включены 30 пациентов с БП, 13 мужчин и 17 женщин. У всех пациентов имелись умеренные и выраженные проявления СХУ. Средний возраст больных составил 64,1±6,4 года. Стадия заболевания по Хену и Яру колебалась от 2 до 3 лет, средняя — 2,5±0,5 года. Длительность заболевания — 5,4±3,4 года.
В исследование не включались пациенты с другими нозологическими формами паркинсонизма, онкологическими и тяжелыми соматическими заболеваниями. Критериями исключения являлось также наличие тяжелой депрессии и деменции. Мелатонин (мелаксен) назначался в дозе 3 мг в сутки перед сном в течение 8 нед. Оценка состояния пациентов проводилась перед назначением препарата и по завершению 2-месячного исследования.
Состояние пациента в течение суток регистрировалось в специальном дневнике. Дневник предусматривал следующие градации: 2 балла — прилив бодрости; 1 балл — состояние комфорта; 0 баллов — нейтральное состояние; –1 балл — легкая усталость; –2 балла — умеренная усталость, затруднено выполнение привычных действий; –3 балла — выраженная усталость, резко затруднено выполнение привычных действий. Кроме того, пациенты отмечали состояние двигательных функций (моторные флюктуации). Оценка состояния проводилась каждые 2 ч в течение 3 дней, предшествовавших визиту к врачу.
Для оценки когнитивных функций использовалась Монреальская когнитивная шкала [20]. Кроме того, для оценки показателей качества жизни применялся опросник PDQ-39 [21], для оценки нарушений сна — шкала PDSS [10], нарушений бодрствования — шкала дневной сонливости Эпворта (ESS) [16], аффективных нарушений — шкала депрессии Бека [6] и шкала тревоги Спилбергера [23]. Для оценки вегетативных нарушений применялась шкала вегетативных нарушений при БП.
В качестве первичной конечной точки использовалось уменьшение оценки по шкале усталости Брауна по сравнению с исходным уровнем, в качестве вторичных точек — динамика по шкалам PDSS, ESS, PDQ-39, шкале депрессии Бека, шкале Спилбергера — по сравнению с исходным уровнем. Полученные данные были подвергнуты статистической обработке с использованием дискриптивных методов. Оценка изменений показателей от исходного была проведены с помощью t -теста.
Результаты и обсуждение
Оценка состояния пациентов в связи с лечением представлена в таблице. После лечения оценка по шкале усталости Брауна снизилась на 21% (pАнализ состояния усталости в течение суток по данным дневников показал, что у 33% пациентов усталость нарастала к вечеру, у 50% — была равномерно распределена в течение суток, у 17% — наибольшая выраженность усталости отмечалась в первой половине дня. После лечения у 83% пациентов отмечалось уменьшение выраженности усталости утром с постепенным нарастанием ее к вечеру. Подобное изменение суточного ритма колебания феномена усталости было оценено положительно всеми пациентами, у которых оно отмечалось. Лишь 17% пациентов не заметили изменений в своем состоянии. Связи с динамикой моторных флюктуаций, а также клинически значимых изменений выраженности самих флюктуаций, возникающих в связи с действием разовых доз препаратов леводопы, не отмечено.
Таблица. Динамика исследуемых показателей (М±5) при лечении мелатонином в течение 2 мес
Шкала нарушений сна при БП (PDSS)
Шкала Эпворта (ESS)
Шкала депрессии Бека
Примечание. * — различия между группами больных статистически достоверны (р
Анализ результатов динамики показателей шкалы усталости Брауна в связи с приемом мелатонина показал, что наибольшие изменения произошли по пунктам 10, 14 и 16, касающимся наличия и выраженности усталости на протяжении всего времени при отсутствии какой-либо физической деятельности и нуждаемости в дневном сне. На фоне приема препарата наряду со снижением субъективно переживаемого ощущения усталости происходило расширение функциональных возможностей больных.
Положительный эффект препарата, как правило, развивался к концу недели. При этом уменьшение расстройств с ночным сном больные отмечали уже на 1-й неделе терапии, а более комфортное со стояние в утренние и дневные часы появлялось у них на 3—4-й неделях обследования.
Таким образом, исследование достигло первичной конечной точки и ряда вторичных точек, что говорит о том, что мелатонин может уменьшать хроническую усталость, по крайней мере частично. Его общее действие может быть опосредовано позитивным влиянием препарата на сон и другие немоторные явления, а также циркадные ритмы. Феномен усталости и его связь с определенной суточной ритмичностью в клинической картине БП остаются плохо изученными явлениями. Нарушeние суточного ритма проявляется многочисленными двигательными, сенсорными, аффективными, вегетативными расстройствами, а также влиянием на сон и бодрствование. Помимо возможных изменений эндогенного суточного ритма, важную роль могут играть реакция на лекарственные препараты, которая меняется по мере прогрессирования заболевания, явления вегетативной недостаточности, сопровождающиеся ортостатической и постпрандиальной гипотензией [4, 5, 8].
Как показывают полученные результаты, одним из факторов развития усталости при БП может быть нарушение циркадных ритмов, связанных с изменением секреции мелатонина. Об этом могут косвенно свидетельствовать экспериментальные данные, согласно которым использование ингибитора периферической ДОФА-декарбоксилазы бенсеразида, уменьшающего содержание серотонина и мелатонина в эпифизе экспериментальных животных, вероятно, косвенно влияет на развитие синдрома усталости [20].
Образование мелатонина в эпифизе регулируется также и другими нейропептидами прежде всего вазоактивным интестинальным пептидом и нейропептидом Y. Вероятно, они усиливают чувствительность пинеалоцитов к НА. В норме СХЯ как главный водитель ритма синхронизирует деятельность всех систем в общем режиме. Данный эффект реализуется посредством связи указанного ядра со стволовыми структурами (паравентрикулярные ядра, гипоталамус, ретикулярная формация), обеспечивающими вегетативное, гормональное подкрепление. Кроме того, синтезированный мелато-нин не накапливается в эпифизе, а поступает через капилляры в системный кровоток и цереброспинальную жидкость. В течение короткого промежутка времени мелатонин достигает всех тканей организма.
Возможным механизмом действия мелатонина при СХУ у пациентов с БП является также антиоксидантное действие препарата, его позитивное влияние на митохондриальные функции, продемонстрированные в экспериментальных исследованиях. Одним из предполагаемых механизмов прогрессирования БП является активация микроглии с развитием воспалительных процессов и гиперпродукцией провоспалительных цитокинов. В ряде работ [17, 22] показана связь между наличием длительного воспалительного процесса и хронической усталостью.
Наконец, развитие усталости у больных БП может быть связано с нарушением цикла сон—бодрствование. В целом ряде исследований показано терапевтическое действие мелатонина в отношении инсомнии и расстройства поведения во сне с быстрыми движениями глаз [7]. Гипногенное действие мелатонина развивается через час после приема препарата и истощается спустя 60 мин. Нормализация сна под действием мелатонина может быть фактором, способствующим устранению хронической усталости.
Таким образом, проведенное исследование показало, что мелатонин (мелаксен) в небольших дозах на фоне оптимизации противопаркинсонической терапии способен оказывать корригирующее влияние на СХУ, улучшить сон и качество жизни больных БП. Возможно, положительный эффект препарата мелатонина в данном исследовании может быть обусловлен его гипногенным и хронобиотическим свойствами.
Мы гордимся тем, что наши ценности неизменны:
- продукция высокого качества
- безопасный и надежный бизнес
- профессиональный сервис
Мы гордимся тем, что наши ценности неизменны:
- продукция высокого качества
- безопасный и надежный бизнес
- профессиональный сервис
Вопрос: почему многие люди обращаются к натуральным средствам лечения болезни Паркинсона?
Ответ: и не только Паркинсона.
Дело все в той же проблеме, о которой уже говорилось: многие высочайше утвержденные программы лечения в последние десятилетия стали неэффективными.
И в то же время известно множество фактов успешного излечения натуральными средствами после того, как официальная медицина оказалась бессильной.
- ускорить лечение и повысить его эффективность;
- избавиться от побочных эффектов, неизбежных при длительном применении медикаментозных препаратов;
- получить уверенность в положительном результате лечения и избежать инвалидности;
- избавиться от стресса, связанного с хроническими заболеваниями.
И надеются, что то, что не под силу медицине, сможет сделать Природа.
Еще в Аюрведе для лечения тремора и конвульсий применялась бархатная фасоль атмагупта. Семена атмагупты являются природным источником L-допы.
Педаний Диоскорид, Гиппократ, Аристотель и Плиний применяли душицу при нервных расстройствах и параличах, а Серапион Дамасский (9-й век н.э.) пользовал паралитиков мазью из тридцати пяти компонентов, куда входили ладан, розмарин, кипарис, кардамон, перец, мирра, мандрагора и лягушки. Заметьте, кроме мандрагоры, все перечисленные составляющие обладают антимикробными и антиоксидантными свойствами.
Лягушки, кстати, тоже, это не описка. Учёные сейчас работают над выделением из лягушачьей кожи мощных антибиотиков, способных побеждать самые устойчивые инфекции.
Ибн-Сина, кроме растительных препаратов, применял при лечении также минеральные ванны, а в средние века в Европе для снятия судорог и дрожания конечностей применялись шалфей, полынь, черника и омела.
В лучших современных парафармацевтиках (биодобавках, содержащих растительные экстракты) используются не только последние научные разработки, но и многовековой опыт целителей, плюс все это помножено на современные высокие технологии. В результате мы имеем высокую концентрацию действующих веществ, высокую степень чистоты, максимальное усвоение, оптимальный состав, длительное хранение без потери лечебных свойств и удобство применения. И в конечном итоге – высокую эффективность действия и низкую стоимость. Без балды.
И в любом случае, есть ли у вас консультант, нет ли, обязательно сами изучите все, что сможете найти о своей проблеме и способах ее решения с помощью натуральных средств. При наличии Интернета это пара пустяков. Требуется только посидеть за компьютером, собрать максимум информации, а потом отделить зерна от плевел. И никакой врач или консультант вам тогда не навешает лапши.
Чтобы облегчить вам эту задачу, я приведу краткую информацию о натуральных веществах, которые играют важную роль в патогенезе и лечении болезни Паркинсона.
Головной мозг потребляет микроэлементы в больших количествах и накапливает многие из них. Недостаток микроэлементов в мозге может вызвать стрессовые состояния, головную боль, дисбаланс нейромедиаторов, повышенную возбудимость, апатию, депрессию, тревожность, снижение умственной работоспособности.
Марганец. Участвует в защите нейронов от воздействия перекисных кислородных радикалов (входит в состав марганецсодержащего антиоксидантного фермента Mn-СОД).
Медь. Принимает участие в передаче нервных импульсов. При недостатке меди возникают поражения нервной системы, заторможенность движений и депрессии.
Йод. Основной фактор функции щитовидной железы. При недостатке йода происходит замедление метаболизма и ограничение умственных способностей, возникают условия для размножения паразитов.
Хром. При недостатке хрома нарушается обмен сахаров и снабжение мозга глюкозой. Это может вызывать нейропатии и расстройства высшей нервной деятельности.
Селен. Важный атиоксидант, который необходим для синтеза ферментов системы глутатиона.
Нарушения деятельности нервной системы могут быть связаны с избыточным накоплением тяжелых металлов - алюминия, свинца, кадмия.
Кадмий (поступает в организм из табачного дыма, автомобильных выхлопов, водопроводной воды) нарушает детоксикационную функцию печени, почек, лёгких, что приводит к накоплению токсических веществ в крови. При этом сильнее всего страдает мозг.
Свинец (автомобильные газы). Избыток свинца вызывает головные боли, тремор, галлюцинации, потерю памяти, сосудистые поражения.
Алюминий (алюминиевая фольга в упаковке продуктов, водопроводная вода) нарушает детоксикационную функцию почек. Следствием накопления алюминия в мозгу могут быть апатия, потеря памяти, деменция, энцефалопатия, мышечные подергивания и судороги, болезнь Альцгеймера.
Натуральный витамин С с биофлавоноидами является антиоксидантом, а также участвует в производстве допамина из тирозина.
Натуральный комплекс витамина Е, содержащий смесь природных токоферолов, можно найти в каждом из пищевых продуктов. Диета, богатая витамином Е, может снизить риск болезни Паркинсона. Особенно богаты витамином Е орехи, семена, зародыши пшеницы, шпинат и другие зеленые листовые овощи.
Натуральный витамин D. Точно установлено, что у больных паркинсонизмом в организме понижен уровень витамина D. Однако пока достоверно не известно, вызывает ли болезнь Паркинсона снижение уровня витамина D или, наоборот, дефицит витамина D приводит к болезни Паркинсона.
Витамины группы В. Исследователи из Erasmus Medical Center (Роттердам) на материале 5289 человек установили, что люди, употреблявшие пищу, богатую витамином B6, заболевают болезнью Паркинсона в два раза реже тех, кто принимает мало витамина В6.
Исследовалось также эффективность приема витамина В12 и фолиевой кислоты, однако какого-либо заметного влияния на течение заболевания обнаружить не удалось. Хотя в некоторых предлагаемых схемах лечения болезни Паркинсона предлагается начинать с приема метилцианкобаламина – витамина B12. Попробуйте, хуже не будет, тем более что витамины группы В следует принимать в комплексе, так как они привыкли работать только в команде.
Одна из причин дегенеративных заболеваний связана с окислением жирных кислот, входящих в состав клеточных мембран. Это окисление вызывается воздействием свободных радикалов и приводит к нарушению обменных процессов в клетке и накоплению токсических веществ.
Клетки нервной ткани особенно богаты липидами. Прием ненасыщенных жирных кислот помогает восстановить липидный состав клеточных мембран и восстановить нормальную работу мембранных механизмов.
Ненасыщенные жирные кислоты Omega-3 (ЭПК и ДГК, присутствующие в рыбьем жире) и особенно Omega-6 (ГЛК, входящая в состав масла ослинника) обеспечивают эластичность и проницаемость клеточных оболочек, а значит, нормальный обмен между клеткой и внешней средой и защиту клетки от проникновения паразитов.
Гинкго билоба. Улучшает микроциркуляцию в сосудах мозга и питание нервных клеток. Еще в 1989 году сообщалось об успешном применении стандартизированного экстракта гинкго при паркинсонизме.
Зеленый чай содержит 2% до 4% кофеина, который влияет на мышление и умственную деятельность, повышает диурез и улучшает передачу нервных импульсов, что важно при болезни Паркинсона. Стимулирующая роль кофеина, как полагают, заключается в увеличения производства нейромедиаторов.
Имеются также сообщения о том, что мангостин может помочь замедлить развитие болезни Паркинсона, глаукомы, и болезни Альцгеймера.
Глутатион. Центральная фигура антиоксидантной системы организма. Дефицит глутатиона связан с такими заболеваниями, как рак, рассеянный склероз, СПИД, болезни Альцгеймера и Паркинсона, атеросклероз, мужское бесплодие и катаракта.
Коэнзим Q10. Обладает мощными антиоксидантными свойствами, необходим для выработки клеточной энергии и способен стимулировать эндогенный синтез допамина. Прием коэнзима Q10 замедляет развитие болезни Паркинсона. По данным разных авторов, суточные дозы 300-1200 мг коэнзима Q10 уменьшали симптомы болезни Паркинсона на 44%.
Мелатонин. Если допамин является биохимическим аналогом света, то мелатонин - биохимическим аналогом темноты. У больных паркинсонизмом ночная выработка мелатонина резко снижается. Применение мелатонина в рамках комплексной терапии при болезни Паркинсона улучшает ночной сон, повышает бодрость в дневное время, а также способствует некоторому повышению двигательных возможностей.
Мелатонин - сильный антиоксидант, его антиоксидантная активность выше, чем у глутатиона, витаминов Е, С и других антиоксидантов. Он также регулирует активность ферментов, участвующих в синтезе допамина и серотонина.
Никотинамид-адениндинуклеотид.(NADH или коэнзим 1). NADH имеет решающее значение для преобразования пищи в энергию. В мозгу NADH стимулирует выработку допамина допаминэргическими нейронами. NADH является одним из самых мощных антиоксидантов мозга.
Лецитин. Относится к фосфолипидам. Известно, что при дефиците допамина падает уровень фосфолипидов в клетках мозга. Лецитин улучшает передачу нервных импульсов. Прием соевого лецитина в течение 3-5 месяцев существенно улучшает показатели мозговой активности.
Альфа-липоевая кислота. Универсальный антиоксидант, восстанавливает все остальные антиоксиданты, в том числе глутатион. Играет также определенную роль в детоксикации тяжелых металлов, особенно в головном мозге.

Если вы хотите использовать натуральные средства только как дополнение к медикаментозному лечению болезни Паркинсона, по-видимому, наиболее перспективным выбором здесь будет прием антиоксидантов. В первую очередь это коэнзим Q10, глутатион и липоевая кислота.
Хорошим натуральным источником глутатиона и липоевой кислоты служит антиоксидантный комплекс Mega q-Protect. Он также содержит экстракты гинкго билоба, зеленого чая и черники, натуральный токофероловый комплекс и ряд других антиоксидантов, создающих прекрасный синергический эффект.
Коэнзим Q10 тоже в него входит, но для терапевтического эффекта содержащаяся в комплексе доза недостаточна, поэтому следует дополнительно принимать препарат Super Co Q10 Plus или Mega Co Q10 Plus.
Следует также придерживаться диеты, включающей здоровые продукты, содержащие антиоксиданты – фрукты, овощи, ягоды. В пищевых продуктах глутатиона содержится недостаточно, но вы можете получить из пищи вещества, необходимые для выработки глутатиона печенью – аминокислоты глутамин, цистеин и глицин. Их источником являются брокколи, цветная капуста и кресс-салат.
Темно окрашенные ягоды, такие как черника, голубика, черная смородина, содержат антоцианы, которые являются эффективными антиоксидантами. А вот употребление молочных продуктов следует резко сократить.
Полная же схема лечения болезни Паркинсона должна обязательно включать в себя следующие этапы.
1. Вывод из организма тяжелых металлов, отравляющих нервную систему, особенно свинца и ртути. Это наиболее распространенные виды загрязнений, так как свинец содержится в автомобильном выхлопе, а ртуть в последнее время все чаще обнаруживается в различных сортах рыбы, даже в лососе, особенно выращенном в садках.
Эффективным средством для выведения тяжелых металлов является прием комплекса хелатных минералов Power Mins, так как содержащиеся в нем кальций, магний и цинк замещают атомы тяжелых металлов. Кроме того, он восполняет дефицит селена, возникающий при избытке тяжелых металлов.
2. Иммуноповышение. При болезни Паркинсона идеальным препаратом является ImmunAid, который содержит Кошачий коготь (Uncaria tormentosa). Как вы знаете, Кошачий коготь эффективно борется с микоплазменной инфекцией, поэтому ImmunAid является также прекрасным дополнением к антипаразитарной программе.
3. Основой антипаразитарной программы является ParaProteX – многокомпонентный препарат широкого спектра действия. Он эффективен и против трихомонады, и против токсоплазмы, а в комбинации с Иммунэйдом прекрасно поборет и микоплазму.
Чем еще хорош Парапротекс – одновременно с уничтожением паразитов, он выводит выделяющиеся при их гибели токсины, дополнительно стимулирует иммунную систему и компенсирует убыль витаминов и минеральных элементов, частично удаляемых вместе с токсинами.
В зависимости от степени зараженности трихомонадой (об этом вам скажет диагностика), прием Парапротекса следует дополнять такими препаратами, как Ocean 21, ProbioBalance или Garlic Max (см. схему применения ParaProteX).
Необходимо также принимать натуральные источники аминокислот – например, пчелиное маточное молочко, препараты, содержащие BCAA, глутамин и креатин. Маточное молочко, к тому же, является уникальным природным источником ацетилхолина, необходимого для прохождения нервных импульсов.
5. Восстановление митохондриальной функции с помощью дыхательных ферментов - коэнзима Q10, мелатонина, витаминов группы В и витамина С. Мелатонин является регулятором гормонального равновесия в организме и балансирует выработку допамина и серотонина, а витамины группы В и витамин С участвуют в выработке энергии и многих ферментных процессах.
Это, как вы понимаете, базовая схема, и она может корректироваться в зависимости от конкретных обстоятельств и течения заболевания. Так, при серьезном нарушении гормонального баланса, например, дисфункции щитовидной железы, перед иммуноповышением и антипаразитарной программой следует восстановить работу эндокринной системы, так как при гормональном дисбалансе ни о каком повышении иммунитета не может быть и речи.
Например, Power Mins в своем составе содержит йод, Ocean 21 действует также и на многих паразитов, биофлавоноиды, входящие в состав многих растительных комплексов, проявляют также эстрогенподобное действие, и т.д.
Все лечение болезни Паркинсона должно проводиться на фоне приема антиоксидантов. Выбор, опять же, за вами. Идеальным комплексом является Mega q-Protect, но при приеме коэнзима Q10 и мелатонина его можно отменить, уменьшить дозу, перейти на q-Protect или мультивитамины, так как они содержат антиоксидантные комплексы, а Super Mega 50 – также и глутатион. Мультивитамины, кстати, полезно принимать во время всего лечения.
Важен также прием магния, который необходим для работы нервных синапсов. Специально для неврологических проблем разработан комплекс MagneZi B6, который содержит также цинк и витамин B6. Следует только учитывать, что магний работает в паре с кальцием, поэтому при проблемах с костями (остеопороз, артрит, ревматизм) лучше принимать комплекс Calcium Magnesium Plus (содержит магний, кальций и витамин D), или чередовать прием MagneZi B6, Calcium Magnesium Plus и Mega B Complex (Stress Management B-Complex).
Для завершения лечения полезно принимать экстракт мангостина, сила которого в том, что он способен восстанавливать биоэнергетику поврежденных клеток, а значит, возрождать организм после перенесенного заболевания. Содержащиеся в нем ксантоны, к тому же, являются одними из самых сильных антиоксидантов, поэтому пить сок мангостина полезно на любом этапе лечения, и при любой болезни.
Биодобавки в большинстве случаев не являются антагонистами лекарственных препаратов, поэтому, если вы пока что не можете отказаться от леводопы, вы можете продолжать прием этого препарата во время программы, до тех пор, пока не почувствуете, что потребность в нем снижается. А это может случиться уже на первых этапах, и уж точно после антипаразитарной терапии.
Внимание! Многие источники сообщают, что леводопа плохо уживается с витамином В6, поэтому учитывайте это, если вы планируете принимать В-комплекс.
И в заключение, если вы решите воспользоваться этой программой, вы сможете сравнить свои успехи с результатами Мохаммеда Али, которого как раз где-то в это время должны начать лечить стволовыми клетками. Вы даже в лучшей ситуации, так как методика, которой собираются лечить Али в израильской клинике (кстати, тоже официально не утвержденная) опробована только на крысах, а не на людях. К тому же Мохаммеду придется выложить приличные деньги, никоим образом не сравнимые со стоимостью лечения БАД.
Вряд ли Мохаммед Али ничего не слышал о натуральном лечении. Его проблема, скорее всего, заключается в том, что он хочет получить за свои деньги все самое лучшее. А лучшие врачи, как известно, любят лечить долго и дорого.
Каков же будет результат? Как говорится, вскрытие покажет.
Внимание! Эта статья представляет собой обзор интернет-публикаций на тему о лечении болезни Паркинсона. Она может быть использована врачами при выборе методов дополнительной терапии. Данная статья не является руководством для самолечения при болезни Паркинсона.
Более чем у половины пациентов с болезнью Паркинсона (БП) выявляется особое состояние, которое в настоящее время принято обозначать как синдром хронической усталости (СХУ). Под ним понимают состояние крайнего утомления, слабости, истощения, упадка сил (физических и/или психических), наступающее в результате выполнения привычной для больного нагрузки и ограничивающее его функциональную активность. СХУ является одним из основных факторов, влияющих на качество жизни пациентов. Между тем, механизмы его развития, вопросы диагностики и лечения пока недостаточно разработаны [1-4,8].
Больные с СХУ нередко жалуются на дефицит энергии, выносливости, мотивации. С патогенетической точки зрения выделяют первичную и вторичную усталость. При первичной усталости рассматриваемый феномен является самостоятельным синдромом. Вторичная усталость обусловлена депрессией, вегетативной недостаточностью, нарушением сна и бодрствования и другими расстройствами. Тем не менее многие предполагают, что невозможно разграничить первичный и вторичный (вызванный сопутствующими нарушениями) СХУ [11, 13].
Выделяют также периферический и центральный типы усталости. Периферический тип сопровождается мышечной (физической) усталостью. Центральная усталость при БП имеет как психические, так и физические аспекты и сопровождается снижением порога утомляемости [8, 15, 28, 30, 34].
Диагностика синдрома хронической усталости
На сегодняшний день не существует идеального инструмента для диагностики и оценки СХУ [17, 25]. Наиболее часто для диагностики и количественной оценки СХУ у пациентов с БП применяются следующие шкалы (опросники).
Шкала тяжести усталости (Fatigue Severity Scale):
Моя мотивация снижается, когда я устаю.
Физическая нагрузка влияет на мою утомляемость.
Я очень быстро устаю.
Усталость нарушает мою повседневную деятельность.
Усталость часто создает различные проблемы для меня.
Усталость даже предшествует физической нагрузке.
Усталость мешает мне выполнять мои обязанности.
Усталость — один из трех основных симптомов, мешающих мне.
Усталость создает для меня проблемы в работе, семейной жизни и социальной сфере.
Каждое утверждение пациент должен оценить, поставив балл от 1 до 7: 1 балл — совершенно не согласен; 7 баллов — совершенно согласен. Баллы по каждому пункту суммируются и делятся на 9. Если полученный результат будет >4, усталость считается клинически выраженной.
Шкала усталости при БП (Parkinson’s Fatigue Scale):
В течение дня мне необходим отдых.
Я вынужден изменить свой образ жизни из-за усталости.
Я знаю, что устаю быстрее, чем другие люди.
Усталость — один из трех самых неприятных для меня симптомов.
Усталость мешает мне активно проявлять себя в социальной жизни.
Мне требуется больше времени для выполнения заданий из-за усталости.
Я испытываю чувство тяжести.
Если бы я так не уставал, я больше успевал бы в течение дня.
Все, что я делаю, я делаю с усилием.
Мне не хватает энергии большую часть времени.
Я чувствую себя полностью опустошенным.
Усталость препятствует моей привычной деятельности. Я чувствую себя уставшим, даже когда еще ничего не успел сделать.
Из-за усталости я делаю меньше, чем мне хотелось бы.
Я бываю таким уставшим, что мне хочется лечь, где бы я ни находился.
Каждое утверждение пациент должен оценить от 1 до 5 баллов: 1 балл — совершенно не согласен; 5 — совершенно согласен. При среднем балле >3,3 усталость считается клинически значимой.
Связь синдрома хронической усталости с другими проявлениями болезни Паркинсона
Большинство сравнительных исследований не выявило связи между СХУ и тяжестью двигательных симптомов БП, оцениваемых по шкале Хен-Яра, а также шкале UPDRS.
Синдром хронической усталости и нарушения сна
Нарушения сна могут проявляться уже в продромальной стадии, а могут впервые возникнуть лишь в поздней
Рис. 1. Взаимозависимый цикл симптомов при БП.
Изменение суточного ритма у лиц с синдромом хронической усталости
Подавляющее большинство пациентов с БП отмечают колебание симптомов заболевания в течение дня [5]. После сна некоторые больные чувствуют себя лучше на протяжении нескольких десятков минут и даже часов. Ухудшение состояния часто развивается к обеду и к вечеру. Нарушение сна и бодрствования при БП является одним из проявлений расстройств циркадного ритма. Эффект противопаркинсонических препаратов в течение дня также неравномерен. На фоне длительного приема препаратов леводопы в связи с развитием флуктуаций появляется соответствующая ритмика как моторных, так и немоторных симптомов. Нарушение суточного ритма проявляется и многочисленными вегетативными расстройствами при БП: утратой закономерных колебаний артериального давления (АД) в течение суток (например, отсутствием ночного снижения АД), а с другой стороны, нестабильностью АД в течение дня (например, пост- прандиальной гипотензией — быстрым снижением АД после приема пищи). Наши исследования показывают, что у лиц с СХУ чаще отмечается нарушение суточной ритмики, а ее коррекция (например, с помощью препаратов мелатонина) сопровождается снижением усталости. Однако данная закономерность требует дальнейшего исследования.
Нейромедиаторные изменения при синдроме хронической усталости
Выраженность двигательных нарушений обычно коррелирует с численностью транспортеров дофамина, определяемых с помощью однофотонной эмиссионной компьютерной томографии (ОФЭКТ) с В1 1-йодбензамидом, однако зависимости СХУ от нейровизуализационных показателей, отражающих денервацию скорлупы, обнаружено не было.
Когнитивные расстройства и синдром хронической усталости
В небольшом исследовании была выявлена связь между тяжестью проявлений СХУ, депрессией, дизрегулятор- ным синдромом и снижением перфузии лобных долей [9]. По другим данным, СХУ ассоциируется с замедлением скорости ходьбы во время упражнений, требующих повышенного внимания [33]. Авторы предположили, что умственное напряжение при осуществлении когнитивных процессов способствует развитию СХУ и дистрессу, а не наоборот.
В норвежском исследовании, изучившем развитие СХУ при БП в течение 8 лет, была обнаружена корреляция между снижением баллов по шкале MMSE и нарастанием жалоб на усталость. Наиболее выражены психические компоненты усталости, что обычно сопровождается ухудшением внимания, сниженной мотивацией, аффективными нарушениями. Следует отметить, что и когнитивные нарушения, и СХУ не зависят от тяжести двигательных симптомов при БП. Коррекция когнитивных расстройств (например, мемантином) оказывает некоторое положительное влияние на феномен хронической усталости [9].
Синдром хронической усталости и физическая активность
Пациентам с БП свойственна повышенная мышечная утомляемость в сравнении со здоровой популяцией. Показано, что на фоне физической активности проявления СХУ возникают на 50% быстрее, чем в контрольной группе (при отсутствии различий в максимальной силе сокращения мышц). Некоторые специалисты отметили повышенную усталость у больных БП во время выполнения пробы на гипокинезию, которая уменьшалась после приема леводопы. Covington и соавт. описывают положительную обратную связь между болью, депрессией, СХУ, снижением двигательной активности [34].
Интерес вызывает сообщение X.Chen и соавт. о снижении качества физической деятельности у пациентов с БП: за 12 лет до установления диагноза у мужчин и за 2-4 года — у женщин [21]. Оценка СХУ в этом исследовании не проводилась, поэтому остается неясным влияние данного феномена на состояние физической активности.
Кроме того, обнаружено, что больным БП отдых не приносит такого чувства облегчения, как здоровым лицам. Во время выполнения физических упражнений энергетические затраты на работу дыхательной мускулатуры у пациентов с БП больше. Однако различий между эффективностью расходования энергии во время работы у больных БП, сочетающейся с СХУ или протекающей без СХУ, не было [34].
Для определения физиологических механизмов СХУ J.S.Lou и соавт. оценивали возбудимость двигательных нейронов коры во время и после упражнений с нагрузкой на лучевой разгибатель кисти. У больных БП было зарегистрировано увеличение амплитуды вызванного двигательного потенциала, а также более выраженное посленагрузочное расслабление в сравнении с пациентами контрольной группы. Указанные изменения исчезали после назначения препаратов леводопы. Результаты дан
ного исследования позволяют предположить, что СХУ при БП обусловлен прежде всего измененной возбудимостью двигательных нейронов коры, а не утомлением мышечных волокон.
Синдром хронической усталости и вегетативная недостаточность
Влияние дофаминергической терапии на синдром хронической усталости
В исследовании ELLDOPA было также показано, что у больных, принимавших в течение 42 нед. плацебо, проявления СХУ усугубились по сравнению с пациентами, которые в течение этого срока получали леводопу. Однако данная связь не носила дозозависимый характер. Интерес вызывает факт наибольшей эффективности препаратов леводопы в группе наблюдения, в которой исходно отсутствовал СХУ
Исследование P.O.Valko и соавт. выявило более значительное влияние дофаминергической терапии на ИДС, чем СХУ Была обнаружена слабая, но, тем не менее, значимая связь между эквивалентной дозой леводопы и оценкой по шкале сонливости по Epworth (ESS) [40]. P.O.Valko и соавт. обнаружили также, что у пациентов с БП СХУ не связан ни с частыми ночными пробуждениями, ни с периодическими движениями конечностями во сне, что также согласуется с гипотезой о центральном происхождении СХУ [40]. Такой же результат получила и канадская группа исследователей (Canadian Movement Disorder group) на примере 638 пациентов с БП при использовании разных режимов дофаминергической терапии. Сравнивая больных, находящихся на монотерапии леводопой, с пациентами, получающими леводопу и АДР, а именно прамипексол или ропинирол, исследователи получили значимые различия по шкале ESS, но не по FSS [40]. Paus и соавт. отметили более высокий риск внезапных приступов непреодолимой сонливости у больных, получающих комбинированную терапию леводопой и АДР, в сравнении с монотерапией леводопой. Fabbrini и соавт. не обнаружили корреляции между суммарным баллом, полученным при оценке сна по Питтсбургскому опроснику (Pittsburgh sleep questionnaire), и оценкой по шкале ESS у пациентов с БП. Это говорит о том, что ПДС обусловлена не первичным расстройством ночного сна, а, скорее, непосредственно нейроде- генеративным процессом.
Синдром хронической усталости и воспаление
В целом ряде исследований показано, что нейродегене- ративный процесс, в том числе при БП, сопровождается неспецифическим нейрогенным воспалением. Носят ли указанные процессы нейропротективный или нейротоксический характер, еще предстоит выяснить [12]. При гистологическом исследовании материала, взятого из головного мозга пациентов с БП, было обнаружено повышенное содержание провоспалительных агентов: циклооксигеназы-2, провоспалительных цитокинов, в том числе интерлейкина-ip, фактора некроза опухолей а, интерферона-у. С подобными данными согласуется недавно завершившееся исследование по протективному действию ингибиторов митоген-активируемой протеин- киназы, которые оказывают защитное действие на нейроны черной субстанции, тормозя активность тромбина и протромбина. При этом микроглия остается в состоянии покоя. Эти результаты подтверждают повреждающее действие окислительного стресса на микроглию и влияние провоспалительных агентов на дофаминергические нейроны черной субстанции. Помимо микроглии в патогенезе БП предполагается участие астроцитов, различных нейротрофических факторов (таких как глиальный нейротрофический фактор, мозговой нейротрофический фактор, ресничный нейротрофический фактор). Астроциты играют защитную роль, способствуя поддержанию функциональной активности дофаминергических нейронов. Кроме того, именно они осуществляют синтез различных нейротрофических факторов, упоминавшихся ранее. Известно, что астроциты играют важную роль в антиоксидантной системе головного мозга.
Подобные факты делают привлекательными попытки воздействия на процесс нейрогенного воспаления. Был установлен протективный эффект фемтомолярных концентраций дексаметазона на мезэнцефальные дофаминергические нейроны путем уменьшения содержания супероксидов и провоспалительных цитокинов. В недавнем исследовании схожий протективный эффект, связанный с редукцией глиальной активации, сопровождающейся каскадом воспалительных процессов, был продемонстрирован у симвастатина [26]. Флуоксетин, известный антидепрессант, проявил антиоксидантное
свойство и нейропротективный эффект. X.Chen и соавт. в исследованиях на экспериментальной модели паркинсонизма. полученной с помощью 1-метил-4-фенил-1,2,3,6- тетрагидропиридина (МРТР), обнаружили, что кофеин уменьшает гибель дофаминергических нейронов [21]. Индометацин оказывает нейропротекторное действие на дофаминергические нейроны, уменьшая количество активных иммунных клеток в области черной субстанции у экспериментальных животных, подвергнутых действию МРТР. Существуют данные о схожем эффекте синтетического каннабиоида WIN55,212-2, уменьшающего не только микроглиальную активацию, но и процессы перекисного окисления, проницаемость гематоэнцефалического барьера, инфильтрацию ЦНС иммунными клетками.
Коррекция синдрома хронической усталости
Высокая распространенность и клиническое значение СХУ делают необходимой разработку подходов к терапии данного синдрома [29, 33].
Быстрых и эффективных способов лечения СХУ не существует, поскольку до сих пор неизвестна его основная причина или комплекс причин. Терапия имеет преимущественно симптоматический характер. Помимо медикаментозной терапии чрезвычайно важной является модификация образа жизни с включением в него дозированных физических упражнений. Чрезмерная физическая нагрузка может усугубить этот синдром. Важное значение имеет адекватная коррекция противопаркинсо- нической терапии и лечение коморбидных расстройств, прежде всего депрессии, нарушений сна, повышенной сонливости, ортостатической гипотензии. Лечение сопутствующих СХУ депрессии или дневной сонливости оказывает положительное влияние на коррекцию самого СХУ [16]. Однако для коррекции СХУ, проявляющегося у пациентов в отсутствие указанных нарушений, эффективного средства пока не найдено.
G.Schifitto и соавт. (2008) продемонстрировали, что СХУ у пациентов, которые после установления диагноза БП принимали препараты леводопы, нарастал в меньшей степени, чем у больных, получавших плацебо [38]. Амантадин, используемый для коррекции синдрома усталости при рассеянном склерозе, оказался недостаточно эффективным в лечении СХУ при БП. Селегилин также не оказывает влияния на СХУ при БП. Однако разагилин в дозе 1 мг/сут. уменьшает проявления хронической усталости.
Модафинил (психостимулятор, широко используемый в западных странах для коррекции ПДС) в дозе 400 мг/сут. при длительном применении (5 мес.) не проявил положительного эффекта в отношении СХУ Постмаркетинговые исследования модафинила показали возможность развития в редких случаях (1-2 случая на 1000000 человек в год) тяжелого дерматита, в том числе токсического эпидермального некролиза, синдрома Стивенса-Джонсона, лекарственной сыпи с эозинофилией и системными проявлениями. Психиатрические осложнения (мания, бред, галлюцинации, суицидальные мысли, агрессия) развивались у пациентов, получающих модафинил, у которых в анамнезе уже отмечались подобные нарушения. Данных, касающихся влияния модафинила на сердечно-сосудистую систему, в частности повышения АД и появления тахикардии при его назначении, недостаточно для однозначного решения о профиле безопасности этого препарата.
Работа Ondo и соавт. (2008) продемонстрировала эффективность лечения СХУ оксибатом натрия. По мнению М.Р.Нодель [13], выявленное положительное влияние прамипексола на повышенную утомляемость может быть связано с действием этого препарата на D,-рецепторы мезолимбической дофаминергической системы. В то же время неоднократно отмечено усиление хронической усталости на фоне длительного приема АДР.
K.L.Chou и соавт. (2012) изучали влияние стимуляции глубинных структур головного мозга, в частности субталамического ядра, на клинические проявления СХУ На примере 17 пациентов они не выявили улучшения при оценке по шкале PFS спустя 6 мес. после такого вмешательства. Однако 6 из 17 пациентов отметили уменьшение проявлений СХУ, у 3 больных эти проявления усилились, 8 пациентов не отметили никаких изменений. Авторы исследования предполагают, что, несмотря на малое число наблюдений, можно говорить о влиянии стимуляции глубинных структур головного мозга на СХУ, хотя ответ пациентов с этим синдромом на такое лечение был крайне вариабельным. Полагают, что улучшение показателей СХУ после оперативного вмешательства связано с улучшением двигательных функций и настроения.
Этилтиобензимидазол, или Метапрот (аббревиатура от слов МЕТАболический ПРОТектор) — противоастени- ческий препарат с психоактивирующими и ноотропными свойствами. Длительное время использовался в восстановительной, спортивной и военной медицине. Действие этилтиобензимидазола реализуется через активацию синтеза РНК и белков в нервной и мышечной ткани, повышение микроциркуляции в важнейших органах и тканях (миокард, мозг, печень). Препарат оптимизирует энергопродукцию и энерготраты, в основном за счет более экономичного расходования АТФ и стимуляции глюконеогенеза, усиливает репаративные процессы в тканях.
Другим препаратом, оказывающим влияние на усталость, является близкий по структуре к амантадину Ладастен (Х-(2-адамантил)-Н-(парабромфенил)амин). Препарат обладает широким спектром терапевтического действия: способствует повышению физической и психической работоспособности, оказывает анксиолитический эффект. Ладастен малотоксичен при длительном применении, не вызывает привыкания, прекращение приема не сопровождается синдромом отмены. Это позволяет рекомендовать его для пробной терапии у пациентов с БП и усталостью. Эффективность Мета- прота и Ладастена не проверялась в плацебо-контроли- руемых исследованиях. К сожалению, на сегодняшний
Рис. 2. Алгоритм коррекции синдрома хронической усталости при БП.
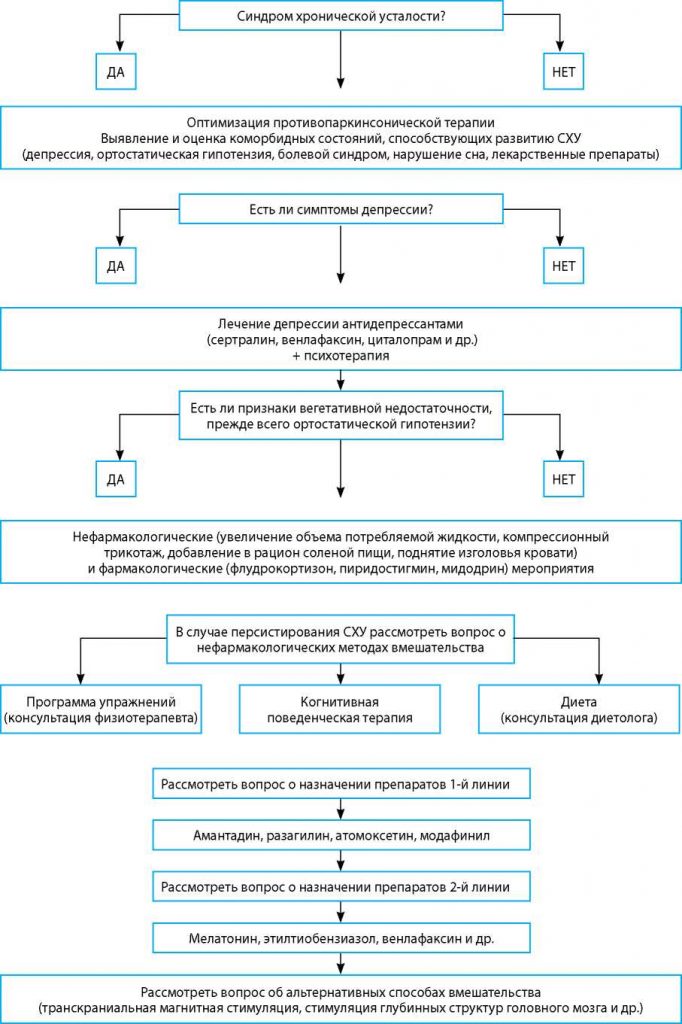
день исследования эффективности лечения СХУ при БП по продолжительности не превышали 8 нед. [39].
Алгоритм коррекции синдрома хронической усталости при БП представлен на рисунке 2.
[1] Центр экстрапирамидных заболеваний РМАНПО М3 РФ, кафедра неврологии.
Читайте также:







