Методы исследование функции зрительного нерва
Опрос больного. При патологии II пары больной жалуется на снижение зрения, появление "тумана" или "пелены" перед глазами, темных пятен в той или иной части поля зрения или на выпадение участка поля зрения.
Мы интересуемся, как больной заметил дефект зрения, какие действия, связанные со зрением, ему трудно произвести - читать, например. Помогают ли очки, какими очками он пользуется. Видит ли он предмет полностью или частично. Иногда больной говорит, что не видит правым или левым глазом. В то же время нарушений остроты зрения не обнаруживается. В таких случаях необходимо иметь в виду возможность ограничения полей зрения.
В нашей практике был случай, когда 75-летняя больная длительное время лечилась у окулистов по поводу снижения зрения на правый глаз. Острота зрения у нее была нормальной, на глазном дне изменений не фиксировалось. С учетом возраста больной назначались "витаминные капли". И лишь только после того, как ей было проведено исследование полей зрения, была диагностирована гомонимная правосторонняя гемианопсия. Ошибка врача в данном случае заключалась в том, что при проверке полей зрения он пользовался только одним из ориентировочных способов - просьбой разделить полотенце пополам - и не сравнивал свое поле зрения с полем фения пациентки, не использовал периметр.
При нарушении высших корковых функций выясняем, может ли больной при сохранной остроте зрения читать, писать, нет ли нарушения письменного счета, правильно ли он определяет предметы, их форму, расстояние между ними. Нет ли искр, светящихся точек, где они локализуются - перед глазами или в каком-либо поле зрения, нет ли восприятия несуществующих картин, цвета и др.
Исследование функции зрительного нерва. Острота зрения определяется с помощью таблиц Головина-Сивцева для каждого глаза в отдельности с расстояния 5 метров. При отсутствии таблиц больной должен сосчитать пальцы с расстояния пяти метров на темном фоне, что соответствует первой строке таблицы Головина-Сивцева. Если у больного снижено зрение и счет пальцев с расстояния пяти метров затруднен, то указывается, на каком расстоянии от глаз он в состоянии сосчитать пальцы. Обязательно отмечается возможность и степень коррекции сниженной остроты зрения. В истории болезни делается запись: Vis OD-, Vis OS-.
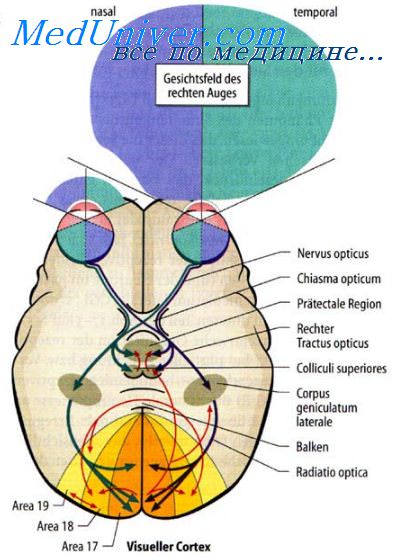
Исследование полей зрения (пространства, которое видит неподвижный глаз) производится ориентировочными методами и на периметре, в ряде случаев приходится пользоваться услугами окулистов. При ориентировочной проверке полей зрения больного просят разделить полотенце пополам. Взор при этом должен быть фиксирован. Поле зрения каждого глаза проверяется раздельно (один глаз при проверке прикрывается). При наличии выпадения поля зрения больной делит ту половину, которую видит. При втором методе ориентировочной проверки полей зрения врач сравнивает поле зрения больного со своим. Для этого он садится напротив больного, обследуемый и обследующий фиксируют взор на переносице друг у друга, врач перемещает предмет по вертикали и по горизонтали на уровне глаз, интересуясь, видит ли его больной. При нормальном поле зрения больной видит белый цвет латерально на 90°, книзу - на 70°, вверх и медиально - на 60°.
Осмотр зрачков. На стороне снижения зрения или слепоты зрачок расширен, снижена или отсутствует прямая и содружественная (с больного глаза на здоровый) реакции на свет.
В исследование функции II пары входит описание глазного дна (производится специалистом); описание специальных проб, направленных на выявление патологии высших зрительных функций (зрительной, цветовой, литеральной, пространственной агнозий, агнозии на лица и др.).
Исследуются вызванные зрительные потенциалы, электровозбудимость сетчатки, проводится магнитно-резонансная томография (МРТ) головного мозга.
Таким образом, в описание II пары ЧН входит: описание остроты и полей зрения, глазного дна, у ряда больных - вызванных зрительных потенциалов, МРТ, электровозбудимости сетчатки. Желательно заключение нейроофтальмолога.
Термины, характеризующие патологию II пары:
Амавроз - слепота.
Амблиопия - снижение зрения.
Скотома - частичное выпадение поля зрения в виде пятна, не сливающееся с его периферическими границами. Положительная скотома - больной ощущает дефект зрения, отрицательная - не ощущает, выпадение участка поля зрения обнаруживается при исследовании.
Абсолютная скотома - выпадает зрение на все цвета, относительная -на какой-либо цвет.
Гемианопсия - дефект половины поля зрения для каждого глаза; гомонимная право- или левосторонняя гемианопсия - выпадение одноименных полей зрения. Гетеронимная битемпоральная или биназальная гемианопсия -выпадение разноименных полей зрения с височной или носовой сторон.
Микропсия - уменьшение рассматриваемого объекта, макропсия -увеличение.
Зрительная агнозия - нарушение способности узнавать предмет или явление при сохранности зрительного восприятия.
Фотопсия - появление в поле зрения мелькающих искр, пятен, зигзагообразных линий.
Метаморфопсия - искажение формы и размеров рассматриваемых предметов.
Методика исследования. Для суждения о состоянии зрения необходимо исследовать остроту зрения, поле зрения, цветоощущение и глазное дно.
Острота зрения (visus) определяется для каждого глаза в отдельности с помощью стандартных текстовых таблиц или карт, компьютеризированных систем. У больных с выраженным снижением зрения оценивают счет или движение пальцев у лица, восприятие света.
Поля зрения (периметрия) исследуют на белый и красный, реже на зеленый и синий цвета. Нормальные границы поля зрения на белый цвет: верхняя - 60°, внутренняя - 60°, нижняя - 70°, наружная - 90°; на красный цвет - соответственно 40, 40, 40 и 50°.
При ориентировочном определении полей зрения врач садится напротив обследуемого (больного желательно усадить спиной к источнику света) и просит его закрыть глаз ладонью, не нажимая при этом на глазное яблоко. Второй глаз больного должен быть открыт, а взор фиксирован на переносице обследующего. Больного просят сообщить, когда он увидит объект (молоточек или палец руки обследующего), который тот ведет от периферии окружности к ее центру, которым является глаз больного. При исследовании наружного поля зрения движение начинается с уровня уха больного. Внутреннее поле зрения исследуют аналогичным способом, но объект вводят в поле зрения с медиальной сторо-
ны. Для исследования верхней границы поля зрения руку устанавливают над волосистой частью головы и ведут сверху вниз. Наконец, нижнюю границу определяют, двигая руку снизу вперед и вверх.
Можно предложить обследуемому пальцем указать середину полотенца, веревки или палки, взор при этом должен быть зафиксирован строго перед собой. При ограничении поля зрения больной делит пополам примерно 3/4 предмета в связи с тем, что около 1/4 его длины выпадает из поля зрения. Гемианопсию помогает выявить исследование мигательного рефлекса. Если обследующий неожиданно поднесет руку со стороны глаза пациента с дефектом поля зрения (гемианопсией), то моргания не возникнет.
Цветоощущение исследуют при помощи специальных полихроматических таблиц, на которых пятнами разного цвета изображены цифры, фигуры и т.д.
Симптомы поражения. Снижение остроты зрения - амблиопия (ambliopia), полная утрата зрения - амавроз (amaurosis). Ограниченный дефект поля зрения, не достигающий его границ, - скотома (scotoma). Различают положительные и отрицательные скотомы. Положительными (субъективными) скотомами называют такие дефекты поля зрения, которые видит сам больной как темное пятно, закрывающее часть рассматриваемого предмета. Положительная скотома свидетельствует о поражении внутренних слоев сетчатки или стекловидного тела непосредственно перед сетчаткой. Отрицательные скотомы больной не замечает - их обнаруживают только при исследовании поля зрения. Обычно такие скотомы возникают при поражении зрительного нерва или более высоко расположенных отделов зрительного анализатора. По топографии различают центральные, парацентральные и периферические скотомы. Двусторонние скотомы, расположенные в одноименных или разноименных половинах поля зрения, называют гомонимными (одноименными) или гетеронимными (разноименными). При небольших очаговых поражениях зрительных путей в области зрительного перекреста наблюдаются гетеронимные битемпоральные, реже биназальные скотомы. При локализации небольшого патологического очага выше зрительного перекреста (зрительная лучистость, подкорковые и корковые зрительные центры) развиваются гомонимные парацентральные или центральные скотомы на стороне, противоположной патологическому очагу.
Выпадение половины поля зрения - гемианопсия. При выпадении одноименных (обеих правых или обеих левых) половин полей зрения говорят о гомонимной гемианопсии. Если выпадают обе внутренние (носовые) или обе наружные (височные) половины полей зрения, такая
гемианопсия называется разноименной (гетеронимной). Выпадение наружных (височных) половин полей зрения обозначается как битемпоральная гемианопсия, а внутренних (носовых) половин полей зрения - как биназальная гемианопсия.
Зрительные галлюцинации бывают простыми (фотопсии в виде пятен, окрашенных бликов, звезд, полос, вспышек) и сложными (в виде фигур, лиц, животных, цветов, сцен).
Зрительные расстройства зависят от локализации зрительного анализатора. При поражении зрительного нерва на участке от сетчатки до хиазмы развивается снижение зрения или амавроз соответствующего глаза с утратой прямой реакции зрачка на свет. Содружественная реакция сохранена (зрачок суживается на свет при освещении здорового глаза). Поражение только части волокон зрительного нерва проявляется скотомами. Атрофия макулярных (идущих от желтого пятна) волокон проявляется побледнением височной половины диска зрительного нерва при офтальмоскопии, может сочетаться с ухудшением центрального зрения при сохранности периферического. Повреждение периферических волокон зрительного нерва (периаксиальная травма нерва) приводит к сужению поля периферического зрения при сохранности остроты зрения. Полное повреждение нерва, приводящее к его атрофии и амаврозу, сопровождается побледнением всего диска зрительного нерва. Интраокулярные заболевания (ретинит, катаракта, поражение роговицы, атеросклеротические изменения сетчатки и др.) также могут сопровождаться снижением остроты зрения.
Различают первичную и вторичную атрофию зрительного нерва, при этом диск зрительного нерва становится светло-розовым, белым или серым. Первичная атрофия диска зрительного нерва обусловлена процессами, непосредственно поражающими зрительный нерв (сдавление опухолью, интоксикации метиловым спиртом, свинцом). Вторичная атрофия зрительного нерва является следствием отека диска зрительного нерва (глаукома, внутричерепная гипертензия, при объемном поражении головного мозга - опухоли, абсцессы, кровоизлияния).
При полном поражении хиазмы возникает двусторонний амавроз. Если поражается центральная часть хиазмы (при опухоли гипофиза, краниофарингиоме, менингиоме области турецкого седла), страдают волокна, идущие от внутренних половин сетчатки обоих глаз. Соответственно этому выпадают наружные (височные) поля зрения (битемпоральная разноименная гемианопсия). При поражении наружных частей хиазмы (при аневризме сонных артерий) выпадают волокна, идущие от наружных участков сетчат-
ки, которым соответствуют внутренние (носовые) поля зрения, и клинически развивается разноименная двусторонняя биназальная гемианопсия.
При поражении зрительного тракта на участке от хиазмы до подкорковых зрительных центров, коленчатого тела и коркового зрительного центра развивается одноименная гемианопсия, выпадают поля зрения, противоположные пораженному зрительному тракту. Так, поражение левого зрительного тракта вызовет невосприимчивость к освещению наружной половины сетчатки левого глаза и внутренней половины сетчатки правого глаза с развитием одноименной правосторонней гемианопсии. Наоборот, при поражении зрительного тракта справа выпадают левые половины полей зрения - возникает одноименная левосторонняя гемианопсия. Возможна значительная асимметрия дефектов полей зрения в связи с неравномерным поражением волокон при частичном поражении зрительного тракта. В ряде случаев наблюдается положительная центральная скотома вследствие нарушения макулярного зрения - вовлечение в патологический процесс проходящего через тракт папилломакулярного пучка.
Для распознавания уровня поражения имеет значение реакция зрачков на свет. Если при одноименной гемианопсии реакция на свет с поврежденных половин сетчатки (исследование проводят с помощью щелевой лампы) отсутствует, то очаг поражения находится в области зрительного тракта. Если реакция зрачков не нарушена, то поражение локализуется в области лучистости Грациоле, т.е. выше замыкания дуги зрачкового рефлекса.
Повреждение зрительной лучистости (лучистость Грациоле) вызывает противоположную гомонимную гемианопсию. Гемианопсия может быть полной, но чаще она неполная из-за широкого распространения волокон лучистости. Волокна зрительной лучистости расположены компактно лишь при выходе из наружного коленчатого тела. После прохождения перешейка височной доли они веерообразно расходятся, располагаясь в белом веществе около наружной стенки нижнего и заднего рогов бокового желудочка. В связи с этим при поражении височной доли может наблюдаться квадрантное выпадение полей зрения, в частности верхнеквадрантная гемианопсия в связи с прохождением нижней части волокон зрительной лучистости через височную долю.
При поражении коркового зрительного центра в затылочной доле, в области шпорной борозды (sulcus calcarinus), могут возникать симптомы как выпадения (гемианопсия, квадрантные выпадения поля зрения, скотомы), так и раздражения (фотопсии) в противоположных полях зрения. Они могут быть следствием нарушений мозгового кровообра-
щения, офтальмической мигрени, опухолей. Возможно сохранение макулярного (центрального) зрения. Поражение отдельных частей затылочной доли (клина или язычной извилины) сопровождается квадрантной гемианопсией на противоположной стороне: нижней - при поражении клина и верхней - при поражении язычной извилины.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Зрительный нерв проводит зрительные импульсы от сетчатки глаза до коры затылочной доли.
При сборе анамнеза выясняют, нет ли у пациента изменений зрения. Изменения остроты зрения (вдаль или вблизи) относятся к компетенции офтальмолога. При преходящих эпизодах нарушения ясности зрения, ограничении полей зрения, наличии фотопсий или сложных зрительных галлюцинаций необходимо детальное исследование всего зрительного анализатора. Самая частая причина преходящих нарушений зрения - мигрень со зрительной аурой. Зрительные расстройства чаще представлены вспышками света или сверкающими зигзагами (фотопсий), мерцанием, выпадениями участка или всего поля зрения. Зрительная аура мигрени развивается за 0,5-1 ч (или менее) до приступа головной боли, продолжается в среднем 10-30 мин (не более 1 ч). Головная боль при мигрени возникает не позднее чем через 60 мин после окончания ауры. Зрительные галлюцинации по типу фотопсий (вспышки, искры, зигзаги) могут представлять собой ауру эпилептического припадка при наличии патологического очага, раздражающего кору в области шпорной борозды.
Острота зрения и её исследование
Остроту зрения определяют офтальмологи. Для оценки остроты зрения вдаль используют специальные таблицы с кругами, буквами, цифрами. Стандартная таблица, применяемая в Украине, содержит 10-12 рядов знаков (оптотипов), размеры которых уменьшаются сверху вниз по арифметической прогрессии. Зрение исследуют с расстояния 5 м, таблица должна быть хорошо освещена. За норму (острота зрения 1) принимают такую остроту зрения, при которой с этого расстояния обследуемый способен различить оптотипы 10-й (считая сверху) строки. Если обследуемый способен различить знаки 9-й строки, его острота зрения составляет 0,9, 8-й строки - 0,8 и т.д. Иначе говоря, чтение каждой последующей строки сверху вниз свидетельствует об увеличении остроты зрения на 0,1. Остроту зрения вблизи проверяют, используя другие специальные таблицы либо предлагая пациенту прочесть текст из газеты (в норме мелкий газетный шрифт различают с расстояния 80 см). Если острота зрения настолько мала, что пациент не может ничего прочитать ни с какого расстояния, ограничиваются счётом пальцев (рука врача располагается на уровне глаз обследуемого). Если и это невозможно, просят больного определить, в каком помещении: в тёмном либо в освещенном - он находится. Снижение остроты зрения (амблиопия) или полная слепота (амавроз) возникают при поражении сетчатки или зрительного нерва. При такой слепоте исчезает прямая реакция зрачка на свет (за счёт прерывания афферентной части дуги зрачкового рефлекса), но остаётся сохранной реакция зрачка в ответ на освещение здорового глаза (эфферентная часть дуги зрачкового рефлекса, представленная волокнами III черепного нерва, остаётся интактной). Медленно прогрессирующее снижение зрения наблюдают при сдавлении зрительного нерва или хиазмы опухолью.
Поля зрения и их исследование
Поле зрения - участок пространства, которое видит неподвижный глаз. Сохранность полей зрения определяется состоянием всего зрительного пути (зрительных нервов, зрительного тракта, зрительной лучистости, корковой зоны зрения, которая располагается в шпорной борозде на медиальной поверхности затылочной доли). В силу преломления и перекреста лучей света в хрусталике и перехода зрительных волокон от одноимённых половин сетчатки в хиазме правая половина мозга ответственна за сохранность левой половины поля зрения каждого глаза. Поля зрения оцениваются раздельно для каждого глаза. Существует несколько методик их ориентировочной оценки.
Описанные методы относятся к скрининговым, более точно дефекты полей зрения выявляют с помощью специального прибора - периметра.
Монокулярные дефекты полей зрения обычно вызваны патологией глазного яблока, сетчатки или зрительного нерва - иными словами, поражение зрительных путей перед их перекрестом (хиазмой) вызывает нарушение полей зрения только одного глаза, находящегося на стороне поражения. Бинокулярные дефекты полей зрения (гемианопсия) могут быть битемпоральными (у обоих глаз выпадают височные поля зрения, то есть у правого глаза правое, у левого - левое) либо гомонимными (у каждого глаза выпадают одноимённые поля зрения - либо левые, либо правые). Битемпоральные дефекты полей зрения возникают при поражениях в области перекреста зрительных волокон (например, поражение хиазмы при onyxoj и гипофиза). Гомонимные дефекты полей зрения возникают при поражении зрительного тракта, зрительной лучистости или зрительной коры, то есть при поражении зрительного пути выше хиазмы (эти дефекты возникают в противоположных очагу поражения полях зрения: если очаг находится в левом полушарии, выпадают правые поля зрения обоих глаз, и наоборот). Поражение височной доли приводит к появлению дефектов в гомонимных верхних квадрантах полей зрения (контралатеральная верхняя квадрантная анопсия), а поражение теменной доли - к появлению дефектов в гомонимных нижних квадрантах полей зрения (контралатеральная нижняя квадрантная анопсия).
Проводниковые дефекты полей зрения редко сочетаются с изменениями остроты зрения. Даже при значительных периферических дефектах полей зрения центральное зрение может сохраняться. Больные с дефектами полей зрения, вызванными поражением зрительных путей выше хиазмы, могут не осознавать наличие этих дефектов, в особенности это касается случаев поражения теменной доли.

[1], [2], [3], [4], [5]
Глазное дно и его исследование
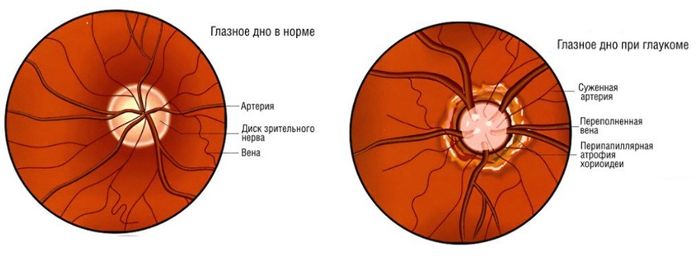
Глазное дно исследуют с помощью офтальмоскопа. Оценивают состояние диска (соска) зрительного нерва (видимая при офтальмоскопии начальная, интраокулярная часть зрительного нерва), сетчатки, сосудов глазного дна. Наиболее важные характеристики состояния глазного дна - цвет диска зрительного нерва, чёткость его границ, количество артерий и вен (обычно 16-22), наличие пульсации вен, любые аномалии или патологические изменения: геморрагии, экссудат, изменение стенок сосудов в области жёлтого пятна (макулы) и на периферии сетчатки.
Отёк диска зрительного нерва характеризуется его выбуханием (диск выстоит над уровнем сетчатки и вдаётся в полость глазного яблока), покраснением (сосуды на диске резко расширены и переполнены кровью); границы диска становятся нечёткими, увеличивается количество сосудов сетчатки (более 22), вены не пульсируют, присутствуют геморрагии. Двусторонний отёк диска зрительного нерва (застойный сосок зрительного нерва) наблюдают при повышении внутричерепного давления (объёмный процесс в полости черепа, гипертоническая энцефалопатия и др.). Острота зрения первоначально, как правило, не страдает. Если своевременно не устранить повышение внутричерепного давления, постепенно снижается острота зрения и развивается слепота вследствие вторичной атрофии зрительного нерва.
Застойный диск зрительного нерва необходимо дифференцировать от воспалительных изменений (папиллит, неврит зрительного нерва) и ишемической невропатии зрительного нерва. В этих случаях изменения диска чаще односторонние, типичны боль в области глазного яблока и снижение остроты зрения. Бледность диска зрительного нерва в сочетании со снижением остроты зрения, сужением полей зрения, снижением зрачковых реакций характерны для атрофии зрительного нерва, которая развивается при многих заболеваниях, поражающих этот нерв (воспалительных, дисметаболических, наследственных). Первичная атрофия зрительного нерва развивается при поражении зрительного нерва либо хиазмы, при этом диск бледный, но имеет чёткие границы. Вторичная атрофия зрительного нерва развивается вслед за отёком диска зрительного нерва, границы диска вначале нечёткие. Избирательное побледнение височной половины диска зрительного нерва может наблюдаться при рассеянном склерозе, однако эту патологию легко спутать с вариантом нормального состояния диска зрительного нерва. Пигментная дегенерация сетчатки возможна при дегенеративных или воспалительных заболеваниях нервной системы. К другим важным для невролога патологическим находкам при осмотре глазного дна относят артериовенозную ангиому сетчатки и симптом вишнёвой косточки, который возможен при многих ганглиозидозах и характеризуется наличием белого или серого округлого очага в области макулы, в центре которого расположено вишнёво-красное пятно. Его происхождение связано с атрофией ганглиозных клеток сетчатки и просвечиванием через неё сосудистой оболочки.

Содержание:
- 1 Современные методы исследования зрительного нерва при оптических нейропатиях различного генеза
- 1.1 Материал и методы
- 1.2 Результаты и обсуждение

Учреждение Российской академии медицинских наук НИИ глазных болезней РАМН, Москва
Оптические неглаукомные нейропатии — это группа гетерогенных заболеваний, характеризующихся острой или хронической прогрессирующей гибелью ганглиозных клеток сетчатки и их аксонов, что заканчивается утратой зрительных функций различной степени вследствие частичной или полной атрофии зрительного нерва.
Ранняя диагностика оптической нейропатии (ОН) имеет критическое значение для предотвращения или ограничения структурного повреждения зрительного нерва и необратимой потери функций глаза.
В выявлении ОН, несомненно, важное место занимают данные анамнеза, клинического осмотра и стандартного офтальмологического обследования Однако в сложных клинических ситуациях для раннего обнаружения признаков заболевания требуются современные чувствительные диагностические тесты, благодаря которым можно точно оценить функциональные и структурные нарушения зрительного нерва.
Изучение зрительных функций предполагает тщательное исследование поля зрения (ПЗ) с помощью автоматической статической периметрии, а также определение биоэлектрической активности сетчатки и зрительного нерва электрофизиологическими методами. Компьютерная статическая периметрия с применением пороговых программ исследования центрального и периферического поля зрения, выполненная на периметре Octopus 900, является, как принято считать, "золотым стандартом" для определения световой чувствительности. Исследование зрительных вызванных потенциалов (ЗВП) — объективный метод оценки повреждения зрительного пути, предоставляющий информацию о функциональном состоянии аксонов и миелиновой оболочки зрительного нерва.
Изучение структурных особенностей зрительного нерва с помощью оптической когерентной томографии (ОКТ) — относительно новая технология качественной и количественной оценки диска зрительного нерва, ретинального слоя нервных волокон.
Целью настоящей работы является комплексное изучение морфофункционального состояния зрительного нерва при ОН различного генеза.
↑ Материал и методы
Обследовано 132 пациента (188 глаз) в возрасте от 16 до 87 лет (медиана 48 лет) с установленным диагнозом ОН различного неглаукомного генеза, в том числе 23% глаз с неартериитной передней ишемической ОН, 10% с задней ишемической ОН, 22% с ОН воспалительного генеза (при демиелинизирующих заболеваниях, аутоиммунной, инфекционной, саркоидозной этиологии), 10% с компрессионной ОН при опухолях зрительного нерва, орбиты, хиазмально-селлярной области и основания передней черепной ямки, 12% с ОН при друзах диска зрительного нерва, 8% с травматической ОН, 7% с эндокринной нейроофтальмопатией, 6% с наследственной ОН Лебера, 2% с ОН токсического генеза. В 43% случаях (58 пациентов) ОН была двусторонней. Все пациенты не имели другой офтальмопатологии, влияющей на функции и структуры зрительного нерва.
Для определения специфичности морфофункциональных методов исследования зрительного нерва были обследованы 52 пациента (75 глаз) без патологии зрительного нерва.
Всем пациентам проводили традиционные офтальмологические функциональные исследования: определение максимальной остроты зрения, оценку цветового зрения по таблицам Рабкина, исследование зрачковых реакций с определением относительного афферентного зрачкового дефекта (ОАЗД), кинетическую периметрию с объектом III4e; биомикро- и офтальмоскопию.
Выполняли также углубленные функциональные исследования: компьютерную периметрию с применением статической неврологической N1-программы (периметр Octopus 900, "Interzeag AG", Швейцария), общую и мультифокальную электро-ретинографию (мф-ЭРГ), изучение ЗВП на вспышку и паттерн ("Тоmеу", ЕР-1000 Multifocal, Германия).
Исследование структуры диска зрительного нерва с определением средней толщины слоя нервных волокон сетчатки (СНВС) в перипапиллярной зоне (диаметр 3,4 мм) и отдельно в 4 квадрантах (верхний, нижний, назальный, темпоральный) выполняли с помощью ОКТ на ретинотомографе OCT Stratus 3000 ("Carl Zeiss").
Критерии определения показателей методов исследования с отклонениями от нормы
Статическая периметрия. Результаты считали анормальными при индексах периметрии MD (mean defect) — более 2 децибел и/или sLV (loss variance) — более 2,5 децибела. Все результаты статической периметрии, включенные в данное исследование, были достоверны, так как индекс RF (reliability factor), рассчитанный по ложноположительным и ложноотрицатель-ным ответам пациентов, во всех случаях был менее 15%.
ОКТ. Результаты считали анормальными, если средняя толщина СНВС или толщина СНВС в одном из квадрантов была значительно уменьшена или увеличена по сравнению с нормой, р
Восприятие многообразия форм, цветов и размеров зависит от относительно небольших, сферических глазных яблок. За воспроизведение изображений отвечают различные области глаза. Однако распознавание и интерпретация этих объектов во многом зависит от зрительного нерва.
Что это такое
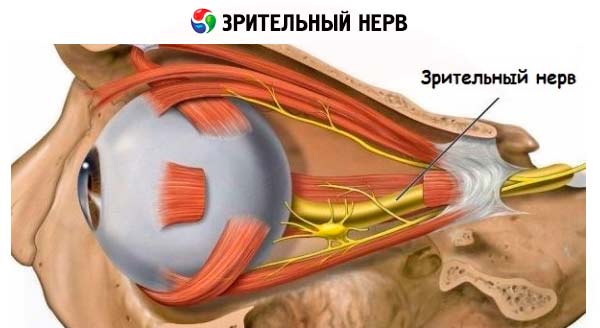
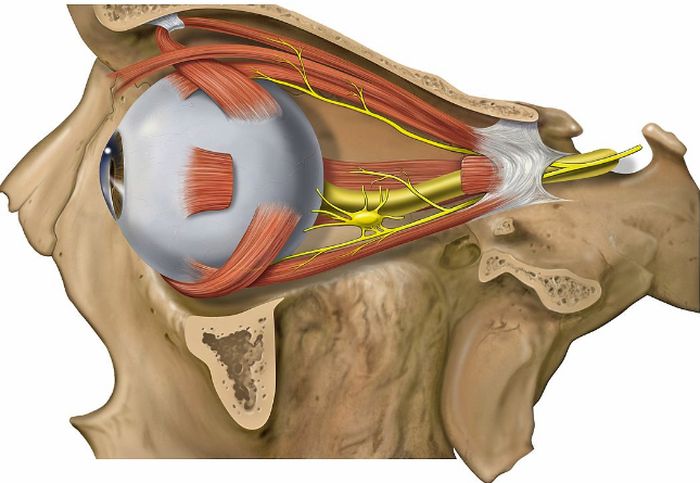
Зрительный нерв (CN II) расположен в задней части глазного яблока. Хотя он и размещается в глазу, однако, считается частью центральной нервной системы.
Анатомия
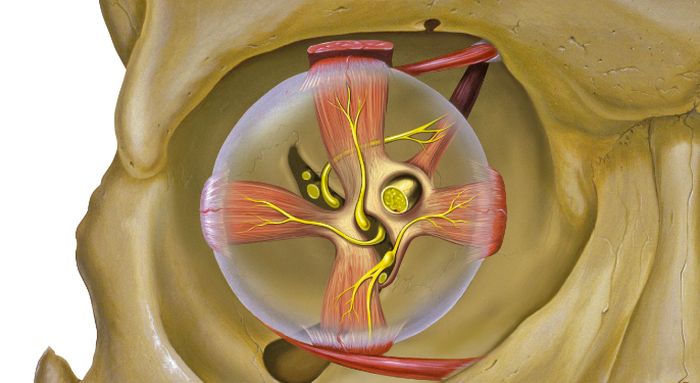
Зрительные нервы представляют собой парные цилиндрические структуры, простирающиеся от задней части глазного яблока (примерно 2 мм от медиального положения до заднего полюса) до супраселлярной области в средней черепной ямке. Нерв состоит из примерно 1 миллиона миелинизированных аксонов ганглиозных клеток сетчатки.
Диск (или головка CN II) имеет ширину приблизительно 1,5 мм и связан с физиологической чашечкой, которая соответствует центральному углублению в головке зрительного нерва. Размеры чашки и диска зависят от ориентации, формы и размера хориосклерального канала, который существует на мембране Бруха. Конический хориосклеральный канал имеет тенденцию расширяться в переднезаднем направлении.
Диск CN II уникален тем, что отмечает важный пункт сосудистого, геометрического и тонометрического перехода. На диске зрительные нервы перемещаются в пространство с относительно низким давлением в ретроорбитальной области из зоны гораздо более высокого внутриглазного давления.
Кроме того, происходит изменение кровоснабжения от центральной артерии сетчатки к глазным и задним ресничным артериям. Нервные волокна резко поворачиваются на 90 градусов, проникая в криброзу пластинки. Они не только становятся миелинизированными, но также заключаются в менингеальные слои во внеглазных областях.
Оболочки зрительного нерва похожи на другие ткани мозга. Наиболее толстое наружное покрытие представляет собой твёрдую мозговую оболочку (dura mater), которая дистально сливается с внешними слоями склеры. Внутри твёрдой мозговой оболочки находится субарахноидальное пространство, паутинная оболочка (arachnoidea) и мягкая мозговая оболочка (pia mater), которая плотно прилегает к собственно зрительному нерву.
Кровоснабжение CN II сложное, избыточное и топографическое. Преламинарная или ретинальная часть снабжена короткими задними ресничными и цилиарными сосудистыми артериями. Задние ресничные артерии представляют собой терминальные ветви, создающие область, уязвимую для ишемии.
Ламинарная часть обеспечивается короткими задними цилиарными сосудами через анастомозы с артериальным кругом Цинна-Халлера в склере. Ретроламинарный нерв снабжён пиалом, короткой задней ресничной артерией, центральной сетчаткой и цилиарными сосудами.
Кровоснабжение орбитальной части CN II происходит в основном из офтальмологической артерии и пиальной сети вокруг нерва. Внутриканаликулярная часть зрительного нерва полностью перфузируется глазной артерией. Дренаж как ретинального, так и хориоидального слоёв, по-видимому, происходит в значительной степени через центральную вену сетчатки и её ветви.
Функции зрительного нерва
CN II передаёт визуальную информацию от сетчатки к мозгу, и считается частью центральной нервной системы. Его основная функция заключается в передаче сенсорной информации в мозг для дальнейшей обработки. Эта сенсорная информация состоит из:
- восприятия яркости;
- восприятия красного и зелёного цветов;
- контраста (остроты зрения);
- поля зрения.
Заболевания зрительного нерва
Причиной заболевания зрительного нерва становятся различные факторы и патологические процессы, например:
- отёк диска CN II;
- неврит CN II;
- постбульбарный неврит CN II;
- оптическая невропатия;
- атрофия зрительных нервов.
На основании этих патологических состояний врач может составить план обследования и лечения пациентов с заболеваниями зрительного нерва.
Неврит зрительного нерва — это воспаление по всей его длине, включая диск CN II. На глазном дне при неврите зрительного нерва отмечаются гиперемия зрительного нерва, размывание его границ, расширение артерий и вен, кровоизлияние и очаги некроза на поверхности соска и окружающей сетчатки. Характеризуется ранним нарушением зрительных функций с одновременным развитием офтальмоскопических изменений.
Неврит CN II встречается при острых воспалительных заболеваниях нервной системы – менингит, энцефалит, энцефаломиелит, нейросифилис.
В случае атрофии зрительных нервов при офтальмоскопии отмечается побледнение зрительного диска, сужение кровеносных сосудов с сохранностью (при первичной атрофии) или границ износа (при вторичной атрофии) зрительного нерва.
Сочетание атрофии зрительного нерва в одном глазу с развитием застойного диска зрительного нерва в другом (синдром Фёрстера — Кеннеди) наблюдается при опухолях, туберкулёзе дёсен или поражении лобной доли головного мозга. Атрофия CN II происходит на стороне опухоли.
Ишемическая нейропатия CN II имеет много общего с цереброваскулярным явлением, называемым инсультом. Патология возникает из-за нарушения кровоснабжения зрительного нерва, что может привести к целому спектру расстройств от ишемии до инфаркта с некрозом.
Тяжесть травмы зависит от степени и продолжительности сосудистой обструкции. Более лёгкие версии ишемической нейропатии могут возникать при временном нарушении кровотока в зрительном нерве, известном как временная потеря зрения.
Как и мозг, CN II не восстанавливается после серьёзного повреждения (инфаркта) и зрительные импульсы, ослабленные этой областью, будут навсегда потеряны.
Редкое одностороннее или двустороннее врождённое состояние, вызванное неполным закрытием зародышевой трещины. Первые заметные признаки заболевания обычно появляются на втором году жизни.
Гипоплазия зрительного нерва — это врождённое состояние, характеризующееся недоразвитием CN II и прилегающих структур средней линии мозга. Причины аномалии до сих пор неизвестны.
У пациентов с гипоплазией зрительный нерв либо отсутствует, либо не развился должным образом. Некоторые люди с такой аномалией имеют порок развития (дисплазия) или отсутствие (агенезия) других структур средней линии мозга, которые физически находятся вблизи зрительного нерва.
Гипоплазия CN II связана с множеством уникальных характеристик, которые отличают её от слепоты или нарушения зрения вследствие других причин. Пациенты демонстрируют широкий диапазон зрения — от довольно хорошей остроты до полной слепоты. В некоторых случаях наличествуют быстрые, непроизвольные движения глаз, которые человек не в состоянии контролировать — так называемый нистагм.
В зависимости от патологии, вызвавшей повреждение зрительного нерва, симптомы могут разниться. Однако в большинстве случаев присутствуют следующие расстройства:
- постепенная или внезапная потеря зрения, обычно на один глаз;
- сильная затуманенность зрения, которая может перерасти во временную слепоту;
- боль при движении глазных яблок;
- головная боль;
- потеря цветового зрения;
- мерцающие огни в глазах;
- изменения реакции пациента на яркий свет;
- выпадение какого-либо участка поля зрения.
Методы исследования ДЗН и зрительного нерва
Для оценки функции CN II исследуют несколько параметров:
- цветовое восприятие;
- острота зрения;
- поля зрения.
Помимо этого, с помощью офтальмоскопа проводят визуальный осмотр глазного дна, в том числе оценивают состояние ДЗН (его видимой части).
В норме диск зрительного нерва круглой или овальной формы. На фоне глазного дна он выделяется своим бледно-розовым цветом. Расположен ДЗН в плоскости сетчатой оболочки, границы чёткие. Из его середины выходят центральные сосуды сетчатой оболочки.
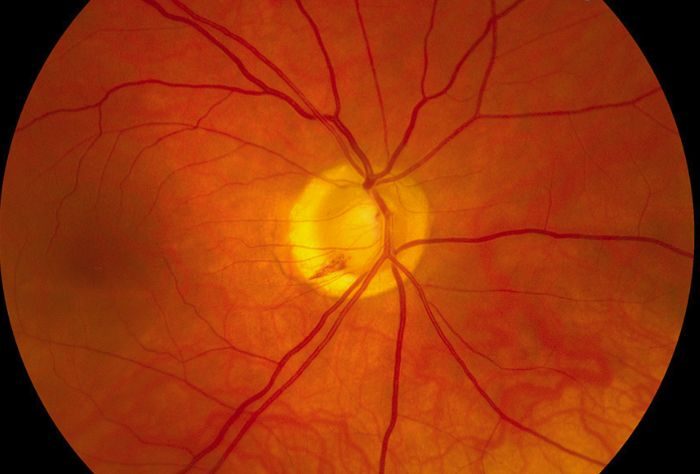
На диске зрительного нерва центральные артерии и вены разделяются на верхнюю и нижнюю ветви, затем разветвляются и распространяются по всей сетчатке. Артерии имеют светло-красный цвет, вены – тёмно-красный. По оси крупных сосудов заметна блестящая белая полоса – сосудистый рефлекс.
У молодых людей световой рефлекс присутствует и по бокам сосудов. Макулярная область темнее, имеет форму горизонтально расположенного овала, вокруг которого у молодых располагается блестящая светлая полоска светового рефлекса.
Цветовое восприятие лучше всего оценивать с помощью диаграмм Исихары. Этот тест показывает, может ли человек воспринимать красный или зелёный цвета. Пациенту предъявляют диаграммы и просят идентифицировать числа, представляющие собой мозаичные изображения различных оттенков красного и зелёного.
Первая диаграмма в наборе — тестовая, проверяет остроту зрения пациента. Если испытуемый не может определить число на первой диаграмме, значит у него проблема с остротой зрения, а не с восприятием цвета.
Тест проводится в хорошо освещённом помещении, где пациент стоит или сидит на расстоянии не менее 6 метров от диаграммы Снеллена (плакат с несколькими строчками букв, которые постепенно уменьшаются сверху вниз).
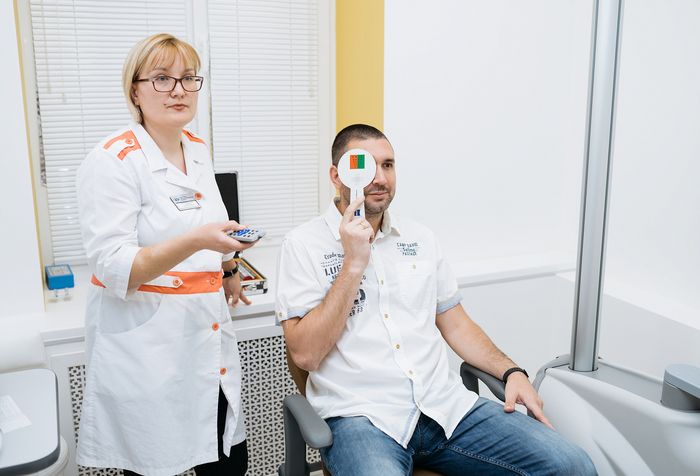
Если пациент носит дистанционные очки, то следует надеть их перед началом тестирования. Закрыв один глаз, испытуемый читает буквы в каждой строке на графике сверху вниз, до тех пор, пока они больше не сможет их распознавать. Затем процедуру повторяют со вторым глазом.
Каждой строке присвоен номер, представляющий расстояние, на котором человек с нормальным зрением должен быть в состоянии идентифицировать букву такого размера. Например, самую большую букву на графике вверху хорошо видят люди с нормальным зрением от 60 метров.
Оценка теста указывается в виде дроби: расстояние между пациентом и графиком (в данном случае 6 м) помещается в числитель, а число нижней строки, считываемой пациентом, помещается в знаменатель.
Визуальные поля обычно оценивают с использованием метода конфронтации. Пациент сидит на расстоянии около 1 метра перед клиницистом. Результаты исследования полей зрения зависят от целостности поля зрения врача, так как некоторые части теста будут сравнительными.

Существует несколько упражнений, позволяющих оценить особенности полей зрения.
- Одиночные дефекты относятся к двусторонним потерям поля зрения, которые происходят в одном и том же поле зрения. Пациента просят держать оба глаза открытыми, врач делает то же самое. Затем доктор максимально вытягивает руку, шевелит кончиком пальца, а пациента просят указать на него в тот момент, когда тот заметит движение. Этот манёвр выполняется во всех четырёх квадрантах, в позициях 4, 8, 10 и 2 часа. Как врач, так и пациент (при условии, что оба имеют нормальные поля зрения) должны одновременно заметить покачивание пальца.
- Обе руки максимально вытянуты, правый палец указывает на 2 и 4 часа, а левый палец указывает на 10 и 8 часов — это позволяет врачу одновременно проверять поля зрения обоих глаз. Если пациент видит только одну сторону, возможно, у него присутствует сенсорная невнимательность, что может быть следствием цереброваскулярной катастрофы.
- В отличие от предыдущих тестов периферические поля зрения каждого глаза оцениваются индивидуально. Пациент закрывает один глаз и смотрит прямо в глаза исследователю. Экзаменатор закрывает противоположный глаз (то есть, если пациент закрывает свой левый глаз, экзаменатор закрывает правый и наоборот). Каждый квадрант оценивается отдельно с помощью покачивающегося пальца, расположенного в средней точке между пациентом и экзаменатором. Затем объект перемещается по диагонали от периферии к средней точке, пока пациент не сможет его видеть. Эта процедура повторяется и в других секторах и полях зрения пациента.
- Центральные поля зрения обычно оцениваются наряду с восприятием цвета. Для этой цели используется красная шляпная булавка. Пациент и врач закрывают глаза аналогично тесту периферических полей. Красная шляпная булавка удерживается в центре поля зрения для каждого квадранта.
Зрительный нерв и диск зрительного нерва (ДЗН):
Заключение
Существуют различные патологические процессы, которые могут поражать зрительный нерв. Основные проблемы связаны с нарушениями кровообращения, внутриглазным давлением или воспалением. Тем не менее зрительный нерв также восприимчив к аналогичному ряду патологий, поражающих мозг, включая опухоли, такие как глиомы и менингиомы.
Читайте также:


