Прямая кишка и нервная система
Прямая кишка иннервируется симпатическими, парасимпатическими и чувствительными волокнами, входящими в состав автономных червов и сплетений полости таза — верхнего прямокишечного (plexus rectalis sup.), верхнего и нижних подчревных сплетений (plexus hypogastricus sup. et inf.) и их ветвей.
Преганглионарные симпатические волокна являются отростками нейронов, расположенных в боковых столбах Тh12—L3 сегментов спинного мозга. В составе передних корешков, соответствующих спинномозговых нервов и их белых соединительных ветвей они достигают правого и левого симпатических стволов, где большая часть волокон синаптически заканчивается на висцерально-двигательных нейронах в составе их узлов. Пост- и частично преганглионарные волокна выходят из симпатических стволов в составе отходящих от них внутренностных нервов.
Поясничные внутренностные нервы (nn. splanchnici Lumbales) (рис. 33) ответвляются от поясничных узлов стволов. Наиболее постоянный из них на уровне тела L5 позвонка вместе с нервом противоположной стороны и продолжением брюшного аортального автономного сплетения формируют верхнее подчревное сплетение (pi. hypogastricus sup.). Оно представляет собой лентовидный тяж шириной около 5 мм и длиной около 40 мм (рис. 32, 33) и на уровне межпозвоночного диска L5—S1 разделяется на правое и левое нижние подчревные сплетения (pi. hypogastricus inf. dexter et sinister).
Спускаясь в полость малого таза, эти сплетения отклоняются в латеральном направлении, достигая тазового сплетения. Последнее представляет густую сеть симпатических, парасимпатических и чувствительных волокон в виде ромбоидного пластинчатого образования размерами порядка 3x4 см и толщиной около 1 мм, располагающегося у боковой стенки таза.
Тазовое сплетение лежит в толще поверхностного листка париетальной фасции таза в проекции латеральной связки прямой кишки и отдает нижние ветви к половым органам, а верхние — к прямой кишке преимущественно по ходу средних прямокишечных артерий. Некоторая их часть расположена не столько дорсо-латерально, сколько позади прямой кишки, что следует учитывать при выделении органа сзади (Meagher А.Р. et al., 1995).
Не менее важным источником иннервации прямой кишки является верхнее прямокишечное сплетение, являющееся продолжением нижнего брыжеечного и расположенное по ходу одноименной артерии (рис. 32). Составляющие его симпатические постганглионарные волокна начинаются от нейронов нижнего брыжеечного узла (узлов), расположенного в проксимальной части брыжеечного сплетения, а также поясничных и крестцовых ганглиев симпатических стволов.
Последние достигают сплетений в составе нижних поясничных и частично верхних крестцовых внутренностных нервов (nn. splanchnici lumbales et sacrales), отходящих от этих ганглиев. Висцерально-двигательные симпатические нейроны перечисленных узлов находятся под контролем центральных нейронов, составляющих боковые столбы спинного мозга на уровне сегментов Th10—L2.
Верхнее прямокишечное сплетение включает также парасимпатические преганглионарные и чувствительные волокна.
Преганглионарные парасимпатические волокна отходят от нейронов, составляющих крестцовые парасимпатические ядра в S3—S4 сегментах спинного мозга у мужчин и S2—S4 у женщин, проходят в составе передних кореш->ков, соответствующих крестцовых спинномозговых нервах и их передних ветвей.
При выходе последних в полость таза через передние крестцовые отверстия волокна в виде тазовых внутренностных нервов (nn. splanchnici pelvici) покидают передние ветви и спускаются до тазового сплетения по боковой стенке таза (рис. 33). Они расположены вне мезоректум в составе предкрестцовой фасции и не травмируются при правильно выполняемой мезоректумэктомии (Muntean V., 1999). Преганглионарные волокна нервов завершаются синапсами на нейронах многочисленных мелких парасимпатических ганглиев в составе околоорганных или интрамуральных автономных сплетений.
Парасимпатическая стимуляция снижает тонус сфинктеров, усиливает моторику прямой кишки и побуждает акт дефекации. Симпатические влияния повышают тонус сфинктеров и тормозят моторику прямой кишки. Чувствительные волокна передают импульсы, возникающие при наполнении прямой кишки.
Дистальная часть анального канала иннервируется ветвями правого и левого половых нервов (n. pudendus), отходящих от крестцового сплетения и содержащих двигательные и чувствительные волокна. Они обеспечивают двигательную иннервацию наружного сфинктера заднего прохода и чувствительную иннервацию перианальной кожи.
Леваторный комплекс (подвздошно-копчиковая, лобково-копчиковая и лобково-прямокишечная мышцы) иннервируется соматическими двигательными волокнами из S3—S4 сегментов спинного мозга, достигающими внутренней поверхности леватора в виде коротких ветвей крестцового сплетения (для заднелатеральной части мышцы) и конечных ветвей полового нерва (для переднемедиальной части). Наружный сфинктер заднего прохода иннервируется преимущественно ветвями полового нерва, содержащими двигательные волокна из S2— S4 сегментов.
Т.С. Одарюк, Г.И. Воробьев, Ю.А. Шелыгин
По количеству нервных клеток кишечник сопоставим со спинным мозгом. Речь пойдет об энтеральной неврной системе.
Наша пищеварительная система имеет собственную, местную нервную систему, причем достаточно автономную. Мы же не задумываемся каждую секунду, о том, сколько нам нужно для пищеварения желудочного сока, через какое время пища из него должна пойти дальше, как и на каком участке кишечник должен расслабиться а в каком сократиться. Мы вообще об этом не думаем. Все происходит автоматически.
Как открывали энтеральную нервную систему
С появлением микроскопии ученые старались рассмотреть под большим увеличением практически все: микромир все больше открывался любознательным. Первым, кто описал микроскопические ганглии в стенке глотки и желудка был Ремак (Remak) в 1840 году. Но в своих наблюдениях он не принял их за нервное сплетение. Более полные исследования принадлежат следующим ученым: Мейсснеру , Бильроту и Ауэрбаху. Подробные описания и зарисовки этих ученых, основанных на довольно примитивных методах окраски нервной ткани были без изменений практически до 1930 года
Те самые, которые не восстанавливаются
Действительно, нервные клетки — нейроны, утратили (за редким исключением) способность к делению. Природа забрала эту способность у них, наделив другими уникальным свойством: нейроны способны быстро принимать, передавать и обрабатывать информацию.
Все знают, что такое эстафета: бегун передает палочку следующему спортсмену, полному сил. В древности предупреждали о приближении вражеского войска при помощи сигнала от одного поста к другому, разжигая костер. Увидев дым от него, видевшие его воины разжигали свой и предупреждали следующий пост. Так информация об опасности быстро достигала командования.
Итак, кишечник имеет свою собственную нервную систему, которая, подобно кружевному чулку, оплетает пищеварительную трубку практически от глотки до внутреннего сфинктера.
Нервная система, которая встроена в кишечную стенку, находится у всех представителей царства животных, даже у такого более примитивного существа как гидра (Shimizu, 2004 год).
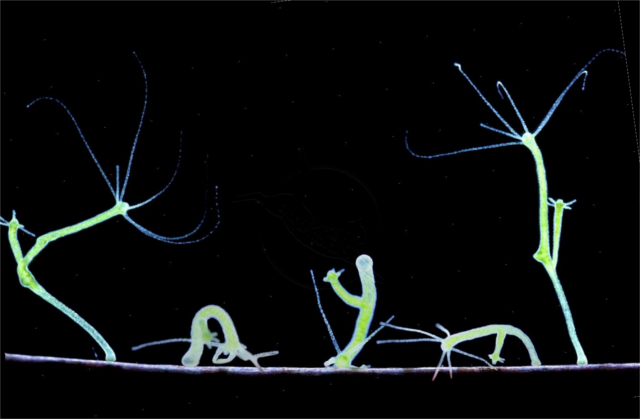
Ее изучают на уроках зоологии в школе. Поразительная способность к регенерации: она может восстановиться из одной сотой части тела (из каждого кусочка будет новая гидра). У нее тоже имеются простейшая энтеральная нервная система
Сейчас ученые считают, что примитивный мозг червей, а конечном итоге мозг высших животных и нас с вами, произошли от нервной системы внутри кишечной трубки. Так что энтеральная нервная система — древний прародитель более развитой, современной центральной нервной системы.
Александр Станиславович Догель
Являясь одним из основоположников нейрогистологии, среди множества работ профессора Догеля были и работы по изучению нервной системы кишечника. Он описал различные виды нервных клеток в кишечной стенке, выделил три разных их типа: 
Эти клетки непосредственно отдают команды исполняемым клеткам (секреторным или мышечным) 
Нейроны Догеля 2 типа — это клетки, воспринимающие все то что происходит в полости кишки: кислотность содержимого, его состав, ну и конечно же — давление и степень растяжения кишечной стенки 
Как устроена нервная система кишечника
Основные ее компоненты — межмышечное сплетение (Ауэрбахово) — располагается между продольным и циркулярным мышечным слоем и подслизистое нервное сплетение (сплетение Мейсснера), расположенное под слизистой оболочкой кишки. 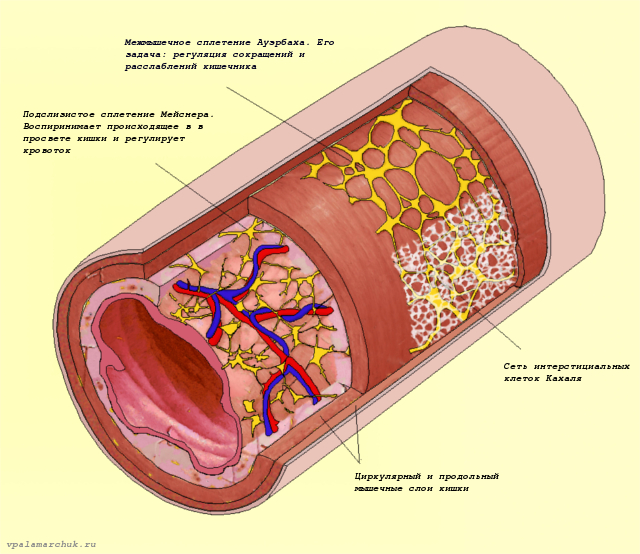
Ауэрбахово сплетение более развито и его задача — координированное расслабление и сокращение гладкой мускулатуры кишки.
В межмышечном сплетении располагается большая часть мотонейронов и клеток посредников — интернейронов.
Сплетение Мейсснера воспринимает происходящее в просвете кишечника и регулирует выделение кишечных соков и кровообращение. Здесь в основном определяются большие нейроны 2 типа
Теперь о нейронах посредниках. На рисунке они зеленые. Одни из них активируют моторный нейрон, другие наоборот, приводят к его торможению.
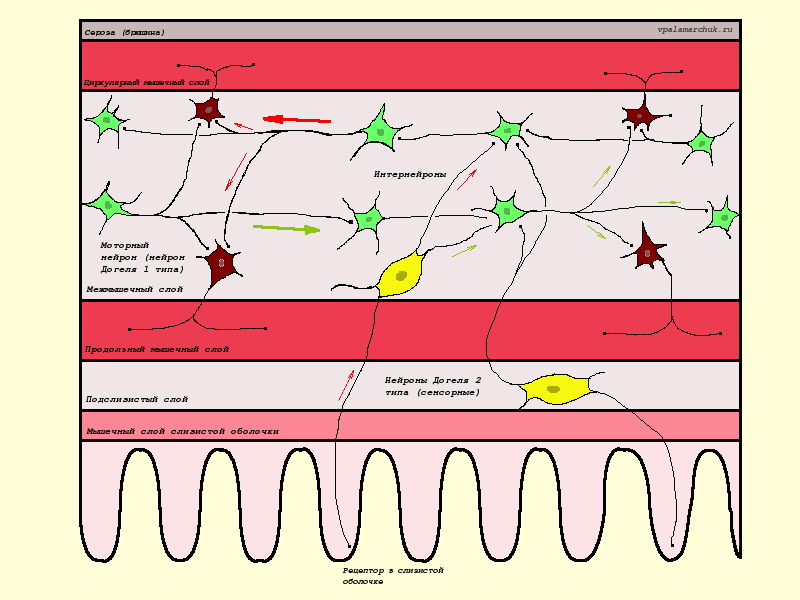
Желтые — воспринимающие нейроны, зеленые — интернейроны, красные — нейроны моторные.Стрелками показаны пути стимулирующие (красная) и тормозящие (зеленая). Или парасимпатическое и симпатическое сплетение соответственно. Сенсорные нейроны могут действовать и на тот и на другой путь.
Видов медиаторов более тридцати. Ключевые: ацетилхолин — медиатор, который стимулирует мотонейрон (следовательно, кишка будет сокращаться, будет вырабатываться кишкой слизь, будет усиливаться кровообращение) и норадреналин, который действует взаимно противоположно (кишечник расслабляется, ослабляется кровоток, снижается выработка кишечных соков).
Симпатика — норадреналин, парасимпатика — ацетилхолин. 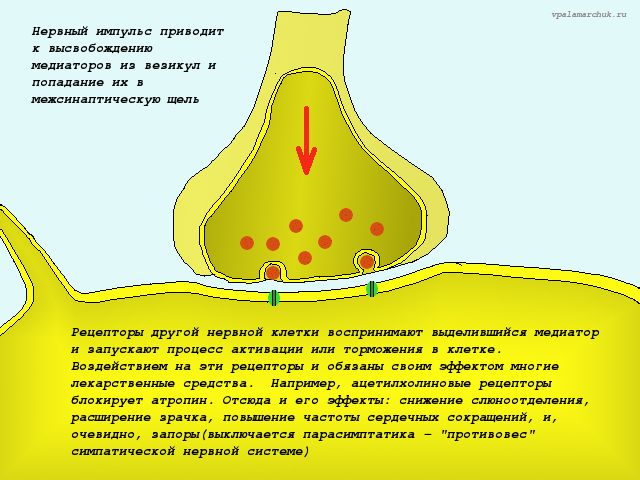
В заключение
Если уж быть объективным, то почти половина всех медицинских препаратов и связана с воздействием на на синаптическую передачу. Есть в кишечнике и опиатные рецепторы. Поэтому у страдающих наркотической зависимостью могут наблюдаться тяжелейшие запоры. В 50 годах прошлого века для купирования стула после проктологической операции (стула не было до 5 суток) применялся морфин. Нарушение нервно-мышечной передачи у пациентов с болезнью Паркинсона приводит к упорным запорам. Запоры наблюдаются у душевно больных людей после приема нейролептиков. А вот никотин способен стимулировать ацетилхолиновые рецепторы, поэтому после курения может захотеться в туалет.
Врожденное недоразвитие нервных ганглиев приводит к болезни Гиршпрунга и интестинальной нейронной дисплазии.
Теперь об одной из основных функций: перистальтике.
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
Соматическая и вегетативная иннервация внутренних органов и таза/аноректальной области.
Анатомические структуры:
• Нижний брыжеечный нерв => 2 гипогастральных нерва.
• Половой нерв: S2-S4 => канал Олкока.
• Симпатические нервы: тораколюмбальные ганглии.
• Парасимпатический: S2-S4.
Анатомические особенности:
• Толстая и прямая кишка: вегетативные нервы (симпатические, парасимпатические).
• Внутренний анальный сфинктер: вегетативные нервы (симпатические, парасимпатические).
• Наружный анальный сфинктер: соматические нервы.
• Анальный канал: соматические нервы.
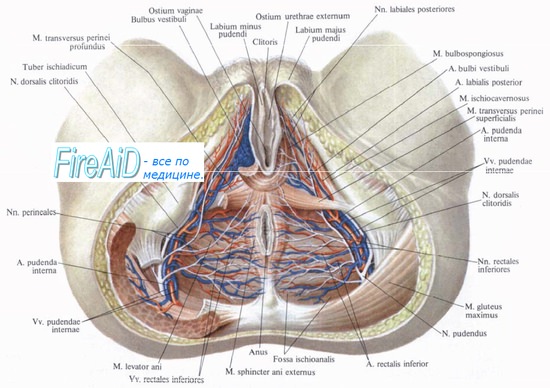
Анатомия нервов таза, промежности и аноректальной области:
• Тазовопрямокишечные вегетативные нервы (гипогастральное сплетение, тазовое нервное сплетение):
- Симпатические: постганглионарные волокна тораколюмбальных ганглиев (проходят забрюшинно кпереди от абдоминального отдела аорты) => нижний брыжеечный нерв (на уровне дистальной аорты) => разделение на два гипогастральных нерва на уровне бифуркации аорты => ход позади прямой кишки по направлению к боковым стенкам таза => тазовые нервные сплетения.
- Парасимпатические нервы: преганглионарные висцеральные волокна выходят с обеих сторон из крестцовых отверстий S2, S3, S4 => тазовое нервное сплетение (nervi erigentes) возле места отхождения средних прямокишечных артерий на медиальной поверхности внутренних подвздошных сосудов.
- Слияние парасимпатических тазовых нервов и симпатических гипогастральных нервов => тазовое сплетение => продолжается в переднебоковом направлении к предстательной железе, семенным пузырькам, влагалищу, уретре.
• Половые нервы: формируются с обеих сторон от крестцовых корешков S2-S4 => проходя через половой канал (канал Олкока), образованный фасцией на медиальной поверхности внутренней запирательной мышцы => инфралеваторное пространство (ишиоанальная ямка) => разветвляются на:
- Нижний прямокишечный нерв (S2, S3).
- Промежностный нерв (S4) => дорзальный нерв (половой член, клитор).
Моторная иннервация таза и аноректальной области:
• Мышцы тазового дна:
- Тазовая поверхность: волокна S2-S4.
- Нижняя поверхность: промежностные ветви половых нервов.
• Лобковопрямокишечная мышца: нижняя прямокишечная ветвь от полового нерва.
• Наружный анальный сфинктер: нижняя прямокишечная и промежностная ветви от полового нерва.
• Внутренний анальный сфинктер: симпатическая иннервация (L5), парасимпатическая (S2-S4).
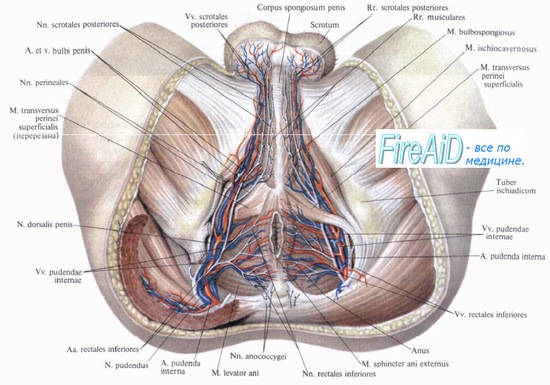
Сенсорная иннервация таза и аноректальной области:
• Анальный канал: линия демаркации в 0,3-1,5 см над зубчатой линией:
- Проксимальные отделы прямой кишки чувствительны только к растяжению (афферентные волокна вдоль парасимпатических нервов и тазового сплетения к S2—S4).
- Анальный канал: нижняя прямокишечная ветвь от полового нерва => чувствительность, обеспечивающая континенцию: тактильная, болевая, температурная.
Клиническое значение:
• Необходимо идентифицировать нижнебрыжеечные и гипогастральные нервы в пресакральном пространстве после рассечения тазовой брюшины или сразу дорзальнее места отхождения НБА => следует избегать повреждения нервных структур при пересечении верхнепрямокишечной или нижнебрыжеечной артерии.
• Функции нервов: эякуляция = симпатические; эрекция и опорожнение мочевого пузыря = парасимпатические.
• Исследование латентной двигательной активности полового нерва при недержании кала.
• Лигирование геморроидальных узлов или степлерная геморроидэктомия: снижение выраженности болевого синдрома, поскольку манипуляция проводится выше зубчатой линии.
Патологические изменения:
• Повреждение вегетативного нерва: после облучения, хирургической мобилизации прямой кишки по передней/переднебоковой поверхности (электрокоагуляция) вдоль фасции Денонвилье => задержка мочеиспускания, ретроградная эякуляция, эректильная дисфункция.
• Повреждение полового нерва: растяжение во время беременности, прямое повреждение во время промежностных операций (не происходит при НПР, т.к. половой нерв располагается ниже леватора).
Прямая кишка (лат. – rectum, греч. – proktos) – дистальный отдел толстого кишечника, расположенный между сигмовидной ободочной кишкой и анусом. Ее основные функции – скопление каловых масс и выведение их наружу. Средняя длина прямой кишки – 13-16 см, а вот диаметр на всем ее протяжении неодинаков. В самой широкой части он достигает 8 см, а в узкой составляет всего 4 см. Анатомия прямой кишки, несмотря на ее небольшие размеры, довольно сложная. Это понятие подразумевает не только строение стенок органа, но и его кровоснабжение, иннервацию, топографию (синтопию).
Содержание
Топография (расположение) прямой кишки в организме
Прямая кишка является продолжением сигмовидной. Начинается она на уровне третьего крестцового позвонка. Расположена в малом тазу. И только анальный канал относится к промежности. Спереди прямая кишка у мужчин соседствует с мочевым пузырем, простатой и семенными пузырьками, а у женщин – с задней стенкой влагалища и частично – с маткой. Позади прямой кишки пространство между ее фасцией и крестцом заполнено лишь жировой клетчаткой, других плотных перемычек из соединительной ткани нет. По бокам находятся седалищно-прямокишечные ямки, через которые проходят относительно крупные кровеносные сосуды. По форме прямая кишка напоминает латинскую букву S, при этом она повторяет естественные изгибы крестца и копчика. Первый изгиб, обращенный кзади, ─ крестцовый, а второй – с выпуклостью вперед – промежностный.

3d Render of Human Large Intestine
Отделы прямой кишки
Прямая кишка состоит из трех отделов: верхнего ─ ректосигмоидного (или надампулярного), среднего ─ ампулы и конечного ─ анального канала, заканчивающегося заднепроходным отверстием (анусом).
Ректосигмоидная часть. Она обладает небольшими размерами и представляет собой зону перехода сигмовидной кишки в прямую. Длина этого отдела составляет не более 2-3 см, а диаметр – около 4 см Мышечные волокна в этом отделе расположены равномерно по окружности, а сосуды идут вдоль, а не поперек, как в других отделах толстого кишечника.
Ампулярная часть. Самая широкая, поскольку именно в ней скапливаются каловые массы. Ее длина составляет 8-10 см, а диаметр может сильно варьировать. У здорового человека он около 8-16 см, но при переполнении или атонии просвет может увеличиваться до 30-40 см.
Анальный канал. Область перехода прямой кишки в анус. Его длина не более 2-3 см. Вокруг заднего прохода в подкожной клетчатке находится круговая мышца, называемая наружным сфинктером заднего прохода. Несколько выше расположен внутренний сфинктер. Оба они закрывают просвет прямой кишки и удерживают ее содержимое в ампуле.
По отношению к брюшине прямую кишку можно также разделить на три части. Верхняя с трех сторон покрыта брюшиной с короткой брыжейкой (интраперитонеально). Средняя расположена мезоперитонеально, а нижняя – экстраперитонеально. В проктологии специалистам удобнее различать в прямой кишке пять отделов, а не три, как принято, – надампулярный (ректосигмовидный), верхнеампулярный, среднеампулярный, нижнеампулярный и промежностный.
Строение стенок прямой кишки
Слизистая оболочка. Отличается неоднородностью. В верхних отделах она представлена однослойным переходным эпителием, а в нижних – многослойным плоским эпителием. На внутренней поверхности кишки слизистая образует несколько поперечных складок с винтообразным ходом. Есть и множество продольных складок, которые способны быстро разглаживаться. Однако в области заднего прохода они становятся постоянными и называются колоннами или синусами Морганьи. Между ними расположены углубления – анальные пазухи, или крипты. В них скапливается слизь, облегчающая прохождение каловых масс через анус.
Подслизистый слой (основа). Этот слой в прямой кишке очень хорошо развит. В нем проходят кровеносные сосуды и нервы. Именно он способствует образованию продольных складок и обеспечивает подвижность слизистой. Между анальными пазухами и анусом находится кольцевой участок – геморроидальная зона, где в подслизистой основе заложено венозное сплетение, являющееся основой для формирования внутренних геморроидальных узлов.
Мышечная оболочка. Она состоит из двух сплошных слоев поперечнополосатых мышц – продольного (наружного) и кругового (внутреннего). В верхней части анального канала ее циркулярный слой утолщается и образует два сфинктера. Продольные мышцы равномерно идут по всей стенке прямой кишки и внизу сплетаются со сфинктером и мышцей промежности, поднимающей анус.
Кровоснабжение прямой кишки
Кровоснабжение органа обеспечивают пять крупных сосудов: одна из ветвей нижнебрыжеечной артерии – верхняя прямокишечная, две парных – средние прямокишечные, являющиеся ответвлениями внутренней подвздошной артерии, а также две парных нижних, относящихся к ветвям полой вены. Венозный отток идет в системы нижней полой и воротной вен. Он состоит из трех венозных сплетений – подкожного, подслизистого и подфасциального. Первое расположено под кожей, в области наружного сфинктера прямой кишки. Кровь из него идет по нижним и средним прямокишечным венам в систему нижней полой вены. Второе сплетение, подслизистое, наиболее развито. Оно расположено в области анальных крипт и образует геморроидальную зону. Подслизистое сплетение анастомозирует с подкожным, расположенным вокруг заднего прохода. Кровь из них идет к подфасциальному сплетению, а оттуда течет по верхней прямокишечной вене через нижнюю брыжеечную и впадает в систему воротной вены.
Иннервация прямой кишки
Наружный сфинктер контролирует соматическая нервная система, а именно срамной нерв, состоящий из двигательных и чувствительных окончаний. Остальные отделы прямой кишки иннервируются как симпатической, так и парасимпатической системой. Симпатические волокна выходят из нижнего брыжеечного и аортального сплетений, а парасимпатические – из тазовых (подчеревных).
Лимфоотток от прямой кишки
Существуют три зоны лимфотока: верхняя, средняя и нижняя. Из последней зоны лимфа движется в паховые лимфоузлы. Из средней, охватывающей ампулу прямой кишки, – в лимфоузлы позади прямой кишки, а оттуда – в группу внутренних подвздошных лимфоузлов, а также в боковые крестцовые и узлы мыса крестца. Из верхней зоны, охватывающей верхнеампулярный и ректосигмоидный отделы, лимфа течет к узлам нижней брыжеечной артерии.
Физиология и функции прямой кишки
Основная функция прямой кишки – скопление и выведение кишечного содержимого. Время прохождения пищи по желудочно-кишечному тракту от момента поступления в ротовую полость и до эвакуации каловых масс из прямой кишки примерно составляет 18-24 часа. Еще одна функция прямой кишки – всасывание. Ее слизистая оболочка отличается хорошей впитывающей способностью, чем и обусловлено введение питательных веществ и лекарственных препаратов ректально.
Методы исследования прямой кишки
Пальцевое исследование. Самый первый метод, к которому прибегает проктолог при осмотре пациента. Его проводят до инструментальной диагностики. Прежде чем приступить к ректальному осмотру, врач проводит пальпацию живота и оценивает состояние перианальной области. Женщины перед пальцевым исследованием должны пройти осмотр у гинеколога. Во время осмотра пациенты занимают коленно-локтевое положение. Врач надевает одноразовые перчатки, обрабатывает палец вазелином и вводит его в задний проход. Этот метод осмотра позволяет оценить тонус сфинктеров, состояние околоректальной клетчатки и расположенных в ней лимфоузлов. У мужчин таким образом исследуют не только прямую кишку, но и простату.
Ректороманоскопия. Эндоскопический метод диагностики, позволяющий визуально оценить состояние слизистой прямой кишки, в частности, ее цвет, складчатость и сосудистый рисунок. Кроме того, он помогает выявить источник кровотечения, различные дефекты, а также доброкачественные и злокачественные новообразования. В ходе осмотра врач может определить ширину просвета прямой кишки, которая сильно варьируется в разных отделах, и подвижность подслизистого слоя.
Аноскопия. Очень похожа на ректороманоскопию, но отличается большей специфичностью. С ее помощью проводят прицельное обследование лишь заднепроходного канала.
Колоноскопия. Исследование не только прямой кишки, но и всего толстого кишечника с помощью эндоскопа, обладающего высокой разрешающей способностью и оснащенного гибким световолокном. Помимо визуального осмотра врач может во время исследования слизистой провести биопсию или удалить полипы.

Colonoscopy technology concept with 3d rendering endoscope inside of intestine
Ирригоскопия. Рентгенологический метод диагностики. Его суть заключается во введении с помощью клизмы контрастного вещества с последующим выполнением снимков. Основным показанием для исследования служат подозрения врача на новообразование.
УЗИ прямой кишки. Проводят с помощью специального ректального датчика. Метод позволяет оценить состояние стенок органа, их толщину, а также уточнить размеры и локализацию новообразований и других очагов патологии.
Сфинктерометрия и профилометрия. Эти методы применяют для оценки сократительной способности сфинктеров заднего прохода.
КТ (компьютерная томография). Помогает визуализировать патологию, в том числе выявить новообразование, которое невозможно увидеть с помощью других способов диагностики.
Какие заболевания можно выявить при исследовании прямой кишки?
Заболевания прямой кишки могут носить самый разнообразный характер. Их условно делят на несколько групп:
- воспалительные процессы;
- доброкачественные новообразования;
- злокачественные процессы;
- повреждения слизистой;
- сосудистые патологии;
- врожденные аномалии развития.
Наиболее часто у пациентов диагностируют следующие болезни:
- проктит – воспаление слизистой прямой кишки;
- полипы – доброкачественные новообразования на ножке или широком основании, свисающие со стенок кишки;
- различные виды кондилом – заболевания вирусной природы, характеризующееся появлением сосочковидных образований в области ануса и промежности;
- рак – злокачественная опухоль эпителиального происхождения;
- трещина анального отверстия – линейный или эллипсовидный продольный дефект слизистой заднего прохода;
- киста – доброкачественное новообразование, расположенное в параректальном пространстве;
- анальная грыжа – выпячивание стенки органа за пределы его естественного положения;
- геморрой и его осложнения – варикозное изменение вен заднего прохода и прямой кишки;
- язва – глубокий дефект слизистой с признаками воспаления;
- эпителиальный копчиковый ход – врожденная патология, которая характеризуется наличием узкого канала в виде трубчатой полости, расположенного в тканях крестцово-копчиковой области;
- недостаточность сфинктера заднего прохода – слабость круговой мышцы, из-за которой происходит нарушение акта дефекации;
- опущение и выпадение прямой кишки (ректальный пролапс) – частичное или полное нахождение органа за пределами ануса.
На самом деле патологий прямой кишки намного больше. Это может подтвердить любой опытный проктолог.
Наше предложение

Люди с синдромом раздраженного кишечника часто пребывают в состоянии панического расстройства, депрессии, стресса.

Стресс является одной из причин развития СРК.

Восстановление душевного равновесия — необходимая мера для всех, кто хочет жить полноценной жизнью.

Полноценный сон и специальные упражнения — немаловажные составляющие здоровья нервной системы.

Афобазол® — современный препарат, способствующий восстановлению естественных механизмов нервной системы и позволяющий справляться со стрессовыми нагрузками.
Узнать больше.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
С синдромом раздраженного кишечника, согласно исследованиям ВОЗ, сталкивался каждый пятый житель планеты. Это явление парадоксальное. С одной стороны, это не болезнь, а лишь набор симптомов, возникающих по зачастую неизвестной причине. С другой — эти симптомы способны заметно снизить качество жизни человека, заставляя его пребывать в дискомфортном для себя состоянии. И что еще удивительнее — раздраженность кишечника очень часто с нарушениями работы желудочно-кишечного тракта вообще не связана. Истинная причина может скрываться в работе головного мозга.
Несмотря на то, что этиология проблемы не изучена досконально, в медицинской науке составлено подробное описание синдрома, выделены возможные причины и способы лечения. Рассмотрим подробнее, какие методы позволяют врачам облегчить состояние пациентов и насколько возможно полное излечение.
Причины синдрома раздраженного кишечника: стресс и не только
Синдром раздраженного кишечника (СРК) — это нарушение работы пищеварительной системы с традиционными для расстройства признаками: боль, спазмы, метеоризм, запор и диарея. При этом с медицинской точки зрения желудочно-кишечный тракт человека абсолютно здоров. Он не поражен вредоносными микроорганизмами, грибками или вирусами, не заселен гельминтами, нет опухолей и прочих образований. В анализах крови и кала также не выявляется негативных изменений. Иными словами, типичными причинами подобных состояний объяснить неприятные симптомы невозможно. Эти расстройства медицина относит к функциональным — то есть проблема не формируется как заболевание и не приводит к серьезному ущербу для здоровья или к смерти. При этом синдром раздраженного кишечника — это общемировая проблема, которая касается мужчин и женщин всех возрастов. Для большинства из них болевые ощущения стали неотъемлемой частью жизни. Они не проходят годами, постоянно вызывая дискомфорт и доставляя массу неудобств.
Точные причины синдрома раздраженного кишечника медицине до конца не ясны. Исследователи считают, что неприятные проявления могут быть вызваны совокупностью нарушений физического и психического здоровья. Есть ряд факторов риска и причин, которые считаются основополагающими и требуют коррекции в первую очередь:
Классическая теория описывает три сценария течения СРК:
- СРК с приступами диареи;
- СРК с приступами констипации (запоры);
- смешанный СРК, когда диарея и запоры сменяют друг друга.
Во всех случаях человек испытывает неприятные ощущения в области желудка, ощущает, будто кишечник опорожнен не полностью, испытывает избыток газов. В кале появляется слизь. СРК часто сопровождают и такие симптомы, как боль в мускулах и позвоночнике, мигренеподобные головные боли, потеря веса, отеки в области живота, подавленное настроение.
Все эти модели не являются точными и постоянными. Симптомы синдрома раздраженного кишечника могут изменяться, исчезать на время и опять появляться. Отмечено, что неприятные ощущения усиливаются после еды и держатся в активной фазе 2–3 дня, после чего становятся слабо выраженными.
Медицинская наука не разработала специфического теста для диагностики синдрома раздраженного кишечника. Это связано с тем, что проблема, как было сказано, не вызывает патологических изменений — по всем анализам человек выглядит здоровым. Главная задача исследований — исключить другие заболевания, которые имеют похожую картину и являются опасными для здоровья и жизни. В связи с этим пациентам, которые жалуются на расстройства ЖКТ, обычно назначают:
- Анализ кала. Он позволяет определить наличие крови и паразитов, что укажет на ряд заболеваний, отличных от СРК.
- Общий анализ крови. Устанавливает возможную анемию и указывает на наличие или отсутствие в организме инфекции.
- Анализ крови на целиакию. Целиакия — это болезнь пищеварительной системы, выраженная в негативной реакции на глютен. Кишечник утрачивает способность нормально обрабатывать пищу, что сопровождается частой диареей. Диагностируют болезнь при помощи специфического исследования крови.
- Колоноскопию и ректороманоскопию. Это исследования прямой кишки, сигмовидной кишки и толстого кишечника.
- Томографию или ядерно-магнитный резонанс области малого таза и живота. Эти исследования назначают в ситуациях, когда есть подозрения на рак, каловые камни или нефролитиаз.
Лечение СРК начинают с немедикаментозных методов, не предполагающих приема фармацевтических препаратов. К ним относится коррекция питания и образа жизни. Но подходить к изменению привычного режима следует правильно.
Итак, можно выделить два основных метода немедикаментозного лечения:
- Диетотерапия. Главная цель диеты при синдроме раздраженного кишечника — это устранить запор или диарею путем изменения схемы и принципов питания, которое следует сбалансировать по белкам, углеводам и липидам. Необходимо отказаться от продуктов, которые провоцируют брожение и гниение в кишечнике. Питательность рациона должна варьироваться в диапазоне 2500–2800 ккал в сутки.
Диета при синдроме раздраженного кишечника с диареей запрещает употреблять сырые овощи и фрукты со слабительным эффектом, бобовые, орехи, бананы, изюм. Необходимо свести к минимуму потребление яблочного и виноградного соков, отказаться от кваса, пива и молока. В сутки следует выпивать не более 1,5 литров воды. Принимать пищу рекомендовано 4–6 раз в день, не наедаться перед сном.
Питание при синдроме раздраженного кишечника с запором следует максимально наполнить продуктами с клетчаткой. Это картофель, хлеб из муки грубого помола, отруби, гречневая крупа, сырые овощи, фрукты, орехи, зелень. Количество жидкости должно достигать 2-х литров в сутки и более. Запрещен шоколад, крепкий чай, кофе. - Психотерапия. Этот метод связан с психологическим воздействием на организм, поскольку очевидна связь СРК с психологическим состоянием и настроем человека. В списке методик — разговорная терапия, которая помогает специалисту выявить и устранить проблемы, обусловленные мыслями и действиями пациента. Разговорная терапия снимает стресс и обеспечивает релаксацию. Другой вид психологического воздействия — гипнотерапия. При помощи гипноза врач влияет на подсознание. Доказано, что за счет этого уменьшаются такие симптомы, как боль и дискомфорт в кишечнике. Проводить гипнотические сеансы необходимо исключительно в специализированных клиниках. Простейшим приемам самовнушения возможно научиться самостоятельно.
Эффективность немедикаментозных методов сложно поддается оценке по причине индивидуального течения СРК у разных пациентов. Для того чтобы увеличить продуктивность, в программу лечения часто добавляют медикаменты.
Лекарственное лечение синдрома раздраженного кишечника направлено на купирование неприятных проявлений, которые крайне многообразны. Поэтому терапия включает в себя разные группы препаратов. Их прием должен проходить под строгим контролем лечащего врача.
Ни один из приведенных выше методов лечения нельзя применять самостоятельно. Необходимо обратиться к специалисту, пройти обследование и на его основе составить индивидуальную программу лечения. Только в этом случае терапия даст положительный результат!
Читайте также:


