Можно ли на мрт увидеть арахноидит
Заболеваемость церебральным арахноидитом и арахноидит головного мозга растет в связи с увеличением числа пациентов с иммуно-дефицитными состояниями.
Церебральный арахноидит и арахноидит головного мозга характеризуется воспалительным процессом в мозговых оболочках и субарахноидальном пространстве. Сопровождается образованием фибринозного экссудата.
Причины развития арахноидита
- Послеоперационный и посттравматический.
- Инфекционный церебральный арахноидит и арахноидит головного мозга (бактериальный, вирусный, паразитарный).
- Интратекальное введение жирорастворимых контрастных средств (в настоящее время запрещено), анестетиков, антибиотиков и глюкокортикоидов.
- Кровоизлияния под оболочки спинного мозга.
Осложнения:
- сирингомиелия, арахноидальные кисты спинного мозга, оссифицирующий арахноидит.
Симптомы заболевания
- Хроническая боль в пояснице
- Парез вследствие фиксации и/или сдавления спинного мозга
- Слабость в нижних конечностях
- Нейрогенная дисфункция мочевого пузыря и кишечника.
Тактика лечения арахноидита
- Симптоматическое лечение
- Хирургическое разделение спаек.
Какой метод диагностики выбрать: МРТ, КТ-миелография
КТ-миелография:
- Неравномерное накопление контраста вокруг утолщенных нервных корешков.
- Дефекты наполнения вследствие образования грануляционной ткани.
- Сагиттальная проекция (Т1- и Т2-взвешенные изображения, STIR).
- Горизонтальная проекция (Т2-взвешенное изображение).
- Сагиттальная и горизонтальная проекции (Т1-взвешенное изображение с подавлением сигнала от жировой ткани и контрастированием).
Типы:
Снимки МРТ позвоночника в Т1-взвешенном изображении:
- Сигнал от ЦСЖ усилен, поэтому наружный контур спинного мозга имеет нечеткие границы.
- Обычно выявляются равномерные линейные, реже узловатые, очаги накопления контраста в оболочках спинного мозга и волокнах конского хвоста.
- В случае заполнения дурального мешка воспаленными мягкими тканями наблюдается диффузное накопление контраста в субдуральном пространстве.
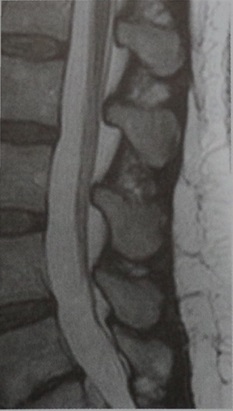
В течение нескольких месяцев после хирургического лечения грыжи диска LIV—LV больного беспокоят усиливающиеся боли в ногах, а также задержка мочи. При клиническом обследовании выявлены седловидная анестезия и наличие остаточной мочи. Повышен уровень маркеров воспале¬ния. МРТ поясничного отдела позвоночника (сагиттальная проекция, Т2-взвешенное изображение). Волокна конского хвоста неразличимы; в позвон¬ках LV-S1 определяется отек.
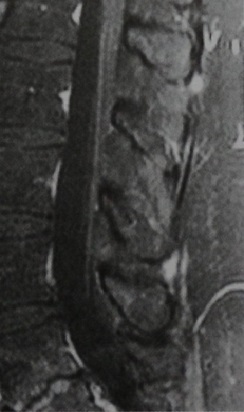
МРТ поясничного отдела позвоночника (сагиттальная проекция, Т1-взвешенное изображение с контрастированием). Утолщение волокон конского хвоста и накопление контраста в диске LIV—LV, ранний спондилодисцит LV-S1.
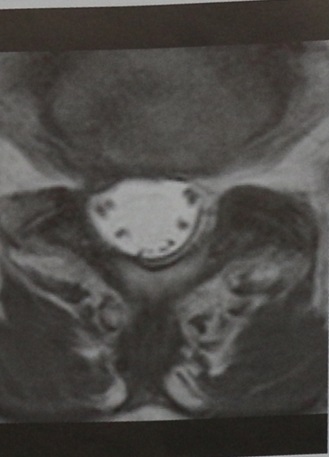
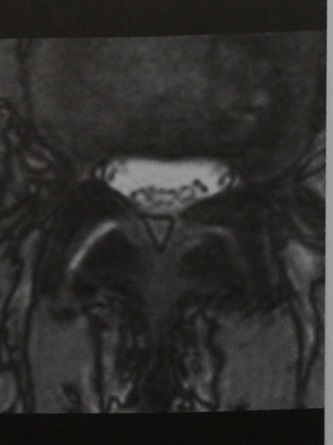
МРТ позвонка LIV, (горизонтальная проекция, Т2-взвешенное изображение). Нормальная структура волокон конского хвоста.
Т2-взвешенное изображение на снимках МРТ покажет:
- Утолщение нервных корешков с образованием спаек.
- Облитерация субарахноидального пространства грануляционной тканью.
- Образование спаек между мягкой и паутинной оболочками.
Заболевания, схожие с арахноидитом
Ниже приведены отличительные признаки схожих патологий:
Опухолевая инфильтрация
- При метастатическом поражении мозговых оболочек обычно наблюдается более интенсивное накопление контраста
- Очаги утолщения мозговых оболочек имеют чаще округлую, неправильную и асимметричную форму
- При МРТ не всегда возможно дифференцировать от арахноидита
- Анамнез имеет решающее значение для диагностики
Интрадуральные
- Анамнез
- Опухоль обычно лучше накапливает контраст
Саркоидоз мозговых оболочек
- Накапливающие контраст очаги поражения мозговых оболочек обычно сочетаются с накапливающими контраст очагами поражения в ткани спинного мозга
- Изменение костной структуры тел позвонков
Что такое ликворокистозные арахноидальные изменения?
Ответим на эти вопросы.
Арахноидит — причины, признаки, симптомы
Сначала разберемся с таким понятием, как арахноидит. Считается, что различные перенесенные в детстве заболевания головного мозга (черепно-мозговые травмы, микрокровоизлияния, скрытые менингиты) могут вызывать хроническое воспаление мягкой и паутинной мозговых оболочек – так называемый арахноидит.
Арахноидит вы в зоне риска
…если вам поставили диагноз арахноидит, всегда нужно иметь в виду, что большого смысла он в себе не несет
- Симптомы не являются специфическими
- Трудно выявить хроническое воспаление
- Характер арахноидальной кисты трудно установить
МР картина арахноидальных изменений ликворокистозного характера — что это?
…ликворокистозные арахноидальные изменения — это чаще всего просто выдумка рентгенологов…
Прежде всего, советуем вам разобраться в вопросе, действительно ли у вас выявили на МРТ арахноидальные кисты, или никаких кист на самом деле нет. Путаница в таком вопросе недопустима, так как некоторые арахноидальные кисты требуют оперативного вмешательства нейрохирурга!
Поэтому лучше всего показать результаты МРТ другому специалисту-рентгенологу, который сможет правильно их расшифровать. Можно получить второе мнение по МРТ головного мозга в различных сервисах, например – в системе Национальная телерадиологическая сеть. Здесь вы получите подробную расшифровку МРТ головного мозга от врачей Института мозга человека РАН.

Ретроцеребеллярная киста на МРТ, вызывающая сдавление мозжечка и окклюзию четвертого желудочка с развитием гидроцефалии: опасное состояние

Как сказано выше путаница в таком вопросе недопустима, так как некоторые арахноидальные кисты требуют оперативного вмешательства нейрохирурга!

Можно получить второе мнение по МРТ головного мозга в системе Национальная телерадиологическая сеть. Здесь вы получите подробную расшифровку МРТ головного мозга
Узнайте больше о Национальной Телерадиологической сети, из видео ниже
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Здравствуйте.
Дочери 14лет, головные боли, был обморок с судорогами.
заключение МРТ: умеренное неравномерное расширение конвекситального субарахноидального пространства. локальное кистоподобное расширение субарахноидального пространства в области полюса височной доли справа 22-6-9 мм.
что это значит? оч.серьезно?
Здравствуйте. Вероятнее, приступ не связан с кистой. Подобные арахноидальные кисты очень часто обнаруживаются у здоровых людей.
Здравствуйте.МРТ: расширены периваскулярные пространства по ходу пенетрирующих сосудов.Определяется расширение большой цистерны мозга. Отмечается кистоподобное расширение ретроцеребеллярного пространства.
Опасно ли всё это?И могут ли они быть причиной головной боли?
И ещё,МРТ сделано на аппарате 0.35ТЛ,без контраста,можно ли увидеть на таких снимках мелкие новообразования,если отправить их ,чтобы получить второе мнение,или это бесполезно?
Здравствуйте. Нет, все это не опасно. Патологии, по сути, не обнаружено.
Здравствуйте. Судя по описанию, ничего опасного не найдено.
Здравствуйте!МРТ: картина арахноидальных изменений ликворокистозного характера. МР признаки умеренно выраженной латеровентрикулоассиметрии Мелкая киста шишковидной железы. Ассиметричное стояние зубовидного отроостка С2 позвонка в атлантоаксиальном суставе. Опасно ли это?Нужно предпринимать лечение?
Здравствуйте. Судя по описанию, никаких изменений, требующих лечения нет. К тому же, лечить нужно не снимки, а состояние, которое вызывает какие-то жалобы. Так как у нас нет информации о ваших жалобах и диагнозах, что-то сказать по поводу лечения невозможно.
Добрый день!
МРТ показало , что между 3-им желудочком и задними отделами валика мозолистого тела располагается полость , размерами 5,0х1,4х,0,5 см — киста прозрачной перегородки.Подскажите пожалуйста , критичны ли такие размеры кисты?
Абсолютно не критичны. Почти всегда кисты прозрачной перегородки — случайная находка, по сути, вариант нормы.
Здравствуйте! заключение МР картина единичных арахноидальных изменений ликворокистозного характера. минимально выраженная латеровентрикласимметрия. Может с таким диагнозом в армию?
Здравствуйте. Нужно задать этот вопрос в ВВК.
Здравствуйте доктор, подскажите пожалуйста, ребенку 3 года задержка речевого развития делали МРТ .Написали «Расширение ретроциребрального ликворного пространства размерами 33.5/ 9.0/15.5 мм дизонтогенического характера. Опасно ли это ?
В этой области бывают ретроцеребеллярные кисты, либо вариант развития цистерны -mega cisterna magna. Чаще всего это все являются просто случайной находкой, само по себе лечения не требует.
Здравствуйте! Дочери 35 лет. Во сне случаются судороги,длящиеся 3-4 минуты. После окончания, ничего не помнит. МР-признаки наличия неравномерно расширенных субараноидальных ликворных пространств по типу арахноидита. Что это значит.
Судя по описанию, серьезной патологии не выявлено. А с судорогами необходимо обратиться к эпилептологу!
Здравствуйте, подскажите пожалуйста к какому доктору обратиться?
В заключении МРТ: МР картина арахноидальных изменений ликворокистозного характера. Латеровентрикулоасимметрия. Киста в левой верхнечелюстной пазухе 1,5х0,8 см.
Может ли это служить причиной того, что в течении месяца беспокоит сильный шум в ухе (слышно как течет кровь по сосудам и биение сердца). До МРТ была у ЛОРа- сурдолога, в ухе все спокойно, проверил слух-тоже все в порядке. Заранее спасибо.
Судя по описанию, прямых причин для описываемых вами симптомов не найдено. Шумом в ухе занимаются ЛОР-врачи и неврологи.
Здравствуйте, при мрт головного мозга был поставлен диагноз: мот картина арахноидальных изменений ликворокистозного характера на фоне умеренной наружной гидроцефалии. Арахноидальные кисты боковых щелей мозга. При сравнении с предыдущим мот без отрицательной динамики. Что значит последнее? Опасно ли это? В височных долях лево арахноидальная киста 3.6х1.2х2.7 право 2.1х0.7х1.4 ранее мрт с права кисты не было
Подобные кисты не имеют никакого значения. Если они не растут, то беспокоиться не о чем.
Здравствуйте, доктор!
Бывают скачки давления по ночам, уже два года. Скорую перестал вызывать, потому что всё быстро проходит, давление тоже долго не держится, очень помогает Валокордин и подобные средства, физиотенз. Неделю назад был скачок 200/100, обычное давление 140/90.
Через ночь после скачка давления было некоторое нарушение, как бы онемение и чувство обожженности языка и речь речитативом, но довольно быстро прошло, к утру уже было всё нормально. Но язык еще сутки болел, как очень уставшая мышца ))) Это уже второй раз за полгода. Невролог сказал, что признаков инсульта нет (обратился к нему через день после приступа). Диагноз: ДЭП 1-2, ТИА под подозрением. Назначено обследование: МРТ, УЗДГБЦА, развернутый анализ крови, липидограмма, общий белок, АЛТ, АСТ, глюкоза. Назначены лекарства: селанк, актовегин. Есть МРТ двухлетней давности и сегодняшнее. Мне 55 лет.
Вопрос: если это ТИА, то есть преходящее состояние, то что может показать МРТ ? насколько информативен этот вид обследования, что он даст? И вообще, ТИА как-то диагностируется, когда приступ уже прошел?
Спасибо.
С уважением, Григорий
ТИА — это вид ишемического нарушения, который не дает стойких изменений в структуре мозга. После того, как атака прошла, на МРТ патологии не видно. МРТ нужно сделать для общей оценки состояния мозга, исключения перенесенных инсультов (ишемических инфарктов мозга).
Здраствуте, подскажите пожалуйста
На Мр картина единичных очаговых изменений вещества головного мозга ( наиболее вероятно дистрофического характера) Арахноидальные изменения ликворокистозного характера
Опасно ли это?
Добрый день. Это не опасно. Очаги сосудистого генеза встречаются нередко, чаще всего являются проявлением нарушения циркуляции по мелким сосудам. В пожилом возрасте это фактически вариант нормы. Если есть жалобы, нужно обратиться к неврологу.
Общие сведения
Арахноидит относится к инфекционным заболеваниям ЦНС и является серозным воспалением структур паутинной оболочки головного либо спинного мозга. Паутинные оболочки не имеют собственной системы сосудов, поэтому и поражения при этом изолированными не бывают, а инфекционные процессы распространяются с твердых или мягких мозговых оболочек, поэтому симптоматика арахноидита доказательно отнесена к серозному типу менингита. Детальнее всего патологию описал немецкий врач — Беннингхаус, а впервые термин был использован в диссертации А.Т.Тарасенкова, изучавшего признаки головного воспаления и arachnoiditis в особенности.
Некоторые ученые это заболевание так и называют серозным менингитом, но по МКБ-10 ему присвоен код G00 и название бактериальный арахноидит, G03 — который включает менингиты, обусловленные другими или неутоненными причинами, в том числе арахноидит, менингит, лептоменингит, пахименингит, а также G03.9 – для менингита неуточненного – спинального арахноидита БДУ (без дополнительных указаний).
Головной мозг имеет три оболочки: твердую, паутинную и мягкую. Благодаря твердой формируются синусы для оттока венозной крови, мягкая – обеспечивает трофику, а паутинная – необходима для циркуляции ликвора. Она расположена над извилинами, но не проникает в борозды головного мозга и разделяет субарахноидальное и субдуральное пространство. В её структуре есть арахноидэндотелиальные клетки, а также пучки коллагеновых фибрилл различной толщины и количества.
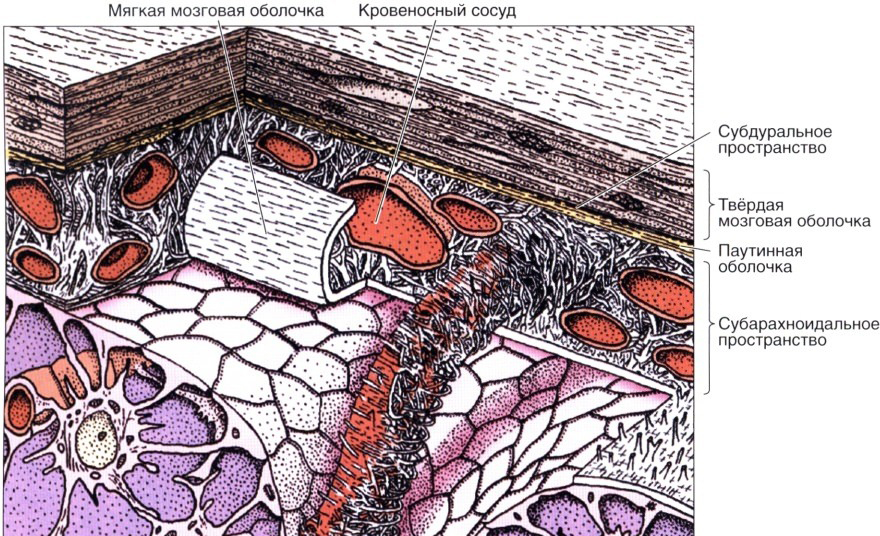
Гистология мозговых оболочек
Патогенез
Арахноидит вызывает морфологические изменения в виде помутнения и утолщения паутинной оболочки, которые могут осложняться фибриноидными наложениями. Чаще всего они разлитые, но в отдельных случаях могут быть ограниченными, то есть речь идет о более грубых локальных нарушениях, инициированных обширным процессом при арахноидите. Макроскопические изменения при этом представляют собой:
- помутнение и утолщение (гиперплазия арахноид эндотелия) паутинной оболочки, сращение ее с сосудистой и твердой оболочками мозга;
- диффузная инфильтрация;
- расширение субарахноидальных щелевидных образований и цистерн в основания мозга, развитие их гидропса (переполненности цереброспинальной жидкостью).
Дальнейшее течение патологии приводит к фиброзу и формированию спаек между сосудистой и паутинной оболочкой, нарушению циркуляции ликвора (спинномозговой жидкости) и образованию одной или более арахноидальной кисты. При этом происходит нарушение нормальной циркуляции ликворной жидкости и как следствие – возникает гидроцефалия, в основе механизма которой два пути развития:
Классификация
Существует несколько классификаций арахноидита. На основе установленной причины арахноидит бывает посттравматическим, инфекционным (ревматическим, постгриппозным, тонзилогенным) и токсическим, от типа изменений — кистозный, слипчиво-кистозный, ограниченный и диффузный, одноочаговый и многоочаговый.
В зависимости от клинической картины и течения различают острый, подострый и хронический арахноидит, но для диагностики наиболее важно определить место локализации арахноидита и спрогнозировать картину воздействия и последствия оболочечных поражений.
В зависимости от преимущественного места локализации и вовлеченных в патологию структур, арахноидит может быть различного типа: церебральный, базальный, оптико-хиазмальный, мостомозжечковый, предмозжечковый, спинальный и пр.
Церебральный тип арахноидита обычно охватывает оболочки головного мозга передних отделов больших полушарий и областей центральных извилин, поражая не только архноид эндотелий, но и структуры мягкого мозгового слоя с образованием спаек между ними. В результате спаечного процесса образуются кисты с ликвороподобным содержимым. Утолщение и уплотнение кист может привести к ксантохромным опухолевидным образованиям с содержанием большого количества белка, что может проявиться развитием эпилептического статуса.
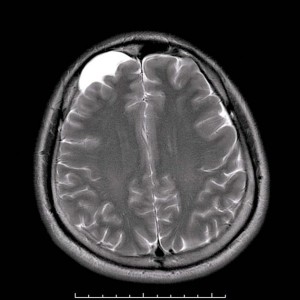
Арахноидальная киста головного мозга
Наиболее часто локализуется в хиазмальной области и поражает основание мозга, вовлекая в патологию зрительные нервы и их перекрест. Этому способствуют черепно-мозговые травмы (сотрясение или ушиб мозга), инфекционные процессы в придаточных пазухах носа, а также такие заболевания как ангина, сифилис или малярия. Её результатом может быть необратимая потеря зрения, которая начинается с болей сзади глазных яблок и ухудшения зрения, которое может приводить к одно- и двусторонней темпоральной гемианопсии, центральной скотоме, концентрическому сужению полей зрения.
Развитие патологии медленное и не строго локальное, оно может распространяться и на отдаленные от хиазмы участки, обычно сопровождается образованием множественных спаек, кист и даже формирование рубцовой оболочки в области хиазмы. Негативное воздействие на зрительные нервы вызывает их атрофию – полную или частичную, что обеспечивается механическим сдавливанием спайками, образованием застойных сосков и расстройством циркуляции крови (ишемией). При этом изначально в большей мере страдает один из глаз, а спустя несколько месяцев вовлекается и второй.
Помимо указанных общеизвестных причин спинальный арахноидит спинальный может быть вызван фурункулезом и гнойными абсцессами различной локализации. При этом кистозные ограниченные образования вызывают симптомы аналогичные экстрамедуллярной опухоли, симптомы компрессии структур спинного мозга, а также корешковый синдром и проводниковые нарушения, как двигательные, так и чувствительные.
Хронические воспалительные процессы вызывают белково-клеточную диссоциацию спинномозговой жидкости и чаще затрагивают заднюю поверхность спинного мозга грудного, поясничного отдела или конского хвоста. Они могут распространяться на несколько корешков или при диффузных поражениях — на большое количество, изменяя нижнюю границу расстройства чувствительности.
Спинальный архноидит может выражаться:
- в виде покалываний, онемения, слабости в ногах, необычных ощущений в конечностях;
- возникновение судорог в ногах, мышечных спазмов, самопроизвольных подергиваний;
- в форме расстройства (повышения, выпадения) таких рефлексов как коленные, пяточные;
- приступы сильной стреляющей боли как удары током или напротив – ноющей боли в пояснице;
- нарушение работы органов таза, в том числе снижение потенции.
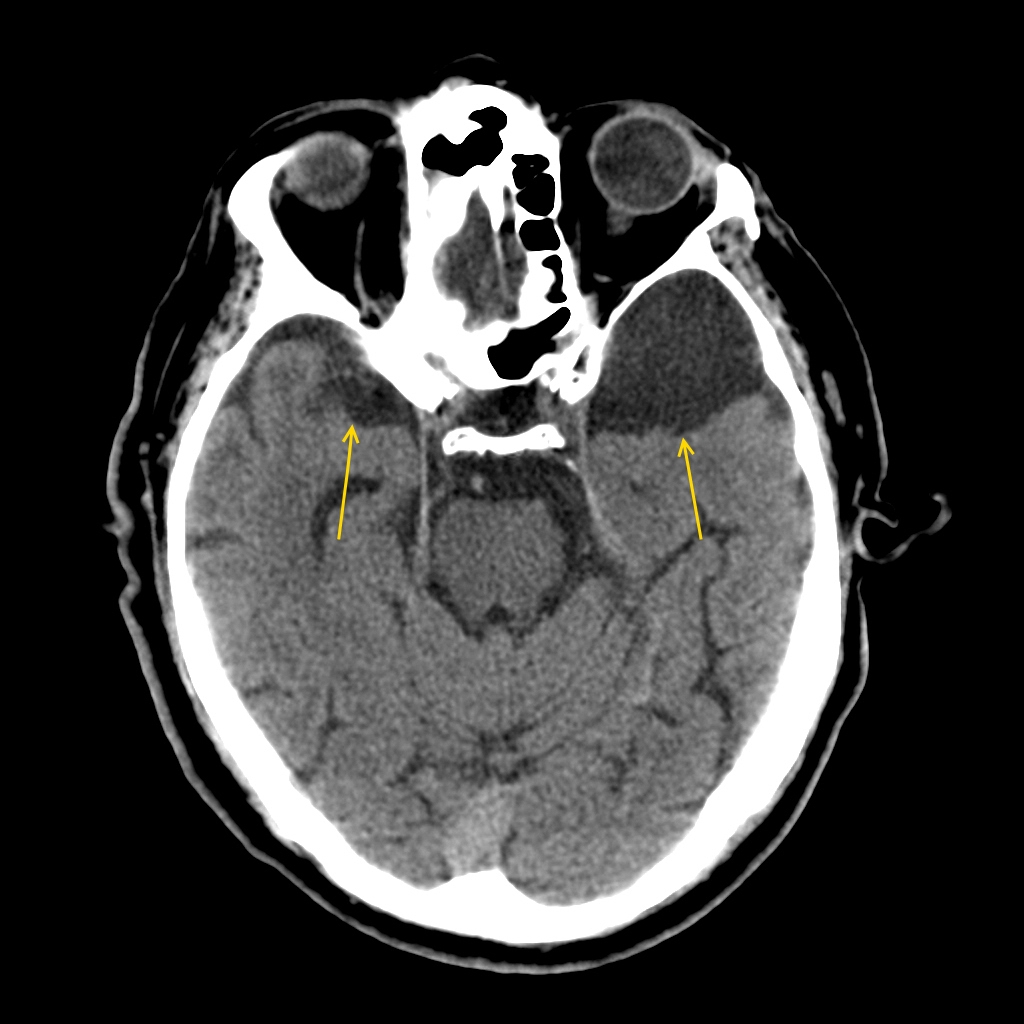
Раздражение и сдавливание коры и близлежащих отделов мозга при арахноидите может осложняться образованием кисты различного типа – ретроцеребеллярной, ликворной, левой либо правой височной области.
Ретроцеребеллярная киста формируется при смещении сосудистого сплетения четвертого желудочка вверх и назад от интактного червеобразного отдела мозжечка. Для выявления такого типа кист приблизительно одинаково информативными являются КТ и МРТ.
Принято различать внутримозговые и субарахноидальные ликворные кисты, первые чаще встречаются у взрослых, а вторые – более характерны для пациентов детского возраста, что очень опасно и вызывает отставание в психическом развитии.
Ликворные кисты сформированы арахноид эндотелием либо рубцовым коллагеном, заполнены спинномозговой жидкостью. Они могут быть врожденными или образовываться при резорбции интрацеребральных кровоизлияний, очагов ушибов и разможжения головного мозга, в зоне ишемического размягчения после травм. Для них характерно длительное ремиттирующее течение, инициирующее эпилептические припадки разные по структуре, длительности и частоте.
Ликворная киста также может возникнуть в результате субарахноидального кровоизлияния или при реактивном слипчивом лептоменингите.
Киста правой височной области может вызывать головные боли, ощущение пульсирования, сдавливания головы, шумы в ухе, приступы тошноты, судороги, раскоординацию движений.
Арахноидальные кисты бывают замершие, имеют стабильность и чаще всего не вызывают дискомфорта или общемозговых нарушений. Бессимптомное течение может привести к тому, что образование обнаружится лишь во время томографии мозга при подозрении на арахноидит.
Если киста левой височной доли прогрессирующая, то она может постепенно усиливать очаговые симптомов в связи с давлением на мозг. Обычно она располагается в области левой височной доли и выглядит как расширение внешнего ликворного пространства.
Когда пациент узнает информацию о кисте левой височной области, то часто выясняется, что это не смертельно и может не вызывать негативных симптомов. Однако, в ряде случаев есть риск развития нарушений речи (сенсорной афазии), выпадений полей зрения, внезапных судорог конечностей или всего тела.
Причины
Существует несколько путей развития воспаления паутинных оболочек и установлено, что арахноидит полиэтиологичен и может возникать в результате таких факторов как:
- перенесённые острые и хронические инфекционные процессы (в том числе грипп, ревматизм, корь, скарлатина, сепсис, пневмония, сифилис, туберкулез, бруцеллез, токсоплазмоз, остеомиелит костей черепа);
- воспалительные заболевания носовых придаточных пазух;
- острый или чаще хронический гнойный средний отит, особенно вызванный маловирулентными микроорганизмами или токсинами;
- осложнение гнойного среднего отита, например, лабиринтит, петрозит, синус-тромбоз;
- осложнение излеченного гнойного менингита либо абсцессов мозга;
- хронические интоксикации алкоголем, свинцом, мышьяком;
- различные травмы — черепно-мозговые и позвоночно-спинномозговые (преимущественно как остаточные явления);
- реактивное воспаление, вызванное медленно растущими опухолями или энцефалитом, чаще всего – негнойным отогенным.
Симптомы арахноидита головного мозга
Симптомы арахноидита обычно вызваны внутричерепной гипертензией, в более редких случаях — ликворной гипотензией, а также проявлениями, отражающими локализацию, затрагивающую оболочечные процессы. Причем преобладать могут общие или локальные симптомы в зависимости от этого первые симптомы и клиническая картина меняется.
Изначальное подострое течение болезни со временем может переходить в хроническую форму и проявляться в виде общемозговых нарушений:
- локальные, усиливающиеся при напряжении головные боли, наиболее интенсивные – в первой половине дня могут вызывать тошноту и рвоту;
- развитие симптома прыжка, когда боль возникает локально во время подпрыгивания или неловкого неамортизированного движения с приземлением на пятки;
- головокружение несистемного характера;
- нарушения сна;
- ухудшение памяти;
- психические нарушения;
- возникновение беспричинной раздражительности, общей слабости и повышенной утомляемости.
Очаговые нарушения в первую очередь зависят от места локализации развития патологии и могут проявляться в виде симптомов поражения тройничного, отводящего, слухового и лицевого нервов. Кроме того:
- При конвекситальных (выпуклых) арахноидитах воспалительные процессы затрагивают участки центральных извилин и передних отделов больших полушарий, при этом преобладают явления раздражения структур головного мозга над проявлениями выпадений функций, которые выражаются в виде анизорефлексии, центрального пареза, генерализованных и джексоновских эпилептических припадков, нарушения циркуляции ликвора, расстройств чувствительности и движений (моно- или гемипарезов).
- При воспалении базальных отделов (оптико-хиазмального, мостомозжечкового и в области заднечерепной ямки) чаще всего возникают общемозговые симптомы и нарушаются функции нервов основания черепа.
- Оптико-хиазмальный арахноидит проявляется снижением остроты зрения и изменения полей, напоминая неврит зрительного нерва и сочетаясь с вегетативной дисфункцией — резким дермографизмом , усиленным пиломоторным рефлексом, обильным потоотделением, акроцианозом , иногда жаждой , усиленным мочеиспусканием, гипергликемией , адипозогенитальным ожирением , снижением обоняния.
- Патология, затрагивающая область ножек мозга становится причиной пирамидных симптомов, а также признаков поражений глазодвигательных нервов и менингеальных признаков.
- Арахноидит мостомозжечкового угла вызывает головные боли в затылочной области, шумы в ушах, невралгию , приступообразное головокружение, иногда с рвотой, односторонние мозжечковые нарушения — при пошатываниях больного или удержании веса на одной ноге — падение припадает на сторону поражений; при тщательном обследовании можно выявить атактическую походку , горизонтальныйнистагм , пирамидные симптомы, расширение вен глазного дна, спровоцированное нарушениями венозного оттока.
- Если затронута большая (затылочная) цистерна, то заболевание развивается остро с повышением температуры, навязчивой рвотой, болями в затылке и шейном отделе, которые усиливаются при кашле, попытке повернуть голову или совершить резкое движение.
- Локализация воспалительных процессов в области IX, X, XII пар черепных нервов приводит к нистагму , повышению сухожильных рефлексов, пирамидным и менингеальным симптомам.
- Арахноидит задней черепной ямки может затрагивать V, VI, VII, VIII пару черепных нервов и вызывать внутричерепную гипертензию с менингеальными симптомами, мозжечковыми и пирамидными нарушениями, к примеру, атаксию, асинергию, нистагм, адиадохокинез, головная боль становится постоянным симптомом, одним из самых ранних.
- Диффузное поражение провоцируют общемозговые явления и неравномерное расширение желудочков, что выражается в возникновении лобного, гипоталамического, височного, среднемозгового и коркового синдрома, патология инициирует нарушение нормального обмена ликвора, нечеткие пирамидные симптомы, может влиять на отдельные черепные нервы.
Анализы и диагностика
При постановке диагноза обязательно проводят дифференциальную диагностику с абсцессами и новообразованиями в задней черепной ямке или других участках головного мозга. Для определения арахноидита важно проведение всестороннего и подробного обследования больного.
Показательными оказываются электроэнцефалография, ангиография, пневмоэнцефалограмма, сцинтиграфия, обзорные краниограммы, рентгенограмма черепа, миелография, КТ, МРТ. Эти исследования позволяют выявить внутричерепную гипертензию, местные изменения биопотенциалов, расширение субарахноидального пространства, цистерн и желудочков мозга, кистозные образования и очаговые изменения вещества мозга. Только если не наблюдается застойных явлений на глазном дне, то у пациента может быть взята люмбальная пункция для обнаружения умеренного лимфоцитарного плеоцитоза и незначительной белково-клеточной диссоциации. Кроме того, может понадобиться проведение указательной и пальце-носовой пробы.
Лечение
Залог успешного лечения арахноидита – устранение источника инфекции, чаще всего – отита, синусита и др. при помощи стандартных терапевтических доз антибиотиков. Лучше всего, когда применяют комплексный индивидуальный подход для устранения нежелательных последствий и осложнения, включающий:
- Назначение десенсибилизирующих и антигистаминных препаратов, например, Димедрола, Диазолина, Супрастина, Тавегила, Пипольфена, Хлорида кальция, Гистаглобулина и других.
- Купирование судорожных синдромов противоэпилептическими средствами.
- Для снижения внутричерепного давления могут быть назначены диуретики и противоотечные средства.
- Применение препаратов с рассасывающим действием (например, Лидазы), нормализующим внутричерепное давление, а также средств улучшающих мозговое кровообращение и метаболизм.
- При необходимости использование психотропов (антидепрессантов, транквилизаторов, седативных средств).
- Для стимуляции компенсаторно-приспособительных свойств организма вводят в/в глюкозу с аскорбиновой кислотой, кокарбоксилазу, витаминыиз группы В, экстракт алоэ.
Читайте также:



