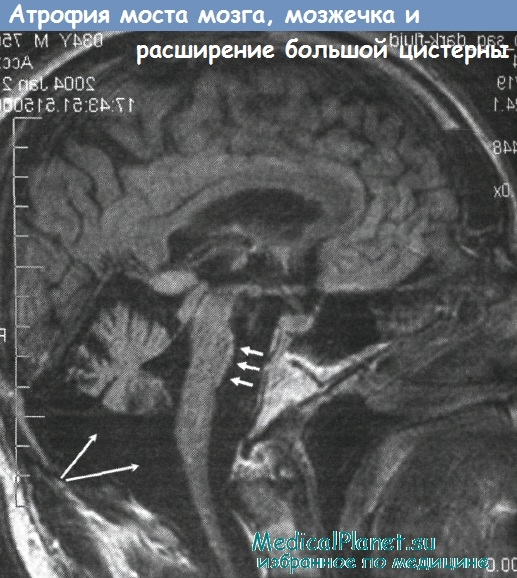
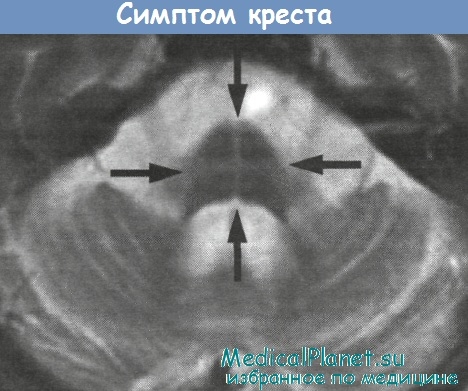
Мрт чего при атаксии
ЗДРАВСТВУЙТЕ, пишет Вам инвалид 2-ой группы. Вот какая у меня история:
в 98 году мне поставили д\з рассеянный энцефаломиелит, церебральная форма,
в 99 - рассеянный энцефаломиелит, мозжечковая форма с умеренно-выраженным нарушением ходьбы,
в 2002 – рассеянный склероз, церебральная форма, мозжечковая атаксия,
тетрапорез с выраженным нарушением двигательной функции и ходьбы, дистрофия.
Где-то в 2000 году делал КТ – не чего не обнаружили (врач сказал, что недостаточное увеличение).
В конце 2006 года делаю МРТ…( заключение: органических изменений г\мозга не выявлено. Ассиметрия боковых желудочков.).
В 2007 – после МРТ ставят д\з ранняя мозжечковая атаксия.
Мозжечково-атаксический синдром с выраженным нарушением координации движений и ходьбы.
каждый год проходил кусы лечения в больнице имени Семашко (симферополь) ни каких положительных результатов не почувствовал, с каждым годом все хуже и хуже.
недавно один православный доктор сказал что ". однозначно у тебя не атаксия а что то связанное с вестибюлярным аппаратом . "
посоветуйте , какие надо сделать обследования для точного д\з и лечения.
ЗАРАНИЕ ВСЕМ СПОСИБО. Владимир. Симферополь
сейчас мне 35 лет, рост 171, вес около 80, не женат, вредных привычек нет (в детстве пробовал курить – не понравилось, после 2002 г. не пью даже пиво), наркотики не пробовал
после армии пол года служил вольно-наемным во внутренних войсках (не понравилось), после 2 года (в летние сезоны) водолазом – ловил морепродукты, потом помогал отцу на стройке.
МРТ г\мозга № 1604 от 10.10.2006г.
На серии томограмм получены изображения суб. и супратенториальных структур г\мозга.
ЗЧЯ без особенностей.
Срединные структуры симметричны, не смещены.
Базальные цистерны обычной конфигурации, не расширены.
Четвертый желудочек обычной формы и размеров, расположен симметрично в центре ЗЧЯ.
Ширина передних рогов боковых желудочков справа 4 мм, слева 2 мм. Ширина тел справа 13 мм, слева 8 мм. Ширина третьего желудочка 2 мм.
В режимах T1W и T2W патологических МР сигналов от вещества мозга не получено.
Наружные ликворные пространства не расширены.
Краниовертебральный переход без особенностей. В спинном мозге до уровня С2 патологических
МР-сигналов не выявлено.
Орбиты без особенностей. ППН обычной пневматизации.
ЗАКЛЮЧЕНИЕ: Органических изменений г\мозга не выявлено. Асимметрия боковых желудочков.
фото попозже постараюсь выложить
у рродственников ничего такого небыло
пришел в свою поликлинику врача нет и не будет (в ближайшее время), выпишу некоторые осмотры из мед. карты , заранее извиняюсь за мои ошибки (у некоторых врачей такой почерк что нечего не разберешь…)
осмотр невропатолога (первичный) 2.2.98г.
сознание ясное,
зрачки: равные, диплопия, движение глазных яблок в полном объеме, реакция на свет живая,
5-я пара: точки выхода болезненны,
7-я пара: лицо семеричное,
8-я пара: нистагм, слух нормальный,
9-10 пары: глотание нормальное, дизартрия, скандированная речь
12-я пара: язык не отклоняется
менингиальных симптомов нет
рефлексы: S=D, брюшные р-сы торпидные
патологических знаков нет
координация: в позе ромберга пошатывается, промахивается при пальценосовой пробе Д+ С+ атаксия
гипергидроз ладоней, стоп, эмоционально лабилен
д\з РЭМ ? Направлен на консультацию в РКБ им. Семашко. ТАМ ПОДТВЕРДИЛИ.
ОСМОТР 25.8.99г.
нарушение ВНД (колебания настроения, плаксивость, эл-ты дурашливости, снижение критики)
ЧМН: дизартрия, скандированная речь, нистагма нет, сухожильные р-сы S=D
ПНП выполняет удовлетворительно, штампующая походка, в п. ромберга неустойчив, общий гипергидроз
ОСМОТР 5.1.2000г.
эмоционально лабилен, эл-ты нарушения ВНД, ЧМН- нистагм при крайних отведениях гл. яблок; речь дизартрична, монотонна
адиодохокинез: атаксия динамическая и статическая, походка нарушена, сухожильные р-сы D>S, ТОНУС МЫШЦ ПОВЫШЕН справа, брюшные р-сы низкие
ОСМОТР 31.8.2000г.
эмоц – лабилен, изменение ВНД (снижение критики, эйфория) ЧМП мелкоразмашестый горизонтальный нистагм в крайних отведениях гл. яблок, слабость оскала справа, мышечная сила снижена до 4,5-5б, в ногах 3,5-4б, сухожильные р-сы высокие D=S, брюшные р-сы отсутствуют, дизартрия, в п. ромберга неустойчив, координаторные пробы выполняет с интонацией, атаксия динамическая и статическая, походка паретическая
гдето до конца 2006 заболевание прогрессировало незначительно, с2007 значительное ухудшение (сужу пот тому как я хожу и наступление усталости)
ОСМОТР 15.01.08.
жалобы на шаткость при ходьбе, затруднение речи, головокружение.
об-но: ЧМН – гл. щели d=s, слабость конвергенции 2х сторон крупноразмашистый нистагм при взгляде в стороны, скандированная речь, шаткость при ходьбе, атактическая походка, рефлекторно D=S, брюшные D=S, живые, ППП – с промахив с 2х сторон, в п. ромберга неустойчив. астенизирован, эмоц. лабилен
д\з мозжечковая атаксия
"Ataxia" в дословном переводе с греческого языка обозначает "беспорядок". Однако наше современное понимание этого термина заключается в плохо координированных движениях, связанных, главным образом, с повреждением мозжечка и/или мозжечковых связей. В дополнение к мозжечковой атаксии (объясняющей большую часть случаев атаксий в клинической практике) существует также случаи так называемой сенситивной и вестибулярной атаксии, вызываемые соответственно повреждениями спинальных проприоцептивных путей и вестибулярной системы.
Мозжечковая атаксия
Клинически церебеллярная атаксия манифестирует неустойчивой и шаткой походкой с расширенной базой, а также дискоординацией и неуклюжестью движений, дизартрией (скандированной, отрывистой речью), дисметрией саккад и осцилляциями. Пациенты обычно стоят с широко отставленными стопами, при попытке поставить ноги ближе друг к другу они начинают раскачиваться или даже падают, из-за неустойчивого равновесия требуется поддержка или опора на окружающие предметы. Даже небольшие проявления атаксии ходьбы могут быть выявлены при так называемой тандемной ходьбе по прямой. Атаксия может быть генерализованной или преимущественно нарушать ходьбу, движения в руках, ногах, речь, движения глаз; может быть односторонней или вовлекать обе стороны. Атаксия часто сопровождается мышечной гипотония, замедленностью движений, интенционным тремором (тремор действия, усиливающийся по амплитуде при приближении к цели), нарушением контроля сложных многосуставных движений (асинергия), усиленными постуральными рефлексами, нистагмом (обычно горизонтальным при мозжечковой атаксии) и некоторыми когнитивными и аффективными изменениями (так называемым "мозжечковым когнитивно-аффективным синдромом", вызываемым обычно острыми, достаточно большими ишемическими повреждениями задней доли мозжечка). Следует подчеркнуть, что двигательные нарушения при атаксии обычно не связаны с мышечной слабостью, гиперкинезами, спастичностью и т.д., однако, все они, а также и другие дополнительные симптомы могут усложнять клиническую картину заболевания. В свою очередь выраженная атаксия может быть основной причиной инвалидизации и социальной дезадаптации.
Относительно изолированная туловищная атаксия с нарушением стояния и ходьбы наблюдается при ограниченных поражениях червя мозжечка (пациенты отклоняются или падают вперед при ростальных поражениях червя и назад - при каудальных). Атаксию в конечностях обычно относят к поражению церебеллярных гемисфер, саккадическую дисметрию – к дисфункции дорзальных отделов червя. Одностороннее повреждение мозжечка проявляется нарушениями на одноименной стороне: такие пациенты стоят с опущенным ипсилатеральным плечом, пошатываются и отклоняются при ходьбе в сторону повреждения, координаторные пробы также выявляют атаксию в вовлеченных руке и ноге. Хотя у человека нет строгого соответствия между определенными части тела и областями полушарий мозжечка, считается, что поражение передне-верхней части полушарий приводит преимущественно к атаксии в ногах (подобный паттерн характерен для алкогольной мозжечковой дегенерации), тогда как заднелатеральные части полушарий связаны с движениями в руках, лицом и речью. Атаксия может быть связана также с повреждением проводящих путей мозжечка; иногда манифестирует достаточно характерными клиническими симптомами, как например, грубым высокоамплитудными "рубральным" тремором при вытягивании перед собой рук (типично для повреждения дентато-рубральной петли, например, при рассеянной склерозе или болезни Вильсона-Коновалова).
Сенситивная атаксия
По сравнению с мозжечковой сенситивная атаксия достаточно редка. Обычно она является следствием поражения задних столбов и, соответственно, нарушения проприоцептивной афферентации (например, при болезни Фридрейха, дефиците витаминов Е и В12, нейросифилисе). Сенситивная атаксия может быть диагностирована по отчетливому проприоцептивному дефициту и значительному усилению симптоматики при закрытии глаз. Иногда в таких случаях можно заметить феномен "псевдоатетоза" в пораженной конечности.
Вестибулярная атаксия
Вестибулярная дисфункция может вызывать синдром, обозначаемый "вестибулярная" (или "лабиринтная") атаксия. Фактически этот синдром можно считать определенным подтипом сенситивной атаксии. Пациенты с вестибулярной атаксией демонстрируют грубые нарушения ходьбы и стояния (вестибулярное нарушение равновесия), но без вовлечения конечностей и речи. При односторонних поражениях лабиринта значительно нарушена "фланговая походка" в сторону повреждения. Этот тип атаксии часто сопровождается головокружением, рвотой и потерей слуха
Патофизиология
Патофизиологически мозжечковая атаксия представляет собой несостоятельность нормальных анти-инерционных механизмов, которые отвечают за плавность, равномерность и точность движений
В физиологических условиях любое произвольное движение является результатом точно скоординированной и организованной активности множества мышц-антагонистов и мышц-синергистов. Скоординированное в пространстве и времени взаимодействие между различными мышцами реализуются через двусторонние связи мозжечка с различными уровнями центральной нервной системы, участвующими в выполнении двигательных функций (моторные зоны коры, базальные ганглии, ядра ствола мозга, ретикулярная формация, мотонейроны спинного мозга, проприоцептивные нейроны и проводящие пути). Будучи основным координаторным центром движений, мозжечок опережающее получает информацию о любых изменениях мышечного тонуса и положений частей тела, а также о любых планирующихся действиях. Использую подобную упреждающую информацию, мозжечок корректирует мышечную активность, осуществляет тонкий моторный контроль и обеспечивает точное выполнение движений. Поэтому заболевания, затрагивающие мозжечок, приводят к десинхронизации мышечных сокращений, что клинически проявляется сбивчивыми нерегулярными "толчками" - скандированной речи, интенционным тремором, дисметрией, туловищной титубацией и другими мозжечковыми феноменами.
Поражения мозжечка и мозжечковых путей могут быть обусловлены острой или хронической патологией (см. таблицу).
Острая атаксия
Острая атаксия обычно наблюдается при ишемическом (лакунарном, кардиоэмболическом и атеротромботическом инфаркте) или геморрагичеком инсульте, поражающем полушария мозжечка. Также она может наблюдаться при рассеянном склерозе, черепно-мозговой травме, инфекционном церебеллите или абсцессе мозжечка, паразитарной инвазии, синдроме MELAS, острых лекарственных интоксикациях и отравлениях (этанолом, нейролептиками, антиконвульсантами), аномалии Арнольда-Киари и других патологиях. В этих случаях атаксия часто ассоциирована с головной болью, рвотой, головокружением, симптомами поражения ствола и черепных нервов. Следует помнить, что даже небольшие инфаркты мозжечка и кровоизлияния в связи с ограниченным объемом задней черепной ямки – это потенциально жизнеугрожающие состояния, которые могут приводить к обструктивной гидроцефалии. Поэтому всем пациентам с остро развившейся мозжечковой атаксией необходимо экстренно проводить нейровизуализацию (КТ или МРТ) и при необходимости последующее вентрикулярное дренирование и/или декомпрессионную трепанацию задней черепной ямки. Эти же мероприятия рекомендованы при любых заболеваниях, сопровождающихся большими острыми повреждениями мозжечка с быстро прогрессирующим отеком структур задней черепной ямки. Что же касается люмбальной пункции у этих пациентов, то она строго противопоказана в виду риска вклинения.
Повторяющиеся пароксизмы острой атаксии наблюдаются при периодических (эпизодических) атаксиях. Эти наследственные заболевания вызваны генетическими дефектами ионных каналов (кальциевых, калиевых), которые в свою очередь приводят к нарушениям возбудимости нейронов. Некоторые пациенты с атактическими пароксизмами могут хорошо отвечать на прием ацетазоламида (ацетазоламид-чувствительные формы периодических атаксий). Периодические атаксии принадлежат к группе так называемых каналопатий.
Хроническая атаксия
Хроническая атаксия может быть вызвана рядом различных заболеваний (см. таблицу) как генетической, так и негенетической природы. Хроническая или подострая мозжечковая атаксия, особенно в молодом возрасте, является типичной манифестацией рассеянного склероза, диагноз которого подтверждается ремитирующим течением и множественными очагами демиелинизации в головном и спинном мозге на МРТ. Следует всегда помнить, что хроническая или подострая мозжечковая атаксия может вызываться опухолью (среди характерных для мозжечка опухолей – церебеллопонтинная шваннома, медуллобластома и гемангиобластома), нормотензивной гидроцефалией (синдром Хакими-Адамса) и паранеопластической мозжечковой дегенерацией (рак легких и другие системными новообразованиями); все эти заболевания требуют соответствующего и своевременного хирургического лечения. Дегенерация мозжечка также может быть вызвана хроническим алкоголизмом, гипотиреозом, глютеновой болезнью, дефицитом витамина В12, тепловым ударом, злоупотреблением некоторыми препаратами с анксиолитическим, снотворным и противосудорожным действием.
Хроническая прогрессирующая атаксия является ключевой особенностью дегенеративных атактических синдромов как наследственных, так и спорадических.
Наследственные атаксии – клинически и генетически гетерогенная группа заболеваний, передающихся чаще всего по аутосомно-доминантному или аутосомно-рецессивному типу.
Для аутосомно-доминантных атаксий (СЦА) на сегодняшний день картировано 28 локусов на различных хромосомах, и идентифицировано 14 генов и их белковых продуктов. В большинстве аутосомно-доминантных СЦА мутации представлены патологическими внутригенными экспансиями тринуклеотидных повторов ("динамическими" мутациями). Наиболее часто встречается экспансия ЦАГ-повторов, которые транслируется на белковом уровне в пропорциональное удлинение полиглутаминового участка белка (отсюда название - "полиглутаминовые" болезни и специфичный механизм нейродегенерации). Существует обратная корреляция между числом тринуклеотидных повторов в мутантном гене и возрастом начала заболевания; более того, чем больше протяженность экспансии, тем тяжелее клиническая симптоматика. Кроме динамических мутаций, СЦА могут также вызываться точковыми мутациями в генах, кодирующих, например, протеинкиназу гамма, фактор роста фибробластов и ряд других белков. Частота встречаемости определенных форм аутосомно-доминантных СЦА в различных популяциях различно. Например, в России более 40% семей с доминантными СЦА связаны с мутациями в гене ATXN1 на хромосоме 6р (СЦА1), тогда как в большинстве западноевропейских стран преобладают мутации в гене ATXN3 (СЦА3 или болезнь Мачадо-Джозеф).
Среди аутосомно-рецессивных и Х-сцепленных рецессивных атаксий наиболее часто встречается атаксия Фридрейха, вызываемая экспансией ГАА-повторов в некодируемом участке гена FRDA на хромосоме 9q. Белковый продукт этого гена, фратаксин, считается вовлеченным в гомеостаз митохондриального железа. Таким образом, болезнь Фридрейха представляет собой менделирующую форму митохондриальных цитопатий. Обычно заболевание манифестирует достаточно рано (до 20 лет) и проявляется смешанной сенситивно-мозжечковой атаксией, дизартрией, мышечной слабостью, кардиомиопатией, скелетными деформациями, диабетом и неуклонно прогрессирующим течением. Существует достаточно строгая корреляция между длиной экспансии и клиническими проявлениями болезни Фридрейха, так относительно позднее начало и "доброкачественное" течение характерно для непротяженной экспансии ГАА-повторов.
Спорадическая (идиопатическая) дегенеративная атаксия – гетерогенная группа, включающая в свою очередь паренхиматозную кортикальную мозжечковую атрофию и оливопонтоцеребеллярную атрофию. Последняя сейчас рассматривается как форма множественной системной атрофии - тяжелого нейродегенеративного заболевания, характеризующегося вовлечением ряда церебральных и спинальных систем (мозжечок, базальные ганглии, ствол мозга, вегетативные ядра спинного мозга и мотонейроны) и присутствием специфических альфа-синуклеин-позитивных глиальных цитоплазматических включений.
У пациентов с атактическими расстройствами диагноз основывается в первую очередь на нейровизуализационных (КТ, МРТ) и нейрофизиологических (вызванные потенциалы, электронейромиография и др.) исследованиях, которые предоставляют данные о структурных и функциональных характеристиках центральной и периферической нервной системы. В большинстве случаев наследственных атаксий сегодня доступна верификация диагноза с помощью ДНК-анализа как для самих больных, так и для их клинически здоровых родственников из группы "риска". Для предотвращения новых случаев заболевания в этих семьях может проводиться медико-генетическое консультирование и пренатальная ДНК-диагностика.
У пациентов со спорадическим вариантом атаксии необходим поиск всех возможных соматических расстройств, которые могут вызывать мозжечковую симптоматику (новообразования, эндокринные заболевания и др.). Атаксия может быть проявлением ряда метаболических заболеваний (см. таблицу), поэтому следует проводить соответствующий биохимический скрининг.
Лечение и прогноз атактических синдромов основывается на их причине. При существовании радиального лечения (как например, хирургия опухолей мозжечка или коррекция дефицита витаминов) можно ожидать полного или частичного восстановления или, по крайней мере, прекращение дальнейшего прогрессирования.
Не существует лечения непосредственно самой атаксии. Ограниченный положительный эффект сообщался при дегенеративных атаксиях при приеме амантадина, буспирона, L-5-гидрокситриптофана, тиреотропин-релизинг-фактора и прегабалина, однако, эти данные не подтверждены рандомизированными исследованиями. Есть сообщения успешного лечения мозжечкового тремора изониазидом и некоторыми антиконвульсантами (клоназепамом, карбамазепином и топираматом); в некоторых случаях возможна стереотаксическая хирургия на ядрах таламуса.
Физиотерапия является важной составляющей в лечении пациентов с атаксией. Она направлена на предотвращение различных осложнений (таких как контрактуры и мышечные атрофии), поддержания физической формы, улучшения координации и ходьбы. Рекомендованы специальные комплексы "мозжечковых" и "сенсорных" упражнений, а также процедуры с биологической обратной связью и стабилографией.
На стадии разработки находятся первые подходы к генной и клеточной терапии наследственных атаксий; возможно, что именно эти технологии в будущем позволят совершить существенный прорыв в лечении.
- ишемический
- геморрагический
- церебеллит
- абсцесс мозжечка
- нейросифилис
- ВИЧ
- паразитарная инвазия
Острая лекарственная интоксикация и отравление:
- этанол
- нейролептики
- антидепрессанты
- антиконвультсанты
- снотворные препараты
- химиотерапевтические препараты
- талий
- метилртуть
- висмут
- цинк
MELAS, болезнь Лея и другие митохондриальные энцефаломиопатии с острым началом
Опухоли и мальформации с острой и подострой манифестацией
Дефицит тиамина (энцефалопатия Вернике)
Паранеопластическая мозжечковая дегенерация
Гипертермия (тепловой удар)
Наследственные болезни метаболизма:
Хроническая ишемия мозга
Нормотензивная гидроцефалия (синдром Хакима-Адамса)
Паранеопластическая дегенерация мозжечка
Мозжечковая дисплазия или гипоплазия (врожденная атаксия, обычно не прогрессирующая)
Прионные заболевания (атактическая форма)
Дефицит витамина B12
Гипертермия (тепловой удар)
Злоупотребление препаратами с анксиолитическим, снотворным и антиконвульсивным действием
Наследственные атаксия с аутосомно-доминантным, аутосомно-рецессивным и Х-сцепленным наследованием
Спорадические идиопатические дегенеративные атаксии:
- паренхиматозная кортикальная мозжечковая атрофия
- оливопонтоцеребеллярная атрофия
Методы нейровизуализации являются весьма информативными в определении конкретных анатомических мишеней и распространенности патологического процесса при различных формах аутосомно-доминантных спиноцерсбеллярных атаксий, уточнении степени тяжести нейродегенерации, мониторинге течения болезни (Wiillner U. et al.).
Хотя каких-либо специфических КТ/МРТ-паттернов при доминантных атаксиях не существует, совокупность выявляемых изменений может в ряде случаев позволить заподозрить ту или иную форму и наметить последовательность генов, подлежащих первоочередному исследованию для установления ДНК-диагноза.
Как и в большинстве других случаев, при аутосомно-доминантных атаксиях МРТ является более чувствительной и информативной методикой по сравнению с рентгеновской КТ.
Относительно избирательное и выраженное расширение IV желудочка наблюдается при дегенерации зубчатых ядер и соответственно, уменьшении внутреннего объема мозжечка - как это имеет место при СЦА3 (болезни Мачадо—Джозеф).
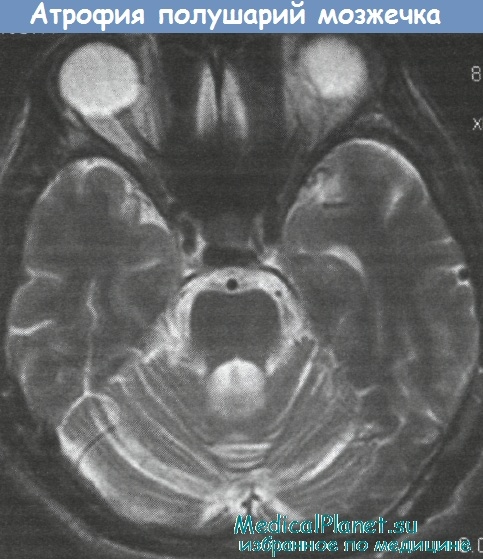
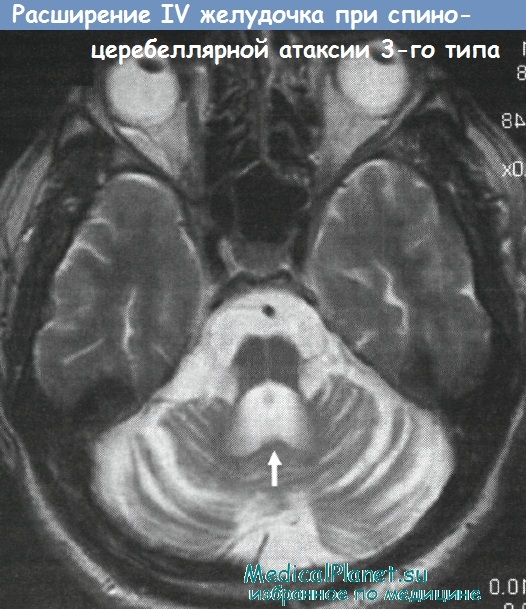
При СЦА3 — форме атаксий, наиболее часто сочетающейся с разнообразной экстрапирамидной симптоматикой, — отмечается достоверное уменьшение объема хвостатого ядра и скорлупы по сравнению с контролем и другими вариантами аутосомно-доминантных атаксий, что сопровождается расширением боковых желудочков. Отмеченные атрофические изменения в подкорковых ганглиях с наибольшей очевидностью определяются при использовании специальных МРТ-волюметрических методик оценки состояния вещества и ликворных пространств мозга (Klockgether Т. et al.).
У больных СЦА1, СЦА2, СЦА3, СЦА7, СЦА12 и при некоторых других формах описаны и корковые атрофические изменения в больших полушариях — расширение субарахноидального пространства преимущественно лобных и теменно-височных долей. При этом атрофия супратенториальных отделов мозга коррелирует не столько с тяжестью мутации, сколько с длительностью течения болезни (Giuffrida S. et al.).
Существенные особенности МРТ-картины характерны для ДРПЛА. У этих больных, наряду с уменьшением объема мозжечка, ствола и больших полушарий мозга, с высокой частотой выявляются очаги повышенной интенсивности Т2-сигнала в области центрального моста, среднего мозга, таламических ядер, мозжечка и глубоких отделов больших полушарий (Tomiyasu Н. et al.). Очаговые изменения в мозжечке изредка описываются и при других формах прогрессирующих аутосомно-доминантных спиноцеребеллярных атаксий (Nakagawa N. et al.), однако для них это скорее исключение, нежели правило.
При исследовании коротколатентных акустических стволовых вызванных потенциалов (КАСВП) у больных прогрессирующими аутосомно-доминантными спиноцеребеллярными атаксиями выявляются достаточно вариабельные изменения, отражающие генетическую гетерогенность данной группы и различия в морфологии отдельных форм атаксий. Нами совместно с П.А.Фединым проведен анализ акустических вызванных ответов у 39 пациентов с различными вариантами аутосомно-доминантных атаксий (Иллариошкин С.Н. и др.).
При этом было установлено, что формы атаксий с распространенной оливопонтоцеребеллярной морфологией (такие как СЦА1 или СЦА3) характеризуются грубыми нарушениями вызванных ответов на участке генерации компонентов II-III или II—III—V (медуллопонтинный или медуллопонтомсзенцефальный уровень). При сравнительно изолированных мозжечковых формах аутосомно-доминантных атаксий (СЦА6 и др.) изменения КАСВП были менее выраженными и локализовались главным образом на участке III—V (понтомезенцефальный уровень).
По данным Института неврологии РАМН (Федин П.А.), определенную диагностическую ценность имеют также вызванные ответы других модальностей — зрительные и соматосенсорные: так, у обследованных в нашей клинике больных ведущим паттерном было снижение амплитуды или отсутствие основных пиков зрительных (Р100) и соматосенсорных (Р13, Р21) вызванных ответов. Эти данные помогают дифференцировать аутосомно-доминантные атаксии (особенно в ранней стадии болезни и при ее дебюте в молодом возрасте) с рассеянным склерозом; для последнего более характерны признаки центральной демиелинизации — увеличение латентных периодов основных компонентов вызванных ответов и удлинение центрального времени проведения.
Ценную дополнительную информацию предоставляют данные ЭМГ и ЭНМГ-исследования. Они позволяют выявить диагностически значимые признаки сенсорной невропатии (СЦА4, СЦА8, СЦА25), моторно-сенсорной невропатии (СЦА3, СЦА18) или денервации скелетных мышц (СЦА3 и др.). Существенную помощь в ориентировочном определении форм доминантных атаксий может оказать и офтальмологической обследование — например при выявлении пигментной ретинопатии (СЦА7) или атрофии зрительных нервов (СЦА1 и некоторые другие формы при длительном течении болезни).
При данном расстройстве человек не может ровно ни стоять, ни сидеть, ни ходить. При этой патологии человек страдает вертиго и непрекращающимися передвижениями глазных яблок. Больной замечает непроизвольные глотательные рефлексы, что может послужить к рефлекторному извержению желудка. Часто больной обращается к врачу, опираясь исключительно на системные головокружения.
Данное заболевание также служит причиной травм пожилых больных, в силу того, что возрастные сосуды подвержены различным заболеваниям, вследствие чего происходит нарушение кровотока. Также расстройство вегетативной нервной системы и другие изменения состояния больного могут стать причиной развития патологии.

Системное резкое головокружение, при котором все предметы двигаются в одном направлении, но сохранность в движении рук, отсутствие нарушения мышечного тонуса и мозжечковых расстройств также являются основными признаками болезни. Лечат данное заболевание исключительно устраняя отдельные его проявления. При обнаружении причины лечение направляется на первопричинное заболевание.
У человеческого тела пространственная ориентация происходит с помощью вестибулярного анализатора. С помощью него человек поддерживает позы и может регулировать движения. В медицине различают две формы заболевания: статическую и динамическую. Такая форма бывает и с одной стороны, но встречается и с двух.
Вестибулярный нерв начинается от узла Скарпа, лежащего в глубине внутреннего слухового прохода. Когда изменяется поза, то рецепторы полукружных каналов получают сигнал. От волосковых клеток, которые расположены в ухе импульсы возбуждения, распространяющиеся по нервному волокну, идут по преддверному нерву (7 пара ЧМН). Далее импульс поступает в продолговатый мозг, где и обрабатывается информация о движении. Далее импульсы разбегаются на основную часть ЦНС: мозжечок, спинной мозг, вегетативные узлы, глазодвигательный нерв и на периферию полушарий мозга. Далее распределяется мышечный тонус и человек может удерживать позу.
Грубые нарушения ходьбы и стояния без участия рук и ног и как ярко выражена зависимость симптомов от двигательной активности и поворотов головы, также головокружения, которые наблюдаются и в лежачем положении должны насторожить врача. Часто отклонение при ходьбе находится в стороне, где есть поражение. Но главным отличием служит отсутствие нарушения в чувствительности мышц.
Причины возникновения патологии

Вестибулярная атаксия всегда бывает результатом нарушения работы вестибулярного анализатора. Часто бывает это по причине дефекта волосковых клеток. Данный дефект может быть следствием заболевания внутреннего уха. Точной причины на данной момент не выявлено, но патологию провоцируют острые и хронические воспаления уха, туберкулез уха, травмы, реже бактерии и ОРВИ.
Дистрофия волосковых клеток может также случиться при возникновении опухолевого процесса в результате ее выделений. Периодическая патология случается и при заболевании Меньера, в результате которой случаются сильнейшие головокружения. Также может быть данная патология вызвана шванномой вестибулярного нерва. Данное онкологическое заболевание сопровождается тугоухостью и вестибулярной дисфункцией.
Различные инфекции и токсические реакции также могут вызывать патологические процессы в ухе, которые ведут к атаксии. Бывает и возникновение заболевания при поражении ядер: медиального, преддверного, преддверно-латерального и нижнего.
Патология возникает также и при дефектах развития краниовертебральной области, при которой сочетается сдавление продолговатого мозга, мозжечка и верхних участков спинного мозга.
Нередко и обнаруживают образования моста, среднего и продолговатого мозга, энцефалит, серозное воспаление особой структуры, которое расположено между твердой верхней оболочкой и глубокой мягкой головного мозга.
Клиника заболевания проявления вестибулярной атаксии имеет место при хронической ишемии мозга, в результате которой нарушается циркуляция крови по организму в результате с синдромом позвоночной артерии, гипертензией, аневризмой сосудов.
При остром нарушении циркуляции крови в этой области (геморрагический и ишемический инсульт) также может диагностироваться вестибулярная атаксия. После черепно-мозговой травмы также зачастую бывает атаксия. Это может случиться как вследствие сосудистого спазма, так и в результате непосредственного воздействия на вестибулярный аппарат. В пожилом возрасте нарушения циркуляции крови может быть следствием и атеросклероза, и аневризм в сосудах, что приводит к патологии.
Диагностика
Чаще всего с данной патологией пациенты приходят, жалуясь на характерные симптомы или же после осмотра неврологом при вегетативных нарушениях. Мероприятия, которые выполняет невролог для постановки точного диагноза:
![]()
сопоставляет результаты исследований реоэнцефалографии;- ЭХО-ЭГ;
- электроэнцефалографии;
- компьютерной томографии;
- магнитно-резонансной томографии.
Врач-вестибулолог выявляет причину развития вестибулярной атаксии, дабы исключить другие болезни ЦНС. Реоэнцефалография считается неинвазивным методом исследования и только косвенно можно судить о циркуляции крови в головном мозге. Часто выполняют ангиографию для понимания более точной картины.
С помощью ЭХО-ЭГ могут выявить нарушение ликворной циркуляции. Смещение срединных структур головного мозга может свидетельствовать об опухолевой процессе, поражении головного мозга и образовании гематом. Электроэнцефалография выявляет диффузные изменения биоэлектической активности головного мозга.
Компьютерная и магнитно-резонансная томография помогают определить опухолевые образования и другие патологии неврологического характера. Для диагностирования аномалии в краниовертебральной области делают рентгеновские снимки шеи и снимки черепа. При нарушении работы вестибулярного анализатора у пациентов с вестибулярной атаксией используют знания вестибулолога, при его наличии в учреждении.
Для адекватного приема врача-вестибулолога следует оценить время начала заболевания, как долго происходит приступ головокружения, после чего обычно это происходит и чем можно снять такой симптом. При отсутствии врача-вестибулолога - неврологи или отоларингологи.
Часто бывает достаточно консультации ЛОР-специалиста, так как вся симптоматика достаточно типична, чтобы грамотно поставить диагноз. Проводится определенная группа диагностических исследований, по оценке работы вестибулярного аппарата. Для исследования используется стабилограф, видеоокулограф и камертон, так как часто диагностируется тугоухость.
Также исследуют нистагму, которая основана на графической регистрации изменений глазного яблока. В связи с тем, что при вестибулярной атаксии часто диагностируется потеря слуха, то измеряют остроту слуха, слуховую чувствительность к звуковым волнам. Применяется метод, позволяющий диагностировать заболевание внутреннего уха и слуховых нервов, который называется электрокохлеография.
Лечение
В связи с тем, что данная болезнь чаще всего следствие, то лечение направлено именно на излечение первоочередного заболевания. При подтверждении инфекции в ухе применяют:
![]()
антибиотики, чувствительные к данным микроорганизмам;- делают промывание;
- проводят операцию по удалению гнойного очага. С помощью операции удалятся убрать скопление гноя и выполнить лабиринтэктомию. При ишемическом или геморрагическом нарушении циркуляции кровотока применяют препараты для улучшения кровоснабжения:
- ангиопротекторы;
- ноотропы.
Также иногда требуется операция по удалению каких-либо аномалий. Таких, как больших образований, энцефалита и при серозном воспалении паутинной оболочки головного мозга. Непосредственно данную патологию лечат устранением отдельных симптомов заболевания.
Применяют лекарственные препараты, улучшающие обмен веществ нервных клеток, такие как: ноотропные средства, непротеиногенную аминокислоту, Гинкго билоба и витаминный комплекс с группой В. Также назначают специальную диету, при которой нужно минимизировать количество соли в еде, исключить кофе и алкоголь.
Для дополнительных назначений иногда используются ототоксические антибиотики для прижигания тканей уха. Большинство врачей рекомендует занятие лечебной физкультурой, где пациенты смогут тренировать различные группы мышц и координировать свои движения. К мерам профилактики можно отнести:
- своевременное обращение к врачу для лечения инфекционных заболеваний;
- своевременном контроле давления;
- обращение к врачу при первых признаках системного головокружения;
- здоровый образ жизни с отказом от вредных привычек и занятия спортом.
Читайте также: