Мультифокальная энцефалопатия что это такое
Прогрессирующая мультифокальная лейкоэнцефалопатия — редкое демиелинизирующее заболевание, обусловленное реактивацией находящегося в организме большинства людей вируса JC. Патология возникает на фоне угнетения иммунитета у больных СПИДом, гемобластозами, наследственными иммунодефицитами, у пациентов, получающих иммуносупрессивную терапию. Диагностика базируется на клинических данных, результатах томографии головного мозга, ПЦР-исследования ликвора на вирусную ДНК, гистологии церебральных биоптатов. Специфическая терапия не разработана.
- Причины ПМЛ
- Патогенез
- Симптомы ПМЛ
- Диагностика
- Лечение ПМЛ
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) ассоциирована с JC-вирусом (JCV), возникает у иммунокомпрометированных пациентов, 85% из которых составляют ВИЧ-инфицированные. Заболевание относится к оппортунистическим инфекциям, носителями вируса являются 90% человечества. До 90-х годов ХХ века заболеваемость ПМЛ не превышала 1 случая на 100 тыс. населения. С ростом числа больных СПИДом этот показатель увеличился до 1 на 20 тыс. человек. Сегодня прогрессирующая лейкоэнцефалопатия наблюдается у 5% больных СПИДом. Некоторые авторы сообщают о снижении заболеваемости за последнее десятилетие в связи с успешным применением антиретровирусной терапии. Одновременно отмечается увеличение распространённости ПМЛ среди лиц с аутоиммунными заболеваниями, что обусловлено использованием в их лечении агрессивной иммунотерапии.

Причины ПМЛ
Прогрессирующая мультифокальная лейкоэнцефалопатия развивается в результате реактивации полиомавируса JC. Вирус распространён повсеместно. Источником инфекции является человек, заражение происходит воздушно-капельным, алиментарным путём. Подавляющее большинство людей заражаются в детстве, являются здоровыми носителями. В течение жизни вирус находится в латентном состоянии, персистирует в почках, селезёнке, костном мозге. Реактивация возбудителя происходит на фоне резко сниженного иммунитета. В группу риска развития заболевания входят следующие состояния:
- ВИЧ-инфецирование. Протекающая в виде СПИДа ВИЧ-инфекция сопровождается угнетением клеточного иммунитета. Выступает самой частой причиной ПМЛ.
- Гемобластозы. Миелопролиферативные (лейкемия) и лимфопролиферативные (лимфомы) процессы приводят к развитию иммунодефицита.
- Аутоиммунная патология: системная красная волчанка, склеродермия, ревматоидный артрит. Иммунодефицит формируется на фоне активного иммуносупрессивного лечения, особенно препаратами моноклональных антител.
- Наследственные заболевания с иммунодефицитом: синдром Ди Джорджи, Вискотта-Олдрича, атаксия-телеангиэктазия.
- Иммуносупрессия на фоне трансплантации органов.
- Вторичный иммунодефицит в результате цитостатической терапии при онкологических заболеваниях.
Патогенез
Расстройство клеточного иммунитета провоцирует перестройку последовательности ДНК JC-вируса, приводит к его активации. Вирус обладает тропностью к клеточным элементам нейроглии (олигодендроцитам, астроцитам), поражение которых сопровождается разрушением миелина. В результате в веществе головного мозга происходит мультифокальная прогрессирующая демиелинизация с ростом и слиянием очагов поражения. Микроскопически обнаруживается увеличение астроцитов, деформация их ядер, окрашивание олигодендроцитов выявляет ядерные включения — скопления частиц JCV. Первостепенную роль в иммунной антивирусной реакции играют цитотоксические Т-лимфоциты, убивающие инфицированные активным вирусом клетки. Снижение выработки специфических Т-лимфоцитов вследствие иммунодефицита обуславливает развитие ПМЛ.
Симптомы ПМЛ
Дебют заболевания носит подострый (2-3 дня) или постепенный (1-3 недели) характер. На первый план выходит патопсихологическая симптоматика и очаговый неврологический дефицит. В типичном варианте прогрессирующая мультифокальная лейкоэнцефалопатия протекает без свойственных нейроинфекциям общемозговых симптомов, менингеального синдрома. Отмечается изменение поведения, агрессивность, эмоциональная лабильность, подозрительность, прогрессирующее ослабление когнитивной сферы (памяти, мышления, внимания). Очаговый дефицит представлен мышечной слабостью конечностей одной половины тела (гемипарезом), афазией, гемианопсией, атаксией, парестезиями в паретичных конечностях. Вначале гемипарез может отсутствовать, в дальнейшем наблюдается у 75% больных. 20% случаев протекают с пароксизмами эпилепсии. Психические расстройства отмечаются у 38% пациентов. Прогрессирование когнитивного дефицита приводит к деменции.
В редких случаях мультифокальная лейкоэнцефалопатия протекает в атипичной форме. К атипичным вариантам относятся JC-менингоэнцефалит, JC-энцефалопатия, гранулярно-клеточная невропатия. Менингоэнцефалитическая форма характеризуется наличием менингеальных симптомов. При JC-энцефалопатии отсутствует очаговый неврологический дефицит. Клиника гранулярно-клеточного варианта представлена изолированным мозжечковым синдромом.
Диагностика
Прогрессирующая лейкоэнцефалопатия диагностируется специалистами в области неврологии на основании клинических данных, результатов нейровизуализирующего исследования, обнаружения специфической ДНК. Диагностический алгоритм включает:
- Осмотр невролога. В классическом варианте в неврологическом статусе определяется гемипарез, гемигипестезия, шаткость, неустойчивость в позе Ромберга, дискоординация, сенсомоторная афазия, когнитивные нарушения. Наблюдается лабильность психики, психопатологические симптомы, возможно неадекватное поведение.
- Осмотр офтальмолога. У большинства пациентов диагностируют снижение зрения, периметрия выявляет гомонимную гемианопсию.
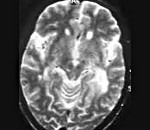
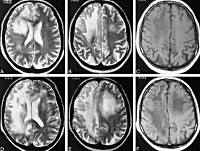
- МРТ головного мозга. Обнаруживается диффузная мультифокальная демиелинизация, очаги имеют различный размер, асимметрично располагаются в белом веществе, таламусе, базальных ядрах.
- ПЦР-исследование. Направлено на выявление ДНК вируса JC в цереброспинальной жидкости, полученной путём люмбальной пункции. Специфичность анализа 90-100%, чувствительность — 70-90%. Проведение антиретровирусной терапии больным СПИДом понижает чувствительность исследования до 58%, отрицательный результат не исключает наличие заболевания.
- Биопсию мозговых тканей. Инвазивная методика, проводится в диагностически затруднительных случаях. Гистологическое исследование образцов церебральных тканей позволяет подтвердить специфические для лейкоэнцефалопатии морфологические изменения.
Лечение ПМЛ
В настоящее время не существует препаратов для лечения прогрессирующей лейкоэнцефалопатии с доказанной эффективностью. Специфическая терапия находится в стадии разработки. Попытки лечения интерфероном, иммуностимуляторами, цитарабином, их комбинациями оказались безрезультатными. Окончились неудачей клинические испытания препарата цидофовир, показывающего анти-JC эффективность на опытах с мышами. Недавно был предложен кардинально новый метод лечения антидепрессантом миртазапином, блокирующим распространение JCV благодаря связыванию рецепторов, через которые вирус инфицирует клетки нейроглии. Способ требует клинических испытаний.
Прогноз и профилактика
Прогрессирующая мультифокальная лейкоэнцефалопатия отличается неуклонно усугубляющимся течением с исходом в кому. Продолжительность жизни варьирует от 1 мес. (острая форма) до 10-12 мес. с момента заболевания. Профилактика подразумевает меры предупреждения инфицирования ВИЧ, осторожное проведение терапии аутоиммунных заболеваний, мониторинг неврологической симптоматики у больных, получающих лечение моноклональными препаратами.

Одной из редких патологий, появляющихся из-за угнетения иммунных барьеров у людей, является мультифокальная прогрессирующая лейкоэнцефалопатия. Ее появление обусловлено активизацией уже находящегося в организме вируса JC. В подгруппе риска находятся люди, чей иммунитет значительно ослаблен, как правило, это больные ВИЧ-инфекцией или же пациенты, получающие мощную иммуноподавляющую терапию. Прогноз напрямую зависит от своевременности выявления патологии, а также комплексности проведенных лечебных мероприятий.
Причины и провоцирующие факторы
Возбудителем мультифокальной прогрессирующей лейкоэнцефалопатии является полиомавирус JC. Он распространен повсеместно – многие люди, даже сами не зная того, являются его здоровыми носителями. Инфицирование происходит двумя путями – капельно-воздушным, а также алиментарным (через рот).

На протяжении жизни вирус находится в скрытом состоянии во внутренних структурах организма человека – в почках, селезенке либо костном мозге. Активация вирусных элементов происходит из-за резкого снижения защитных барьеров организма. Особую подгруппу риска по появлению мультифокальной патологии составляют:
- ВИЧ-инфекция – протекает с угнетением клеточного иммунитета;
- гемобластозы – раковые поражения клеток крови приводят к формированию состояния иммунодефицита;
- аутоиммунные заболевания – на фоне активного иммуноугнетающего лечения, применяемого, к примеру, для терапии красной волчанки либо склеродермии;
- наследственные болезни – протекающие с иммунодефицитом;
- иммуносупрессии из-за трансплантации органов;
- вторичные иммунодефициты как результат проведения химиотерапии при различных онкологических болезнях.

Механизм появления болезни
Патологическое расстройство клеточного иммунитета приводит к перестройке последовательности цепочки ДНК вируса JC. Поэтому он становится активным – поражает олигодендроциты и астроциты – клетки головного мозга. В них разрушается миелиновая оболочка.

Результатом подобных процессов становиться формирование демиелинизированных очагов в разных отделах центральной нервной системы. По мере развития мультифокальной прогрессирующей лейкоэнцефалопатии эти очаги сливаются, площадь поражения увеличивается.
Первостепенную роль в этом патологическом процессе отводится Т-лифоцитам. Именно они убивают инфицированные вирусом клетки. При их низкой концентрации в кровяном русле и развивается мультифокальная лейкоэнцефалопатия.

Окончательно установить все этапы появления заболевания у того или иного человека удается врачам далеко не всегда. Однако современные методы исследования структур мозга позволяют судить о степени поражения и эффективности проводимого лечения.
Ранняя симптоматика
На первых этапах развития мультифокальной прогрессирующей лейкоэнцефалопатиилюди, как правило, не испытывают значимых отклонений в своем самочувствии. Их периодически могут беспокоить эпизоды головокружения, головной боли, реже – судорог.

Однако, по мере прогрессирования мультифокальной лейкоэнцефалопатии, симптоматика становится более устойчивой:
- память – значительно ухудшается, больному затруднительно вспоминать недавние события, значимые мероприятия;
- речь – нарушена, слова произносятся невнятно, одни заменяются на другие, порою с иным значением;
- дисфагия – затруднения приема пищи, особенно требующей измельчения;
- зрение – появляется пелена перед глазами, расплывчатость изображения;
- слух – постепенно снижается;
- тремор головы – непроизвольное ее покачивание;
- парезы/параличи – от легкого онемения в одной части тела, до выраженного затруднения движений в конечностях.
Вирус JC активизируется на протяжении нескольких недель, затем изменения уже наблюдаются у 60-80% больных, даже с относительно высоким иммунным состоянием. При отсутствии полноценного лечения самочувствие больных быстро ухудшается.
Поздняя симптоматика
Мультифокальная лейкоэнцефалопатия в 70-80% случаев заявляет о себе ощущением постоянной слабости – на протяжении всего дня, даже в утренние часы после сна. Для большинства случаев будет характерно поражение зрительной системы – значительное ухудшение зрения, вплоть до слепоты.

Основные клинические проявления развернутой стадии мультифокальной прогрессирующей лейкоэнцефалопатии:
- мышечный тремор – непроизвольное сокращение мышечных волокон в разных частях тела, чаще в нижних и верхних конечностях;
- чувствительность покровных тканей искажена – больной хуже воспринимает температурные, механические воздействия;
- изменение походки – ее шаткость, неуверенность;
- когнитивные нарушения – ослабление памяти, внимания;
- судороги – поначалу в одной половине тела, затем распространенные;
- сознание – остается ясным, но видны признаки деменции, что проявляется в спутанности ориентирования в происходящих событиях, окружающем мире, личности.
У трети больных будут появляться психические отклонения – подозрительность, галлюцинации, агрессивность, которые будут постепенно прогрессировать. Постепенно нарастает выраженность парезов и параличей – вплоть до полной парализации. Человекстановится глубоким инвалидом и требует постоянного постороннего ухода.
Диагностика
Установить точный диагноз мультифокальной прогрессирующей лейкоэнцефалопатии специалистам помогают современные методы исследования. Алгоритм диагностики обязательно включает:

- осмотр невропатолога для определения сбоев в проведении нервных импульсов в какой-либо части тела, дискоординации движений, нарушений памяти, мышления;
- осмотр офтальмолога — изменения на глазном дне, снижение зрения будут указывать на патологические процессы и в головном мозге в том числе;
- ПЦР-исследование на выявление ДНК вируса в ликворе — цереброспинальной жидкости, эффективность анализа достигает 90-100%;
- компьютерная либо магнитно-резонансная томография — позволяет обнаруживать очаги демиелизации, установить их количество и размер, а также локализацию;
- биопсия мозговых тканей — взятие клеток для рассмотрения под микроскопом и подтверждения патологических изменений на клеточном уровне.
Специалист тщательно анализирует всю информацию от лабораторных и инструментальных исследований, проводит дифференциальную диагностику. После этого становится возможным подобрать оптимальную схему терапии.
Тактика лечения
В связи с трудностями своевременного распознавания мультифокальной прогрессирующей лейкоэнцефалопатии, особенностями механизма ее появления и течения, специфического лечения в настоящее время не разработано.
Специалистами предпринимались попытки подавления вирусной активности разными подгруппами медикаментов — интерферонами, иммуностимуляторами. В ряде случаев положительный результат достигался после приема Цитарабина. Однако, многочисленные попытки достичь стойкого продолжительного результата успеха не имели.

Тем не менее, врачи ищут новые методы борьбы с вирусной патологией — к примеру, с помощью антидепрессанта Миртазапина. Препарат блокирует распространение вирусных частиц в клетки нейроглии.
Предпринимались попытки применения:
- противовирусных препаратов;
- противоопухолевых медикаментов;
- антагонистов серотониновых рецепторов.
Значимых показателей улучшения состояния иммунной системы не наблюдалось. Попытки трансплантации стволовых клеток костного мозга не дали желаемых результатов.

Отдельной группой специалистов признается действенным метод восстановления клеточного иммунитета у людей с аутоиммунным вариантом появления болезни за счет снижения доз иммунодепрессантов. Иногда удается полностью отменить терапию подобными лекарствами.
Прогноз
Для мультифокальной прогрессирующей лейкоэнцефалопатии характерно неуклонное усугубление клинической картины – неврологическая симптоматика утяжеляется, вплоть до появления комы.
В настоящее время заболевание признается специалистами неизлечимым. Продолжительность жизни составляет при острой форме не более 10-12 месяцев от момента постановки диагноза.

Прогноз может считаться относительно благоприятным при своевременном распознавании патологии, принятии адекватных лечебных мер – подъем иммунитета, мощная противовирусная терапия.
На прогноз оказывают влияние факторы:
- возраст;
- исходное состояние его здоровья;
- сопутствующие заболевания;
- доступность специализированной медицинской помощи;
- квалификация врача, занимающегося лечением;
- эффективность проводимой терапии и реакция на нее иммунной системы человека.
Способы профилактики
Поскольку окончательно причины развития и механизм формирования мультифокальной лейкоэнцефалопатии специалистами не установлены, то меры профилактики рассматриваются ими с учетом общей направленности предупреждения инфекционных патологий:

- предупреждение инфицирования ВИЧ;
- отказ от употребления наркотических средств;
- приверженность одному сексуальному партнеру;
- применение мер барьерной контрацепции;
- правильное питание – преобладание в рационе различных овощей, а также фруктов;
- прием витаминных комплексов;
- отказ от постоянных физических нагрузок;
- контроль состояния здоровья – необходимо обращаться за медицинской помощью при малейшем ухудшении самочувствия;
- прохождение профилактических осмотров, с обследованием центральной нервной системы.
Меры профилактики должны осуществляться и медицинскими работниками – острожное проведение терапии аутоиммунных заболеваний, а также мониторинг неврологической симптоматики у больных, получающих иммуноподавляющие медикаменты.
Лейкоэнцефалопатия головного мозга может поразить человека любого возраста. Чаще всего возникновение и развитие этой болезни связывают со стабильно повышенным давлением, эпизодами кислородного голодания и распространением полиомавируса.

Лекарственных препаратов, способных остановить развитие заболевания, в настоящее время не существует.
Описание
Лейкоэнцефалопатия – заболевание, характеризующееся стойким разрушением в головном мозге белого вещества. Болезнь развивается быстро и практически всегда приводит к летальному исходу.
Патология впервые описана Людвигом Бинсвангером в 1964 г., поэтому иногда ее называют болезнью Бинсвангера.
Причины
Принято выделять 3 основные причины, приводящие к лейконэнцефалопатии. Это гипоксия, стабильно высокое давление и вирусы. Провоцируют ее возникновение следующие заболевания и состояния:
- эндокринные нарушения;
- гипертония;
- атеросклероз;
- злокачественные опухоли;
- туберкулез;
- ВИЧ и СПИД;
- патологии позвоночника;
- генетический фактор;
- вредные привычки;
- родовая травма;
- прием препаратов, снижающих иммунную реакцию организма.
Провоцирующее действие вредоносных факторов ведет к демиелинизации пучков нервных волокон. Белое вещество уменьшается в объеме, размягчается, изменяет структуру. В нем появляются кровоизлияния, очаги поражения, кисты.

Часто демиелинизацию вызывают полиомавирусы. В неактивном состоянии они присутствуют в жизни человека постоянно, сохраняясь в почках, костном мозге, селезенке. Ослабление иммунитета приводит к активизации вирусов. Лейкоциты переносят их в центральную нервную систему, где они находят благоприятную среду в мозге, поселяются в нем и разрушают его.
Обычно необратимым изменениям подвергается только белое вещество. Однако есть данные и о том, что, вероятно, перивентрикулярный вид лейкоэнцефалопатии ведет также к поражению серого вещества.
Классификация
Определение основной причины патологии и характера ее течения позволяет выделять несколько типов лейкоэнцефалопатии.
Основной причиной появления и развития мелкоочаговой лейкоэнцефалопатии сосудистого генеза является поражение сосудов мозга, вызванное гипертонией, травмами, появлением атеросклеротических бляшек, эндокринными заболеваниями, болезнями позвоночника. Кровообращение нарушается из-за сгущения крови и закупорки сосудов. Ухудшающим состояние фактором является алкоголизм и ожирение. Считается, что болезнь развивается при наличии отягчающих наследственных факторов.
Данную патологию называют также прогрессирующей сосудистой лейкоэнцефалопатией. Сначала появляются небольшие очаги поражения сосудов, потом они увеличиваются в размерах, вызывая ухудшение состояния больного. С течением времени нарастают признаки патологии, заметные окружающим. Ухудшается память, снижается интеллект, возникают психоэмоциональные расстройства.
Больной жалуется на тошноту, головную боль, постоянную усталость. Сосудистая мелкоочаговая энцефалопатия характеризуется скачками давления. Человек не может глотать, с трудом пережевывает пищу. Появляется тремор, отличающий болезнь Паркинсона. Утрачивается способность контролировать процессы мочеиспускания и дефекации.
Очаговая энцефалопатия сосудистого генеза регистрируется в основном у мужчин после 55 лет. Ранее данное нарушение было включено в список МКБ, но в дальнейшем его исключили.
Главной особенностью этого типа нарушения считается появление большого количества очагов повреждения. Вызывают воспаление полиомавирус человека 2 (JC polyomavirus). Он обнаруживается у 80% жителей Земли. В скрытом состоянии живет в организме несколько лет, но при ослаблении иммунитета активируется и, попадая в ЦНС, вызывает воспаление.
Провоцирующими заболевание факторами являются СПИД, ВИЧ-инфицирование, длительное применение иммунодепрессантов и лекарств, предназначенных для лечения онкологических заболеваний. Прогрессирующая мультифокальная энцефалопатия диагностируется у половины пациентов со СПИДом и 5% людей с ВИЧ-инфекцией.

Поражение часто имеет асимметричный характер. Признаками ПМЛ являются параличи, парезы, ригидность мышц, тремор, напоминающий болезнь Паркинсона. Лицо приобретает вид маски. Возможна потеря зрения. Проявляются тяжелые когнитивные нарушения, снижение внимания.
Мультифокальная лейкоэнцефалопатия не лечится. Для улучшения состояния больного убирают препараты, подавляющие иммунитет. Если заболевание вызвано пересадкой органа, он подлежит удалению.
Лейкопатию головного мозга у ребенка вызывает гипоксия, возникшая при родах. Инструментальные методы диагностики позволяют увидеть участки гибели ткани, преимущественно рядом с мозговыми желудочками. Перивентрикулярные волокна несут ответственность за двигательную активность, и их поражение ведет к детскому церебральному параличу. Очаги поражения возникают симметрично, в особо тяжелых случаях обнаруживаются во всех центральных зонах мозга. Поражение характеризуется прохождением 3 стадий:
- возникновение;
- развитие, приводящее к структурным изменениям;
- образование кисты или рубца.
Перивентрикулярная лейкоэнцефалопатия характеризуется 3 степенями заболевания. Легкая степень характеризуется незначительной выраженностью симптомов. Обычно они проходят через неделю после рождения. Для средней степени характерно повышение внутричерепного давления, возникают судороги. При тяжелой ребенок находится в коме.
Симптомы появляются не сразу, некоторые из них можно заметить только через 6 месяцев после рождения ребенка. Чаще всего обращают на себя внимание парезы и парализация. Наблюдается косоглазие, заторможенность, гиперактивность.
Лечение включает массаж, физиопроцедуры, специальные комплексы упражнений.
Основной причиной этого заболевания являются мутации генов, подавляющие белковый синтез. Чаще всего появляется у детей, преимущественно в возрасте от двух до шести лет. К провоцирующим факторам относят сильное психическое напряжение, вызванное травмой или тяжелой болезнью.
Для заболевания характерны парезы, судороги, слабость и ригидность мышц, вялость, нарушения мышления. У грудничков возникают проблемы с сосанием, часто появляется рвота, температура, признаки сильного возбуждения. Ночью возможны случаи апноэ. У женщин нарушается работа яичников, возникает гормональный дисбаланс. В тяжелом состоянии больной впадает в кому. Исследование показывает, что в таком состоянии возможно полное исчезновение белого вещества, остается только кора и стенки желудочков.
Симптомы
Заболевание развивается в большинстве случаев достаточно быстро. Сначала обращает на себя внимание рассеянность, эмоциональная лабильность, безразличие, склонность к депрессии, появление фобий. Больной теряет способность произносить слова, концентрировать и переключать внимание, быстро утомляется, не может проанализировать даже обычные события дня, забывает имена родственников.
Прогрессирующая болезнь приводит к нарушениям сна, раздражительности, нарастанию тонуса мышц, возникновению непроизвольных движений головы, глаз. У больного нарушается походка.
На следующей стадии отмечается нарушение движений, глотания, замедление выполнения всех действий, парализация, потеря чувствительности, онемение, тремор, эпилептические приступы. Ухудшаются когнитивные способности, развивается слабоумие. Возможна потеря речи. Резкое ухудшение зрения может привести к слепоте. Часто люди страдают от недержания мочи, кала.
Диагностика
Консультация невропатолога и инфекциониста необходима при малейшем подозрении на энцефалопатию любого происхождения.
В обязательном порядке назначается электроэнцефалография – она позволяет определить электрическую активность головного мозга, обнаружить признаки и очаги судорожной активности. Магнитно-резонансная томография предоставит точную информацию о сосудах, локализации очагов повреждения, их количестве, особенностях. Практически всем больным назначается биопсия – берут пробу мозговой ткани. Биопроба используется в проведении ПЦР и позволяет обнаружить вирус. Обнаружить белок в ликворе позволяет люмбальная пункция.

В качестве одной из диагностических мер проводится консультация у психиатра. Он уточняет психические нарушения больного с помощью нейропсихологического тестирования.
Из лабораторных исследований делают общий анализ крови, пробу на наркотические и токсические вещества.
Лечение
На сегодняшний момент не существует средства, позволяющего предотвратить разрушение белого вещества ЦНС. Основная причина – невозможность повлиять на воспаление. Лекарства не проникают сквозь гематоэнцефалический барьер (естественное препятствие между мозговой тканью и кровью).
Назначаемая терапия имеет комплексный поддерживающий характер. Ее целями являются замедление скорости развития заболевания, нормализация психоэмоционального состояния человека, снятие симптомов:
- Лекарства, стимулирующие и нормализующие кровообращение, – Актовегин, Кавинтон.
- Ноотропные средства – Ноотропил, Пантогам, Церебролизин, Пирацетам.
- Препараты, предназначенные для защиты сосудов, — Курантил, Циннаризин, Плавикс.
- Средства для защиты от вирусов – Ацикловир, Кипферон, Циклоферон.
- Лекарственные средства, содержащие стероидные гормоны, – Дексаметазон.
- Препараты, улучшающие свертываемость крови, – Гепарин, Фрагмин.
- Антидепрессанты – Флувал, Прозак, Флунисан.
- Витаминные комплексы с витаминами A, B, Е.
- Препараты, способные повысить сопротивляемость организма к вредному воздействию окружающей среды, — экстракт алоэ, женьшеневые препараты.
Лечение включает гомеопатические медикаменты, лекарства на основе трав. Дополнительно проводится массаж, преимущественно воротниковой зоны, физиотерапевтические методы, рефлексотерапия, иглоукалывание.
Прогноз
Лейкоэнцефалопатия не лечится. Сколько живут люди, у которых выявлена эта патология, зависит от особенностей ее течения и соблюдения врачебных назначений. Постоянный прием предписанных лекарств, выполнение профилактических мер, осуществление физиотерапевтического лечения продлевают жизнь больного до полутора лет с момента возникновения первых симптомов.
Без лекарственной поддержки срок жизни составляет шесть месяцев. Отсутствие своевременного и правильного лечения остро развивающегося заболевания сокращает прогноз жизни до одного месяца.
Профилактика
С учетом того, что лейкоэнцефалопатия возникает из-за повышенного давления и гипоксии, основные меры профилактики направлены на предотвращение обострения этих факторов. Рекомендуется нормализовать вес, заниматься спортом, укреплять иммунитет, не допускать чрезмерных физических и эмоциональных нагрузок, соблюдать режим дня, применять назначенные лекарственные препараты. Для недопущения заражения СПИДом следует избегать случайных половых связей.
Уменьшая риск возникновения гипертонии, сахарного диабета, ВИЧ-инфекции, человек тем самым снизит вероятность развития энцефалопатии.
Современная медицина позволяет установить точный диагноз, выявить причины лейкоэнцефалопатии, однако не в ее силах пока остановить развитие этого заболевания и предотвратить его появление. Большинство современных лекарств помогает ненадолго облегчить состояние больного, снять некоторые симптомы. Однако их применение оправданно, т. к. они позволяют человеку прожить еще несколько лет.
Читайте также:


