На нервной почве на спине защемило нерв
Содержание
- Остеохондроз: симптомы
- Стадии остеохондроза
- Остеохондроз — откуда он появляется?
- Остеохондроз и психосоматика
- Остеохондроз шейного отдела
- Остеохондроз грудного отдела
- Остеохондроз поясничного отдела
Заболевания позвоночника — актуальная проблема современной медицины. Некоторые современные медики и психологи утверждают, что, как и другие болезни, они могут проявляться на нервной почве вследствие стресса. Не последнее место в этом списке занимает и весьма распространенный в наши дни остеохондроз. Это нарушение функций опорно-двигательного аппарата вызвано поражением межсуставного хряща, на фоне чего формируются его различные патологии, в частности, ущемление седалищного нерва в поясничном отделе позвоночника. Каковы же причины этих нарушений? Что может помочь больному остеохондрозом вести нормальную активную жизнь?
Остеохондроз: симптомы

Остеохондрозом называют процесс нарушения структуры хрящевой ткани позвоночника. В хряще начинаются дистрофические процессы, следствие их — воспаление, поражающее межпозвоночные диски. С возрастом хрящ утрачивает гибкость, а дистрофические процессы, ведущие к остеохондрозу, ухудшают подвижность позвоночника, хрящи уплощаются, вызывая защемление нерва, позвоночные диски сдвигаются между собой. В совсем уж запущенных случаях при отсутствии лечения больному становится сложно передвигаться по причине сильной боли и потому, что защемление нерва позвоночными дисками нарушает крупную моторику.
При заболевании поясничного отдела основным симптомом можно считать нарушение функций седалищного нерва. Защемление нерва происходит из-за уплотнения позвоночных дисков. Диагностировать этот процесс может врач-невропатолог.
Стадии остеохондроза

Современная медицина предполагает 4 стадии развития этого заболевания позвоночника.
- Никакими ощутимыми изменениями не сопровождается. Больного только начинает беспокоить дискомфорт и периодически возникающие боли в области спины, которые затем на какое-то время проходят.
- Вследствие патологических изменений в хрящевой ткани расстояние между позвонковыми дисками сокращается. В области поясницы возможно ущемление седалищного нерва, поэтому боли усиливаются, приобретая систематический характер.
- На этой стадии происходит значительная деформация позвоночника, может возникнуть такое осложнение, как межпозвоночная грыжа, которую вызывает усилившееся давление между позвоночными дисками. Фрагменты диска под давлением начинают выпирать в позвоночный канал, что может вызвать защемление нерва. В запущенных случаях исправить ситуации поможет только хирургическое вмешательство. Еще одним осложнением может стать ишиас — пояснично-крестцовый радикулит.
- Костная ткань разрастается, существенно уменьшая подвижность позвоночника. Появляется деформирующий спондилоартроз. Любые, даже несложные движения причиняют сильную боль. На этой стадии болезни обычно присваивается инвалидность.
Остеохондроз — откуда он появляется?

Причины возникновения заболевания можно поделить на 2 типа:
- экзогенные (внешние);
- эндогенные (внутренние).
Внутренние причины кроются в неправильном внутриутробном развитии, могут обосновываться генетической предрасположенностью или же связаны с возрастными изменениями хряща.
Среди внешних причин — неправильная осанка, сидячая работа, способная вызвать ущемление седалищного нерва, лишний вес, который создает нагрузку на позвоночный столб, различные инфекции, гормональные нарушения, искривления позвоночника — любое неправильное распределение нагрузки на опорно-двигательный аппарат.
Раньше развитие этой болезни напрямую связывали с преклонным возрастом больного, объясняя это тем, что с возрастом нарушается подвижность позвоночного хряща. Однако сейчас множество случаев остеохондроза выявлено и у молодых людей. Следовательно, причина несколько глубже.
Все органы и системы человеческого организма напрямую зависят от качества работы нервной системы. И многие заболевания могут возникать на нервной почве. В медицине подобными случаями занимается отдельное направление этой науки — психосоматика. Многие болезни, как утверждает психосоматическая медицина, проявляются на почве различных психологических процессов больного, стрессов, психологических несоответствий и расстройств. Ведь наш организм отличается очень тонкой сложной системой взаимосвязей и немедленно реагирует на любые факторы, нарушающие их гармонию. Поэтому существует мнение, что еще одной немаловажной причиной появления такого заболевания как остеохондроз может быть нервное напряжение, хотя на первый взгляд сложно соотнести стресс и возникновение остеохондроза на нервной почве.
На фоне сильного стресса возможны мышечные спазмы. Спазм приводит к нарушению кровоснабжения и питания тканей. В тканях развиваются обменно-дистрофические процессы, которые и приводят к поражению остеохондрозом хрящевой ткани. В связи со спазмами мышц позвоночного отдела может происходить защемление нерва, что, в свою очередь, приводит к сильной боли в области спины.
Остеохондроз и психосоматика

Некоторые терапевты и психологи, сторонники психосоматической теории, делят причины остеохондроза в зависимости от его очага.
Напрасные, слишком сильные волевые усилия, которые прикладывает человек, стремясь к достижению цели, нервные расстройства, связанные с самооценкой, напряжение ввиду возникающих препятствий и трудностей способствует тому, что у больного на нервной почве развивается шейно-плечевая невралгия или проблемы с шейным отделом позвоночника. Например, защемление нерва в шейном отделе.
Грудной отдел позвоночника более явно реагирует на эмоциональные переживания человека. Грусть, внутренняя тяжесть и отчаяние как бы сгибают человека под своей тяжестью. Возникающие при этом боли и мышечные напряжения, которые чаще всего классифицируются врачами как ревматические, появляются как раз ввиду психоэмоциональной нагрузки. Неуверенность в себе может спровоцировать искривление осанки, сутулость, что в случае осложнений приводит к защемлению нерва в позвоночном отделе. Связь этих 2-х фактов часто можно проследить на примере подростков — у тех из них, кто лишен социальной поддержки групп сверстников, сутулость развивается чаще, чем у уверенных в себе и не закомплексованных детей.
Чрезмерный груз бытовых и семейных проблем, в попытках справиться с которыми человек намеренно выпрямляется, искусственно напрягая спину, — одна из возможных причин защемления нерва и болевых ощущений. Чаще это женщины или же люди, изо всех сил стремящиеся соответствовать тем завышенным требованиям, которые окружающие предъявляют к ним.
Некоторые психологи приписывают защемление нерва поясничного отдела состоянию фрустрации — неудовлетворенным ожиданиям, несоответствию желаемого и действительного, возможностей и потребностей. Для мужчин в числе этих причин может оказаться их, зачастую надуманная, мужская несостоятельность.
Снять психологическое и физическое напряжение людям, страдающим начальными стадиями этого заболевания позвоночника, помогут методы, перечисленные ниже.
В качестве медикаментозного лечения подойдут обезболивающие средства, антигистаминные препараты. Если имеется защемление седалищного нерва, хороший эффект дадут массаж и физиотерапия.
Нервные окончания, выходящие из спинного мозга, могут защемляться позвонками, образовавшимися грыжами, воспаленными мышцами, опухолями. Это всегда вызывает сильные болезненные ощущения, выражающиеся жгучей болью.

При множестве видов защемления в спине наиболее часто защемляется седалищный нерв и поражается шейный.
Когда происходит защемление нерва в пояснице, боль ощущается в разных местах, немеют некоторые мышцы.
Локализация защемления вызывает определенные болезненные симптомы, по которым определяется заболевание, причины его возникновения:
- Когда от защемления страдает нерв седалищный, больной испытывает жгучую и покалывающую боль, отдающую в ногу , иногда стреляющую. Когда нерв воспаляется – это радикулит . Причиной могут быть межпозвоночная грыжа , воздействие остеохондроза .
- Когда защемлен шейный нерв, происходит напряженность мышц во всей шее. Болевой синдром усиливается при наклонах , поворотах головы, длительном ее держании в напряжении. Симптомы могут усиливаться ночью, при кашле, чихании, переохлаждении.
Разберемся, как болит спина при защемлении нерва. Чаще всего жгучая боль в пояснице возникает неожиданно, отдавая в спину.
Это приводит к защитной реакции организма, мгновенно мышцы поражает спазм. Приступ может держаться несколько минут, иногда суток.
Нервные окончания могут защемляться из-за патологии хрящей дисков, когда позвонки начинают касаться, уменьшая зазор в результате обострения остеохондроза.
Возникающие мышечные спазмы защемляют кровеносные сосудики, ухудшается питание кровью не только мозга, но и внутренних органов.
Когда такой процесс длится долго, поясничный нерв воспаляется, нервные окончания отмирают, пропадает чувствительность некоторых участков тела, кожи.
Существуют и другие причины:
- Резкие движения.
- Слишком большая нагрузка на позвоночник.
- Травмы, падения , переломы.
- Врожденные патологии позвоночника, приобретенные.
- Сбои в сфере гормональной.
- Инфекционные болезни.
- Избыточный вес.
Когда защемило нерв в пояснице, не следует заниматься самолечением, своевременное обращение к врачу поможет правильному лечению, ускорит процесс выздоровления. Для постановки правильного диагноза прибегают к МРТ, делают рентген.
В качестве лечения назначают процедуры, снимающие мышечные спазмы:
- Иглоукалывание , тибетский массаж – устраняют болевой синдром.
- Мануальная терапия – освобождает защемленные корешки, восстанавливают нужное положение дисков.
Начиная лечение, в первую очередь, устраняют болевой синдром. Существует большой арсенал обезболивающих медикаментов при защемлении нерва в пояснице.
В основном применяют противовоспалительные нестероидные лекарства в виде уколов, таблеток мазей. Хорошо помогают УВЧ, электрофорез .
Больной должен соблюдать постельный режим, желательно, чтобы кровать имела твердую поверхность. Следует соблюдать диету. После острого периода заболевания обычно назначают массаж , лечебную гимнастику под руководством специалиста.

Разберемся, может ли от нервов болеть спина? Существует связь между нервными потрясениями и здоровьем спины.
Душевное страдание приводит к зажиму позвонков, прибавляется боль физическая.
Как появляется боль в спине на нервной почве? Из-за подавленного состояния человеку хочется спрятаться, закрыть свое сердце.
Он опускает плечи, спина сутулится, зажимаются все мышцы. Такая реакция на стресс заложена в нас природой.
Если неприятности длятся долго, мышцы становятся жесткими, могут пережать сосуды, нервные окончания. В результате получается, что болит спина от нервов.
Выход один – следует расслабиться, чтобы мышцы запомнили свое нормальное состояние.
Человек расслабил мышцы, расправил плечи, автоматически исправляется осанка, настроение повышается. Стоит убедить себя, что все это временные трудности, и мышцы начинают размягчаться. Преодолевая стресс, человек становится стройнее, прекраснее.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)


Наш эксперт – врач-невролог, кандидат медицинских наук Михаил Борисов.
Врачи знают, что сами по себе остеохондроз, грыжи и протрузии межпозвонковых дисков, заметные на снимках МРТ, ещё не причина для появления боли. Чаще всего в этом случае имеет место ещё и определённый психологический дискомфорт.
Не бесите его!

Замкнутый круг
Длительные переживания со знаком минус – это отнюдь не нечто эфемерное, что отражается только на душевном состоянии, но и вполне реальная физическая угроза. А главной мишенью хронического стресса являются мышцы. Если в здоровом состоянии они напрягаются только для совершения физических усилий, то у человека, погрязшего в негативных эмоциях, они остаются перенапряжёнными и жёсткими столько, сколько продолжается стресс. Если его воздействие долговременно, то со временем мышцы теряют эластичность и даже в спокойном состоянии остаются жёсткими, сжатыми. При этом они сдавливают нервы и сосуды, отчего ухудшаются кровообращение и питание тканей. И возникает хроническая, так называемая стрессовая боль в спине.
Находясь в длительном стрессе, человек часто перестаёт контролировать своё мышечное напряжение и словно бы теряет навык расслабляться. Это становится заметно даже внешне. Втянутая в плечи шея, согнутая спина, шаркающая походка – ведь именно так зачастую выглядят люди, которых скрутила беда. Неправильный двигательный стереотип, заставляющий человека принимать и сохранять нефизиологичные позы, ведёт к ещё большим перегрузкам мышц. А от этого ещё ощутимее боль. Ну а сильная боль, в свою очередь, приводит к ещё большему перенапряжению мышц. Замкнутый круг…
Когда не хватает радости
Затянувшаяся болезнь, проблемы на работе и в личной жизни, хроническая усталость и постоянный недосып – любая из этих причин может привести к стрессу. А длительное эмоциональное напряжение и депрессия нарушают выработку гормона удовольствия серотонина, что не только ухудшает настроение, но и понижает болевой порог. В этом случае даже небольшую боль пациенты ощущают как существенную. А сам стресс становится спусковым крючком для возникновения боли.

На этом фоне могут возникать психалгии (психогенные боли в спине), которые часто являются признаком скрытой депрессии. Такие боли могут и без лечения полностью исчезнуть на фоне положительных эмоций, но потом вновь обостряются под воздействием новых стрессов. Чтобы разорвать этот порочный круг, пациентам с хроническими болями, причины которых невозможно определить, назначают антидепрессанты (препараты, влияющие на выработку серотонина). Однако самолечение этими препаратами недопустимо. Помимо лекарств также может применяться гипноз, различные методики релаксации, тренинги и др.
Что поможет побороть стресс
- Дыхательная гимнастика
Чтобы успокоиться, дышать нужно не грудью, а животом – так, чтобы грудная клетка оставалась неподвижной. Выдох, при котором происходит максимальное расслабление, должен быть вдвое длиннее вдоха. Это поможет снизить возбуждение нервных центров. В этом плане очень эффективны занятия йогой.

- Физическая активность
Спорт помогает сжечь лишний адреналин. А уже через 30–40 минут занятий в организме начинают выделяться гормоны радости эндорфины. Для этого подойдёт любой фитнес и даже простая прогулка на свежем воздухе.
- Водные процедуры
Ванна с аромомаслами, сауна, баня или хотя бы обычный душ помогут очистить тело от загрязнений, а душу – от негативных эмоций.
- Соблюдение режима
Ежедневный 8‑часовой сон обязателен. Да и перетруждаться тоже вредно.
- Отказ от вредных привычек
Прежде всего от избыточного употребления алкоголя, а также от курения и вредной пищи (фастфуда, например).
- Диета, обогащённая магнием
Полезны какао, шоколад, орехи, семена тыквы, подсолнечника и льна. Такая еда может считаться антистрессовой.
- Положительные эмоции
Подойдёт всё, что доставляет удовольствие: хобби, общение с детьми и животными, путешествия, чтение, музыка, танцы, секс.
- Работа над собой
Стрессоустойчивость можно развить в себе самостоятельно. Медитируйте. Контролируйте эмоции, старайтесь не раздражаться. Научитесь переключать своё внимание с негативных аспектов, ищите во всём хорошую сторону. Больше улыбайтесь и радуйтесь. Будьте благодарны. Отмечайте даже маленькие положительные моменты и фокусируйте внимание на них.
- Натуральные успокоительные средства
Хорошо помогают расслабиться отвар корня валерианы или травы пустырника, ягоды боярышника, цветы пиона, вербена.

Важно
Признаки стрессовой боли в спине
- Боль в позвоночнике, возникающая в разных местах.
- Мышечная боль и наличие болезненных точек в мышцах.
- Бессонница и астения (повышенная усталость).
Также боль может быть вызвана серьёзным заболеванием (например, опухолью позвоночника). Поэтому прежде всего нужно пройти обследование.
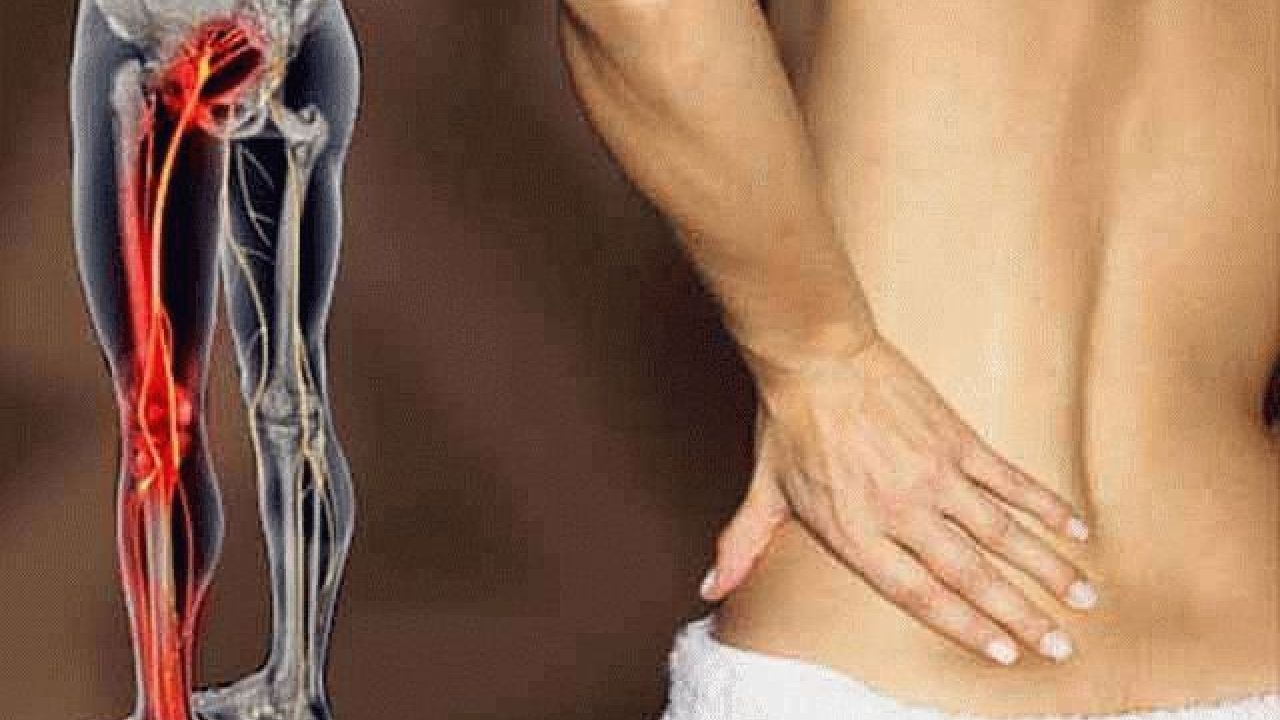
Любое защемление нерва в пояснице дает выраженный болевой синдром, сопровождающийся неврологическими признаками неблагополучия со здоровьем. Это онемение, парестезии, мышечная слабость, судороги и т.д. Нервное защемление в пояснице приводит к временной нетрудоспособности, поскольку пациент утрачивает возможность наклоняться, сгибать и разгибать туловище, выполнять некоторые другие движения. На весь период лечения показано ограничение физических нагрузок. В первые дни после защемления корешкового нерва в пояснице показан строгий постельный режим без оказываемого мышечного напряжения на пораженную область.
Соответственно, при появлении соответствующих клинических симптомов защемления нерва в пояснице для лечения следует обратиться на прием к врачу. Доктор предоставит лист временной нетрудоспособности, что позволит дать отдых спине и исключить вероятность развития неприятных осложнений. Нельзя продолжать ходить на работу и выполнять свои привычные домашние дела. Сразу же после защемления необходимо обеспечить полный физический покой поясничному отделу позвоночника. Важно понимать, что длительная компрессия нервного волокна нарушает его трофику и может привести к атрофии. В результате этого будет нарушена иннервации большого участка тела. В ряде случаев это становится причиной нарушения функции кишечника и мочевого пузыря.
Защемление корешкового нерва в пояснице может быть обусловлено дегенеративными дистрофическими изменениями в позвоночнике. В молодом возрасте часто причиной становится смещение тела позвонка, рубцовая деформация связочного аппарата, компрессионный перелом позвонка и т.д.
Корешковое защемление в пояснице может давать сопутствующие клинические симптомы, указывающие на развитие патологий в тех органах и системах человеческого тела, за иннервацию которых отвечает пораженный корешок. Предлагаем узнать, за что и какие поясничные корешковые нервы отвечают:
- L1 и L2 отвечает за иннервацию аппендикса и слепой кишки, брюшной полости и верхней части бедра (при его поражении развиваются грыжи белой линии живота, могут возникать длительные спастические или атонические запоры, сменяющиеся диареей, воспаление толстого кишечника);
- L3 и его ответвления иннервацию половые органы, область колена и мочевой пузырь (провоцирует развитие синдрома гиперактивности мочевого пузыря, у женщин может возникать недержание мочи, у мужчин - импотенция, боли в коленях);
- L4 отвечает за правильное функционирование сосудов и мышц голени и стопы, предстательной железы у мужчин (при компрессии этого корешка возникают острые боли в голенях и стопах, развивается варикозное расширение вен нижних конечностей, может присутствовать ишиас, люмбалгия, в тяжелых случаях наблюдается длительная задержка мочеиспускания);
- L5 иннервирует голени, пальцы ног и стопы, (при повреждении могут развиваться стойкие отёки, острые постоянные боли в лодыжках, постепенно формируется плоскостопие за счет снижения тонуса мышечного свода стопы).
Еще одна вероятная опасность защемления корешкового нерва в пояснице заключается в том, что ответвления участвуют в формировании пояснично-крестцового и копчикового нервного сплетения. Они обеспечивают функциональность всей нижней части тела. При поражении корешкового нерва возникает плексопатия, воспаление нервного сплетения. Частично выпадают инновационные функции.
Причины защемления корешков в области поясницы
Защемление корешков в пояснице возникает в силу негативного действия разных факторов. Чтобы понять механизм патологического изменения, предлагаем ознакомиться со строением позвоночного столба:
- в поясничном отделе находится пять позвонков;
- между ними располагаются межпозвоночные хрящевые диски, обеспечивающие равномерное распределение амортизационной нагрузки при движениях и защищающие корешковые нервы от компрессии;
- между собой позвонки соединяются с помощью фасеточных и дугоотросчатых межпозвоночных суставов (они покрыты хрящевой суставной капсулой);
- стабильность позвонков обеспечивается хрящевым диском и связочным аппаратом, включающим в себя короткие межпозвонковые и длинные продольные связки);
- тела позвонков вместе с дугообразными отростками формируют внутреннее овальное отверстие;
- все вместе позвонки и межпозвоночные диски формируют спинномозговой канал;
- внутри него располагается спиной мозг, который при помощи ликвора через овальное отверстие в затылочной кости черепной коробки передает нервный импульс к структурам голоного мозга и обратно к частям тела;
- от спинного мозга отходят парные корешковые нервы, которые выходят через фораминальные отверстия в боковых частях тел позвонков.
В дальнейшем корешковые нервы разветвляются. Часть их них участвует в формировании поясничного, крестцового и копчикового нервных сплетений. Другие формируют седалищный, бедренный и другие крупные нервы.
Защемление в области поясницы может происходить на разных уровнях (дуральные оболочки, фораминальные отверстия, места разветвлений, точки входа и выхода из нервных сплетений. Основные причины, провоцирующие защемление корешкового нерва в пояснице – это:
- дегенеративные дистрофические изменения в хрящевой ткани межпозвоночных дисков (остеохондроз и его осложнения в виде протрузии, экструзии и грыжи диска);
- воспалительные процессы в области позвоночника и паравертебральных тканей (миозит, тендинит, артрит межпозвоночных суставов, болезнь Бехтерева, подагра, системная красная волчанка, неврит, радикулит, полиомиелит, клещевой энцефалит и т.д.);
- рост доброкачественных и злокачественных опухолей в месте расположения корешковых нервов и их ответвлений;
- отеки мягких тканей (могут быть геморрагическими, возникающими после травматического воздействия, застойные с выпотом лимфатической жидкости, серозными и т.д.);
- травматическое воздействие (переломы тела и остистых отростков позвонков, трещины, разрывы и растяжения связочной и сухожильной ткани, вывих или подвывих позвонка);
- нарушение осанки и искривление позвоночника, в том числе и сопряженное с перекосом костей таза;
- неправильная постановка стопы (полая стопа, косолапость или плоскостопие);
- внешние факторы негативного влияния (сдавливание, удары, низкая температура воздуха);
- смещение тел позвонков относительно центральной оси (спондилолистез в виде ретролистеза и антелистеза);
- стеноз спинномозгового канала аза счет образования остеофитов, анкилоза и т.д.
С высокой долей вероятности защемление корешкового нерва в пояснице могут спровоцировать следующие факторы риска:
- избыточная масса тела, создающая повышенную нагрузку на межпозвоночные хрящевые диски;
- неправильная осанка и привычка сутулиться;
- ведение малоподвижного образа жизни с преимущественно сидячим типом работы и без регулярных физических нагрузок на мышечный каркас спины;
- тяжелый физический труд, связанный с подъемом тяжестей и их переносом;
- курение и употребление алкогольных напитков – провоцирует нарушение процесса микроциркуляции крови и лимфатической жидкости, что влечёт за собой преждевременное разрушение хрящевой ткани межпозвоночных дисков;
- неправильный выбор обуви и одежды;
- неправильная организация спального и рабочего места.
Исключать все возможные причины и факторы риска следует на этапе диагностики. К моменту начала лечения действие патогенных факторов должно быть полностью исключено.
Симптомы и признаки защемления нерва в пояснице
Защемление нерва в пояснице – это боль, которая отличается высокой степенью интенсивности. Она может быть жгучей, простреливающей, пульсирующей. Если при защемлении нерва в пояснице боль отдает в область паха, то нужно исключать вероятность поражения органов брюшной полости и малого таза.
Защемление в пояснице отдает в ногу в том случае, если поражается седалищный или бедренный нервы. Эти патологии часто провоцируются вторичными мышечными спазмами, возникающими на фоне развития приступа остеохондроза.
Первые признаки защемления нерва в пояснице обычно появляются сразу же после воздействия провокационного фактора. Это может быть подъем тяжести, длительное статическое напряжение мышц поясничной зоны, падение, резкое движение и т.д. Постепенно симптомы защемления в пояснице нарастают, становятся нестерпимыми. Нестероидные противовоспалительные препараты, такие как ибуклин, ортофен, кеторол, диклофенак, анальгин, баралгин, не оказывают достаточного обезболивающего воздействия. Поэтому принимать их не стоит. Они не помогут до тех пор, пока не будет устранено давление с корешкового нерва.
Постепенно к боли добавляются неврологические симптомы защемления нерва в пояснице:
- онемение в отдельных участках нижних конечностей, ягодичной области, передней брюшной стенке и т.д.;
- парестезии и ощущение ползающих мурашек;
- нарушение тонуса сосудистой стенки, которое влечет за собой снижение температуры на отдельных участках, за иннервацию которых отвечает пораженный нерв, и бледность кожных покровов;
- мышечная слабость, которая постепенно может переходит в парез и паралич;
- быстрая утомляемость ног при ходьбе;
- нарушение работы кишечника (поносы и диареи, снижение уровня перистальтики);
- нарушение работы мочевого пузыря (гиперфункция, частые позывы к мочеиспусканию или его полное отсутствие в течение нескольких суток).
При появлении подобных симптомов необходимо обратиться на прием к неврологу или вертебрологу. Эти специалисты проведут осмотр, поставят предварительный диагноз и назначат лечение. Для диагностики используется рентгенографический снимок и МРТ поясничного отдела позвоночника, УЗИ внутренних органов брюшной полости и малого таза.
Что делать, чем и как лечить защемление
Первое, что делать при защемлении нерва в пояснице – отказаться от продолжения тех действий, которые его спровоцировали. Важно понимать, что продолжение работы или занятий спортом может привести к печальному результату. Следующее, что делать при защемлении в пояснице – лечь на спину на твердую ровную поверхность. Затем нужно попытаться расслабить напряженные мышцы.
Существует несколько способов того, как снять защемление в пояснице в домашних условиях. Первый – применять некоторые гимнастические упражнения, которые помогают увеличивать промежутки между позвонками, тем самым устраняя компрессию с нервного волокна. Но следует понимать, что перед тем, как лечить защемление нерва в пояснице с помощью гимнастики, необходимо исключить возможное смещение тела позвонка или его вывих. В таких ситуациях помощь может быть оказана только остеопатом или мануальным терапевтом.
Прежде чем лечить защемление в пояснице нужно исключить вероятность компрессионного перелома, особенно у пожилых людей, у которых высок риск развития остеопороза. У молодых людей рентгенографический снимок необходим в случае падения, ДТП, ушиба, ранения в области позвоночного столба.
Лечение защемления нерва в пояснице
Стандартная схема лечения защемления нерва в пояснице включает в себя:
- постельный режим и обеспечение полного физического покоя поясничного отдела позвоночника в течение первых 5-7 дней;
- затем назначается курс лечебной гимнастики, физиотерапии, массажа;
- для купирования острого болевого синдрома назначаются нестероидные противовоспалительные препараты в виде внутримышечных инъекций;
- для восстановления высоты межпозвоночных дисков назначаются хондропротекторы;
- также в схему лечения входят витаминные препараты, сосудорасширяющие и местное применение мазей.
Практически все применяемые лекарственные препараты могут быть исключены. Если использовать для лечения методы мануальной терапии. Они позволяют быстро восстановить нормальное состояние корешкового нерва, исключить его повторную компрессию. Выбор метода лечения всегда остается за пациентов. Но только лечебная гимнастика и кинезиотерапия в сочетании с остеопатией и рефлексотерапией позволяют добиваться полного восстановления позвоночного столба.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:


