Нейробластомой раком симпатической нервной системы

- Причины возникновения
- Виды опухоли
- Развитие опухоли
- Клинические проявления
- Диагностические мероприятия
- Методы лечения
- Прогнозы для пациентов
Причины возникновения
Нейробластома у детей: симптомы и лечение
Однозначная причина развития нейробластомы не установлена. Известно, что у 25–30% детей имеют место наследственные факторы, связанные с мутациями в генах, которые контролируют размножение клеток нервной ткани.
Нейробластома может возникать во время внутриутробного развития, когда в организме ребенка имеются нейробласты. Это клетки, дающие начало нервным структурам. При возникновении в них мутаций на фоне неблагоприятного воздействия внешних факторов нейробласты начинают бесконтрольно делиться, приводя к формированию опухоли.
Виды опухоли
Нейробластомы у детей делят на несколько видов в зависимости от локализации и выраженности изменений в клетках. Основная классификация следующая:
- ретинобластома — поражает сетчатку глаза. Заболевание проявляется нарушениями зрения различной степени выраженности. У ребенка в отсутствие терапии развивается полная слепота. Метастатическое поражение затрагивает структуры головного мозга;
- медуллобластома — наиболее агрессивный тип опухоли, расположенный в структурах центральной нервной системы. Чаще всего локализуется в мозжечке, что делает невозможным проведение хирургического удаления опухолевого узла. Заболевание встречается преимущественно у детей раннего возраста;
- нейрофибросаркома — опухоль забрюшинного пространства. Рано метастазирует в костные структуры и лимфатические узлы брюшной полости;
- симпатобластома характеризуется поражением надпочечников, но может выявляться в брюшной и грудной полости. Приводит к надпочечниковой недостаточности.
Степень дифференцировки, т.е. зрелости клеток влияет на прогноз и выбор терапии. В связи с этим всем пациентам проводят морфологическое исследование опухоли.
Самолечение или использование народных методов при нейробластоме запрещено. Опухоль отличается высокой степенью агрессивности и быстро приводит к метастатическому поражению внутренних органов.
В зависимости от результатов морфологического анализа выделяют следующие типы опухоли:
- ганглионеврому, обладающую максимальной зрелостью клеточных элементов. Заболевание имеет благоприятный прогноз, так как хорошо поддается терапии;
- ганглионейробластома, имеющую среднюю степень зрелости. Эффективность терапии максимальна при раннем начале лечения;
- недифференцированный вариант, характеризующийся плохим прогнозом. Клетки отличаются незрелостью и быстро распространяются по организму.
Вне зависимости от локализации и степени зрелости опухолевого очага нейробластома у детей является показанием для госпитализации ребенка и проведения комплексной терапии.
Развитие опухоли
Нейробластомы характеризуются быстрым прогрессированием. В процессе развития опухоль проходит четыре стадии, которые последовательно сменяют друг друга. На первом этапе роста выявляется один опухолевый узел, который не превышает в диаметре 5 см. Метастатическое поражение внутренних органов и лимфатических структур отсутствует.
Второй этап нейробластомы характеризуется увеличением первичного узла до 10 см. Метастазы отсутствуют. Третья стадия болезни выставляется тогда, когда они выявляются с помощью дополнительных методов исследования или опухоль продолжает расти. Ее принято делить на два подтипа:
- 3А, характеризующуюся поражением только лимфатических узлов при размере первичной опухоли менее 10 см;
- 3В — опухоль больше 10 см, но метастазы отсутствуют.
Стадийность нейробластомы влияет на подбор методов терапии.
Четвертый этап также разделен на две подстадии:
- 4А — появление множественных метастазов во внутренних органах. Размер опухолевого очага при этом не имеет значения;
- 4В — множественные опухолевые узлы любой локализации (головной мозг, структуры средостения и др.).
Эффективность лечебных мероприятий для больного ребенка в каждом случае зависит от этапа развития нейробластомы, а также доступности комплексной онкологической терапии.
Клинические проявления
Нейробластома забрюшинного пространства и других локализаций имеет различные симптомы
Симптомы нейробластомы различаются в зависимости от локализации опухолевого очага. Как правило, на первом этапе роста опухоли жалобы или внешние признаки патологии отсутствуют. У некоторых детей возможно появление болевых ощущений и покраснения кожи в области поражения. Первым симптомом может выступать потеря массы тела.
При локализации опухоли в забрюшинном пространстве она выявляется в виде узла, пальпируемого под кожей. Если новообразование продолжает расти, происходит сдавление позвоночника и спинного мозга. При этом развиваются сильный болевой синдром, нарушения мочеиспускания и дефекации.
Опасная локализация опухолевого узла — структуры средостения. Новообразование приводит к сдавлению трахеи и крупных кровеносных сосудов, вызывая сердечную и дыхательную недостаточность.
Нейробластома сетчатки характеризуется прогрессирующим односторонним снижением остроты зрения. Ребенок при этом жалуется на болевые ощущения и дискомфорт в области глазницы. Возможно развитие синдрома Горнера с опущением верхнего века, уменьшением зрачка и покраснением кожи на половине лица.
При метастатическом поражении внутренних органов клинические проявления определяются локализацией метастаза. У больного при этом отмечаются анемия, общая слабость, склонность к кровотечениям и инфекционным заболеваниям. Поражение надпочечника приводит к снижению артериального давления, учащению пульса и развитию шока.
Диагностические мероприятия
Выявление стадии новообразования требует комплексного обследования
Эффективное лечение возможно при раннем выявлении патологии. В связи с этим большое значение имеет своевременное обращение родителей с ребенком за медицинской помощью. Для обнаружения опухолевого очага используют такие методы, как УЗИ брюшной и грудной полости, рентгенографию, компьютерную и магнитно-резонансную томографию.
Основной метод окончательной постановки диагноза — биопсия новообразования с последующим морфологическим исследованием. Врач изучает строение опухолевой ткани и определяет степень ее дифференцировки.
Методы лечения
План терапии разрабатывается для каждого ребенка индивидуально, в зависимости от имеющихся симптомов, этапа развития новообразования и его локализации. Могут использоваться химиотерапевтические препараты, лучевое воздействие или проводиться хирургические вмешательства. Кроме этого, назначают симптоматическое лечение, направленное на устранение отдельных клинических проявлений.
Радикальная операция позволяет полностью удалить опухолевый очаг. Их проводят на первой или второй стадии нейробластомы. При наличии метастазов или локализации новообразования в глубоких структурах головного мозга оперативное вмешательство неэффективно. Перед и после операции может использоваться химиотерапия.
Выбор методов терапии влияет на выживаемость. В связи с этим лечебные мероприятия выбирает врач-онколог после обследования ребенка.
Химиотерапевтические средства — это класс лекарственных средств, воздействующих на опухолевые клетки. Здоровые ткани не чувствительны к ним, однако при длительной терапии также повреждаются химиопрепаратами.
Лучевая терапия основывается на способности ионизирующего излучения подавлять деление опухолевых клеток и приводить к их разрушению. Используется локальное воздействие, что позволяет снизить вероятность развития побочных эффектов и защитить здоровые ткани. Лучевая терапия является стандартом лечения нейробластомы, расположенной в мозжечке, так как проведение операции в этом случае невозможно.
Прогнозы для пациентов

Причины нейробластомы неизвестны. Однако раннее лечение позволяет добиться выздоровления ребенка
Показатель пятилетней выживаемости при нейробластоме в детском возрасте равен 70–75%. При этом он зависит от этапа роста новообразования — чем он выше, тем чаще отмечаются летальные исходы. Также на прогноз влияет возраст ребенка. Несмотря на то, что патология отличается высокой агрессивностью, дети ранних лет жизни лучше отвечают на проводимую терапию.
Риск рецидива минимальный. Наиболее часто повторный рост опухоли отмечается у больных с поздней постановкой диагноза. Это связано с размерами опухолевого узла и риском наличия метастазов.
Специфической профилактики, позволяющей устранить причину развития нейробластомы не существует. Родителям рекомендуют обеспечить минимальное воздействие негативных факторов на здоровье ребенка.
Нейробластома в детском возрасте характеризуется разнообразными симптомами, что приводит к трудностям в своевременной постановке диагноза. Клинические проявления могут имитировать лейкоз, новообразования из соединительной ткани и другие патологии.
Родителям необходимо всегда обращаться за профессиональной помощью к педиатру или онкологу при выявлении признаков опухоли: быстрая потеря массы тела ребенком, головные боли, появление пальпируемых образований в коже и др. При ранней диагностике нейробластомы проведение операции с удалением опухолевого узла позволяет добиться полного выздоровления и уменьшить риск рецидива в последующем.
Нейробластома – это опухоль, в формировании участвует эмбриональный вид клеток нервного происхождения. Характер у болезни злокачественный. Нейробластома у детей встречается чаще. Локализуется в области надпочечника, забрюшинного пространства, средостения, таза и на шее. Симптомы проявляются в зависимости от поражённого участка. Метастазы проникают в соседние ткани и более отдаленные. Раннее диагностирование повышает шансы на выздоровление.
Характеристика заболевания
Нейробластома представляет недифференцированный злокачественный вид патологии. В её формировании участвует эмбриональная клетка – нейробласт, представляющий собой симпатический нервный росток.
Диагностируется в основном у детей – есть случаи врождённого поражения. Связано это с хромосомной мутацией. Часто выявляемый детский возраст в медицинской практике – от 2 до 5 лет. У подростков и взрослых диагностируется в единичных случаях.
Диагноз часто ставится при наличии лимфогенных и гематогенных метастазов. Метастазные ростки проникают в лимфоузлы, клетки костного мозга, скелетные кости. Печень с кожей и ткани головного мозга поражаются метастазами редко.
Нейробластома способна дифференцировать клетки до формирования ганглионевромы. Есть случаи развития патологии без проявления симптомов, присутствует вероятность регрессии или мутация в доброкачественное новообразование. Онкология развивается стремительно, рано возникают метастазы.
Болезнь лечат онколог, эндокринолог, пульмонолог и другие специалисты.
Причины развития опухоли
Причина формирования патологии учёными пока точно не установлена. Врачи установили, что в формировании болезни у детей участвуют эмбриональные бласты, не созревшие до зрелых нервных патогенов. У новорождённых опухоль не всегда приводит к заболеванию. Возможно развитие до зрелой ткани или до злокачественного новообразования.
Главной причиной считается приобретенная мутация патогенов под воздействием различных факторов. Что именно вызывает мутацию, пока точно не установлено. Усматривается связь между пороком развития и врождёнными нарушениями в иммунной системе.
Также есть доказанное подтверждение наследственной предрасположенности. При этой неоплазии болезнь формируется в раннем возрасте – ребёнок на 8 месяце жизни. Часто происходит образование нескольких очагов заболевания.
Еще одной причиной развития болезни считается генетический дефект – отсутствие у первой хромосомы короткого плеча. Обнаружение в раковых патогенах экспрессии или амплификации N-myc онкогена говорит о неблагоприятном прогнозе к терапевтическому лечению.
Классификация нейробластомы
Классификация заболевания проводится при учитывании размера, частоты проявления и гистологического строения. В России врачи предпочитают использовать стандартную классификацию:
- На 1 стадии выявляется один опухолевый узел, не превышающий 50 мм. Метастазных пучков нет.
- 2 стадия характеризуется увеличением узла до 100 мм. Метастазов в лимфоузлах нет.
- На 3 стадии образование может быть меньше 100 мм или, наоборот, превышать данные размеры. Метастазы присутствуют в лимфоузлах, но дальнейших ростков нет. Опухоль свыше 100 мм не имеет метастазов.
- На 4 стадии узел с разными размерами имеет метастазы в отдаленных тканях. Появляются множественные очаги поражения организма.
Также иногда используется классификация TNM:
- Первая стадия (T1N0M0) также не имеет больших размеров – менее 50 мм. Лимфоузлы свободны от метастазов.
- Вторая стадия (T2N0M0) – происходит увеличение первичного очага до 10 см. Рак не имеет метастазов.
- Третья стадия (T1-2N1M0) определяется поражением лимфоузлов с единичными метастазными очагами. Выявить распространение сложно (T3NxM0).
- Четвёртая стадия проявляется распространением злокачественных метастазов (T4NxMx). Происходит процесс развития вторичных очагов в отдаленных органах (T1-3NxM1). Чаще страдают кости с кожей и печень.
Согласно гистологическому строению выделяют:
- Злокачественные новообразования – недифференцированная нейробластома, низкодифференцированная нейробластома, дифференцированная нейробластома и ганглионейробластома.
- Ганглионеврома относится к доброкачественным образованиям.
Врачи выделяют особенность патологии в том, что воздействие курсов химиотерапии на опухоль приводит к трансформации злокачественного новообразования в менее злокачественное, иногда происходит перерождение в доброкачественное (ганглионеврому). Есть примеры обнаружения в структуре ганглионейробластомы раковых клеток в пределах 15-20%, всё остальное заполнено ганглионевромой. Но способность к метастазам у подобной патологии остаётся. Лечение рекомендуется проводить на общих правилах.
Признаки болезни
При нейробластоме признаки могут развиваться в степени распространения метастазных ростков и очагов поражения. Диссеминированная опухоль выявляет симптомы поражения нескольких органов – сбой в функционировании целых систем. Первые стадии роста новообразования у каждого протекают индивидуально. Одна часть больных жалуется на сильные болевые ощущения в области поражённого участка. У четверти пациентов повышается температура тела до критических показателей. Некоторые просто начинают резко худеть или отмечается отставание в наборе массы тела согласно возрасту.
Нейробластома забрюшинного пространства может встречаться у каждого – проявляется наличием узла, который легко обнаружить при исследовании брюшной полости с помощью пальпации. Наблюдаются нарушения в работе желудка, кишечника и других органов. Распространение злокачественных клеток в ткани спинного мозга приводит к компрессии с формированием компрессионной миелопатии. Проявляется это параличом нижних конечностей с нарушениями в работе почки и других органов малого таза.
Узел в области средостения может относиться к заболеваниям дыхательной системы по схожим признакам протекания болезни. Присутствуют признаки затруднённого дыхания, сильный грудной кашель, проблемы с глотанием и приступы срыгивания после еды. Увеличение в размерах сопровождается деформацией грудной клетки.
Патология в зоне таза вызывает основной признак нарушения и болевые ощущения при испражнении и мочеиспускании. Симптомы при поражении шеи могут состоять в нарушении дыхания и процессов глотания пищи из-за сдавливания узлом тканей гортани. Выявляется при пальпации больного участка. Иногда наблюдаются отсутствие потоотделения, сухость кожных покровов лица и роговицы глаз, светобоязнь.
Удалённые очаги, образованные метастазами, проявляются в зависимости от расположения. Костная опухоль сопровождается болевыми ощущениями в поражённом участке. Печень сигнализирует признаками желтухи. Патология носа проявляется гнойными выделениями из носа, нарушается ольфакторная функция. Костный мозг выявляет заболевание наличием нарушений в структуре крови – анемии, лейкопении с тромбоцитопенией. Внешне это проявляется вялым состоянием, мышечной слабостью, кровотечениями различного характера, частым инфицированием организма. Данные симптомы ещё напоминают острый лейкоз. Очаги на коже проявляются плотными узлами различного оттенка – голубого, синего или красного.
Также часто наблюдаются нарушения в процессе метаболизма из-за повышения показателей катехоламина и пептида. Кожные покровы приобретают бледный оттенок, состояние отличаются повышенным потоотделением, частым поносом и высоким внутричерепным давлением. При лечении неприятные симптомы постепенно исчезают.
Диагностика заболевания
Диагностика заболевания включает ряд лабораторных и инструментальных исследований:
- Моча исследуется на показатель катехоламина.
- Кровь требуется для изучения ферритина с мембрано-связанными гликолипидами и показатель нейронспецифическойенолазы.
- Забрюшинное пространство, брюшная полость, область таза диагностируется при помощи ультразвукового исследования, компьютерной и магнитно-резонансной томографии.
- Грудная клетка изучается при помощи рентгенографии и компьютерной томографии.
- Радиоизотопная сцинтиграфия позволяет выявить отдаленные очаги патологии.
- Проводится пункция костного мозга для изучения структуры на предмет развития раковых патогенов.
- В остальных органах биологический образец исследуется после операции на биопсию.
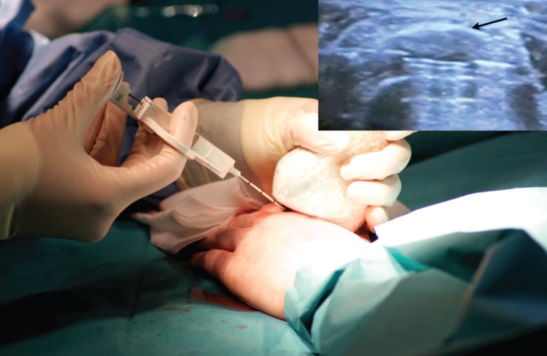
Лечение болезни
Курс терапии состоит из химиотерапии, облучения гамма-лучами и хирургического удаления узла. В Израиле сегодня успешно проводится лечение подобных патологий. На стадии лечения рекомендуется выполнять все клинические рекомендации лечащего врача. Это позволит предотвратить рецидив и другие возможные осложнения. Процесс терапии составляется с учётом размера опухоли и стадии развития. Ранние сроки болезни требуют оперативного иссечения больных клеток. В некоторых случаях перед удалением проводят курс химиотерапии. Применяются противоопухолевые препараты – Доксорубицин, Цисплатин, Винкристин, Ифосфамид и ряд других. На третьей стадии перед операцией назначают химиотерапию для уменьшения размера новообразования.
Иногда совместно с химиотерапией применяется протонная терапия – облучение. В детском возрасте этот метод используют редко из-за возможности развития нарушений в других участках организма. Облучение используется при каждом случае индивидуально. Воздействие на больной участок гамма-лучей требует защиты других зон, не поражённых раковыми клетками.
На четвёртой стадии проводится курс химиотерапии с высокой дозой лекарственных средств. Проводится процедура трансплантации костного мозга. Иногда совместно применяется хирургическое иссечение и облучение гамма-лучами.
После всех лечебных мероприятий требуется иммунотерапия. Восполнение жизненных сил организма, повышение иммунитета, приём необходимых витаминов и микроэлементов.
Прогноз
Прогноз протекания болезни зависит от возраста и самочувствия пациента, состава опухоли и показателя ферритина в составе сыворотки.
Согласно возрастному критерию – дети до года выживают чаще и легко поддаются лечению.
Расположение узла в забрюшинном пространстве часто приводит к смертельному исходу. В области средостения вылечить удаётся быстрее и легче. Присутствие дифференцированных патогенов повышает шанс на выздоровление.
На первой стадии рака больные могут прожить минимум пять лет (выживаемость 90%), на второй стадии – примерно 80%, на третьей – между 40 и 70%. На четвёртой стадии предсказать срок жизни пациента сложно. Чем младше ребёнок, тем больше у него шансов прожить 5 лет.
Особые профилактические меры предотвращения патологии врачам ещё неизвестны. Доктора советуют вести здоровый образ жизни и соблюдать сбалансированный рацион.
Нейробластома - это рак симпатической нервной системы. В основном им заболевают дети младшего возраста. В этом тексте Вы получите важную информацию о болезни, о её формах, как часто ею заболевают дети и почему, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Dipl. Biol. Maria Yiallouros, erstellt am: 2009/02/11, редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Prof. Dr. med. Frank Berthold, Последнее изменение: 2020/06/16 doi:10.1591/poh.neurobl.patinfo.kurz.1.20120611
Оглавление
- Что такое нейробластома?
- Как часто встречаются нейробластомы у детей?
- Почему дети заболевают нейробластомой?
- Какие бывают симптомы болезни?
- Как диагностируется нейробластома?
- Как составляют план лечения?
- Как протекает болезнь?
- Как лечат нейробластому?
- По каким протоколам лечат детей?
- Какие шансы вылечиться от нейробластомы?
Что такое нейробластома?
Нейробластома – это злокачественная опухоль, является одним из видов сόлидных опухолей [ солидная опухоль ]. Она возникает из мутировавших незрелых клеток [ клетка ] симпатической нервной системы [ симпатическая нервная система ]. Симпатическая нервная система является одной из частей автономной (вегетативной) нервной системы. Она контролирует непроизвольную работу внутренних органов человека (т.е. функции, недоступные самоконтролю), например, сердца и кровообращения, кишечника и мочевого пузыря.
Нейробластома может появиться везде, где есть нервные ткани симпатической нервной системы. Чаще всего она вырастает в мозговом слое надпочечников [ мозговое вещество надпочечников ] и в области нервных сплетений по обеим сторонам от позвоночника, в так называемом симпатическом стволе [ симпатический ствол ]. Если нейробластома возникла в симпатическом стволе, то опухоль может появиться в любом участке вдоль позвоночника – в области живота, таза, груди и шеи. Наиболее часто (примерно в 70 % всех случаев) опухоль находится в области живота, примерно одна пятая часть нейробластом вырастает в области груди и шеи.
Некоторые нейробластомы не покидают участок в организме, где они выросли, другие распространяются в ближайшие лимфатические узлы . Часть опухолей дают метастазы в костный мозг , в кости, в отдалённые лимфатические узлы, в печень или в кожу, редко – в головной мозг или в лёгкие. У нейробластом есть своя особенность, когда они сами спонтанно исчезают.
Как часто встречаются нейробластомы у детей?
Нейробластомы составляют почти 8 % всех злокачественных заболеваний в детском и подростковом возрасте. После опухолей центральной нервной системы ( опухоли ЦНС , опухоли головного мозга) это самый распространённый вид сóлидных опухолей. Ежегодно Немецкий Регистр детской онкологии (г. Майнц) регистрирует около 140 новых случаев заболеваний нейробластомой у детей и подростков в возрасте до 14 лет. То есть в Германии из 100.000 детей младше 15 лет ежегодно заболевает один ребёнок.
Нейробластомы – это эмбриональные [ эмбриональный ] опухоли, поэтому чаще всего ими заболевают дети в раннем возрасте. Около 90% всех заболевших – это дети младше 6 лет. Чаще всего (примерно 40% всех случаев) опухоль возникает у новорожденных и младенцев (первый год жизни ребёнка). Мальчики болеют немного чаще, чем девочки. Иногда нейробластома встречается у более старших детей и подростков, бывают даже очень редкие случаи заболевания у взрослых.
Почему дети заболевают нейробластомой?
Болезнь начинается, когда происходит злокачественное изменение (мутация) незрелых клеток симпатической нервной системы. Предполагают, что эти несозревшие (эмбриональные) нервные клетки начинают мутировать ещё до рождения ребёнка, когда начинают меняться хромосомы и/или происходит сбой в регулировании работы генов. Как подтверждают сегодняшние исследования, у большинства детей болезнь не является наследственной (в прямом значении этого слова). Правда, в редких случаях можно говорить о наследственной предрасположенности: в семьях некоторых детей уже бывали случаи заболевания нейробластомой. Но таких пациентов меньше 1 %.
На сегодняшний день не нашли доказательств тому, что внешнее влияние – окружающая среда, нагрузки, связанные с работой родителей ребёнка, приём каких-либо медикаментов, курение и употребление алкоголя во время беременности – может стать причиной болезни.
Какие бывают симптомы болезни?
У многих детей с нейробластомой вообще нет никаких симптом ов. Опухоль у них находят случайно, например, при обычном осмотре у детского врача, или во время рентген овского иссследования или УЗИ ( ультразвуковое исследование), которые были назначены по другой причине. Как правило, дети начинают жаловаться тогда, когда опухоль уже успела сильно вырасти, дала метастазы или мешает работе соседних органов.
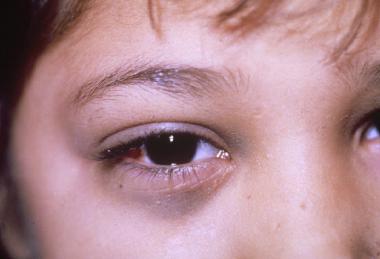
Вообще симптомы болезни могут быть самыми разными. Они зависят от того, в каком именно месте находится опухоль или метастазы . Первым из симптомов является опухоль или метастазы, которые можно прощупать. У некоторых детей раздувается живот или есть припухлость на шее. Опухоль в надпочечниках или в брюшной полости может сдавливать мочевыводящие пути, и у ребёнка нарушается работа мочевого пузыря. Если опухоль находится в области грудной клетки, она может сдавливать лёгкое и затруднять дыхание. Опухоли вблизи позвоночника могут прорастать в позвоночный канал, поэтому возможны частичные параличи. В редких случаях из-за гормонов, которые выбрасывают клетки опухоли, появляется высокое артериальное давление или постоянные поносы. Из-за опухоли в области шеи может появиться так называемый синдром Горнера : глазное яблоко западает, зрачок сужается односторонне (т. е. он не расширяется в темноте) и опускаются веки. Другими изменениями в области глаз могут быть экхимозы век [ экхимоза век ] (в быту их называют синяками на веках). А на поздней стадии болезни иногда появляются чёрные круги вокруг глаз (так называемое кровоизлияние или гематома в виде очков). Очень редко болезнь протекает в форме, когда у ребёнка параллельно появляется синдром опсоклонуса-миоклонуса (беспорядочное, непроизвольное движение глазных яблок и конечностей).
Общие симптомы, которые могут говорить о нейробластоме на поздней стадии:
- утомляемость, вялость, слабость, бледность
- постоянная повышенная температура без видимой причины, потливость
- узлы или припухлости на животе или на шее; увеличенные лимфатические узлы
- вздутый большой живот
- запоры или поносы, боли в животе
- потеря аппетита, тошнота, рвота и, как следствие, потеря веса
- боли в костях
Один или несколько из этих симптомов не обязательно говорят о том, что ребёнок заболел нейробластомой. Многие из них точно также могут появляться из-за вполне безопасных причин. Но если есть жалобы, мы рекомендуем как можно скорее обратиться к врачу, чтобы определить точный диагноз.
Как диагностируется нейробластома?
Если после наружного осмотра [ наружный осмотр ] ребёнка и в истории болезни ( анамнез ) у педиатра есть подозрение на нейробластому, врач выдаёт направление в клинику со специализацией по этой форме онкологии (детская онкологическая больница). При подозрении на нейробластому проводят различные обследования, во-первых, чтобы подтвердить диагноз, во-вторых, чтобы выяснить конкретную форму нейробластомы и узнать, насколько болезнь успела распространиться по организму. Только ответив на эти вопросы, можно оптимально спланировать тактику лечения и давать прогноз .
Лабораторные исследования: Сначала для постановки диагноза необходимо провести лабораторные исследования. У большинства детей с нейробластомой в анализе крови или мочи [ моча ] находят повышенный уровень особых веществ, которые выделяет сам организм. Такие вещества называются опухолевые маркеры . Их количество измеряют не только для постановки диагноза, но прежде всего для контроля за эффективностью лечения. Главными опухолевыми маркерами при нейробластоме являются определённые катехоламины или продукты их распада (дофамин, ванилилминдальная кислота, гомованилиновая кислота), а также нейроспецифическая энолаза (NSE).
Исследования по снимкам: Другими исследованиями, которые помогают подтвердить диагноз нейробластомы и исключить другие формы рака (например, опухоль Вилмса, феохромоцитома), являются методы исследования по снимкам . Так у большинства нейробластом в брюшной полости и в области шеи с помощью УЗИ ( ультразвуковое исследование) можно очень хорошо рассмотреть, какого они размера и где именно они находятся. Чтобы найти даже очень маленькие опухоли и понять, как они повлияли на окружающие структуры (например, соседние органы, кровеносные сосуды, нервы), дополнительно назначают МРТ ( магнитно-резонансная томография). В некоторых случаях вместо МРТ делают КТ ( компьютерная томография ).
Исследования для поиска метастазов: Чтобы найти метастазы , а также уточнить анализ первичной опухоли [ первичная опухоль ], назначается сцинтиграфия с MIBG (сцинтиграфия c введением радиоактивного йода мета-йод-бензил-гуанидин). Дополнительно или как альтернатива могут проводиться другие виды сцинтиграфии (например, сцинтиграфия костей скелета назначается для уточнения по метастазам в кости или в костный мозг ). Но если в костном мозге находится очень мало опухолевых клеток, то их невозможно найти с помощью сцинтиграфии. Поэтому у всех детей берут на анализ пробу костного мозга. Для анализа назначается костномозговая пункция , либо трепанобиопсия . Они, как правило, проводятся под наркозом. Затем полученные образцы исследуют под микроскоп ом, чтобы найти в них злокачественные клетки. У детей с метастазами также проводится МРТ головы, чтобы проверить, есть ли метастазы в головном мозге.
Исследования образцов тканей: Окончательный диагноз нейробластомы ставится только после микроскопического (гистологического) анализа опухолевой ткани. Обычно опухолевую ткань получают с помощью операции. Молекулярно-генетические исследования [ молекулярная генетика ] показывают степень злокачественности опухоли. Прогноз развития болезни ухудшается, если есть определённые изменения ( мутация ) в ДНК опухоли (так называемая амплификация гена N-MYC , т.е. увеличение количества копий этого гена, или наоборот делеция хромосомы 1p, т.е. отсутствие части этой хромосомы). Если таких изменений или мутаций нет, то прогноз болезни является более благоприятным.
Исследования и анализы до курса лечения: Чтобы проверить, как работают различные органы, до начала лечения проводят дополнительные исследования. Так, особенно перед курсом химиотерапии у детей проверяют, как работает сердце ( электрокардиограмма – ЭКГ и эхокардиограмма – ЭхоКГ), проверяют слух ( аудиометрия ), делают УЗИ почек и рентген кистей рук, по которому можно оценивать как ребёнок растёт. Если во время лечения наступают какие-то изменения, то их обязательно сравнивают с начальными результатами обследования. В зависимости от этого тактика лечения может корректироваться.
Не каждому ребёнку делают все перечисленные анализы и исследования. И наоборот, кому-то могут назначить дополнительные исследования, которые мы не назвали. Поговорите с лечащим врачом, какие конкретно обследования будут делать Вашему ребёнку, и почему они необходимы.
Как составляют план лечения?
После того, как поставили окончательный диагноз, врачи составляют план лечения. Специалисты, которые ведут пациента, составляют индивидуальную программу лечения (т.н. риск-адаптированное лечение), в которой учитываются определённые моменты. Их называют факторами риска ( прогностические факторы ), и они влияют на прогноз развития болезни (больных делят на группы риска).
Здесь особенно важно знать стадию опухоли, насколько она уже успела распространиться по организму, можно ли её удалить с помощью операции. Другими важными факторами риска являются возраст ребёнка и молекулярно-генетические [ молекулярно-генетический ] характеристики опухоли, то есть как она растёт и метастазирует [ метастазирование ] (подробности см. в разделе о диагностике). Все эти факторы учитываются при составлении плана лечения. Только прорабатывая для каждого пациента индивидуальную тактику терапии, можно получать максимально эффективные результаты лечения.
Как протекает болезнь?
У разных людей нейробластома может протекать по-разному, в основном из-за того, что опухоль у каждого растёт по-разному. Также важно, насколько болезнь успела распространиться по организму (стадия болезни) к моменту постановки диагноза. Бывает, что диагноз нейробластомы ставят тогда, когда опухоль не вышла за границы того места в организме, в котором она появилась. Но бывает и так, что диагноз нейробластомы поставили только тогда, когда болезнь уже успела перейти на окружающие ткани и лимфатические узлы или даже в отдалённые органы.
Опухоль растёт и даёт метастазы: Как правило, у детей после первого года жизни нейробластома растёт очень быстро и распространяется по всему организму через кровеносную систему, иногда через лимфатическую систему [ лимфатическая система ]. В основном она даёт метастазы в костный мозг и в кости, в печень, в кожу, а также в отдалённые лимфатические узлы (IV стадия болезни).
Опухоль дозревает: Некоторые нейробластомы могут дозревать (либо спонтанно, либо после курса химиотерапии [ химиотерапия ]) и становиться менее злокачественными. Этот процесс называют созреванием опухоли ( дифференцировка ), а дозревшие опухоли – ганглионейробластомами. И хотя в ганглионейробластомах есть злокачественные клетки, такие опухоли растут значительно медленнее, чем чисто злокачественные нейробластомы.
Опухоль исчезает: Кроме того бывают нейробластомы, которые могут спонтанно исчезать (регрессия опухоли). Раковые клетки начинают сами погибать благодаря механизму „запрограммированной клеточной смерти“, который называется апоптоз ом. Спонтанное исчезнование нейробластомы является особенностью у младенцев в раннем грудном возрасте, такую стадию болезни принято относить к группе IV S. Обычно у этих пациентов нейробластому находят, когда опухоль дала метастазы и поэтому их печень стала больше. Сначала метастазы могут расти очень быстро, начинают сдавливать органы в брюшной полости и лёгкие, и достигают смертельно опасных размеров. Потом они спонтанно начинают исчезать сами по себе, или после курса химиотерапии с низкими дозами. Спонтанная регрессия опухоли бывает не только у младенцев на стадии IV S, но и у детей с нейробластомой на стадиях от I до III.
Как лечат нейробластому?
Как правило, лечение детей с нейробластомой включает операцию [ операция ] и химиотерапию [ химиотерапия ]. Если после проведённого курса лечения у ребёнка ещё остаётся активная опухолевая ткань, тогда назначают облучение участка с опухолью.
Как правило, лечение детей с нейробластомой включает операцию [ операция ] и химиотерапию [ химиотерапия ]. Если после проведённого курса лечения у ребёнка ещё остаётся активная опухолевая ткань, тогда назначают облучение участка с опухолью.
Дополнительными компонентами лечения могут быть, например, терапия с радиоактивным [ радиоактивный ] йодом ( MIBG-терапия ), высокодозная химиотерапия , и сразу за ней проводится аутологичная трансплантация костного мозга (такой подход ещё называется мегатерапией), и/или в лечении используется ретиноевая кислота . У части детей сначала достаточно просто наблюдать за опухолью (ожидаемое спонтанное исчезновение опухоли). У них – после микроскопического и молекулярно-генетического [ молекулярно-генетический ] анализа опухолевой ткани – регулярно делают контрольные обследования и наблюдают за ходом болезни.
Какой из методов применять и в какой комбинации, зависит в первую очередь от того, насколько опухоль распространилась по организму и можно ли её удалить ( операбельность ), как она растёт и сколько лет ребёнку (подробнее смотри в разделе о составлении плана лечения). Чем более поздняя стадия болезни, чем выше риск агрессивного роста опухоли, или чем выше риск рецидива болезни после проведённого курса терапии, тем интенсивнее и более комплексным должно быть лечение. Цель – не просто вылечить больного ребёнка, но одновременно максимально снизить риски осложнений после лечения, отдалённых последствий и побочных эффектов.
Поэтому до начала лечения или после операции (биопсии), и/или после взятия образца опухолевой ткани больных разделяют на группы риска. Современные рекомендации по лечению нейробластомы выделяют три группы: группа наблюдения, группа среднего риска и группа высокого риска. Для этих трёх групп разработаны разные программы лечения. Поэтому каждый заболевший ребёнок лечится по индивидуально подобранному плану с учётом группы риска.
По каким протоколам лечат детей?
Во всех крупных лечебных центрах детей и подростков с нейробластомой лечат по стандартизированным протоколам. Цель всех программ – увеличить долговременную выживаемость и одновременно снизить отдалённые последствия на организм ребёнка. В Германии такие программы/ протоколы лечения называются исследования оптимизации терапии . По ним лечат всех заболевших детей.
В настоящее время в Германии детей и подростков с нейробластомой лечат по протоколу NB2004. Протоколом руководит центральная исследовательская группа по лечению нейробластомы Германского Общества Детских Гематологов и Онкологов (GPOH). По нему работают почти все детские онкологические клиники/ центры/ отделения в Германии. Центральный офис находится в университетской клинике г. Кёльн (руководитель исследования – профессор, доктор медицины Франк Бертольд).
Какие шансы вылечиться от нейробластомы?
В каждом конкретном случае сложно точно предсказать, выздоровеет ребёнок с нейробластомой, или нет. Значение имеют и распространение опухоли по организму, и её агрессивность, и возраст ребёнка. Хороший прогноз – у детей с нейробластомой на стадии IV S и у детей с локализованной опухолью. У самых младших детей также хорошие шансы выздороветь. У детей старшего возраста с нейробластомой на IV стадии (распространённая опухоль с отдалёнными метастазами) прогноз неблагоприятный даже при более интенсивном лечении.
Читайте также:


