Нейропатия запирательного нерва что это
Нейропатия запирательного нерва. Возникнув в поясничной мышце из вентральных разветвлений L2-L4 спинномозговых нервов, запирательный нерв выходит из поясничной мышцы по ее латеральному краю, спускается в таз и выходит через запирательное отверстие. Он иннервирует большую, длинную и короткую приводящие мышцы, а также снабжает чувствительными волокнами верхнюю медиальную часть бедра.
Этиология нейропатии запирательного нерва. Изолированные нейропатии запирательного нерва встречаются редко. При переломах костей таза и бедра в патологический процесс вовлекается не только запирательный нерв, но также другие нервы нижней конечности или пояснично-крестцовое сплетение. Как доброкачественные, так и злокачественные опухоли тазовых органов также могут привести к нейропатии запирательного нерва. Такой же эффект могут вызвать оперативные вмешательства по поводу этих новообразований или на тазовых органах.
Анамнез. Чаще всего первыми являются жалобы на слабость в ногах и затруднения при ходьбе. Как правило, они затмевают чувствительные расстройства, если таковые имеются.
- Неврологическое. Исследование двигательной функции выявляет слабость приведения бедра. Может наблюдаться снижение чувствительности по верхней медиальной поверхности бедра. Коленный рефлекс должен быть сохранен.
- Общее. В тех случаях, когда нейропатия запирательного нерва возникает без травмы, необходимо тщательное обследование органов малого таза и прямой кишки для выявления внутритазовых опухолей.
Дифференциальный диагноз. Тщательное клиническое обследование должно быть направлено на выявление (из-за нечастой встречаемости) двигательных и чувствительных нарушений, которые не могут быть объяснены поражением одного запирательного нерва. Наличие слабости сгибателя бедра или разгибателя колена, или нарушенного коленного рефлекса дает основание заподозрить плексопатию пояснично-крестцового сплетения или радикулопатию L3-L4. Кроме того, снижение чувствительности, которое распространяется ниже колена, также не согласуется с сенсорным дефицитом, характерным для нейропатии запирательного нерва.
- Электродиагностика. При обследовании пациентов с подозрением на нейропатию запирательного нерва более полезной является ЭМГ, нежели СПН. Признаки вовлечения в патологический процесс других мышц, иннервируемых L2-L4, или выявление при ЭМГ патологии в параспинальных мышцах должны вызвать подозрение на более проксимальные поражения.
- Визуализирующие методы. В случаях отсутствия указаний на явную травму может потребоваться дополнительное обследование. В таких ситуациях исследование полости таза с помощью КТ или МРТ может помочь в выявлении массивных поражений или инфильтративных процессов.
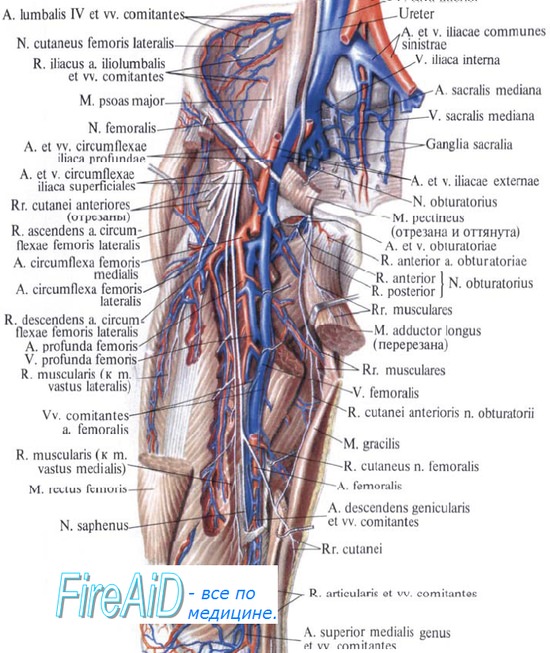
Нейропатия наружного кожного нерва бедра.
Задние ответвления вентральных первичных ветвей L2-L3 спинномозговых нервов участвуют в образовании наружного кожного нерва бедра, который появляется из бокового края большой поясничной мышцы. Затем он переходит латерально в глубину фасции подвздошной мышцы и идет над портняжной мышцей, прежде чем пройти под латеральным краем паховой связки. Проникая через широкую фасцию, он делится на переднюю и заднюю ветви, которые обеспечивают чувствительную иннервацию передних отделов бедра. Часто наблюдаются анатомические вариации, касающиеся происхождения нерва (он может возникать как ветвь бедренного или бедренно-полового нерва), его хода после достижения паховой связки и, наконец, зоны распространения его чувствительных волокон.
Этиология нейропатии наружного кожного нерва бедра. В большинстве случаев в качестве причины предполагается ущемление/ компрессия нерва в области паховой связки или близлежащих областях. Однако наружный кожный нерв бедра может повреждаться также при ущемлении/компрессии в других точках, что имеет место при массивных забрюшинных поражениях, хирургических вмешательствах (особенно тех, которые захватывают забрюшинные структуры, тазовые или паховые точки) и травмах бедра.
- Неврологическое. Область чувствительных расстройств обычно невелика и захватывает латеральную поверхность бедра.
- Общее. Тщательная пальпация вдоль паховой связки и переднего верхнего края входа в таз позволяет, как правило, выявить локализованную область болезненности и спровоцировать симптомы, что в то же время подтверждает диагноз.
Дифференциальный диагноз нейропатии наружного кожного нерва бедра. Первым заболеванием, с которым необходимо проводить дифференциальный диагноз, является нейропатия бедренного нерва. Нужно помнить также о плексопатии поясничного сплетения и радикулопатии L2, но вряд ли можно ошибиться при их дифференциации. Ограниченные расстройства чувствительности, отсутствие двигательных нарушений и сохраненные рефлексы помогают исключить эти заболевания.
Обследование нейропатии наружного кожного нерва бедра. Хотя клинических данных бывает обычно достаточно для постановки диагноза, в случае сомнений или при наличии существующей ранее патологии, которая может осложнить диагностику (забрюшинные объемные образования), может потребоваться дополнительное обследование.
В отличие от других синдромов ущемления, положительная реакция на лечение также помогает подтвердить диагноз нейропатии наружного кожного нерва бедра. Помня об этом, вполне уместно вводить препараты-анестетики в предполагаемую точку выхода наружного кожного нерва бедра (медиальнее передней верхней подвздошной ости и под паховой связкой) или в точку локальной болезненности. Ответ на такую терапию не только подтверждает диагноз, но может также привести к облегчению симптомов.
- Электродиагностика. Из-за сложности вызвать рефлекс при тесте стимуляции нерва (NSS) в контрольной группе здоровых субъектов применение этого метода у больных с подозрением на нейропатию наружного кожного нерва бедра ограничено. Однако ЭМГ-исследования играют роль в оценке пациентов с необычными или неясными симптомами, поскольку выявление клинически не проявляющихся двигательных нарушений подразумевает вовлечение в патологический процесс не только одного наружного кожного нерва бедра.
- Визуализирующие методы. Проведение рентгенологических методов исследования не является необходимым, за исключением случаев, когда имеется клинически обоснованное предположение о наличии забрюшинных или тазовых объемных образований, приводящих к ущемлению наружного кожного нерва бедра. Однако присутствие необъяснимых или сопутствующих симптомов со стороны желудочно-кишечного или мочеполового трактов должно вызвать подозрение в существовании данной патологии.
- Форум "Вопросы и ответы"
- Заболевания
- Компрессионная невропатия запирательного нерва
Я врач невролог с уже приличным стажем (это для коллег посещающих этот сайт), знаю не понаслышке о таком заболевании, вот только вылечить человека не могу.
Пожалуйста, подскажите, как помочь больным со схожими симптомами.
Из нашей предварительной переписки с вами, Леонид Кононович, я сделал опрос больной о периодичности наступления приступов невропатии запирательного нерва. Так вот, выяснилось, что они всегда предшествовали наступлению месячных. Отправить её к гинекологу – обязательно посадят на антибиотики и гормоны (другого лечения здесь не знают), или отправят к хирургам на анталгические инъекции. Вот и решился обратиться к Вам за помощью.
Георгий
Невропатия запирательного нерва (бедренная невропатия) и Практическая Миология .
Сначала необходимо привести материалы из официальных медицинских источников, чтобы оценить тот объём и направление в лечении этого недуга. После оценки прочитанного можно высказать и альтернативную точку зрения, как на причины, приводящие к невропатии, так и на лечение.
Читаем.
«Общие принципы терапии при бедренной невропатии.
При бедренной невропатии, возникающей вследствие компрессионного воздействия объемных образований, основной метод лечения - оперативный.
Развитие забрюшинной гематомы с компрессией бедренного нерва в забрюшинном пространстве является ургентной ситуацией, при которой обычно необходимо экстренное оперативное вмешательство (хирургическая декомпрессия или эндоваскулярная эмболизация). Объем и характер вмешательства определяются локализацией и размерами кровоизлияния, выраженностью нарушения витальных функций и степенью поражения других органов забрюшинного пространства [21].
Характер основного заболевания полностью определяет тактику лечения и при неопластических (опухоль, невринома) поражениях бедренного нерва. Тяжелые травматические (в том числе ятрогенные, то есть, связанные с операциями или гинекологическими манипуляциями, например, родами) повреждения бедренного нерва с его полным анатомическим перерывом также обычно делают необходимой хирургическую ревизию.
При менее грубых травматических поражениях, компрессионно-ишемических бедренных невропатиях лечение консервативное, которое проводят в соответствии с общими принципами терапии периферических невропатий [1, 4].
При компрессии мышечно-связочными структурами в области паховой связки, канала Гунтера или области надколенника проводят инъекционную терапию растворами глюкокортикоидов и местных анестетиков [22].
При парезах четырехглавой, подвздошно-поясничной и портняжной мышц необходима активная лечебная физкультура для поддержания объема движений в суставах и активации пораженных мышц (профилактика контрактур и мышечной атрофии), проведение электростимуляции паретичных мышц и использование средств, улучшающих нервно-мышечную передачу (неостигмин, ипидакрин и др.).
Большое значение имеет терапия, направленная на восстановление функции пораженного нерва. С этой целью оправдано назначение вазоактивных (например, аминофиллин, пентоксифиллин и др.) и метаболических средств (витамины группы B, тиоктовая кислота и др.).
Существенной проблемой может оказаться болевой синдром, который при поражениях бедренного нерва может быть очень интенсивным и стойким и носит преимущественно невропатический характер. В связи с этим помимо традиционных нестероидных противовоспалительных средств и анальгетиков следует использовать эффективные для купирования невропатических болей антиконвульсанты (габапентин, прегабалин, топирамат) или антидепрессанты (амитриптилин).
При инкурабельной невропатической боли предложено проведение чрескожной стимуляции бедренного нерва [23].
В заключение следует еще раз подчеркнуть, что большинство случаев бедренной невропатии являются потенциально курабельными и при адекватной своевременной терапии прогноз при них благоприятный.
Ознакомившись с представленным материалом, я с удивлением не нашёл даже намёка на мышцы, через которые проникают нервы, образующие запирательный нерв!
КАРТИНКА: Запирательные нервы от мест их отхождения из спинальных нервов, до выхода из запирательного отверстия (! - прикладное значение) .

Остальное – всё как всегда: либо это операция, либо гормональные препараты и анестетики.
КАРТИНКА: Наружная и Внутренняя запирательные мышцы.
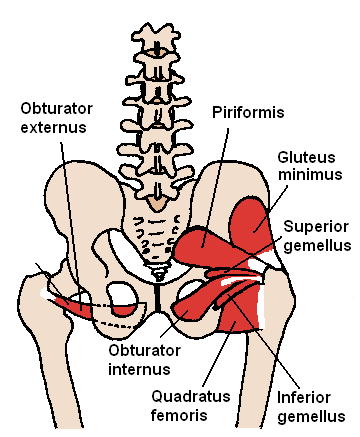
Антагонистами этим мышцам являются полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц, ротирующих бедро вовнутрь (! – прикладное значение) .
Перечисление функций вращателей бедра привожу здесь специально, чтобы напомнить коллегам миологам о большом значении их взаимоотношения друг с другом.
Нарушение паритета между этими мышцами приводит к возникновению сочетанных патологий, не решаемых ни гормонотерапией, ни операциями по (якобы) удалению (мифических по приписываемым свойствам) грыж позвоночника. Только приёмы Практической Миологии могут помочь в диагностике невропатии запирательного нерва через специфическую пальпацию заинтересованных мышц, и в полном излечении больного.
Про клинические симптомы в области запирательного отверстия можно прочитать в анатомических справочниках, но в этом материале ни слова не написано про признаки (симптомы) надвигающегося недуга. Тогда как основными из них являются – внутренняя ротация (! – прикладное значение) (чаще) одной или обеих конечностей (что случается редко).
У женщин появляются неприятные ощущения (в том числе и боль) при половых актах.
Привожу картинку женского таза, где область запирательного отверстия закрашена голубым цветом с намёком на то, что мышцы, расположенные в ней - достигаемы.
КАРТИНКА: Женский таз.
Болевые импульсы часто иррадиируют по бедру, опускаясь до большого пальца ноги (! - прикладное значение. Указание на причастность спинальных корешков, образующих запирательный нерв и тут же прикрытых группой поясничных мышц) .
Интересны находки и при пальпации мышц таза, особенно в области седалищных бугров, ветвей лонных костей, капсулы тазобедренных суставов и самого запирательного отверстия с его мышцами, и проникающими через него нервами и сосудами.
Радикулопатия (поражение корешка) вследствие компрессии (сдавления) любого из поясничных и/или крестцовых корешков может приводить к болям в области таза.
Патология каждого корешка характеризуется явлениями раздражения - боль, и выпадения: снижение чувствительности, выпадение сухожильных рефлексов, атрофия (уменьшение в объеме) мышц в соответствующих областях кожи - дерматомах.
Клинические проявления компрессии корешков при остеохондрозе
Распространение боли/зоны нарушения чувствительности
По внутрипередним отделам бедра до колена и иногда ниже
Четырехглавая мышца бедра
От поясницы в ягодицу >>по наружному краю бедра>>по передненаружной поверхности голени к 1-3 пальцам стопы
Передняя большеберцовая мышца
От поясницы в ягодицу>>по наружно - заднему краю бедра>>по наружному краю голени к 4–5 пальцам стопы и пятке
Трехглавая мышца голени
*В таблице приведены наиболее часто поражаемые корешки, способные вызвать тазовую боль (чаще всего поражаются корешки L5, S1).
В заключении нельзя не сказать о таком патологическом состоянии как КОМПРЕССИОННЫЕ НЕВРОПАТИИ - повреждение периферических нервов, в данном случае тазовых, при их сдавлении, как о причине тазовых болей.
Такое сдавление может происходить в результате сужения мышечно-фасциальных и/или костно-мышечных каналов, в которых проходят нервы. Это происходит вследствие местного разрастания соединительной ткани, при длительном однообразном перенапряжении мышечно-связочного аппарата у спортсменов и/или в результате профессиональной деятельности, при травмах мягких тканей и/или вывихах.
Синдромы сдавления называют еще туннельными синдромами, когда в силу сдавления нервного ствола и питающих его сосудов в нем наступают те или иные изменения.
В нашей статье мы рассмотрим поражение (невропатию) срамного нерва, запирательного нерва, "синдром каузалгии пахово-генитальной зоны", латерального кожного нерва бедра и поражение пояснично-крестцового сплетения.
Симптомы сдавления седалищного нерва рассмотрены в синдроме грушевидной мышцы (см. выше).
НЕВРОПАТИЯ СРАМНОГО НЕРВА (nervus (n) pudendus) - пудендоневропатия
Нерв обеспечивает чувствительность в области ануса и промежности, отвечает за работу (иннервирует) мышц области промежности, пузырного (расположенного в мочевом пузыре) и уретрального (в мочеиспускательном канале) сфинктеров (мышц ответственных за удержание мочи).
Невропатия проявляется: односторонней болью в области промежности, иногда в передних её отделах: у женщин - в области влагалища, у мужчин - мошонки; иногда в задних отделах - в области ануса и прямой кишки (аноректальной), в копчике и ягодицах.
Помимо боли, в этих же областях могут возникать неприятные ощущения онемения, покалывания, жжения.
Боль и неприятные ощущения усиливаются при сидении и уменьшаются в положении стоя.
Могут быть непродолжительные задержки мочеиспускания.
При осмотре никаких изменений в области промежности не обнаруживается.
НЕВРОПАТИЯ ЗАПИРАТЕЛЬНОГО НЕРВА (n. obturatorius)
Первыми признаками сдавления запирательного нерва обычно являются боли, которые возникают в паховой области и по внутренней поверхности бедра, в области тазобедренного сустава.
Обычно боль усиливается при кашле, напряжении мышц брюшного пресса, то есть при любых состояниях повышающих внутрибрюшное давление. Кроме того, усилению боли способствует разгибание бедра, его отведение и поворот внутрь.
Могут иметь место чувство онемения и "ползания мурашек" в средней и нижней части внутренней поверхности бедра. Позднее в этих же областях появляется зона сниженной чувствительности (гипестезии).
Двигательные нарушения проявляются слабостью приводящих мышц бедра: слабость при сведении бедер, затруднение при выполнении просьбы класть одну ногу на другую.
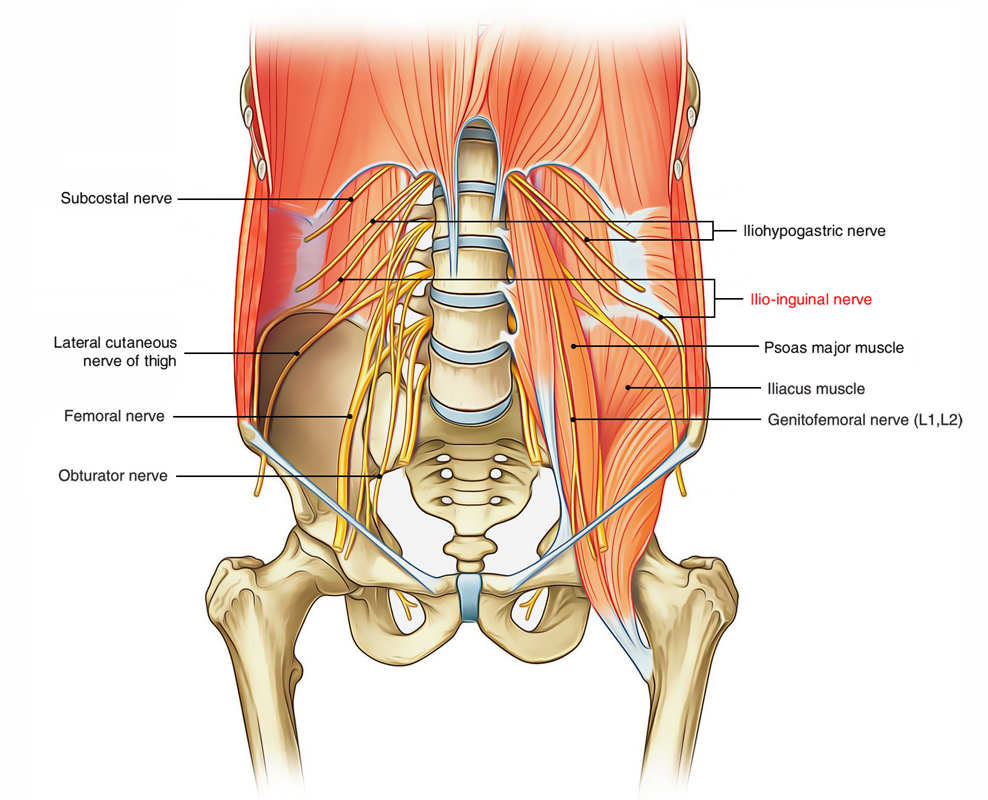
СИНДРОМ "КАУЗАЛГИИ ПАХОВО-ГЕНИТАЛЬНОЙ ЗОНЫ"
Данный синдром развивается при поражении подвздошно-подчревного (n. iliohypogastricus), подвздошно-пахового (n. ilioinguinalis), бедренно-полового
(n. genitofemoralis) нервов.
Функцией всех трех перечисленных нервов является обеспечение чувствительности кожи в паховой области.
Невропатия каждого из нервов может протекать по-отдельности, однако схожесть их анатомии и клинических проявлений позволяет объединять их поражение в единый синдром - синдром "каузалгии пахово-генитальной зоны".
Основная жалоба - боли жгучего характера в паховой области, с распространением по передней поверхности бедра и по брюшной стенке.
Боль усиливается при напряжении мышц передней брюшной стенки - при натуживании, при ходьбе широкими шагами, при переразгибании в поясничном отделе позвоночника.
Иногда наблюдается щадящая походка: человек передвигается мелкими шажками с наклоном вперед, при которой уменьшается напряжение брюшного пресса и, соответственно, болевой синдром.
Дополнительным диагностическим тестом служит надавливание на точку, расположенную немного к центру от передней верхней ости подвздошной кости. При этом воспроизводится характерная для данного синдрома боль.
НЕВРОПАТИЯ НАРУЖНОГО КОЖНОГО НЕРВА БЕДРА (n. cutaneus femoris lateralis)
Это чувствительный нерв, он ответственен за чувствительность в области наружных (латеральных) отделов бедра.
Невропатия проявляется жгучими стойкими болями в области наружной поверхности бедра и чувством онемения, "ползания мурашек", покалывания в этой же области.
Эти явления усиливаются при вставании и ходьбе.
Люди, страдающие невропатией наружного кожного нерва бедра, описывают боль при вставании как вспыхивающий, "огненный шар" в области боковой поверхности бедра и распространяющийся книзу по бедру, не доходя до колена.
Болевая точка при данном виде невропатии выявляется под передневерхней остью подвздошной кости.
ЛЮМБО-САКРАЛЬНАЯ ПЛЕКСОПАТИЯ
Поражение пояснично-крестцового сплетения встречается редко и обусловлено, как правило, опухолевым процессом в области малого таза - прямой или толстой кишки, матки или яичника.
Проявляется выраженной стойкой односторонней тазовой болью, плохо поддающейся лечением анальгетиками. Как правило, имеются симптомы основного заболевания.
При подозрении на наличие тазовой плексопатии необходим поиск возможных причин поражения сплетения.
Не смотря на попытку максимально полно осветить в нашей статье такую проблему как тазовая боль в неврологии, данная информация не должна использоваться для самостоятельной диагностики, и не может служить заменой очной консультации врача.
В случае если Вы обеспокоены своим собственным здоровьем или здоровьем своих близких, обратитесь, пожалуйста, к врачу.
Запирательный нерв (nervus obturatorius) относится к поясничному сплетению, пролегает в области малого таза, заходя в зону одноименных каналов. Эти волокна отвечают за иннервацию мышц бедра. Поэтому при невропатии (защемлении или воспалении) запирательного нерва отмечается снижение подвижности тазобедренного сустава, а в запущенных случаях – атрофия местных тканей.
Лечение поражений данной группы волокон проводится с помощью медикаментозных средств и методов физиотерапии.

Анатомия и функции запирательного нерва
Понимание функции запирательного нерва, анатомии, характерных особенностей этой части ЦНС помогает подобрать оптимальные методы лечения невропатии и способы профилактики. Nervus obturatorius отходит от спинномозгового сплетения (от 52-54 нервов) и тянется сзади либо внутри большой поясничной мышцы.
Далее он вдоль нижнего края крестцово-подвздошного сочленения пролегает по боковой стенке таза, входит в одноименный канал, расположенный за лобковой костью, и включает в себя мембрану, являющуюся наиболее уязвимой зоной, которая встречается по ходу движения запирательного нерва.
Далее он разделяется на две ветви. Передняя (толстая) протянулась между бедренными, короткой и длинной приводящими мышцами, которые отвечают за движение данной части ноги, обеспечивают сгибание ее в колене. Задняя ветвь обеспечивает передачу сигналов от головного мозга к суставной сумке, надкостнице и к тем же мышечным волокнам тазобедренного сустава.

Благодаря таким анатомическим особенностям, запирательный нерв иннервирует группу мышц , которые отвечают за:
- движение бедра;
- разгибание тазобедренного сустава;
- вращение бедра наружу;
- сгибание коленок;
- вращение голени внутрь.
При патологиях запирательного нерва (это состояние известно в медицине как синдром Хаушипа-Ромберга) нарушаются указанные функции.
Причины болезни
Развитию синдрома запирательного нерва способствуют следующие факторы:
- ношение на протяжении долгого времени неудобного белья или тугого пояса;
- беременность;
- избыточная масса тела;
- искривление позвоночника;
- повреждение костей тазобедренного сустава;
- мышечная атрофия и другие подобные изменения, вызванные сопутствующими патологиями (остеохондроз, радикулит и иные).

Реже синдром возникает на фоне:
- инфекционных патологий;
- алкоголизма;
- сахарного диабета;
- тяжелой интоксикации;
- опухолей;
- варикозного расширения вен в области малого таза;
- воспалительных процессов в малом тазу.
Локализация патологических процессов напрямую определяет характер симптоматики, проявляющейся при синдроме.
Синдром Хаушипа-Ромберга
Английский и немецкий врачи, именами которых назван синдром Хаушипа-Ромберга, определили взаимозависимость причин и симптомов болезни:
- при гематоме в брюшной полости патологический процесс протекает под поясничной мышцой или внутри ее;
- при сакроилеите – в области крестца и в месте его соединения с подвздошной частью;
- при опухолях, во время беременности признаки невропатии отмечаются сбоку в области малого таза;
- при грыже или отеках тканей – в месте расположения запирательного канала (возле лобка);
- при рубцевании тканей или из-за неудачного хирургического вмешательства в верхней медиальной части ноги – патологический процесс локализуется в указанной зоне.
Описанные выше взаимосвязи встречаются чаще остальных. Однако нельзя исключать влияние других факторов, приводящих к возникновению синдрома Хаушипа-Ромберга.
Характерные симптомы

Симптомы определяются тем, какая из ветвей запирательного нерва поражена. В общих случаях невропатия характеризуется:
- болями в области малого таза и нижней части спины, интенсивность которых усиливается при кашле и физических нагрузках;
- неприятными ощущениями в области, расположенной около зоны поражения;
- снижением подвижности тазобедренного сустава;
- неустойчивой ходьбой;
- мышечной гипертрофией с внутренней стороны бедра.
Описанная симптоматика характерна для патологий органов малого таза, поэтому при возникновении болей в этой зоне потребуется комплексное обследование пациента.
Диагностика
Невропатия запирательного нерва диагностируется посредством оценки чувствительности кожи и активности тазобедренного сустава, а также на основании жалоб пациента.
О возникновении данного расстройства говорят скованность в движениях и мышечная слабость.
Выявить оба отклонения помогают следующие тесты:
- Пациент ложится на спину и сгибает ноги в коленях. Далее ему необходимо свести нижние конечности, прилагая максимальные усилия. В этот момент врач оказывает противодействие, мешая процессу.
- Лежа на спине нужно согнуть ноги в коленях и поочередно класть одну конечность на другую. Процедура позволяет выявить снижение подвижности суставов.
Дополнительно проводятся процедуры, при помощи которых оценивается чувствительность кожи в области бедра и рефлексы в коленных суставах. Помимо этого, назначаются другие диагностические действия, помогающие дифференцировать синдром запирательного нерва с иными невропатиями, а также выявить причины возникновения расстройства (например, КТ и МРТ малого таза при подозрении на опухоли).
Способы лечения

Тактика лечения при синдроме запирательного нерва определяется в зависимости от особенностей поражения и степени запущенности случая. В основном при невралгии применяют медикаментозные средства, прием которых сочетают с физиотерапевтическими процедурами. Но иногда требуется хирургическое вмешательство.
Синдром запирательного канала лечится посредством обезболивающих медикаментов. Чаще для этих целей назначаются препараты из группы анальгетиков. Но в особо тяжелых случаях рекомендуют новокаиновые блокады.
После купирования болевого синдрома применяются следующие медикаменты:
- витамины группы В (улучшают обмен веществ, восстанавливают нервную проводимость);
- нестероидные противовоспалительные препараты;
- хондропротекторы (восстанавливают хрящевую ткань).
Неврит запирательного нерва также лечится с помощью массажа и ЛФК. Хорошие результаты достигаются при применении электрофореза, после которого восстанавливаются мышечные функции.
Защемление запирательного нерва в некоторых случаях требует хирургического вмешательства. Открытые операции применяются в отсутствие эффекта от консервативной терапии, при сложных переломах и опухолевых процессах.
Профилактика

Синдром запирательного нерва – это практически неизлечимое состояние, поэтому пациенту нужно соблюдать определенные правила на протяжении жизни. Чтобы избежать обострения болезни потребуется ограничить подъем тяжестей, вести активный образ жизни, во время сна пользоваться ортопедическим матрасом. Рекомендуется проводить массаж проблемной зоны и выполнять упражнения, назначенные врачом.
Запирательный нерв формируется из поясничного сплетения и спускается внутри поясничной мышцы, выходя через ее медиальный край в полость таза. Далее путь нерва продолжается вдоль боковой стенки малого таза, через запирательный канал нерв выходит на бедро. Здесь он делится короткой приводящей мышцей на переднюю и заднюю ветви.
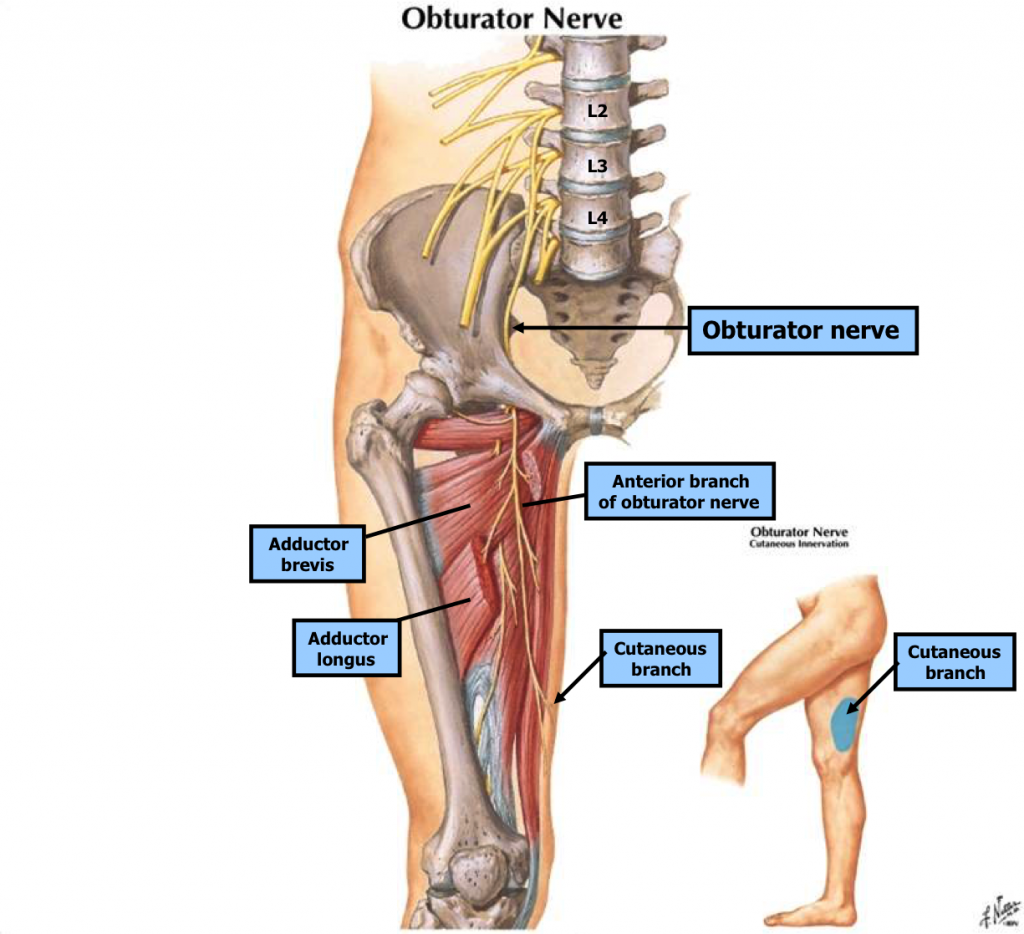
- Задняя ветвь проходит под короткой приводящей мышцей вдоль передней поверхности большой приводящей мышцы, иннервируя наружную запирательную мышцу, короткую приводящую мышцу, а также часть большой приводящей мышцы, которая прикрепляется к шероховатой линии.
- На передней поверхности короткой приводящей мышцы передняя ветвь проходит под гребенчатой мышцей и длинной приводящей мышцей и иннервирует длинную приводящую мышцу, тонкую мышцу и короткую приводящую мышцу. Эта ветвь также способствует развитию гребенчатой мышцы.
- Кожные ветви нерва иннервируют кожу медиальной поверхности бедра.
Функции
Таким образом, запирательный нерв имеет три ветви: заднюю, переднюю и кожную.
Двигательная порция нерва иннервирует
- наружную запирательную мышцу;
- длинную приводящую мышцу;
- короткую приводящую мышцу;
- 1/2 часть большой приводящей мышцы;
- тонкую мышцу;
- гребенчатую мышцу.
Сенсорная порция нерва обеспечивает чувствительность
- тазобедренного сустава;
- коленного сустава;
- кожи медиальной поверхности бедра (наряду с подкожным нервом и медиальным кожным нервом бедра).
Клиническая значимость
Повреждение запирательного нерва встречается редко, так как он залегает в области таза и глубоко в медиальной части бедра. Нерв может быть поврежден в результате прямой травмы или травмы окружающих мягких тканей. Легкое повреждение запирательного нерва можно лечить с помощью физиотерапии. В более тяжелых случаях может потребоваться хирургическое вмешательство.
Повреждение нерва может быть связано с
- растяжением нерва во время операции,
- защемлением внутри запирательного канала,
- сдавлением во время беременности,
- автомобильной или бытовой травмой,
- операцией на брюшной полости,
- занятиями спортом (бег или скручивания),
- предшествующими травмами или операциями.
Нейропатия запирательного нерва
- Нарушение чувствительности на медиальной поверхности бедра.
- Боль и парестезия в области медиальной поверхности бедра (могут распространяться до колена).
- Разгибание и отведение бедра могут усиливать боль.
- Могут возникать нарушения ходьбы из-за слабости и проблем с приведением испсилатерального бедра.
- Слабость приводящих мышц со стороны поражения.
- Гипотрофия приводящих мышц бедра.
- Аномальное отведение бедра во время ходьбы приводит к циркумдукции и ходьбе на широкой базе.
- Нарушение чувствительности в средней и нижней трети бедра, что иногда может выявляться ниже колена.
Диагностика
- Игольчатая ЭМГ для подтверждения острой / хронической денервации приводящих мышц бедра, исключая другие мышцы нижних конечностей, такие как подвздошно-поясничная или четырехглавая мышцы.
- КТ, МРТ или УЗИ при подозрении на поражение запирательного нерва внутри полости малого таза.
Лечение
- Фармакологическое лечение боли: НПВП.
- Физиотерапия для увеличения силы приводящих мышц и сохранения подвижности, а также улучшения паттерна ходьбы.
- При неэффективности консервативного лечения может быть рассмотрен вариант оперативного вмешательства.
Sorenson EJ. Chen JJ. Daube JR. 2002
- Пациенты с острым началом нейропатии запирательного нерва хорошо выздоравливают при консервативном лечении.
- Пациенты с хронической невропатией имеют более неблагоприятный прогноз.
Bradshaw C. McCrory P. Bell S. Brukner P. 1997
- Хорошие результаты после хирургического освобождения.
- Физиотерапия должна быть частью плана реабилитации.
- Ожидаемое время для возвращения к активной деятельности составляет 3-6 недель.
Читайте также:


