Нерв бледный это опасно
Неврология (заболевания нервной системы) представляет собой широкую область в медицине, которая изучает различные вопросы диагностики, природы происхождения и терапии болезней на нервной почве. Стоит отметить, что проблемы, изучающиеся неврологией, чаще всего отличаются органическим происхождением – нервные заболевания, которые вызваны полученными травмами, заболевания сосудов и наследственные патологии. А вот болезни на нервной почве и психические заболевания (неврозы) уже должны относиться к компетенции психотерапевта. Именно о них мы изложили материал в нашей статье.

Болезни на нервной почве
Современная медицина в своем арсенале имеет для борьбы с нервными болезнями множество способов диагностики недугов. Чаще всего для диагностирования болезни на нервной почве применяется: электронейромиография, магнитно-резонансная томография, электроэнцифалография, полисомнография и многие другие.
Сегодня самыми распространенными жалобами на заболевания нервной системы являются: боли в спине и шеи, обмороки, головная хроническая боль, нарушение памяти, судороги, плохой сон, различные проблемы с памятью. Но следует еще помнить о том, что одним из наиболее важных направлений в неврологии считается профилактика развития инсульта и других болезней сердца на нервной почве.
Нервные заболевания довольно опасны для здоровья и жизни человека. Необходимо помнить о некоторой зависимости: болезни сердца на нервной почве неизбежно приведут к ухудшению функционирования остальных органов и систем, а также наоборот.
Необходимо также помнить о том, что вполне возможно возникновение заболевания на нервной почве, которое на первый взгляд вовсе не связано с нервными недугами. Болезни сердца на нервной почве, названия которых будут перечислены ниже, развиваются постепенно (и пациент поначалу не придает никаким симптомам значения) или же, наоборот, чересчур стремительно.
Инфекции, развитие опухолей травм, сосудистые недуги и тяжелая наследственность – основные факторы, которые способствуют возникновению риска появления опасных заболеваний, возникающих на нервной почве.

Симптоматика
Что же представляют собой симптомы болезней на нервной почве?
Симптомы бывают различными:
- Двигательные: параличи, парезы, нарушение координации, дрожание конечностей.
- Чувствительные: длительная головная боль (мигрени), болезненные ощущения в отделах позвоночника, спины, а также шеи, нарушение зрения, вкуса, слуха.
- Другие: истерические и эпилептические припадки, усталость, нарушение сна, обмороки, нарушение речи и т.д.
А теперь рассмотрим названия болезней на нервной почве, а также их симптоматику.
Самые распространенные нервные заболевания
В области медицины имеется множество различных недугов, которые провоцируются нервными перенапряжениями, стрессами и депрессиями. Какие болезни на нервной почве наиболее распространенные? Ответим на этот вопрос ниже.
Арахноидит
Арахноидит – болезнь, возникающая на нервной почве, которая характеризуется воспалительным процессом на сетке сосудов, покрывающих мозг человека – некая паутинная оболочка на мозгу.
Причинами данной нервной болезни являются: различные черепно-мозговые травмы, интоксикация организма и инфекция, которая попала на оболочку коры головного мозга.

Разделяют арахноидиты на несколько типов: на передней и на задней черепной ямке, базальный и спинальный.
Менингит
Менингит – острый воспалительный процесс на оболочке головного мозга, который относится к категории болезней на нервной почве у женщин и мужчин. Симптомы существуют следующие: повышенная температура, нестерпимая болезненность в голове, рвота и тошнота, которые не приносят облегчения, нарушения мышечного тонуса.
При первой же симптоматике необходима срочная госпитализация больного! После этого пациенту делают спинную пункцию с дальнейшим определением терапии заболевания. Менингит – довольно серьезное заболевание, которое требует неотложного срочного лечения.
Мигрени
Как называется болезнь на нервной почве, при которой сильно болит голова? Вполне вероятно, что в данном случае речь идет о мигрени – нервная болезнь, которая проявляется через острую и интенсивную боль одной из половинок головы, хотя могут встречаться и двусторонние мигрени.
Симптомами данной нервной болезни выступают следующие: раздражительность, сонливость, которые сменяются нестерпимой острой головной болью, тошнотою и частой рвотою, а также онемением конечностей.
Обратите внимание на то, что мигрень способна перерасти в наиболее сложные недуги нервной системы. В настоящее время радикальных методов лечения мигрени не существует, при данном заболевании прописываются специалистом специальные медикаменты.

Миелит
Миелит – заболевание, которое возникает при воспалительном процессе в спинном мозгу, при этом поражается и белое, и серое вещество. Признаками миелита являются следующие: высокая температура, недомогание, слабость, боль в позвоночнике, ногах, спине, расстройства мочеиспускания. Диагностика и последующая терапия назначается врачом после сдачи всех необходимых анализов.
Инсульт
Инсульт является конечной точкой развития заболевания нервной системы, которое подразумевает нарушения в кровообращении мозга. Во время этого недуга в некоторые области мозга уменьшается поступление крови, или же она совсем перестает туда попадать. Специалисты при этом указывают на наличие двух разновидностей инсульта:
- Ишемический, который возникает по причине нарушения прохождения крови по артериям к клеткам мозга.
- Геморрагический, который возникает по причине кровоизлияния в мозг.
Признаками инсульта являются следующие: возникновение болезненности в голове с дальнейшей тошнотой и рвотой, нарушения сердцебиения, плохая ориентация в пространстве и времени, потеря сознания, чрезмерная потливость, ощущение жара. Лечение заболевания производится с целью предотвращения повторения и нормализации поступления крови в мозг. Геморрагический тип инсульта требует только хирургического вмешательства.

Заболевания периферической нервной системы
Важным вопросом в неврологии является болезни периферической нервной системы. Данного рода болезни встречаются практически у половины всех пациентов, которые жаловались на нервные недуги. В зависимости от пораженных участков, заболевания периферической нервной системы разделяются на следующие разновидности:
- Радикулит: заболевания корешков, расположенных в спинном мозгу.
- Плексит – нарушение в функции нервных сплетений.
- Ганглионит – заболевание, связанное с нервными чувствительными узелками.
- Неврит - воспаление черепно-мозговоых и спинно-мозговых нервов.
Нейропатия
Нейропатия (неврит) представляет собой нервную болезнь, которая развивается при воспалительном процессе на нерве. Встречаются несколько разновидностей недуга: неврит лицевого нерва, малого лучевого и берцового нервов. Главным признаком данного заболевания нервной системы считается онемение участка лица или верхней или нижней конечности. Чаще всего развивается от переохлаждений, причиной болезни также является защемление нервов или их воспаление.
В целях профилактики заболеваний периферической нервной системы надо тщательно следить за собственным здоровьем: не переохлаждаться часто, избегать травмирования, ограничить влияние на свой организм ядохимикатов, а также не злоупотреблять табакокурением и алкоголем.
Нервно-психические заболевания
Следует также обязательно выделить психические и связанные с ними нервные заболевания. Особенности и их симптоматику рассмотрим более подробно ниже.

Психозы
Психозы – вид нервно-психических заболеваний, которые развиваются при перенесении психологических травм. Кроме того, они могут развиться после инфекционных недугов, переутомления, бессонницы и черепно-мозговых травм. Пациенты в таком случае требуют госпитализации, особого ухода и лечения специальными психотропными средствами.
Эпилепсия
Эпилепсия – болезнь на нервной почве, возникающая по причине изменений в головном мозгу. Признаком данного психического недуга являются: помутнение сознания, выделение пены изо рта, судорожные (эпилептические) припадки. Лечение осуществляется с помощью лекарственных средств и специальных терапевтических процедур.
Опухоль головного мозга
Может появиться психическое расстройство на почве формирования опухоли в организме. Больные, у которых имеются такие психические и нервные болезни, страдают сильной усталостью, нарушением в памяти, болью в голове, бессвязностью речи, также возможна потеря сознания. Пациенты требуют особого постоянного ухода, терапия происходит нейрохирургическим методом.
Прогрессивный паралич
Прогрессивный паралич – болезнь, которая проявляется во время поражения головного мозга бледной спирохетой. Начальная стадия недуга имеет следующие признаки: ухудшение работоспособности и памяти, истощаемость организма, нарушение речи, раздражительность, прогрессирование слабоумия. Если запустить прогрессивный паралич, то спустя несколько лет болезнь приведет к состоянию маразма, а затем и к летальному исходу.

Особенности диагностики и лечения
Ясное дело, если у вас откроется язва, вы пойдете с ней не к психологу, а к профильному специалисту. И с мигренью то же самое: у этого заболевания врачи, конечно, часто подозревают психосоматическую природу, но причин у головной боли может быть огромное множество. И иногда простой насморк – это лишь насморк.
В общем, следует исключить органические заболевания. Как правило, хорошие терапевты и профильные врачи, заполучив пациента с нервным заболеванием или функциональным расстройством, должны работать в комплексе с неврологом или же психотерапевтом (а возможно даже, и с психиатром).
Если же говорить конкретно о диагностике и лечении заболеваний, которые возникли на нервной почве, то методы всегда будут отличаться. Как уже было сказано ранее, в большинстве случаев при подозрении на такие недуги специалисты назначают своим пациентам сделать МРТ головного мозга, сдать общий анализ крови. На основе полученных исследований должен ставиться диагноз. Только после этого квалифицированный доктор назначит соответствующее лечение, выпишет медикаментозные средства, витаминные комплексы, назначит какие-то физиотерапевтические процедуры. Весьма часто при подобного рода патологиях пациенты посещают психотерапевта или психолога.
В заключении стоит отметить, что не стоит игнорировать симптомы и признаки нервных заболеваний. Иногда даже простая головная боль может указывать на развитие какого-то серьезного недуга, возникшего на нервной почве. Не игнорируйте проблему в таком случае, иначе последствия окажутся куда хуже.
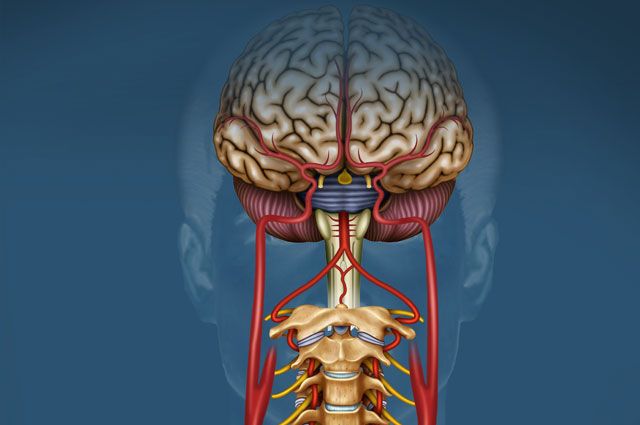
Бесперебойная работа органов тела человека обеспечивается целым рядом факторов. И один из них — правильная работа блуждающего нерва. Данное скопление клеток работает со всеми жизненно важными органами, а при сбоях в его деятельности может наступать смерть человека. Так как этот нерв самый длинный, он определяется сразу в разных частях тела. И стоит знать о нем побольше, чтобы не получить от него никаких сюрпризов.
Анатомия вопроса
Из черепа человека выходит 12 пар нервов — они ответственны за то, чтобы сигналы, регулирующие деятельность разных органов, доходили из мозга правильно. Блуждающий нерв является 10 парой. В медицине он называется вагусом.

Основные обязанности
В обязанности такого нерва входит приведение в действие парасимпатической нервной системы, которую иначе называют непроизвольным центром. Он, по сути, контролирует бессознательные функции. То есть именно блуждающий нерв ответственен за постоянный ритм сердца, отвечает за равномерное дыхание и обеспечивает правильное потоотделение. Также он работает и над пищеварением.
Кроме того, на его долю приходятся и следующие процессы:
- Контроль артериального давления;
- Соблюдение баланса глюкозы в организме;
- Выработка желчи, слюны и некоторых гормонов;
- Контроль вкусовых ощущений;
- Производство слез и т. д.
Почему может повреждаться
Несмотря на то, что блуждающий нерв спрятан довольно глубоко в теле человека, он все равно довольно уязвим. На его работу могут оказывать влияние как внешние, так и внутренние факторы. Итак, проблемы в его работе могут начаться, если нерв поврежден в результате:
- Менингита, непосредственно влияющего на мозг;
- Развития опухолей — как доброкачественных, так и раковых;
- Черепно-мозговых травм, приводящие к развитию гематомы или иным повреждениям;
- Проблемам с кровообращением, которые становятся причиной развития тромбов.
Также в качестве провоцирующих факторов могут выступать сахарный диабет, хронические болезни, например туберкулез или гайморит, болезнь Паркинсона, рассеянный склероз. Врачи не исключают негативного влияния со стороны алкоголя, ведь развившаяся на фоне чрезмерного употребления крепких напитков невралгия нередко приводит к раздражению нерва.
Симптомы повреждения
Симптоматика проблемы напрямую зависит от того, какой отдел поражен. Так как блуждающий нерв длинный и тянется практически по всему телу, он условно разделен на отделы — головной, шейный, грудной и т. д.
Так, это могут быть проблемы с речью, например небольшой хрип, а то и полная потеря голоса. Кроме того, отмечаются и проблемы с глотанием, особенно если речь идет об употреблении твердой пищи. Повышение тонуса мышц пищевода вследствие проблем в работе блуждающего нерва становится причиной проблем со стулом, развития изжоги. Могут быть и проблемы в работе сердца и сосудов — аритмия, тахикардия, брадикардия, головокружения, глухота.
Могут развиваться и такие симптомы, как головная боль, проблемы с ушами, вялость и слабость, раздражительность и чувство отрешенности.

Тонус нерва
Считается, что для качественной работы блуждающий нерв должен быть в тонусе. Если тонус на высоком уровне, то человек отличается хорошим здоровьем, психически стабилен, устойчив к стрессам. При низком тонусе нерва человек склонен к тяжелым переживаниям, сложнее успокаивается после нервирующих событий. Кроме того, у него могут развиваться хроническая усталость, аутоиммунные заболевания, депрессивные состояния, диабет, эпилепсия и даже ожирение.
Если тонус снижен, это не повод впадать в отчаяние. Блуждающий нерв вполне возможно простимулировать. Единственное — лучше попросить врача рассказать о методиках и выполнять их под его контролем. Ведь неправильная работа с блуждающим нервом может быть опасной. Это касается и упражнений, и использования различных препаратов, которые помогут снять воспаление и скорректируют ситуации, вызывающие поражение нерва, и использования народных средств.
Неправильное воздействие на этот самый длинный нерв тела может стать причиной довольно тяжелых последствий.

Тройничный нерв – важная составляющая нервной системы человека, а также главный чувствительный нерв лица и ротовой полости. Поражение этого нерва является серьезной патологией, которая требует комплексного лечения, а иногда и применения хирургического вмешательства.
Что такое тройничный нерв?
Рассматриваемый нерв – парная структура, которая относится к группе черепных нервов, являясь самой крупной из них. Тройничный нерв считается смешанным, так как включает чувствительные и двигательные ядра и волокна. Название его происходит от того, что данный нерв объединяет три ветви, каждая из которых отвечает за чувствительность определенных участков тканей головы. Ядра тройничного нерва – четыре скопления нервных клеток, отдающие нервные волокна, которые находятся в разных отделах головного мозга.

Разветвленный тройничный нерв на лице, имеющий множество отростков, свое начало берет в мозжечке, располагающемся в задней части черепной коробки, главная его ветвь проходит в височной области. От височной области ответвления, исходящие от так называемого тройничного узла, расходятся и связывают все лицевые мышцы и отвечающие за них участки мозга.
- Глазничная (верхняя, первая) – разделяется на три ответвления: носоресничный, слезный и лобный нервы. Данная ветвь ответственна за чувствительность в области кожи лба, передней волосистой области головы, верхнего века, внутреннего уголка глаза и спинки носа, слизистой верхней части носа, решетчатого лабиринта, слизистой глаза, слезной железы, конъюнктивы, роговицы, твердой мозговой оболочки, намет мозжечка, лобной кости и надкостницы.
- Верхнечелюстная (вторая ветвь) – имеет три ответвления: подглазничный, скуловой и крылонебный нервы. За счет нее иннервируется кожа височной и скуловой зон, нижнего века и уголка глаза, слизистая задних решетчатых ячеек и клиновидной пазухи, полости носа, глоточного свода, мягкого и твердого неба, миндалин, верхняя челюсть, зубы.
- Нижнечелюстная (третья) – самая мощная ветвь, одним из конечных ответвлений которой выступает подбородочный нерв. Обеспечивает чувствительность нижней части щеки, подбородка, кожи нижней губы, наружного слухового прохода, передней части ушной раковины, части барабанной перепонки, слизистой оболочки щеки, полости рта, передних зоны языка, нижней челюсти, твердой мозговой оболочки и двигательную иннервацию жевательных и крыловидных мышц.
Рассмотрим локализацию ядер тройничного нерва:
- двигательное ядро (жевательное) – находится в верхних отделах ромбовидной ямки;
- чувствительное (мостовое) ядро – расположено сбоку от двигательного ядра;
- ядро спинномозгового пути – продолжение предыдущего ядра по всему протяжению продолговатого мозга, заходящее в верхние шейные сегменты спинного мозга;
- ядро среднемозгового пути – располагается кверху от двигательного ядра.

Поражение тройничного нерва – причины
Под поражением зачастую понимают воспаление тройничного нерва, спровоцированное воздействием тех или иных факторов. Помимо того, существует невоспалительное поражение, при котором наблюдаются дегенеративные и обменные нарушения в нервных тканях. Вероятные причины разных видов поражения данной структуры:
1. Сдавливание либо механическое повреждение нерва или его разветвлений вследствие:
- роста опухолевых образований, локализирующихся в толще головного мозга или в лицевой зоне головы;
- патологических изменений сосудов головного мозга (аневризмы, атеросклероз, врожденные аномалии развития сосудов, последствия инсультов, повышения внутричерепного давления и так далее);
- черепно-мозговых травм, повреждения лицевой области;
- разрастания соединительной ткани (спайки) после инфекционных процессов;
- врожденных аномалий развития костных структур черепной коробки;
- оперативных вмешательств в зоне лица, в ротовой полости.
2. Вирусные заболевания, затрагивающие периферические нервы:
- герпес;
- полиомиелит;
- нейроСПИД.
3. Общие заболевания нервной системы:
- рассеянный склероз;
- энцефалит;
- менингит;
- эпилепсия;
- энцефалопатии.
4. Одонтогенные факторы:
- осложненное удаление зубов, сопряженное с травмой костной ткани челюсти;
- пульпит;
- пародонтоз;
- гингивит.
5. Заболевания, связанные с метаболическими нарушениями:
- сахарный диабет;
- подагра;
- патологии щитовидной железы.
Другие причины:
- Переохлаждение головы, лица (при морозе, на сквозняке).
- Недостаток витаминов группы В.

Поражение тройничного нерва – симптомы
Клиническая картина, которой характеризуется неврит или невропатия тройничного нерва, зависит от локализации поражения. Самый яркий признак – болевые ощущения. Они могут носить жгучий, пульсирующий характер, сравнимый с воздействием тока, усиливаются при прикосновении к лицу, во время разговора, при жевании. Интервал между болевыми атаками – несколько минут или часов. Зачастую боль односторонняя, возникает периодическими приступами, длительность которых варьируется от нескольких секунд до нескольких минут.
Другие возможные симптомы:
- покраснение кожи лица со стороны повреждения;
- слезотечение;
- повышенное слюноотделение;
- слизистые выделения из носа;
- искажение мимики, асимметрия одной половины лица;
- спазм века;
- тремор мышц лица (тики, судороги);
- ощущение покалывания, онемения, нарушение чувствительности на пораженной стороне;
- головная боль;
- повышение температуры тела.
Невралгия считается хроническим заболеванием, при котором воспаление тройничного нерва симптомы носит связанные с поражением чувствительных волокон. При этом парезы, параличи, нарушение двигательной активности мышц не отмечаются, а структурные изменения нервных тканей минимальны. Болевые приступы при невралгии могут провоцироваться переохлаждением, эмоциональным возбуждением, употреблением некоторых продуктов, обладающих ярко выраженными вкусовыми качествами (чеснок, копчености, шоколад).
Неврит тройничного нерва, симптомы и лечение которого более серьезные, характеризуется воспалительным процессом в нервных волокнах с существенными патологическими изменениями в них. Помимо боли, снижения чувствительности и прочих симптомов, связанных с поражением чувствительных ветвей, зачастую отмечается утрата многих функциональных возможностей: движения челюсти, выражение мимики, моргание и так далее.
Чем опасно воспаление тройничного нерва?
Если воспалился тройничный нерв, и человек не получает должного и своевременного лечения, то последствия этого могут быть серьезными:
- парез и атрофия лицевых мышц;
- ухудшение слуха;
- снижение остроты зрения;
- психические расстройства на фоне интенсивной боли (депрессия, раздражительность, фобии, апатия).

Лечение тройничного нерва
То, как лечить тройничный нерв, чтобы добиться полного исцеления, пока медицинская наука не выяснила. Зачастую проводится симптоматическое консервативное лечение, направленное на уменьшение болезненных ощущений, принимаются меры по минимизации риска учащения приступов, тяжелой хронизации процесса. По возможности проводится устранение причин, по которым тройничный нерв воспалился, в том числе оперативным способом (при наличии новообразований, расширенных сосудов).
Хирургические методики применяют при отсутствии положительной динамики спустя три месяца после начала консервативной терапии. Их цель – уменьшение проводимости тройничного нерва. Это такие манипуляции, как:
- использование кибер-ножа (радиохирургический метод);
- баллонная компрессия тройничного ганглия;
- резекция тройничного ганглия.
Когда диагностируется поражение тройничного нерва, могут рекомендоваться медикаменты следующих групп:
- Миорелаксанты (Мидокалм, Баклосан) – для снижения тонуса мышц лица, торможения проведения импульсов по нервным структурам.
- Противосудорожные средства (Фенитоин, Стазепин) – для уменьшения возбудимости нервных волокон тройничного нерва и его ядер.
- Витамины группы В (Нейровитан, Нейрон) – для регуляции обменных процессов в нервных тканях, нормализации функционирования и восстановления нервных волокон.
- Седативные средства (Амитриптилин, Глицисед) – для успокоения, устранения негативных психических реакций.
- Нейропротекторы (Церебролизин, Солкосерил) – для улучшения питания нервных клеток, их восстановления.
- Нестероидные противовоспалительные средства (Мовалис, Нимесил) – для уменьшения боли и воспаления.
Лечение тройничного нерва в домашних условиях с разрешения врача можно дополнить народными рецептами средств, действие которых направлено на уменьшение болевых ощущений, расслабление мышечных тканей, улучшение кровообращения в зоне поражения. Так, применяют компрессы на основе настоя корня алтея.
Рецепт средства
- корень алтея – 4 чайн. ложки;
- вода – 200 мл.
Приготовление и применение
- Залить сырье кипятком.
- Настоять в течение 8-10 часов, профильтровать.
- Смочив в полученном настое сложенную в несколько слоев марлю, прикладывать к участку поражения перед сном (сверху утеплить платком).
- Длительность процедуры – 1 час, курс лечения – 1-2 недели.
С целью снижения боли, профилактики атрофии мышц, улучшения обменных процессов, применяют физиотерапевтические методики, к которым относят:
- массаж и лечебную гимнастику для лица;
- ультразвуковое воздействие;
- лечение тройничного нерва Дарсонвалем;
- электрофорез;
- ультрафиолетовое облучение;
- иглоукалывание;
- лазеротерапию.
Атрофия зрительного нерва – это процесс, характеризующийся постепенным распадом и отмиранием тканей зрительного нерва и образованием на их месте глиальной ткани. Атрофия зрительного нерва характеризуется побледнением диска зрительного нерва (может иметь различные степени выраженности; при полной атрофии он становится серебристо-белым), сужением артерий, уменьшением количества мелких кровеносных сосудов на краях диска, а также значительным ухудшением зрения.

Причины развития атрофии зрительного нерва
Атрофия зрительного нерва может возникать как результат большого количества патологий, но не является самостоятельным заболеванием.
Чаще всего к этому состоянию приводит воспаление или застой в зрительном нерве, воздействие токсических веществ, заболевания ЦНС, менингит, энцефалит, рассеянный склероз, нарушения кровообращения в сосудах глаза; новообразования в головном мозге, сдавливающие волокна зрительного нерва; сифилитические поражения головного мозга, разнообразные травмы глаза и травмы головного мозга.
Атрофия зрительного нерва у детей возникает как следствие:
- инфекционных заболеваний ЦНС и зрительного нерва, сопровождающихся воспалительными процессами (в 40-50% случаев);
- гидроцефалии, имеющей разную природу происхождения;
- новообразований в головном мозге;
- патологий черепа (акроцефалия, фиброзная дисплазия и т.п.);
- церебральных заболеваний и аномалий (микроцефалия, макроцефалия, церебральная аплазия и т.д.).
Реже к заболеванию приводят авитаминозы, детские инфекции, нарушения метаболических процессов в организме, интоксикации лекарственными препаратами и некоторыми химическими веществами.
Атрофия зрительного нерва у детей бывает двух типов: врожденной или же носит наследственно-генетический характер.
Причина врожденной атрофии зрительного нерва – перенесенные плодом внутриутробные заболевания головного мозга.
Разновидности атрофии зрительного нерва
В зависимости от причин, вызвавших заболевание, выделяют:
- врожденную атрофию: представляет собой группу заболеваний, имеющих наследственно-генетическую природу происхождения, при которых нарушения зрения возникают с самого рождения;
- приобретенную атрофию: заболевания может быть восходящим (является результатом поражения тканей сетчатки) или нисходящим (является результатом поражения тканей нерва).
В тех случаях, когда заболевание является самостоятельным, принято классифицировать его как атрофию первичного типа. Если же атрофия обусловлена другими патологиями, то ее относят к вторичному типу.
Проявлениями первичной (или простой) атрофии являются бледность диска зрительного нерва, четкость и резкость его границ, сужение сосудов сетчатки глаза. В отдельных случаях возможна плоская блюдцеобразная экскавация диска, на дне которой хорошо просматривается решетчатая пластинка. Размеры диска при первичной атрофии остаются нормальными или незначительно уменьшаются.
Вторичная атрофия зрительного нерва проявляется точно так же, как и первичная, диск зрительного нерва имеет нечеткие, размытые границы, экскавация не наблюдается, размеры диска очень часто увеличены. При длительном существовании данного типа атрофии границы диска обозначаются более четко, что затрудняет постановку правильного диагноза. Эту задачу облегчает присутствие околососкового светового рефлекса, являющегося характерным признаком вторичной атрофии.
В зависимости от степени поражения тканей глазного нерва выделяют полную и частичную атрофию зрительного нерва.
Полная атрофия носит необратимый характер и не поддается лечению. Она характеризуется наличием в глазном дне плоских, истонченных, бледных, серых дисков зрительных нервов, а также значительным сужением сосудов глазного дна. Как правило, процесс развивается достаточно быстро и приводит к полной слепоте уже через несколько месяцев или даже недель.
Признаком частичной атрофии зрительного нерва является сохранность зрительных функций. Зрение при этом ухудшается (и постепенно продолжает снижаться), использование очков или контактных линз улучшить его не может, поле зрения сужено, нарушается восприятие цветов.
Атрофия может характеризоваться стабильностью зрительных функций (стационарная атрофия) или же неуклонным их снижением (прогрессирующая атрофия). Также она может быть односторонней или двухсторонней.

Симптомы атрофии зрительного нерва
Симптомы атрофии зрительного нерва первичного типа:
- побледневший диск зрительного нерва с четко обозначенными границами;
- блюдцеобразная экскавация диска;
- суженность артериальных сосудов сетчатки;
- ухудшение центрального зрения;
- концентрическое сужение поля зрения;
- появление центральных и секторообразных слепых участков в поле зрения (скотом).
Симптомы атрофии зрительного нерва вторичного типа:
- побледневший диск зрительного нерва с нечетко обозначенными границами;
- незначительное проминирование диска;
- расширение вен;
- уплощение (апланация) диска;
- стирание границ.
В случае возникновения атрофии, вызванной склерозом внутренней сонной артерии, может развиться слепота в половине поля зрения обоих глаз (гемианопсия).
Лечение атрофии зрительного нерва
Самостоятельное лечение атрофии зрительного нерва невозможно, поскольку точный диагноз может поставить исключительно специалист.
Атрофия часто является сопутствующим признаком довольно серьезных заболеваний нервной системы, поэтому от своевременной диагностики в некоторых случаях может зависеть даже жизнь пациента.
При появлении первых признаков заболевания требуется незамедлительное обращение к офтальмологу или неврологу.
Лечение атрофии зрительного нерва является патогенетическим. Основная его цель – устранение причины развития атрофии. Так, может потребоваться рассечение спаек в оболочках головного мозга, удаление новообразований, санация очагов инфекции и т.д.
Неспецифическая лечебная терапия представляет собой комплекс мер, направленных на:
- Улучшение обменных процессов в поврежденных тканях зрительного нерва. Для этого используются витамины (С, Bi, B12, В2, В6, аскорутин), ферменты (лидаза) и биогенные стимуляторы (торфот, экстракт алоэ, экстракт стекловидного тела);
- Улучшение кровообращения в сосудах, питающих глазной нерв (с этой целью назначают трентал, никотиновую кислоту, дибазол, папаверин);
- Стимулирование активности обменных процессов в глазу;
- Устранение признаков воспалительного процесса;
- Улучшение деятельности ЦНС (как правило, пациенту назначают преднизолон, фосфаден, фезам).
Положительных эффектов позволяет также добиться лазерная и магнитная стимуляция зрительного нерва. Также значительные эффекты наблюдаются от использования фитотерапии.
Читайте также:


