Нерв проходящий в canalis mandibulae
Нерв смешанный. Имеет следующие ядра:
· Nucleus sensorius superior
·
| Чувствительные ядра |
(ядро спинномозгового тракта)
· Nucleus tractus mesencephalici
(ядро среднемозгового тракта)
· Nucleus motorius – двигательное ядро
Ядра локализуются в верхнем треугольнике ромбовидной ямки:
· Двигательное кпереди и латеральнее от colliculi facialis
· Латеральнее двигательного расположено чувствительное ядро – nucleus pontinus n.trigemini
· Nucleus tracrus spinalis пересекает всю ромбовидную ямку
· Одно ядро выходит за пределы ромбовидной ямки и находится в среднем мозге в покрышке ножек мозга параллельно водопроводу (вместе с ядрами 3 и 4 пар ЧН) – nucleus tracrus mesencephalici n.trigemini
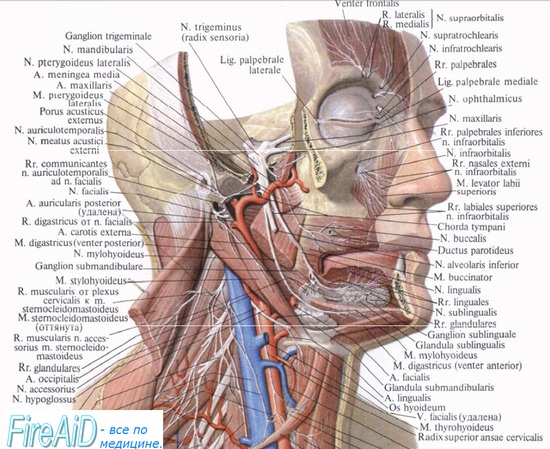
Т.к есть чувствительные ядра у нерва, то будет и чувствительный ганглий –тройничный ганглий (ganglion trigeminale) – находится в своем собственном углублении, которое расположено на передней поверхности каменистой части височной кости (impression trigemini); твердая мозговая оболочка в месте вдавления образует шатер.
Под ганглий укладывается двигательный корешок (radix motoria), и он ложится на pars petrosa височной кости.
Ганглий – это скопление тел псевдоуниполярных клеток, у которых будут центральные и периферические отростки.
Чувствительный корешок (radix sensoria) – это совокупность центральных отростков псевдоуниполярных клеток, формирующих ганглий.
Двигательный корешок (radix motoria) – это совокупность аксонов двигательных нейронов, формирующих двигательное ядро.
После ганглия весь нерв делится на 3 ветви:
· 1-я ветвь – глазной (нерв n.ophtalmicus)
- чувствительный
- в глазницу вступает через верхнюю глазничную щель (+3,4,6 пары ЧН и vena ophtalmica superior)
· 2-я ветвь – верхнечелюстной нерв (n.maxillaris)
- чувствительный
- через круглое отверстие попадает в крыловидно-небную ямку
· 3-я ветвь – нижнечелюстной нерв (n.mandibularis)
- смешанный
- выходит через овальное отверстие
От всех 3-х ветвей тройничного нерва, пока нерв находится в полости черепа, от каждой ветви будет отходит менингиальная ветвь (ramus meningea), которая дает инервацию оболочкам мозга.
Глазной нерв (n.ophtalmicus) проходит через fissurа orbitalis superior, попадает в глазницу и делится на несколько ветвей:
1. Лобный нерв (nervus frontalis) ложится на верхнюю стенку глазницы, подходит к надглазничному краю, проходит через надглазничную вырезку, выходит на переднюю поверхность лба и меняет название на n.supraoritalis; инервирует все, что расположено выше глазной щели: верхнее веко, корень носа, медиальные и латеральные углы глаз, кожу лба; дает общую чувствительность (болевая, температурная, тактильная).
2. Носоресничный нерв (nervus nasociliaris)делится на:
a. Передний и задний решетчатые нервы (n.ethmoidalis posterior at anterior) проникают в полость носа через одноименные отверстия на медальной стенке глазницы и дают общую чувствительность слизистой полости носа.
b. Ресничный нерв (n.ciliaris) инервация сосудистой оболочки и склеры – общая чувствительность.
c. Слезный нерв (n.lacrimalis) идет к слезной железе, дает ей общую чувствительность (боль, прикосновение, чувство натяжения и тд)
Верхнечелюстной нерв (n.maxillaris)проходит через foramen rotundum и попадает в крыловидно небную ямку, где от нерва отходят ветви:
Через fissurа orbitalis inferior:
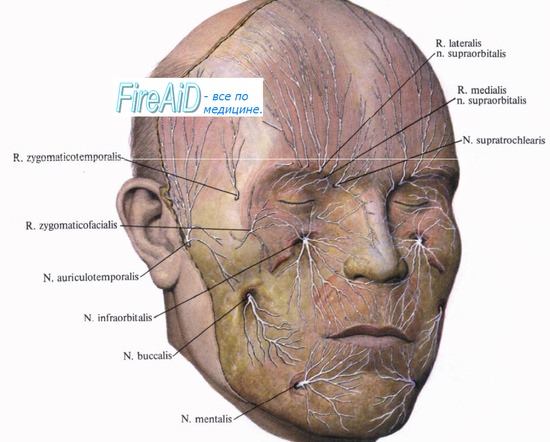
1. Скуловой нерв (n.zygomaticus) соединяется с n.lacrimalis (по этому анастомозу идет парасимпатическая инервация слезной железы) с помощью соединительной ветви. В глазнице этот нерв заходит в foramen zygomaticoorbitaleскуловой кости, которое дает начало одноименному каналу, далее нерв, как и канал делится на 2 ветви: r.zygomaticofacialis и r.zygomaticotemporalis. Обеспечивает инервацию латеральной поверхности лица (область скуловой кости и часть височной), дает общую чувствительность.
2. Подглазничный нерв (n.infraorbitalis) ложится в подглазничную борозду, заходит в подглазничный канал, выходит через подглазничное отверстие. После выходя нерв делится на большое количество маленьких ветвей: малая гусиная лапка (pes anserinus minor). Инервирует все, что расположено ниже глазной щели до ротовой щели, т.е среднюю треть лица (нижнее веко, медиальный угол глаза, наружный нос, передняя поверхность лица, верхняя губа, угол рта). В подглазничном канале от нерва отходит ветвь – n.alveolaris superior, она в толще канала образует сплетение и делится на ветви: rr.dentalis et rr.gingivalis, которые инервируют зубы и десна.
3. Соединительные ветви (rr communicantens ganglionares) устанавливают соединение с парасимпатическим ганглием (gangleon pterygopalatinum), который находится в крыловиднонебной ямке.
Нижнечелюстной нерв (n.mandibularis) имеет как двигательные, так и чувствительные волокна, проходит через foramen ovale, и двигательные волокна уходят в одну сторону, а чувствительные в другую.
От чувствительных ветвей:
1. Язычный нерв (n.lingualis) дает общую чувствительность 2/3 языка. От этого нерва отходит n.sublingualis – общая чувствительность подъязычной и поднижнечелюстной желез.
2. Щечный нерв (n.buccalis) – общая чувствительность слизистой щеки.
3. Ушновисочный нерв (n.auriculotemporalis) уходит на височную область, инервирует латеральную поверхность лица + височно-нижнечелюстной сустав + общая чувствительность околоушной слюнной железы.
4. N.alveolaris inferior проходит в канале нижней челюсти, выходит через подбородочное отверстие и меняет название на n.mentalis; инервирует нижнюю треть лица (нижнюю губу, подбородочную область, немного заходит на шею). В канале от нерва отходят rr.dentales et rr.gingivalis.
От двигательных ветвей получат инервацию:
· Все жевательные мышцы (m.masseter,m.temporalis,m.pterygoideus lateralis et medialis)
· Переднее брюшко m.digastricus и m.mylohyoideus
· M.tensor veli palatine
· M.tensor tympani
Рисунок:
radix sensoria, radix motoria
1-n.zygomaticus, 2-r.zygomaticofacialis, 3-r.zygomaticotemporalis, 4-rr.meningeae, 5-rami communicantens ganglionares, 6-n.mentalis
1-ganglion trigeminale, 2-fissura orbitalis superior, 3-foramen rotundum, 4-foramen ovale, 5-canalis infraorbitalis, 6-foramen infraorbitale, 7-foramen mentale, 8-fissura orbitalis inferior, 9-ganglion pterygopalatinum, 10-foramen zygomaticoorbitale, 11-foramen zygomaticofacialis, 12-foramen zygomaticotemporalis, 13-canalis mandibularis

VII пара черепных нервов. Лицевой нерв (n.facialis).
Смешанный. Имеет следующие ядра:
· Двигательное: n.motorius (латерально от colliculi facialis в ромбовидной ямке)
· Чувствительное: n.solitarius (одиночное)
· Парасимпатическое: верхнее слюноотделительное ядро (n.salivatorius superior)+ слезное ядро (n.lacrimalis)
Ядра локализованы в верхнем треугольнике ромбовидной ямки.
Место выхода нерва из мозга: сбоку по заднему краю от моста латеральнее от отводящего нерва и медиальнее языкоглоточного.
Нерв имеет 3 корешка:
- двигательный
- чувствительный
- парасимпатический
По ходу чувствительного корешка находится чувствительный ганглий – коленчатый ганглий (gangleon geniculi).
Весь нерв проходит в канале лицевого нерва височной кости (canalis nervi facialis)
*Канал лицевого нерва берет начало на дне внутреннего слухового прохода, идет вперед и латерально параллельно продольной оси пирамиды височной кости; на уровне расщелины большого каменистого нерва делает изгиб в 90 градусов, образуя колена (genum canalis nervi lacrimalis), идет назад, проходит по внутренней стенке барабанной полости (в верхней её части), миновав пределы барабанной полости, канал снова делает изгиб и идет вниз; заканчивается шилососцевидным отверстие.
Из шилососцевидного отверстия выходят только двигательные волокна.
Все ветви, которые отдает данный нерв делятся на 2 группы:
1. За пределами канала лицевого нерва.
2. В пределах канала лицевого нерва.
Ветви за пределами канала лицевого нерва:
Назад уходят 2 ветви:
1. Ramus digastricus – инервирует заднее брюшко двубрюшной мышцы.
2. Ramus stylohyoideus – инервирует шилоподъязычную мышцу.
Другие двигательные волокна идут вперед, заходят в околоушную железу, образуя там сплетение (plexus parotideus), выходят из нее и отдают ветви:
1. Rami temporalis к mm.auricularis anterior et posterior, m.epicranium, m.orbicularis oculi.
2. Rami zygomaticus к m.orbicularis oculi и m.zygomaticus.
3. Rami buccalis к мышцам окружности рта и носа.
4. Краевые нижнечелюстные ветви (rami marginalis mandibulae) идут по краю нижней челюсти к мышцам подбородка и нижней губы.
5. Rami colli к m.platysma.
Все эти ветви инервирую все мимические мышцы, а совокупность этих ветвей получает название большая гусиная лапка (pes anserinus major).
Ветви в пределах канала лицевого нерва:
В канале от нерва отходит 3 ветви:
1. Двигательная (n.musculi stapedius) инервирует стременную мышцу, которая находится в барабанной полости.
2. Чувствительная ветвь вместе с парасимпатичекой – смешанная – барабанная струна (chorda tympani)выходит через каменисто-барабанную щель (fissure petratympanica), выходит на боковую поверхность и разделяется на:
Тройничный нерв ( V пара ), n. trigeminus. Пятая пара черепных нервов. Тройничный узел, ganglion trigeminale
N. trigeminus, тройничный нерв, развивается в связи с первой жаберной дугой (мандибулярной) и является смешанным. Чувствительными своими волокнами иннервирует кожу лица и передней части головы, граничит сзади с областью распространения в коже задних ветвей шейных нервов и ветвей шейного сплетения. Кожные ветви (задние) II шейного нерва заходят на территорию тройничного нерва, вследствие чего возникает пограничная зона смешанной иннервации шириной в 1 —2 поперечника пальца.
Тройничный нерв также является проводником чувствительности от рецепторов слизистых оболочек рта, носа, уха и конъюнктивы глаза, кроме тех отделов их, которые являются специфическими рецепторами органов чувств (иннервируемых из I, II, VII, VIII и IX пар).
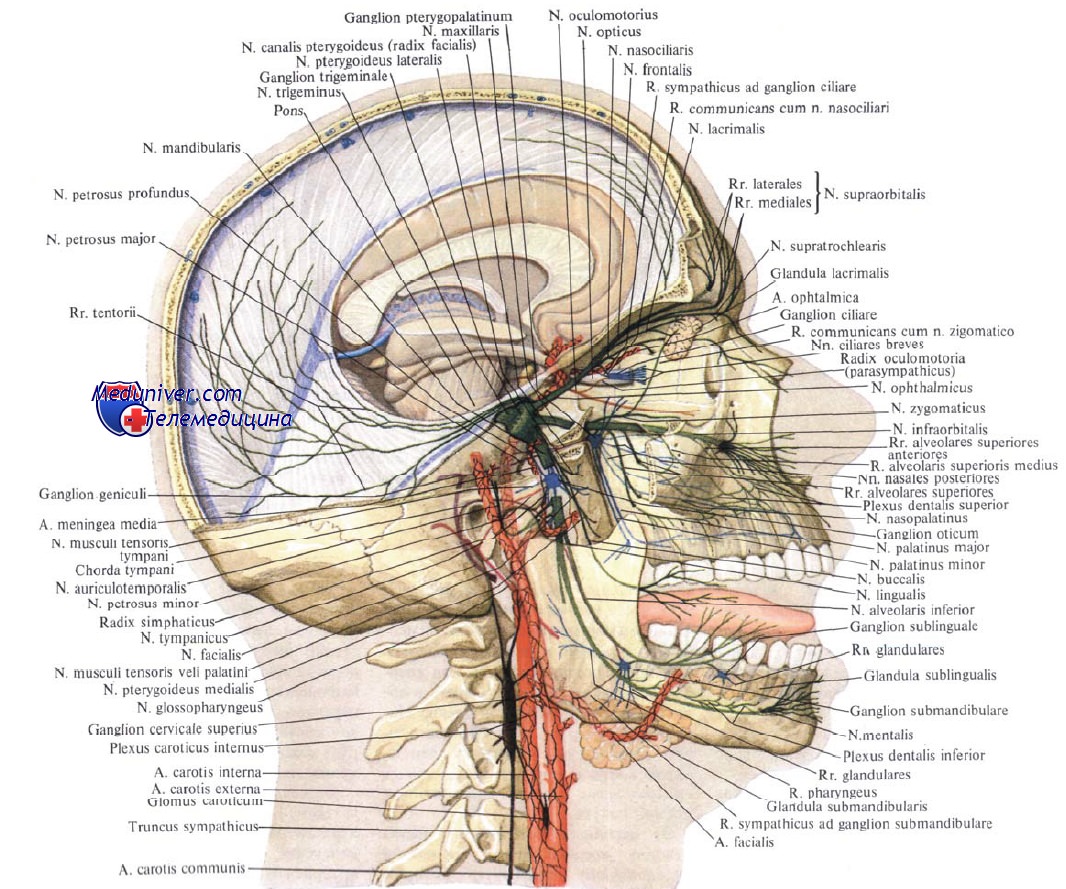
В качестве нерва первой жаберной дуги n. trigeminus иннервирует развившиеся из нее жевательные мышцы и мышцы дна полости рта и содержит исходящие от их рецепторов афферентные (проприоцептивные) волокна, заканчивающиеся в nucleus mesencephalicus n. trigemini.
В составе ветвей нерва проходят, кроме того, секреторные (вегетативные) волокна к железам, находящимся в области лицевых полостей.
Поскольку тройничный нерв является смешанным, он имеет четыре ядра, из которых два чувствительных и одно двигательное заложены в заднем мозге, а одно чувствительное (проприоцептивное) — в среднем мозге. Отростки клеток, заложенных в двигательном ядре (nucleus motorius), выходят из моста на линии, отделяющей мост от средней ножки мозжечка и соединяющей место выхода nn. trigemini et facialis (linea trigeminofacialis), образуя двигательный корешок нерва, radix motoria. Рядом с ним в вещество мозга входит чувствительный корешок, radix sensoria. Оба корешка составляют ствол тройничного нерва, который по выходе из мозга проникает под твердую оболочку дна средней черепной ямки и ложится на верхнюю поверхность пирамиды височной кости у ее верхушки, там, где находится impressio trigemini. Здесь твердая оболочка, раздваиваясь, образует для него небольшую полость, cavum trigeminale. В этой полости чувствительный корешок имеет большой тройничный узел, ganglion trigeminale. Центральные отростки клеток этого узла составляют radix sensoria и идут к чувствительным ядрам: nucleus pontinus n. trigemini, nucleus spinalis n. trigemini и nucleus mesencephalicus n. trigemini, а периферические идут в составе трех главных ветвей тройничного нерва, отходящих от выпуклого края узла.
Ветви тройничного нерва
Ветви тройничного нерва эти следующие: первая, или глазная, n. ophthalmicus, вторая, или верхнечелюстная, n. maxillaris, и третья, или нижнечелюстная, n. mandibularis. Двигательный корешок тройничного нерва, не принимающий участия в образовании узла, проходит свободйо под последним и затем присоединяется к третьей ветви.
Тройничный нерв человека является результатом слияния двух нервов животных: 1) n. ophthalmicus profundus, или n. trigeminus I, и 2) n. maxillomandibularis, или n. trigeminus II. Следы этого слияния бывают заметны и в ganglion trigeminale нерва, который часто бывает двойным. Соответственно этому ramus ophthalmicus есть бывший n. ophthalmicus profundus, а две остальные ветви составляют n. maxillomandibularis, который, являясь нервом первой жаберной дуги, имеет строение типичного висцерального нерва: ganglion trigeminale его гомологичен наджаберному узлу, ramus maxillaris — преджаберной ветви, a ramus mandibularis — зажаберной ветви. Этим объясняется, что ramus mandibularis является смешанной ветвью, а radix motoria минует узел нерва.
Каждая из трех ветвей тройничного нерва посылает тонкую веточку к твердой оболочке головного мозга.
В области разветвлений каждой из трех ветвей n. trigeminus находится еще несколько небольших нервных узелков, относящихся к вегетативной нервной системе, но описываемых обыкновенно при тройничном нерве. Эти вегетативные (парасимпатические) узлы образовались из клеток, выселившихся в процессе эмбриогенеза по путям ветвей тройничного нерва, чем и объясняется сохранившаяся на всю жизнь связь с ними, а именно: с n. ophthalmicus — ganglion ciliare, с n. maxillaris — g. pterygopalatinum, с n. mandibularis — g. oticum и с n. lingualis (из третьей ветви) — g. submandibularis.
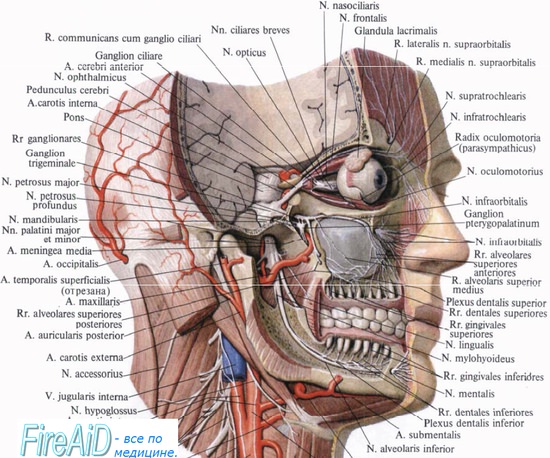
Первая ветвь тройничного нерва. Глазной нерв, n. ophthalmicus. Ресничный узел, gandlion ciliare.
Первая ветвь тройничного нерва. N. ophthalmicus, глазной нерв, выходит из полости черепа в глазницу через fissura orbitalis superior, но перед вступлением в нее еще делится на три ветви: n. frontalis, n. lacrimalis и n. nasociliaris.
1.N. frontalis, лобный нерв, направляется прямо кпереди под крышей глазницы через incisura (или foramen) supraorbitalis в кожу лба, здесь он называется n. supraorbitalis (на видео показана техника блокады надглазничного нерва), давая по пути ветви в кожу верхнего века и медиального угла глаза.
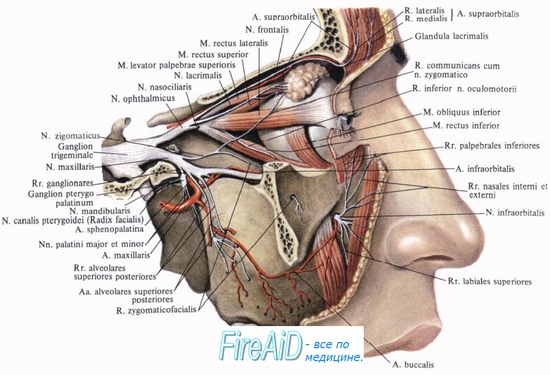
3. N. nasociliaris, носоресничный нерв, иннервирует переднюю часть носовой полости (nn. ethmoidales anterior et posterior), глазное яблоко (nn. ciliares longi), кожу медиального угла глаза, конъюнктиву и слезный мешок (n. infratrochlearis). От него отходит также соединительная ветвь к ganglion ciliare. N. ophthalmicus осуществляет чувствительную (проприоцептивную) иннервацию глазных мышц при помощи связей с III, IV и VI нервами.
Gandlion ciliare, ресничный узел, в форме продолговатого комочка около 1,5 мм длиной лежит в задней части глазницы на боковой стороне зрительного нерва. В этом узле, относящемся к вегетативной нервной системе, прерываются парасимпатические волокна, идущие из добавочного ядра глазодвигательного нерва в составе n. oculomotorius к мышцам глаза. От переднего конца узла отходят 3 — 6 nn. ciliares breves, которые прободают склеру глазного яблока в окружности зрительного нерва и идут внутрь глаза. Через эти нервы проходят (после перерыва их в узле) указанные парасимпатические волокна к m. sphincter pupillae и m. ciliaris.
Вторая ветвь тройничного нерва. Верхнечелюстной нерв, n. maxillaris. Крылонебный узел, ganglion pterygopalatinum.
Вторая ветвь тройничного нерва. N. maxillaris, верхнечелюстной нерв, выходит из полости черепа через foramen rorundum в крыловидно-небную ямку; отсюда его непосредственным продолжением является n. infraorbitalis, идущий через fissura orbitalis inferior в sulcus и canalis infraorbitalis на нижней стенке глазницы и затем выходящий через foramen infraorbitale на лицо х, где он распадается на пучок ветвей. Ветви эти, соединяясь отчасти с ветвями n. facialis, иннервируют кожу нижнего века, боковой поверхности носа и верхней губы.
От n. maxillaris и его продолжения, n. infraorbitalis, отходят, кроме того, следующие ветви:
1. N. zygomaticus, скуловой нерв, к коже щеки и передней части височной области.
2. Nn. alveolares superiores в толще maxilla образуют сплетение, plexus dentalis superior, от которого отходят rami dentales superiores к верхним зубам и rami gingivales superiores к деснам.
3. Rr. ganglionares соединяют n. maxillaris с ganglion pterygopalatinum.
Ganglion pterygopalatinum, крылонебный узел, расположен в крыловидно-небной ямке медиально и книзу от п. maxillaris. В узле, относящемся к вегетативной нервной системе, прерываются парасимпатические волокна, идущие из вегетативного ядра n. intermedius к слезной железе и железам оболочки слизистой носа и неба в составе самого нерва и далее в виде n. petrosus major (ветвь лицевого нерва).

Ganglion pterygopalatinum отдает следующие (секреторные) ветви:
1) rami nasales posteriores идут через foramen sphenopalatinum к железам слизистой оболочки носа; наиболее крупная из них, n. nasopalatinus, проходит через canalis incisivus, к железам слизистой оболочки твердого неба;
2) nn. palatini спускаются по canalis palatinus major и, выходя через foramina palatina majus et minus, иннервируют железы слизистой оболочки твердого и мягкого неба.
В составе нервов, отходящих от крылонебного узла, проходят, кроме секреторных волокон, еще чувствительные (от второй ветви тройничного нерва) и симпатические волокна. Таким образом, волокна n. intermedius (парасимпатической части лицевого нерва), проходящие по n. petrosus major, через крылонебный узел иннервируют железы носовой полости и нёба, а также слезную железу. Эти волокна идут из крылонебного узла через n. zygomaticus, а из него в n. lacrimalis.

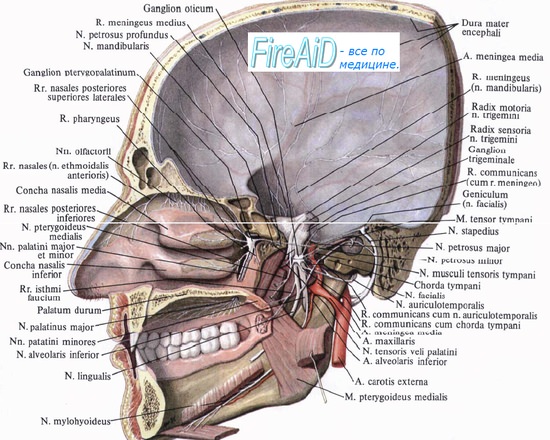
Третья ветвь тройничного нерва. Нижнечелюстной нерв, n. mandibularis. Ушной узел, ganglion oticum.
Третья ветвь тройничного нерва. N. mandibularis, нижнечелюстной нерв, имеет в своем составе, кроме чувствительного, весь двигательный корешок тройничного нерва, идущий из упомянутого двигательного ядра, nucleus motorius, к мускулатуре, возникшей из нижнечелюстной дуги, а потому иннервирует мышцы, прикрепляющиеся к нижней челюсти, кожу, ее покрывающую, и другие производные нижнечелюстной дуги. По выходе из черепа через foramen ovale он делится на две группы ветвей.
К соименным мышцам: n. massetericus, nn. temporales profundi, nn. pterygoidei medialis et lateralis, n. tensoris tympani, n. tensoris veli palatini, n. mylohyoideus; последний отходит от n. alveolaris inferior, ветви n. mandibularis, и иннервирует также переднее брюшко m. digastricus.

1. N. buccalis к слизистой оболочке щеки.
2. N. lingualis ложится под слизистую оболочку дна полости рта. Отдав n. sublingualis к слизистой оболочке дна полости рта, он иннервирует слизистую оболочку спинки языка на протяжении ее передних двух третей. В том месте, где n. lingualis проходит между обеими крыловидными мышцами, к нему присоединяется выходящая из fissura petrotympanica тонкая веточка лицевого нерва — chorda tympani. В ней проходят исходящие из nucleus salivatorius superior n. intermedii парасимпатические секреторные волокна для подъязычной и поднижнечелюстной слюнных желез. Она несет также в своем составе вкусовые волокна от передних двух третей языка. Волокна самрго n. lingualis, распространяющиеся в языке, являются проводниками общей чувствительности (осязания, боли, температурной чувствительности).
3. N. alveolaris inferior через foramen mandibulae вместе с одноименной артерией уходит в канал нижней челюсти, где дает ветви ко всем нижним зубам, предварительно образовав сплетение, plexus dentalis inferior. У переднего конца canalis mandibulae n. alveolaris inferior дает толстую ветвь, n. mentalis, которая выходит из foramen mentale и распространяется в коже подбородка и нижней губы. N. alveolaris inferior — чувствительный нерв с небольшой примесью двигательных волокон, которые выходят из него у foramen mandibulae в составе n. mylohyoideus (см. выше).

4. N. auriculotemporalis проникает в верхнюю часть околоушной железы и идет в височную область, сопровождая a. temporalis superficialis. Дает секреторные ветви к околоушной слюнной железе (о происхождении их см. ниже), а также чувствительные ветви к височно-нижнечелюстному суставу, к коже передней части ушной раковины, наружного слухового прохода и к коже виска.
В области третьей ветви тройничного нерва имеются два узелка, относящихся к вегетативной системе, через посредство которых происходит главным образом иннервация слюнных желез. Один из них — ganglion oticum, ушной узел представляет небольшое кругловатое тело, расположенное под foramen ovale на медиальной стороне n. mandibularis. К нему приходят парасимпатические секреторные волокна в составе n. petrosus minor, являющегося продолжением n. tympanicus, происходящего из языкоглоточного нерва. Волокна эти прерываются в узле и идут к околоушной железе через посредство n. auriculotemporalis, с которым ganglion oticum находится в соединении. Другой узелок, ganglion submandibular поднижнечелюстной узел, располагается у переднего края m. pterygoideus medialis, поверх поднижнечелюстной слюнной железы, под n. lingualis. Узел связан ветвями с n. lingualis. Через посредство этих ветвей идут к узлу и оканчиваются в нем волокна chorda tympani; продолжением их служат исходящие из ganglion submandibularis волокна, иннервирующие поднижнечелюстную и подъязычную слюнные железы.

- Вернуться в оглавление раздела "Анатомия человека."
Альвеолярная часть тела нижней челюсти содержит с каждой стороны по 8 зубных альвеол. Альвеолы отделены друг от друга межальвеолярными перегородками (septa interalveolaria) . Стенки альвеол, обращенные к губам и щекам, называются вестибулярными, а стенки, обращенные к языку, — язычными. На поверхности тела альвеолам соответствуют альвеолярные возвышения (juga alveolaria) , которые особенно хорошо выражены на уровне клыка и 1-го пре-моляра. Между альвеолами резцов и подбородочным выступом находится подрезцовое вдавление .
Строение альвеол нижней челюсти подобно строению альвеол верхней челюсти. Стенка верхней трети состоит из двух слоев: твердой и компактной пластинок (внутренней и наружной). В области дна и нижней трети альвеолы под твердой пластинкой находится губчатое вещество.
Форма, глубина и ширина альвеол, толщина их стенок для зубов разных групп различна. Альвеолы резцов (особенно центральных) сдавлены с боков, их дно смещено к вестибулярной компактной пластинке, поэтому толщина язычной стенки альвеол больше, чем вестибулярной. Альвеолы клыка и особенно премоляров округлые, язычная стенка толще вестибулярной. Наиболее глубокие альвеолы у клыка и 2-го премоляра. Толщина их стенок больше, чем альвеол резцов. Альвеолы моляров имеют межкорневые перегородки. В альвеолах первых двух моляров по одной перегородке, разделяющей переднюю и заднюю камеры для соответствующих корней. Альвеола 3-го моляра бывает разной формы и разное число перегородок, что связано с непостоянством формы этого зуба. Чаще альвеола коническая, без перегородок, но может иметь одну, а иногда и две перегородки. Стенки альвеол моляров утолщены за счет косой и челюстно-подъязычной линий. Это укрепляет нижние моляры и предохраняет их от расшатывания в щечно-язычном направлении при трансверзальных (боковых) жевательных движениях.
Участок челюсти, расположенный позади 3-го моляра, имеет форму треугольника и называется позадимолярной ямкой (fossa retromolaris) . Латерально от этой ямки от 2-3-го моляра до венечного отростка по наружной поверхности альвеолярной части протягивается нижнечелюстной карман (recessus mandibulae) , ограниченный с латеральной стороны косой линией.
В губчатом веществе тела нижней челюсти расположен канал нижней челюсти (canalis mandibulae) , через который проходят сосуды и нерв. Канал начинается отверстием нижней челюсти (foramen mandibulae) на внутренней поверхности ветви и заканчивается подбородочным отверстием на наружной поверхности тела. Канал имеет дугообразное направление с выпуклостью, обращенной вниз и вперед, лежит наиболее близко к дну альвеол 2-3-го моляра и нередко проходит между камерами для их корней. От канала отходят небольшие канальцы, в которых проходят сосуды и нервы к корням зубов; они открываются на дне альвеол. Медиально от подбородочного отверстия нижнечелюстной канал продолжается в виде небольшого канальца до средней линии и отдает на этом протяжении боковые ответвления к дну альвеол передних зубов. В отдельных случаях этот каналец отсутствует, и тогда сосуды и нервы проходят в толще губчатого вещества. В области моляров канал нижней челюсти расположен ближе к внутренней компактной пластинке, а в области премоляров прилежит к наружной компактной пластинке. Иногда губчатое вещество между внутренней и наружной пластинками на уровне канала отсутствует. В таких случаях его стенки касаются компактных пластинок тела нижней челюсти.
Ветвь нижней челюсти (ramus mandibulae) имеет наружную и внутреннюю поверхности, передний и задний края, которые переходят, соответственно, в венечный отросток (processus coronoideus) и в мыщелковый отросток (processus condylaris) . Эти отростки разделяет вырезка нижней челюсти (incisura mandibulae) . Венечный отросток служит для прикрепления височной мышцы, мыщелковый — для образования височно-нижнечелюстного сустава.
Мыщелковый отросток имеет головку нижней челюсти (caput mandibulae) с суставной поверхностью для соединения с нижнечелюстной ямкой височной кости и шейку (collum mandibulae) . На переднемеди-альной поверхности шейки нижней челюсти расположена крыловидная ямка (fovea pterygoidea) — место прикрепления латеральной крыловидной мышцы. Головка нижней челюсти уплощена и занимает положение, при котором оси, проведенные через наибольший размер обеих головок, пересекаются у большого отверстия под углом 120-180°, открытым кпереди.
Передний край ветви нижней челюсти книзу переходит на наружную поверхность тела челюсти в косую линию. По медиальной поверхности венечного отростка от его вершины спускается височный гребень (crista temporalis) , к которому прикрепляется сухожилие височной мышцы, а от его нижнего участка начинаются пучки щечной мышцы. Внизу височный гребень раздваивается и, доходя до задних альвеол, ограничивает позадимолярную ямку.
Задний край ветви нижней челюсти переходит в основание челюсти, образуя угол (angulus mandibulae) (см. рис. 1, е, ст. Нижняя челюсть), величина которого колеблется от 110 до 145° (чаще 122-133°).
Наружная поверхность ветви содержит жевательную бугристость (tuberositas masseterica) , которая занимает большую часть ветви и угла челюсти и является местом прикрепления жевательной мышцы. На внутренней поверхности ветви в области угла и прилегающих отделов находится крыловидная бугристость (tuberositas pterygoidea) — место прикрепления медиальной крыловидной мышцы. На этой же поверхности посередине имеется отверстие нижней челюсти (foramen mandibulae) , которое спереди и сверху прикрыто непостоянно выраженным костным выступом — язычком (lingula mandibulae) . Выше и кпереди от язычка находится нижнечелюстной валик (torus mandibulae) . Отверстие челюсти отстоит от переднего края ветви на 10-25 мм, от заднего — на 9-20 мм, от вырезки — на 17-29 мм, от угла челюсти — на 15-35 мм (см. рис. 1, д, ст. Нижняя челюсть). Расстояние от угла тем больше, чем меньше угол челюсти. Наиболее часто отверстие нижней челюсти расположено на уровне жевательной поверхности нижних больших коренных зубов, реже — выше или ниже. В редких случаях это отверстие двойное.
Окостенение: нижняя челюсть развивается как парная кость из соединительной ткани вокруг хряща. В середине 2-го месяца внутриутробного периода в ней с каждой стороны появляется несколько точек окостенения. Обе кости срастаются в одну на 2-м году жизни.
Анатомия человека С.С. Михайлов, А.В. Чукбар, А.Г. Цыбулькин
Обезболивание нижнего альвеолярного нерва в области отверстия нижней челюсти (мандибулярная анестезия и торусальная анестезия)
Внутриротовые способы мандибулярной анестезии. Анестезию проводят, пальпируя костные анатомические ориентиры, и аподактильным методом (без пальпации).
Мандибулярная анестезия с помощью пальпации. Для проведения ее небходимо пальпаторно определить расположение позадимолярной ямки и височного гребешка, который является ориентиром для вкола иглы. От венечного отростка к язычной стороне альвеолярного отростка нижней челюсти спускается костный валик - височный гребешок (crista temporalis). B нижнем отделе этот гребешок разделяется на внутреннюю и наружную ножки, которые ограничивают небольшой треугольный участок - позадимолярный треугольник. Между передним краем ветви нижней челюсти, переходящим книзу в косую линию (linea obliqua) и височным гребешком, имеется небольшое углубление треугольной формы - позадимолярная ямка (fovea retromolaris). Костные ориентиры пальпируют указательным пальцем левой руки, если анестезию проводят справа, или большим пальцем, если ее выполняют слева. При широко открытом рте больного ощупывают передний край ветви нижней челюсти на уровне дистального края коронки третьего большого коренного зуба (при его отсутствии - сразу же за вторым большим коренным зубом). Переместив палец несколько кнутри, определяют височный гребешок, проекцию которого мысленно переносят на слизистую оболочку. Палец фиксируют в ретромолярной ямке. Расположив шприц на уровне малых коренных зубов противоположной стороны, вкол иглы делают кнутри от височного гребешка и на 0,75-1 см выше жевательной поверхности третьего большого коренного зуба. Продвигают иглу кнаружи и кзади. На глубине 0,5-0,75 см она достигает кости. Выпустив 0,5-1 см раствора анестетика, выключают язычный нерв, который расположен кпереди от нижнего альвеолярного нерва. Продвинув иглу еще на 2 см, доходят до костного желобка (sulcus colli mandibulae), где расположен нижний альвеолярный нерв перед вхождением его в канал нижней челюсти. Здесь вводят 2-3 мл анестетика для выключения этого нерва. Ветвь нижней челюсти расположена не строго в сагиттальной плоскости, а под некоторым углом к ней, причем передний край ее лежит ближе, а задний - дальше от средней линии. Выраженность наклона ветви у различных больных варьирует. Поэтому, введя иглу на глубину 0,75 см до кости и выключив язычный нерв, продвинуть ее глубже к нижнечелюстному отверстию, не меняя первоначального положения шприца, не всегда представляется возможным. Нередко возникает необходимость переместить шприц на Уровень центральных резцов и продвинуть иглу кзади параллельно внутренней поверхности ветви нижней челюсти на глубину 2 см по направлению к нижнечелюстному отверстию и sulcus colli mandibular Аподактильный способ мандибулярной анестезии. При выполнении анестезии аподактильным способом основным ориентиром является крыловидно- нижнечелюстная складка (plica pterigomandibularis). Она расположена кнутри от височного гребешка и может быть широкой, узкой или иметь обычный (средний) поперечный размер. При широко открытом рте больного шприц располагают на уровне малых коренных или первого большого коренного зуба противоположной стороны. Вкол иглы производят в наружный скат крыловидно-нижнечелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних больших коренных зубов (при отсутствии их - на середине расстояния между гребнями альвеолярных отростков). Иглу продвигают кнаружи и кзади до контакта с костной тканью (на глубину 1,5-2 см), после чего вводят 2-3 мл анестетика для выключения нижнего альвеолярного и язычного нервов. Иногда, продвинув иглу на глубину 2 см, достичь контакта ее с костью не удается. Это может быть связано с указанными анатомическими особенностями ветви нижней челюсти, когда наклон ее к сагиттальной плоскости значительно выражен. В этом случае игла при ее погружении в ткани продвигается как бы параллельно внутренней поверхности ветви челюсти, не соприкасаясь с ней. Тогда необходимо отвести шприц еще больше в противоположную сторону, расположив его на уровне второго большого коренного зуба. Изменив угол между внутренней поверхностью ветви и иглой, удается добиться ее контакта с костью. Если крыловидно-нижнечелюстная складка широкая, вкол иглы производят в середину, если узкая - в медиальный край ее. Крыловидно-нижнечелюстная складка - менее достоверный ориентир, чем височный гребешок, поэтому при аподактильном способе анестезии не всегда удается точно подвести обезболивающий раствор к нижнему луночковому нерву.
Внеротовые способы мандибулярной анестезии. При невозможности блокады нижнего альвеолярного нерва внутриротовым доступом используют внеротовые способы.
Мандибулярная анестезия доступом из поднижнечелюстной области. Для более четкого выполнения анестезии рационально определить проекцию отверстия нижней челюсти на кожу. Оно находится на середине линии, проведенной от верхнего края козелка ушной раковины к месту пересечения переднего края жевательной мышцы с основанием нижней челюсти. Продвигая иглу к нижнечелюстному отверстию, можно ориентироваться на эту точку. Вкол иглы производят в области основания нижней челюсти, отступя на 1,5 см кпереди от угла нижней челюсти. Иглу продвигают вверх на 3,5-4 см по внутренней поверхности ветви параллельно заднему краю ее. При этом следует сохранять контакт иглы с костью. Удобнее вводить иглу без шприца и только перед инъецированием анестетика присоединить его. Впрыскивают 2 мл обезболивающего раствора. Продвинув иглу вверх, еще на 1см выключают язычный нерв.
Подскуловый способ (анестезия по Берше - Дубову). Вкол иглы производят непосредственно под нижним краем скуловой дуги, отступя на 2 см кпереди от основания козелка ушной раковины. Иглу располагают перпендикулярно кожным покровам и продвигают на 3-3,5 см к средней линии строго горизонтально, постепенно выпуская раствор анестетика. Игла выходит между головками наружной крыловидной мышцы или на ее внутреннюю поверхность, где нижний альвеолярный и язычный нервы расположены рядом. После введения 3-5 мл анестетика обезболивание наступает через 10-20 мин. Зона обезболивания при выключении нижнего альвеолярного и язычного нервов: все зубы нижней челюсти соответствующей половины, костная ткань альвеолярного отростка и частично тела нижней челюсти, слизистая оболочка альвеолярного отростка с вестибулярной и язычной стороны, слизистая оболочка подъязычной области и передних 2/3 языка, кожа и слизистая оболочка нижней губы, кожа подбородка на стороне анестезии. Следует помнить, что слизистая оболочка альвеолярного отростка нижней челюсти от середины второго малого коренного зуба до середины второго большого коренного зуба иннервируется не только веточками, отходящими от нижнего зубного сплетения, но и щечным нервом. Для полного обезболивания этого участка слизистой оболочки необходимо дополнительно ввести 0,5 мл анестетика по типу инфильтрационной анестезии. Обезболивание при мандибулярной анестезии наступает чаще всего через 15-20 мин, продолжительность его - 1-1,5 ч. Выраженность обезболивания в области резцов и клыка меньше из-за анастомозов с противоположной стороны.
Осложнения мандибулярной анестезии. При введении иглы медиальнее крыловидно- нижнечелюстной складки возможны онемение тканей глотки и повреждение внутренней крыловидной мышцы с последующим появлением контрактуры нижней челюсти. Для устранения этого осложнения иногда требуется длительное лечение с применением физиотерапевтических процедур, механотерапии и инъекций раствора пирогенала. Возможны повреждение сосудов и возникновение кровоизлияния, иногда - образование гематомы, и попадание анестетика в кровяное русло, появление зон ишемии на коже нижней губы и подбородка. При повреждении язычного и нижнего альвеолярного нервов иглой иногда развивается неврит, для лечения которого используют гальванизацию и диатермию. Изредка наблюдается парез мимических мышц вследствие блокады ветвей лицевого нерва. Вследствие нарушения техники проведения мандибулярной анестезии возможен перелом инъекционной иглы. Это осложнение может возникнуть при изменении первоначального положения иглы резким движением, когда центральный конец ее достаточно глубоко погружен в мягкие ткани или располагается между мышцей и костью. Опасность этого осложнения возрастает при внедрении иглы в сухожилие мышц (чаще височной). Игла ломается в месте перехода ее в канюлю. Для профилактики этого осложнения следует использовать качественные иглы, строго соблюдать технику анестезии, не погружать иглу в ткани до канюли, не производить грубых и резких перемещений иглы. Если отломанная часть иглы полностью погружена в ткани, не следует предпринимать немедленной попытки удаления ее в поликлинике. При показаниях (боли самопроизвольные и при открывании рта, развитие контрактуры, воспалительные явления) удаление иглы возможно только в стационаре после тщательного рентгенологического обследования. Это трудоемкое вмешательство требует хорошей оперативной техники и хирургического опыта. Иногда сломанная игла инкапсулируется в тканях и не вызывает жалоб у больных. В этих случаях ее можно не удалять.
Читайте также:


