Нервная анорексия это шизофрения
Признаки анорексии чаще всего обнаруживаются у молоденьких девушек 13-17 лет. На что обратить внимание?
![]()
Дата публикации: 01.02.2018
Если у вас остались вопросы, мы можете задать их, воспользовавшись сервисом Доктис.
Нервная анорексия — именно так правильно называется это заболевание — внешне действительно выглядит как попытка соответствовать модному стандарту, идеальному образу. Но истинная причина — внутри. Подросток — человек с еще не устоявшимся мировоззрением, часто с заниженной самооценкой, с неустойчивым настроением. Он ищет себя, много размышляет о себе, на этом фоне может незаметно начаться депрессия с чрезмерной фиксацией на внешнем виде и, в частности, весе. Человек ощущает себя недостаточно хорошим, не слишком красивым, не идеальным. Потом вдруг чье-то неосторожное высказывание переполняет эту чашу.
Еще раз повторю: внешние факторы менее важны, куда значимее то, что происходит внутри.
Подростку с устойчивой самооценкой можно каждый день говорить, что надо похудеть, но он не будет особенно переживать по этому поводу. А вот ребенок, который очень старается соответствовать чаяниям родителям или друзей, вполне может изводить себя жесткими диетами.
Другой тип — булимический: это те, кто не отказывается от еды, а переедают и вызывают у себя рвоту. Так себя часто ведут девочки-подростки, склонные к эмоциональным всплескам, конфликтам, кто прогуливает школу, уходит из дома и даже наносят себе повреждения. Они чувствуют, что недостаточно хороши для своих родителей, и протестуют против этого.
3. У моей дочери явные признаки нервной анорексии, почти не ест. Она считает, что я преувеличиваю. Как уговорить её пойти к психотерапевту?
Как правило, у пациенток помимо депрессии присутствуют резкие колебания настроения, поэтому приходится назначать антидепрессанты и стабилизаторы настроения.
Я же всегда вспоминаю девушку, которой оказалось достаточно одной беседы. Она была совершенно убеждена, что с ней все в порядке, просто мама преувеличивает. Тем не менее, достаточно было описать, что происходит в ее организме. Я говорила не о ней конкретно, а что вообще бывает у людей с этим заболеваниям: что они чувствуют, как ведут себя гормоны, какие процессы идут во внутренних органах. Позже мама рассказала, что дочь впечатлилась настолько, что начала есть еще до того, как стало действовать медикаментозное лечение.
4. Слышала, что нервная анорексия может быть проявлением шизофрении. Это действительно связанные между собой заболевания?
Но бывает так, что эти переживания распространяются на все сферы жизни, причем в уже бредовой форме. Например, человек отказывается выходить на улицу, так как считает, что там все рассматривают его фигуру. Если слышит смех — утверждает, что смеются над его лишним весом.
Часто такие люди чрезмерно фиксируются на том, что происходит в их теле. Например, убеждены, что мясо есть вредно, потому что оно гниет в организме. (Обратите внимание, речь идет не о заблуждении, а именно об уверенности). Или отказываются от еды потому что у них якобы еда не усваивается, желудок перестал работать (хотя объективных симптомов нет).
Зависит от того, прошел ли пациент полный курс лечения или прерывал его. Обычно медикаментозное лечение должно идти около года, включая активную фазу и переход на поддерживающую терапию минимальными дозами. Что касается психотерапии, то курс может составлять от нескольких месяцев до нескольких лет.
Риск рецидива связан с тем, прошел ли пациент полный курс лечения. Некоторые уже через 3 месяца чувствуют себя настолько лучше, что бросают лечение, а еще через полгода у них все возобновляется, и они опять обращаются к врачам. И так может тянуться много лет. Более того, таким пациентам кажется, что они же без конца лечатся, значит, им ничего не помогает. У тех же, кто проходит курс до конца, обычно всё хорошо.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
У этих больных начало шизофренического процесса приходилось на пубертатный, реже — детский возраст.
Следовательно, в отличие от больных с непрерывным течением шизофрении, у которых болезнь дебютировала нервной анорексией, у данной группы больных этот синдром развивался на фоне уже текущего шизофренического процесса при наличии нерезко выраженной дефицитарной симптоматики.
Динамика синдрома нервной анорексии у этих больных была подобно таковой у больных с непрерывным течением шизофренического процесса: отказ от еды сменялся другими формами пищевого поведения (искусственная рвота и т. д.). Однако эта динамика была более ускоренной, что, вероятно, объяснялось более выраженными, шизофреническими изменениями личности. Возникающие вторичные соматоэндокринные нарушения почти у всех исследуемых не были массивными (как у больных с непрерывной шизофренией), и поэтому на этом этапе больные, как правило, не госпитализировались. К указанным расстройствам присоединялись ипохондрические переживания (нередко бредового содержания), аффективные расстройства. Последние становились все более выраженными, при этом преобладала вялая депрессия. На стадии соматоэндокринных нарушений все большее звучание приобретали психопатоподобные нарушения (явления эксплозивности и т. д.).
Таким образом, в этот период шизофренический процесс исчерпывался преимущественно неврозо- и психопатоподобной симптоматикой, но ведущее место занимал синдром нервной анорексии. На этом фоне (через 2—5 лет после начала заболевания) возникали острые аффективные или аффективно-бредовые приступы.
После купирования приступа синдром нервной анорексии вновь возникал в ремиссии, хотя уже в более редуцированном виде. В дальнейшем он становился все менее выраженным и полностью исчезал.
К моменту катамнестического исследования (срок катамнеза 28 лет) клиническая картина определялась выраженными аффективными колебаниями, ипохондрическими, психопатоподобными расстройствами.
У части больных в связи с преобладанием стойких аффективных расстройств в виде вялой депрессии клиническая картина ремиссии была ближе к тимопатической [Жариков Н. М., 1961].
Наряду с этим у больных отмечались психопатоподобные расстройства (с преобладанием черт истеричности или эксплозивности), но менее выраженные по сравнению с таковыми у больных с непрерывнотекущим шизофреническим процессом.
Синдром нервной анорексии (в период катамнеза) редуцировался, выражаясь лишь в искусственно вызываемой рвоте, а у части больных он полностью отсутствовал.
Важно подчеркнуть, что в тех наблюдениях, где синдром нервной анорексии полностью исчезал, несмотря на выраженность дефекта, трудоспособность сохранялась, больные были лучше социально адаптированы. Эти больные работали, часть из них имели высшее образование. У больных с так называемым рвотным поведением наступала социально-трудовая дезадаптация.
Наблюдение 9. Больная Г., 25 лет, педагог музыкальной школы.
Через год поступила в институт им. Гнесиных на заочное отделение и одновременно работала альтисткой. Познакомилась с молодым человеком, была с ним в близких отношениях, надеялась выйти за него замуж. Переживала, что он женился на другой, однако сохранила к нему хорошее отношение.
В таком состоянии была госпитализирована 07.07.73 г. в психиатрическую больницу.
Соматическое обследование не выявило каких-либо отклонений. Масса тела 66 кг при росте 165 см. Склонность к запорам.
Неврологический статус без патологии.
В данном случае шизофрения манифестировала в детском возрасте и имела приступообразно-прогредиентное течение.
Синдром нервной анорексии возник в раннем пубертатном периоде на фоне шизофренического процесса (полидисморфомания, рудиментарные идеи отношения, явления деперсонализации, аффективные расстройства и т. д.) при нарастающей, но нерезко выраженной дефицитарной симптоматике и был тесно связан с синдромом дисморфомании.
Следует подчеркнуть, что синдром нервной анорексии быстро претерпевал типичную динамику. Самоограничение в еде очень рано сменилось искусственно вызываемой рвотой, причем этот феномен становился самостоятельным психопатологическим расстройством.
На фоне непрерывного течения шизофренического процесса впервые возник депрессивный приступ с преобладанием адинамии. Синдром нервной анорексии в период психотического приступа не имел клинического звучания. Однако он вновь появлялся в несколько редуцированном виде в межприступном периоде.
Следующий приступ можно квалифицировать как депрессивно-параноидный со значительно выраженными проявлениями синдрома Кандинского — Клерамбо, отрывочными парафренными переживаниями. Синдром нервной анорексии в этом приступе также отсутствовал. Однако в бредовых высказываниях отражалась тема особого пищевого поведения.
В следующем межприступном периоде на фоне ремиссии тимопатического типа синдром нервной анорексии полностью отсутствовал. Отдельные высказывания об отрицательной оценке своей внешности уже были лишены эмоциональной окраски. Наряду с этим обращали на себя внимание постепенно нарастающие черты шизофренического дефекта.
Мы также наблюдали развитие синдрома нервной анорексии при шизофрении у двух сестер (наблюдения 10 и 11). Несмотря на различное течение заболевания (в одном случае непрерывное, а в другом — приступообразно-прогредиентное), клиника и динамика синдрома у обеих сестер были довольно однотипны, как и структура дефекта.
Больные Г-е: младшая Г. Г., 1940 г. рождения, инвалид I группы (длительность катамнеза 24 года). Старшая Э. Г., 1937 г. рождения, инвалид II группы (длительность катамнеза 17 лет).
Прежде чем привести истории болезни каждой из сестер, приведем общие анамнестические сведения.
Наблюдение 10. Больная Г. Г. (младшая сестра), 34 лет, масса тела 27,3 кг, рост 168 см, родилась в срок. В грудном возрасте была спокойной, хорошо ела, рано начала получать искусственное питание (гипогалактия у матери). В 8 мес. перенесла тяжелую травму головы, 2 сут была без сознания. В 3 года — корь, скарлатина в легкой форме, пневмония. С этого времени ухудшился аппетит, плохо ела, масса тела отставала от возрастной нормы В детский сад пошла с 3 лет. В коллективе была малообщительной. Любила фантазировать, играла в основном в куклы, при этом придумывала сцены, содержание которых повторялось от игры к игре. К старшей сестре была очень привязана, любила ее.
В школе с 7 лет. До 8-го класса училась хорошо, хотя с трудом давалась математика. Предпочитала гуманитарные науки, много читала. По-прежнему общалась избирательно.
Соматическое состояние: выраженное истощение (масса тела 27,3 кг при росте 168 см). Резко выступают ключицы, ребра, кости таза. Кожа с пониженным тургором, на лице морщинистая. Волосы редкие, зубы разрушены. Тоны сердца приглушены, брадикардия. Артериальное давление 70/60—80/70 мм.рт.ст. В легких везикулярное дыхание. Живот запавший, безболезненный; запоры. Дизурических явлений нет.
Клинические анализы желудочного сока, мочи и крови без патологии.
В неврологическом статусе: череп микроцефальный. Расходящееся косоглазие при взгляде вниз. В остальном без отклонений от нормы.
Рентгенограмма черепа без особенностей.
ЭЭГ: диффузные нарушения биопотенциалов головного мозга без выраженной локальной патологии.
В отделении общалась избирательно, ухаживала за тяжелобольными. Все время просила врача о выписке. В результате лечения стелазином, аминазином, сонапаксом, а также постоянного контроля за питанием масса тела увеличилась на 17 кг. Выписана в удовлетворительном состоянии. После выписки вскоре вернулась к прежнему пищевому поведению.
В настоящее время ежедневно вызывает рвоту после приема колоссального количества пищи (до 2 ведер в день). Постоянно испытывает голод, может есть сырое мясо и рыбу. Выпрашивает у матери деньги на продукты. При отказе кричит, рыдает, в знак протеста отказывается от еды, упрекает мать в том, что та хочет ее смерти. В последнее десятилетие масса тела стабильная, не более 30 кг. Больная не выходит из дома. Интересы сосредоточены только на еде и рвоте. Неряшлива. Ходит в старой одежде, поношенной обуви, не следит за собой, не лечит зубы.
В приведенном наблюдении имеет место приступообразно-прогредиентный шизофренический процесс. У больной с выраженной наследственной отягощенностью в детском возрасте появляются политематическая дисморфомания, аутистическое фантазирование, напоминающее бредоподобные фантазии у больных детской шизофренией [Мамцева В. Н., 1957; Сухарева Г. Е., 1959]. Политематическая дисморфофобия была бредовой и сочеталась с идеями отношения. По мере развития шизофренического процесса нарастал шизофренический дефект (снижение продуктивности, инициативы), на фоне которого в пубертатном возрасте сформировался синдром нервной анорексии, с динамикой, типичной для этой патологии при шизофрении.
Для похудания больная относительно рано перешла от ограничений в еде к рвоте, которая вскоре утратила связь с дисморфоманией и приобрела характер патологического влечения.
Таким образом, синдром нервной анорексии редуцировался до вычурного пищевого поведения и сохранялся на всем протяжении болезни. К синдрому нервной анорексии быстро присоединились выраженная бредовая ипохондрия, психопатоподобные, аффективные расстройства.
В данном случае приступообразно-прогредиентный шизофренический процесс сопровождался неуклонным нарастанием шизофренического дефекта. Приступы отличались кратковременностью (несколько дней), руди-ментарностью психопатологических расстройств, что, возможно, было связано с длительным и тяжелым нарушением питания (алиментарная дистрофия). В структуре дефекта имелись черты органических изменений психической деятельности. Это особенно касается патологии мышления со склонностью к излишней детализации, конкретизации, использованию уменьшительно-ласкательных суффиксов.
Наблюдение 11. Больная Э. Г. (старшая сестра), 37 лет, масса тела 34 кг, рост 162 см. Раннее развитие нормальное. В детском саду с 4 лет, активная, общительная, жизнерадостная. Пользовалась особой любовью отца.
В дошкольном возрасте перенесла дизентерию, дифтерию, корь в легкой форме, в школьном — болезнь Боткина, воспаление легких. Были частые ангины (тонзилэктомия в 25 лет), простудные заболевания. В 1965 г. перенесла травму головы с потерей сознания. В школе с 7 лет, училась хорошо. Пользовалась авторитетом, в классе вела общественную работу.
Со школьного возраста в характере отмечались тревожность и мнительность в отношении собственного здоровья и здоровья родителей. Так, например, однажды встретив отца из длительной командировки (перед этим очень волновалась за его здоровье), больная упала в обморок.
Менструации с 14 лет, нормальные. Пубертатный период без патологии.
В период обследования истощена (масса тела 34 кг при росте 162 см). Выглядит старше своего возраста, лицо морщинистое, щеки впалые, зубы отсутствуют (носит протезы), волосы поредевшие, ногти слоятся, кожа сухая, шелушащаяся. Ладони и стопы холодные. Подкожный жировой слой отсутствует, мышцы гипотрофичны, резко выступают ребра, ключицы, лопатки, кости таза. Тоны сердца значительно приглушены, ритмичны. Артериальное давление 70/50— 80/50 мм.рт.ст. В легких везикулярное дыхание. Живот запавший; запоры. Менструации отсутствуют.
Анализы мочи, крови, желудочного сока без патологии.
Неврологически черты дизрафического статуса (незначительное искривление позвоночника, выступание правой лопатки).
ЭЭГ: диффузные изменения в виде деформации волн в теменных отделах, бета-колебания в центральных лобных отведениях, а также диффузные гиперсинхронные разряды с акцентом на теменные отведения.
Психический статус: довольно свободно и очень обстоятель

Анорексией называется психическое расстройство, которое обусловлено отказом от пищи. При этом аппетит у человека остается обычным, но больной накладывает на себя ограничения в еде, чтобы снизить вес своего тела. Люди, страдающие анорексией, подвержены стрессам, свое отражение в зеркале воспринимают искаженно, крайне недовольны собой. Причем все это симптомы тяжелой психической болезни – шизофрении. Шизофрения и анорексия свойственна 1% женского пола и 0,2% мужского.
Данное сочетание двух типов психического расстройства крайне опасно. Даже при своевременной профессиональной помощи психиатров выздоравливают лишь 40% больных, у 25% заболевания переходит в хроническую форму. 6% больных умирают от истощения, либо суицида.
Причины и разновидности синдрома
Люди, ищущие во всем гармонию и совершенство, сами стремящиеся к этому, называются перфекционистами. На первый план у них выходит желание быть идеальными в глазах окружающих. Соответственно, шизофрения и анорексия — следствие психологических особенностей личности.
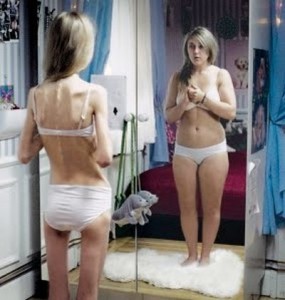
Давление общества или семьи сказываются на молодых людях, отдавших предпочтение занятию тем или иным видом творчества. Это еще одна причина заболевания.
Наконец, биологические предпосылки тоже нередко становятся провоцирующими факторами для возникновения тяжелого психического расстройства, требующего медицинского вмешательства. Биохимические процессы мозга играют в этом огромное значение. Согласно исследованиям ученых, имеет место генетическая предрасположенность к анорексии и как следствие, – к шизофрении.
Выделяют несколько стадий анорексии:
- Первичная стадия обусловлена отсутствием чувства голода, что влечет за собой гормональные нарушения и является предпосылкой для образования злокачественных опухолей.
- Психическая стадия – отсутствие чувства голода или сознательный отказ от пищи под влиянием навязчивых идей, депрессивных состояний и т.д.
- Психически болезненная стадия – отсутствие способности распознавать чувство голода, присутствие слабости в организме.
- Нервная стадия – самый опасный вид анорексии, связанный с упорным стремлением худеть. Приводит к тяжким последствиям, одним из которых является шизофрения.
Лечение
Прежде чем приступить к лечению больного анорексией, сопровождающейся признаками шизофрении, необходимо чтобы он сам согласился на это. Без желания пациента и осознания им того, что проблема действительно существует, любые методы лечения становятся неэффективными.

Шизофрения и анорексия требуют комплексного подхода к процессу лечения. Пациентам назначают курс приема витаминных и минеральных комплексов, постепенно увеличивают калорийность пищи, обогащают рацион белком.
Одновременно с этим под контролем врачей ведется прием препаратов, подавляющих психическое расстройство. Наиболее эффективное лечение возможно в стационарных условиях. В качестве поощрения пациентов за продуктивное и добровольное лечение используются встречи с близкими и друзьями, прогулки и т. д.
Активный курс лечения шизофрении и анорексии занимает около 3 месяцев. С улучшением психического состояния у больных наблюдается постепенная нормализация веса. При проведении правильного лечения и поддержке близких пациенты продолжают прибавлять в весе уже после выхода из стационара.
Однако, случаи рецидива заболеваний нередки. Некоторым пациентам необходимо неоднократное проведение комплексной терапии. Окончательное выздоровление, в том числе и в психическом плане, наблюдается лишь у 40% больных, обратившихся за помощью.
Родители большинства больных страдали шизофренией, алкоголизмом, выраженными аномалиями характера (паранойяльные, шизоидные черты, эксплозивность). Матери большинства больных производили впечатление странных, подозрительных, замкнутых личностей, не всегда правильно и критично оценивающие психическое состояние своих детей. У отцов чаще обнаруживались черты возбудимости (неуравновешенность, гневливость). Они нередко находились в конфликте с детьми.
Во всех наблюдениях при изучении преморбида обнаруживались те или иные особенности характера. У большинства больных преобладали шизоидные и астенические черты личности (малая общительность, замкнутость, сензитивность, впечатлительность и т. д.). В ряде случаев встречались довольно выраженные истерические особенности в виде эгоцентризма, капризности.
Шизофренический процесс у большинства больных развивался в пубертатном возрасте. В период полового созревания, сопровождавшегося изменением форм и некоторым прибавлением массы тела, а иногда и без увеличения массы, у подростков появлялись мысли об излишней полноте, нерезко выраженные идеи отношения, подавленное настроение. Иными словами, развивался, как уже отмечалось, особый синдром дисморфомании.
Идеи отношения во многом определяли особенности поведения больных. Они переставали посещать общественные места, старались реже выходить из дома, порывали прежние контакты с друзьями, становились необщительными, замкнутыми.
Через 1 /2—2 года с момента возникновения мыслей об излишней полноте появлялось стремление к похуданию с помощью еще более активного метода — самоограничения в еде.
Помимо описанной симптоматики, у больных все большее место начинали занимать психопатоподобные, с преобладанием эксплозивности, явления (раздражительность, злобность, капризность). При уговорах поесть больные грубили, кричали, требовали оставить их в покое.
По мере нарастания шизофренического дефекта (эмоционально-волевые нарушения, снижение психической активности и т. д.) синдром нервной анорексии претерпевал определенную динамику. Так, отказ от еды с целью похудания относительно быстро сменялся искусственной рвотой. Это пищевое поведение имело совершенно особый характер, свойственный только синдрому процессуального генеза.
Вначале искусственная рвота была связана с булимическими приступами: после обильной еды (вследствие сильного голода) возникали неприятное чувство переполнения желудка, ощущение инородности пищи и стремление освободиться от нее. Кроме того, после еды появлялось беспокойство по поводу возможности поправиться.
Для убеждения в полном опорожнении желудка больные тщательно сравнивали количество съеденной пищи и рвотных масс. У них отсутствовало неприязненное отношение к булимии и рвоте, к которой они прибегали все чаще.
Следует подчеркнуть, что в ряде случаев рвота не сопровождалась вегетативными реакциями и наступала при нажиме на живот, повороте головы в сторону, резком наклоне туловища.
Таким образом, по мере нарастания шизофренического дефекта пищевое поведение больных менялось: появлялись грубые, причудливые способы похудания, а в дальнейшем (через 4—8 лет после начала заболевания) полностью утрачивалась связь патологического пищевого поведения с дисморфоманическими переживаниями, такое поведение становилось самостоятельным психопатологическим расстройством, не поддающимся четкой квалификации.
Если на более ранних этапах болезни содержание навязчивостей было связано с дисморфоманией и пищевым поведением, то в дальнейшем эта связь утрачивалась. На стадии кахексии появлялся навязчивый счет, мытье рук.
У значительного числа больных отмечались аффективные расстройства, преимущественно в виде вялой депрессии. Усиление депрессии, как правило, сопровождалось и утяжелением патологического пищевого поведения. Однако у ряда больных в период выраженной депрессии повышалась масса тела, что было обусловлено снижением активности патологического пищевого поведения. Выраженные психопатоподобные расстройства во время болезни также претерпевали определенные изменения, становясь все более грубыми и демонстративными. Больные превращались в настоящих тиранов в семье, все подчиняли своему влиянию, были эксплозивны, требовательны.
Вследствие все большего влияния пищевого патологического поведения (влечение к рвоте, отсутствие желания бороться с ней и т. д.) у больных снижалась трудоспособность. Они не могли учиться или работать, все время посвящали приготовлению пищи, поедали ее и вызывали рвоту. У больных с другими формами пищевого поведения сохранялась трудоспособность, но они были недостаточно активны, избирательно общительны, у них сужался круг интересов. Часть больных с трудом усваивали программу обучения, дублировали курс.
В последующем клиническая картина болезни менялась очень мало. Ведущими в ней по-прежнему оставались особенности пищевого поведения, по мере углубления шизофренического дефекта в виде чрезвычайно вычурных форм отношения к еде, а также навязчивости, сенестопатически-ипохондрическая, психопатоподобная и аффективная симптоматика. При значительном истощении больных госпитализировали.
Важно отметить особенности дефекта у больных с описанным выше пищевым поведением. К ним относятся изменения мышления в виде наклонности к патологической обстоятельности, вязкости, детализации. Речь больных изобиловала уменьшительно-ласкательными суффиксами. Имелась аффективная неустойчивость с легко возникающими вспышками раздражения, слезливостью. Можно предполагать, что подобные черты были результатом нарушений центральной нервной системы в связи с длительной недостаточностью питания (гипогликемия, дефицит белка, обменные расстройства). Эти особенности структуры дефекта, выявляемые клинически, подтверждались также экспериментально-психологическими исследованиями (нарушения мышления в виде искажения процесса обобщения и снижения его уровня, особенно выраженные при длительном сроке заболевания).
Некоторые больные, часто вызывавшие рвоту, стойко утрачивали трудоспособность. Они редко выходили из дома, были безынициативны, по сути дела не испытывали потребности в общении с людьми. Их интересы в основном сводились к приготовлению пищи, к еде и вызыванию рвоты. В поведении обращали на себя внимание черствость, отсутствие сердечности и теплоты к родителям, грубость, эгоцентризм.
Часть больных работали или учились. Среди работающих половина имели высшее образование, около трети больных выполняли малоквалифицированную работу. У этих больных отмечались известное эмоциональное огрубение, тенденция к аутизму, склонность к особым увлечениям.
Фон настроения в большинстве случаев был снижен, причем отмечались суточные колебания настроения (утром больные чувствовали себя значительно хуже, чем вечером).
При соматическом обследовании обнаруживались выраженные и стойкие соматоэндокринные нарушения (физическое истощение, брадикардия, трофические расстройства, аменорея, дистрофия миокарда и т. д.). У ряда больных определялась патология желудочно-кишечного тракта (гастрит, колит и т. д.).
При неврологическом обследовании отмечались вазовегетативные расстройства (гипергидроз, лабильность пульса, стойкий красный дермографизм), асимметрия глазных щелей, анизорефлексия.
ЭЭГ: в основном диффузные изменения электрической активности мозга.
Собственно синдром нервной анорексии в рамках шизофренического процесса имел достаточно характерную динамику. По мере нарастания негативных черт он постепенно редуцировался до выхолощенных форм патологического пищевого поведения и, оставаясь стержневым на всем протяжении болезни, поэтапно сочетался с рядом других психопатологических расстройств.
Заболевание было относительно умеренно прогредиентным, с постепенным нарастанием дефекта. В структуре дефекта отмечались и черты органичности, что, по-видимому, было связано с длительным голоданием. Многие больные, не обнаруживая выраженного шизофренического дефекта, почти полностью утрачивали трудоспособность в связи с патологией пищевого поведения.
Прогноз вялотекущего шизофренического процесса с синдромом нервной анорексии, как показали многолетние исследования, в значительной степени определялся инициальным этапом болезни.
Прогностически более благоприятным был вариант начала шизофренического процесса с аффективной симптоматикой. В структуре медленно развивающейся депрессии формировалась политематическая дисморфомания, включая бредовые идеи чрезмерной полноты. Идеи отношения были представлены весьма рудиментарно. Способы похудания ограничивались преимущественно жесткой диетой и физическими упражнениями. В динамике синдрома не формировалось, как правило, особого пищевого поведения. Сам синдром значительно редуцировался через несколько лет. Заболевание протекало с аффективными колебаниями. Дефицитарная симптоматика нарастала сравнительно медленно. Больные сохраняли трудоспособность.
Наблюдение 8. Больная У., 18 лет, масса тела 52 кг, рост 168 см. Отец по характеру вспыльчивый, неуравновешенный. Несколько лет назад перенес инфаркт миокарда, в связи с этим постоянно наблюдается у врачей, тщательно выполняет их рекомендации, периодически соблюдает диету. Мать тревожная, беспокойная, впечатлительная, обнаруживает черты психического инфантилизма, недостаточно критически оценивает состояние дочери. У больной есть старшая сестра.
Раннее развитие больной протекало нормально. В анамнезе корь в легкой форме, частые ангины, простудные заболевания. В течение последних лет страдает вазомоторным ринитом.
В возрасте 16 лет была стационирована в психиатрическую больницу. При поступлении: пониженного питания (масса тела 54 кг при росте 168 см). Патологии внутренних органов не отмечалось. Неврологический статус — без особенностей.
Была выписана без улучшения; пыталась продолжить учебу. По-прежнему ежедневно вызывала рвоту. Вскоре значительно похудела и вновь была госпитализирована в ту же больницу.
Последний раз госпитализировалась в августе 1974 г. (18 лет). Соматический статус: масса тела 52 кг. при росте 168 см. Внутренние органы без патологии.
В неврологическом статусе знаков органического поражения центральной нервной системы нет.
Данные ЭЭГ: умеренное нарушение электрической активности головного мозга, состоящее в ослаблении реактивности на функциональные пробы и в активации очага патологической медленноволновой активности.
Больной доступны простые обобщения, сложные обобщения де лает с ошибками, в основе которых лежит актуализация конкретных признаков понятий.
В 1983 г. больная обращалась с просьбой помочь ей восстановить менструации и направить на пластическую операцию молочных желез. Сообщила, что продолжает периодически вызывать рвоту, дважды привлекалась к ответственности за хищение продуктов в магазине, выплачивала штраф. Работает дома портнихой. Высоко оценивает свои профессиональные способности. Крайне инфантильна, манерна. Одета модно, со вкусом. О матери и сестре говорит холодно, контактирует с ними формально. В 1985 г. вышла замуж, забеременела.
В данном случае заболевание развилось у личности с преимущественно шизоидными чертами характера. Обращает на себя внимание довольно раннее появление политематической дисморфофобии, в том числе в 12 лет— мыслей о собственной полноте. Наряду с политематической дисморфоманией у больной имелись явления, близкие к метафизической интоксикации (поиски смысла жизни, стремление к гармоничному развитию и т. д.).
В пубертатном периоде в связи с небольшим прибавлением массы тела усилилось недовольство собственной внешностью, появились идеи отношения, подавленное настроение, т. е. развился синдром дисморфофобии. В этот же период с целью похудания больная начала ограничивать себя в еде. Иными словами, формировался первый этап синдрома нервной анорексии.
Однако отказ от еды очень быстро сменился стремлением к искусственно вызываемой рвоте. На этом этапе в клинической картине заболевания большое место занимали вторичные соматоэндокринные нарушения. В дальнейшем рвота как средство похудания утрачивала связь с дисморфоманией.
Очень характерным было сочетание синдрома нервной анорексии с такими расстройствами, как деперсонализация, навязчивости, ипохондрические, аффективные, психопатоподобные нарушения. Они становились все более грубыми, однообразными, а ипохондрические идеи были бредовыми.
В процессе болезни все более отчетливой становилась негативная симптоматика (склонность к аутизации, диссоциация поведения, вялость, сужение круга интересов). Несмотря на небольшую глубину шизофренического дефекта, у больной была стойко утрачена трудоспособность, преимущественно в связи с особым пищевым поведением.
Собственно синдром нервной анорексии претерпевает типичную для шизофрении динамику и, полностью утратив связь с дисморфоманией, становится стержневым.
Читайте также:


