Нервная инфекция у ребенка
а) Паралитический полиомиелит. С широким распространением вакцинации случаи полиомиелита стали крайне редкими, и повсеместное уничтожение вируса остается приоритетной задачей ВОЗ. Около 90-95% инфекций полиовируса являются субклиническими, 5% проявляются в виде легкой формы заболевания с фебрилитетом и 1-2% в основном дают симптоматику поражения ЦНС либо менингоэнцефалита, либо полиомиелита.
При полиомиелите в патологический процесс вовлекаются клетки передних рогов, двигательные и чувствительные черепные ядра продолговатого мозга, ретикулярная формация, червь мозжечка и в меньшей степени, таламус и III и V слои моторной зоны коры. Нейроны подвергаются дегенеративным изменениям, сопровождающимся вначале полиморфноядерной реакцией, которая позднее становится мононуклеарной.
Клинические проявления возникают после инкубационного периода, который длится 3-35 дней. Первоначальные симптомы включают головную боль, тошноту и лихорадку, а вслед за ними в течение 2-5 дней менингеальные симптомы раздражения и сильную боль в нижней части спины и конечностях. В серьезных случаях паралич появляется в течение первых двух дней.
Обычный спинальный полиомиелит характеризуется асимметричным вялым параличом, затрагивающим ноги, руки и/или туловище с отсутствием сухожильных рефлексов. Задержку мочи при начале заболевания демонстрируют 20-30% пациентов. Бульбарная форма редко бывает изолированной, распространяясь по меньшей мере на шейный отдел спинного мозга в 90% случаев. Могут поражаться все мышцы, иннервируемые черепными нервами. Кроме того, дыхательная недостаточность и гипертензия может быть результатом повреждения стволовой ретикулярной субстанции. Заболевание может сопровождаться энцефалитическими признаками, но они могут также вызываться и дыхательной недостаточностью из-за паралича диафрагмальных и межреберных мышц.
В анализе СМЖ обнаруживают 30-200 клеток/мм3. Изначально преобладают полиморфноядерные клетки, затем через 5-7 дней сменяющиеся лимфоцитарным плеоцитозом. Содержание белка повышается поздно, достигая максимальных значений примерно на 25 день заболевания.
По данным МРТ описано развитие отека спинного мозга с патологическим сигналом от центральной его части (Kibeetal., 1996). До начала клиники вирус может выделяться из кала и ротоглотки первые 19 дней и до трех месяцев после первых клинических проявлений (в среднем пять недель). При типировании вируса определяют один из трех типов полиовируса. Серологический диагноз ставится на основании повышения титра нейтрализующих или комплемент-связывающих антител.
Прогноз паралитического полиомиелита зависит от степени вовлечения. Восстановление поврежденных мышц часто происходит в течение года и более, но если через месяц мышцы все еще остаются парализованными, то обычно окончательно. Прогрессирующая болезнь моторных нейронов (постполиомиелитный синдром), напоминающий амиотрофический склероз, иногда наблюдается у взрослых через 20 и более лет после острого начала заболевания (Dalakas et al., 1986).
Случаи паралитического полиомиелита, связанного с живой вакциной, могут встречаться у пациентов с иммунодефицитом, получивших вакцину или контактировавших с вирусом (Nkowane et al., 1987; Sen et al., 1989; Groom et al., 1994). При этом возможны атипичные проявления. Поскольку редкие случаи полиомиелита могут также возникать у детей без иммунодефицита после живой вакцины (Dussaix et al., 1987), с уменьшением уровня заболеваемости во всем мире, в большинстве развитых стран сейчас используют убитую инъекционную полиовакцину при плановой вакцинации для предупреждения этого осложнения.
Постановка диагноза не представляет трудностей при условии, если не упускать из вида именно это заболевание. Синдром Гийена-Барре отличается от полиомиелита по характеру начала, симметричности распределения слабости и по данным ликвора. Регистрировались редкие случаи паралитического заболевания, связанного с другими вирусами (Kylleman et al., 1993). Вирус Западного Нила вызывал эпидемии заболеваний, напоминающих паралитический полиомиелит.
Случаи интоксикации химикатами или укусов насекомыми также могут имитировать сходную клиническую картину (Gear, 1984).

б) Энтеровирусы. Первоначальная классификация энтеровирусов, до геномного анализа, была основана на цитопатическом эффекте различных культивируемых клеток и инфицированных животных. Были выделены три типа полиовирусов, 24 коксаки-вируса типа А и 6 коксаки-вирусов типа В вирусов и 34 типа ЕСНО-вирусов. Последующие выделенные энтеровирусы обозначались номером, начиная от энтеровируса 68 без дальнейшего подразделения. Позднее геномный анализ последовательности частично подтвердил первоначальную культуральную классификацию.
Эти вирусы внедряются в организм хозяина через желудочно-кишечный тракт, где реплицируются и вызывают виремию, способную привести к инфекции ЦНС. В большинстве случаев отмечается слабый желудочно-кишечный вирусный продром, а в анамнезе присутствуют данные о наличии у членов семьи схожих симптомов. Большая часть случаев протекает в легкой форме с быстрым выздоровлением. Микроорганизмы можно обнаружить с помощью ПЦР или выделить из ликвора, а также из крови, кала и ротоглотки. При экспресс-диагностике ПЦР результаты можно получить через несколько часов. Инфекция встречается в любом возрасте, включая первые недели жизни (Kaplan et al., 1983).
Энтеровирусы Коксаки В1-5 и Коксаки А7, 9 и 25, ЕСНО-вирусы 4,6,9,11,14,16,18,20 и 30, так же как полиовирусы обычно вызывают асептический менингит. Острый эпидемический конъюнктивит, связанный с энтеровирусом 70, может осложняться менингитом, параличом черепных нервов или поражением конечностей, изолированно или совместно. Характерны сильные боли и фасцикуляции (Wadia et al., 1983; Chopra et al., 1986).
Менингит, вызванный вирусом Коксаки группы А, может сопутствовать или предшествовать герпангине, респираторным инфекциям и паротиту. Среди заболеваний группы В могут встречаться плевродиния (болезнь Борнхольма или эпидемическая миалгия) или диарея. Осложнением менингита могут быть миокардит и энцефалит, особенно у детей раннего возраста (Kaplan et al., 1983). Инфекции ЕСНО-вирусов могут вызывать как спорадические случаи, так и эпидемии. Пятнистопапулезная сыпь особенно характерна при инфекциях вирусов ECHO 4, 9 и 16. Иногда сыпь появляется при Коксаки А9 и А23. Также может быть петехиальной.
В литературе сообщалось о последствиях энтеровирусных менингитов (Kaplan et al., 1983). Вероятней всего, они являются результатом развития энцефалита, сопутствующего менингиту. Они особенно характерны при неонатальном энтеровирусном менингите, который также представлен лихорадкой, плохим аппетитом, диареей, гепатомегалией и сыпью (Huang et al., 2003).
Энтеровирусы также могут быть причиной других проявлений заболеваний ЦНС, включая паралич нижних двигательных нейронов (вирус Коксаки А4, 7, 9, В5, вирус ECHO 70); синдром Гийена-Барре и поперечный миелит (Коксаки А9, В1, 4, ECHO 6, 70); церебральную атаксию (Коксаки А9, 4, 7, В3, 4, ECHO 6, 9, 71); периферический неврит (ECHO 9). Энтеровирусы обычно вызывают самопроходящие заболевания, которые, хотя и связаны с заболеваемостью, редко заканчиваются смертельным исходом. Однако в некоторых более уязвимых группах пациентов (например, у младенцев или детей с иммунодефицитом) энтеровирусы могут вызывать угрожающие жизни инфекции.
Плеконарил — антивирусный препарат, который встраивается в капсид пикорнавирусов, включая энтеровирусы, предупреждая прикрепление вирусов к клеточным рецепторам и высвобождение вирусной РНК в клетку. Клинические испытания плеконарила показали некоторую эффективность у пациентов с тяжелой формой заболевания (Rotbart и Webster, 2001); к сожалению, этот лекарственный препарат не выпускался в промышленном масштабе.
в) Вирус эпидемического паротита. Среди неиммунизированного населения свинка выявляется как наиболее частая причина вирусного асептического менингита. Классическая клиническая картина лептоменингита встречается у 0,5-2% пациентов, больных эпидемическим паротитом. Однако плеоцитоз наблюдался только у 56% таких пациентов с паротитом (Russell и Donald, 1958). Паротит в 30-40% случаев может отсутствовать (Levitt et al, 1970), и в таких случаях диагноз можно получить при ПЦР амплификации вирусного генома в СМЖ или серологическими методами. Симптомы менингита появляются с 8 по 20 день после начала паротита. Часто сопровождаются выраженной лихорадкой.
В ликворе наблюдается лимфоцитарный плеоцитоз, нередко значительный, с сотнями клеток/мм 3 . Содержание глюкозы может быть снижено (Wilfert, 1969). Хотя заболевание обычно протекает в легкой форме, плеоцитоз может присутствовать на протяжении нескольких месяцев с длительным сохранением специфических интратекальных олигоклональных IgG (Vandvik et al., 1978a).
Осложнения не характерны, но самым распространенным тяжелым последствием является потеря слуха (Hall и Richards, 1987). Регистрировались также атаксия и опсоклонус (Ichiba et al., 1988) и вестибулярный неврит (Thomke и Hopf, 1992). В редких случаях сообщалось о развитии гидроцефалии (Yanofsky et al., 1981, Lahat et al., 1993). Были отдельные сообщения о головокружении и атрофии зрительного нерва (Wilfert, 1969). Возможно развитие менингоэнцефалита или миелита, иногда с переходом в хроническую форму (Ito et al., 1991). Имеются данные о возникновении многоочаговых эпилептических припадков (Parain и Boulloche, 1988).

г) Вирусы герпеса. Некоторые представители семейства герпесвирусов могут вызывать лимфоцитарный менингит.
• Вирус простого герпеса. ВПГ 2 типа (Nahmias et al., 1982) чаще отвечающий за болезнь, чем 1 тип, который главным образом вызывает энцефалит. Менингит, вызванный ВПГ-2, может быть проявлением первичной инфекции у сексуально активных подростков. Иногда, легкие случаи ВПГ-1 инфекции могут проявляться только в виде раздражения мозговых оболочек (Whitley et al„ 1982а) с выздоровлением пациентов через 7-14 дней.
• Вирус опоясывающего герпеса. Вирус может вызывать асептический менингит, а также более сложное поражение ЦНС, описанное в следующем разделе. Могут встречаться пре-эруптивные неврологические проявления (Tsolia et al., 1995). В этом исследовании, у двоих детей с энцефалитом сопутствующей патологией была атаксия. Другие очаговые неврологические дефициты, кроме атаксии, развились у семи детей: у троих паралич лицевого нерва, у одного сопровождающая гемиплегия, двое имели парез верхних конечностей, у одного был радикулит, перешедший в парез ноги, и у одного ребенка паралич отводящего нерва. У двоих детей наблюдался изолированный менингит. В этой группе только двое детей переживали длительные последствия: у одного наблюдался стойкий паралич руки, у другого паралич отводящего нерва.
Другие синдромы ЦНС, связанные с вирусом ветряной оспы, включают вирусный миозит, радикулопатию, миелит и отсроченный гемипарез после ветряной оспы (Kamholz и Tremblay, 1985; Ichiyama et al., 1990; Rosenfeld et al., 1993; Herrold и Hahn, 1994; Gilden, 2004; Mariotti et al., 2006). Сообщалось также о поражении базальных ганглиев (Silverstein и Brunberg, 1995) и латеральном медуллярном синдроме (Kovacs et al., 1993). Сосудистые явления ишемического характера, часто поражающие крупные мозговые артерии, нередко отмечаются после ветряной оспы (Amlie-Lefond et al., 1995; Tsolia et al., 1995; Lanthier et al., 2005; Losurdo et al., 2006).
Острые артериопатии, приводящие к ишемическим инсультам, могут быть причиной четверти случаев тромбоза мозговых артерий в детском возрасте; в исследовании Guillot et al. (2005) наиболее вероятным этиологическим фактором в 60% случаев определена ветряная оспа (Guillot et al., 2005). Вероятно, при постинфекционных состояниях действует несколько механизмов, а в некоторых случаях важны воспалительные процессы в стенке артерий, так же как повышенная секреция прокоагулянтов, таких как антикардиолипин (Kurugol et al., 2000, 2001).
Кроме того, иммунная реакция хозяина на вирус ветряной оспы включает образование антител, способные на перекрестную реакцию и инактивацию белка S, важного фактора антикоагуляции хозяина. Это может привести к состоянию гиперкоагуляции и развитию молниеносной пурпуры, также как к ишемическому инсульту после Varicella zoster (Josephson et al., 2001).
• Вирус Эпштейна-Барр (ЭБВ). Большинство инфекций ЭБВ в раннем периоде жизни протекает бессимптомно, неврологические осложнения редки; они могут включать в себя асептический менингит, проявления энцефалита и некоторые другие осложнения ЦНС (Hung et al., 2000). Менингит может предвещать некоторые другие неврологические осложнения, такие как инфекционный полиневрит (синдром Гийена-Барре), энцефаломиелит или поражение черепных нервов (Hausler et al., 2002) или паркинсонизм (Hsieh et al., 2002). Примерно у трети пациентов с инфекционным мононуклеозом при исследовании СМЖ обнаруживают >5 клеток/мм 3 и такие показатели могут сохраняться месяцами, часто после полного клинического выздоровления (Pejme, 1964). Полное выздоровление может откладываться на несколько недель и месяцев.
• Цитомегаловирус (ЦМВ). Имеются зарегистрированные данные о редких ЦМВ инфекциях у пациентов без иммунодепрессии. В одном из этих случаев ЦМВ инфекция была представлена поперечным миелитом (Miles et al., 1993).
• Вирус герпеса человека (ВГЧ) 6 и 7. ВГЧ-6 инфекция является причиной внезапной экзантемы (exanthema subitum), и в редких случаях вызывает менингоэнцефалит у здоровых прежде детей (Asano et al., 1992; Jones et al., 1994). Хотя большинство первичных инфекций ВПГ-6 (и тесно связанного ВПГ-7) протекают бессимптомно, оба вируса причастны к более 30% фебрильных судорог, встречающихся в первые два года жизни (Hall et al., 1994; Barone et al., 1995; Ward, 2005).
г) Аденовирусные инфекции нервной системы. Выделено множество типов аденовирусов; большинство вызывает легкие инфекции желудочно-кишечного тракта, дыхательной системы или почек и только в редких случаях они являются причиной синдромов поражения ЦНС. Проявления включают асептический менингит, миелит, подострый очаговый энцефалит, Рейе-подобный синдром и преходящую энцефалопатию (Linssen et al., 1991; Straussberg et al., 2001).
д) Парвовирус В19. Большинство инфекций парвовируса В19 имеют бессимптомное течение, но симптоматическая инфекция у детей обычно проявляется в виде лихорадки и сыпи, а у взрослых могут быть артропатии. Также сообщалось о редких случаях ЦНС инфекции с признаками менингоэнцефалита и определением вирусной ДНК в ликворе (Barah et al., 2001, 2003). Иммунный ответ хозяина к парво В19 в ЦНС считается предположительной причиной воспаления с подтверждением повышенного уровня цитокинов в ликворе, так же как специфического HLA-генома хозяина (Kerr et al., 2002).
е) Вирус лимфоцитарного хориоменингита (вирус ЛХМ). Вирус ЛХМ является человеческим зоонозом, вызываемым распространяемым грызунами ареновирусом, поражающим полевых мышей. Вирус передается человеку после контакта с выделениями зараженных мышей, морских свинок и хомяков. Внутриутробная инфекция у человека может привести к поражению плода (Barton и Mets, 2001; Barton et al., 2002), тогда как постнатальное инфицирование обычно протекает бессимптомно или как простудное заболевание, но может встречаться и синдром вовлечения ЦНС (Barton и Hyndman, 2000).
ж) Другие и неопределенные вирусы. Они, вероятно, являются причиной многих случаев заболеваний — в действительности большинства, в которых не могут быть выделены патогенные микроорганизмы. Понятно, что число возможных вирусных агентов велико, и поскольку заболевание обычно протекает в легкой форме, сложные исследования не проводятся.
- Вернуться в оглавление раздела "Неврология."
Редактор: Искандер Милевски. Дата публикации: 21.12.2018


Наиболее опасным заболеванием для ребенка является воспаление оболочек головного мозга – менингит. Вопреки распространенному мнению, что менингиты вызываются хождением без шапки, они могут возникнуть и у правильно и тепло одетых малышей.
Менингиты
Заболевание чаще всего наблюдается в раннем детском возрасте, когда у детей нет защитных реакций. Начало болезни острое: рвота, отказ от груди, высокая температура, расстройство сознания, сыпь на коже, беспокойство или головная боль у детей старшего возраста.
При обследовании выявляются все менингеальные симптомы: головка заброшена кзади, за счет напряжения затылочных мышц — ригидности, руки приведены к груди, ноги согнуты в тазобедренном и коленном суставах, повышенная кожная чувствительность, светобоязнь, пульсация родничка.
На высоте заболевания у ребенка могут возникнуть судорожные приступы, указывающие на вовлечение процесс самого вещества мозга. Инфекционный процесс может переходить с мозговых оболочек на периферические нервы: зрительный, слуховой, лицевой и др. Уже на высоте острой симптоматики заболевания появляется гипертензионный синдром (увеличение количества спинномозговой жидко¬сти как защитная реакция организма).
В связи с накоплением спинномозговой жидкости (ликвора) в межоболочечном пространстве увеличивается окружность головы, расходятся черепно-мозговые швы, особенно у маленького ребенка. У старших детей, когда кости черепа уже срослись, окружность головы не увеличивается, а гипертензионный синдром нарастает, растягивается паутинная оболочка, что проявляется в головных болях. Давление жидкости на вещество мозга приводит к нарушению высших психических функций разной степени выраженности. В связи с этим в стационаре больному делают несколько раз пункцию (чтобы снизить внутричерепное давление), а после выписки из стационара в домашних условиях проводят несколько раз в году лечебные курсы дегидратационной терапии.
Что делать?
Больной должен быть госпитализирован в специальное отделение больницы и чем раньше, тем лучше возможный исход. В стационаре больному делают пункцию, выводят спинномозговую жидкость (5 мл) для анализа, снижения внутричерепного давления и возможности введения в спинномозговой канал лекарственных препаратов (антибиотики). Спинномозговая жидкость вначале заболевания мутная, в дальнейшем, если больной не лечен, жидкость становится густой желтой массой за счет погибших лейкоцитов. Кроме этого антибиотики вводят и внутримышечно для общих защитных реакций. Продолжительность острого периода обычно 1—2 недели и заканчивается выздоровлением или смертью. В связи с применением антибиотиков сократилось время течение болезни, резко уменьшилась смертность и менее выражены остаточные (резидуальные) явления.
После перенесенного заболевания наблюдаются остаточ¬ные (резидуальные) явления: гипертензионный синдром, минимальная мозговая дисфункция (ММД), трудности поведения, задержка психического развития. В ряде случаев сохраняется судорожный синдром как следствие спаечного процесса (спайки между оболочками и веществом мозга).
Вторичные менингиты
Они возникают при воздействии рядом располагающегося очага воспаления (гнойное заболевание среднего уха — гнойный отит) — отогенный менингит, или других воспалительных процессов, как, например, вирусное воспаление околоушных желез (паротит — свинка), паротитный менингит; туберкулезный и сифилитический менингит при заболевании всего организма.
Так, отогенный менингит развивается в возрасте 3—5 лет и старше на фоне хронически текущего рецидивирую¬щего отита, вызываемого стрептококком или стафилококком. Клиническая картина соответствует всем симптомам заболевания, требует стационарного лечения. После перенесенного менингита остаются остаточные (резидуальные) симптомы в форме гипертензионного синдрома, вестибуляр¬ных расстройств, снижения слуха, зрения, задержки рече¬вого и психического развития.
Паротитный менингит проходит на фоне острого заболевания паротитом (свинкой). Заболевание вирусного происхождения, болеют дети в дошкольных учреждениях и в начальной школе. Чаще болеют мальчики. Заболевание начинается остро и характеризуется всеми симптомами менингита. Детей стационируют в специализированные отделения. При пункции спинномозговая жидкость прозрачная.
Течение болезни 1—2 недели, затем выздоровление, но остаются резидуальные явления в виде гипертензионного синдрома, вестибулярных расстройств, астенических (астения — утомление) реакций.
Туберкулезный менингит возникает вследствие переноса туберкулезных палочек (палочка Коха — возбудитель туберкулеза), из основного очага поражения током крови в мозговые оболочки. Заболевание начинается исподволь, субфебрильной температурой, головными болями, сонливостью. Симптоматика болезни нарастает медленно; когда не было стрептомицина, отмечалась 100% смертность к третьей неделе. Когда больных начали лечить стрептомицином, количество смертельных исходов резко уменьшилось. В случаях, когда ребенок оставался жив, у него отмечался ряд неврологических расстройств, обусловленных локализацией поражения — на основании мозга (базальный лентоменингит): парезы, параличи, расстройство слуха, зрения и др. Перенесшие туберкулезный менингит дети нуждаются в постоянном наблюдении фтизиатра и невропатолога.
Сифилитический, менингит вызывается бледной спиро¬хетой, которая проникает внутрь человека половым или бытовым путем через поврежденную слизистую или кожу. В организме человека заболевание проходит три фазы, что связано с постепенным накоплением и распространением бледной спирохеты по всем органам и тканям организма.
Последствия перенесенных менингитов
В клинике нервных болезней в качестве последствия перенесенных заболеваний описывают микроцефалию и гидроцефалию, интеллектуальную недостаточность (олигофрению), расстройства зрения, слуха, речи, моторики и другие психопатологические расстройства.
Микроцефалия
Микроцефалия является следствием пе¬ренесенного внутриутробного менингоэнцефалита или ме-нингита в первые месяцы жизни ребенка. Обычно при микроцефалии наблюдаются тяжелые формы олигрофрении. Характерными чертами являются малые размеры черепа и самого мозга, особенно выражено недоразвитие больших полушарий. Вес мозга очень маленький, около 200—400 г. Со стороны физического развития наблюдается непропорциональность телосложения, рост существенно отстает от средневозрастной нормы. Характерна походка — больные ходят, согнувшись вперед. Дети-микроцефалы подвижны, однако эта подвижность дефектна, здесь много лишних нецелесообразных движений, отсутствует устойчивость. Характерна общая гипотония, разболтанность суставов.
Характерны и психические изменения в виде тяжелого слабоумия, обычно в форме имбицильности или дебильности. Такие малыши имеют веселый, добродушный характер, но обычно недоразвитую речь и ограниченные навыки. Однако, такими малышами занимаются врачи и психологи, они обучаются в специальных школах, у них формируются навыки, позволяющие осуществлять достаточно активную жизнь.
Гидроцефалия
Гидроцефалией называется заболевание, при котором происходит патологическое значительное увеличение объема цереброспинальной (спинно-мозговой) жидкости в области желудочков мозга и в области подоболочечного пространства. Иногда это состояние еще именуют водянкой головного мозга. Чаще всего такое состояние возникает после воспаления головного мозга или его оболочек, токсических поражений нервной системы, которые повреждают мозг или его оболочки внутриутробно или в раннем детстве. Наиболее частыми причинами являются менингит, сифилис. Кроме того, играет роль и травма головного мозга в родах или последующей жизни. В последнее время подчеркивается патологическая роль родовых травм при естественных родах и КС. Указанными патологиями вызывается раздражение сосудов и их сплетений в области желудочков мозга, которые и продуцируют спинномозговую жидкость, из-за чего и происходит увеличение ее объемов. Вместе с тем затруднен отток жидкости в связи с закрытием в результате воспаления межжелудочковых сообщений или ликворовсасывающих аппаратов. Таким образом, жидкость скапливается в замкнутом пространстве и, не имея выхода, начинает оказывать давление на мозг, который, в свою очередь, передает это давление костям черепа.
У детей первого года жизни швы черепа еще не окостенели, поэтому достаточно подвижны, давление изнутри, со стороны мозга приводит к расхождению швов и увеличению внутренних объемов ликворосодержащих полостей. Поэтому резко увеличивается объем головки ребенка. Из-за скопления избытков жидкости, нарушения ее нормальной циркуляции, происходит патологическое влияние на работу мозговых клеток. Признаки гидроцефалии выражаются в прогрессирующем увеличении черепа в своеобразных нейропсихических изменениях.
Со стороны нервной системы часто отмечают ряд патологичес¬ких симптомов, характеризующих работу черепно-мозговых нервов. Могут отмечаться снижения остроты зрения и слуха, потому что поражается слуховой и зрительный нервы, возможны парезы и параличи.
Отмечаются и своеобразные изменения со стороны психики. Такие дети хорошо умеют подражать взрослому и производят впечатление очень развитых. У некоторых избирательно развиваются музыкальные или художественные способности. Своеобразные особенности наблюдаются со стороны речи — особая манера разговаривать, сопровождать свою речь рифмованием, остротами, шутками.
Обычно признаки гидроцефалии выражены не сильно, тогда обычно говорят о гидроцефальном синдроме. Который может формироваться не только из-за перенесенных нейроинфекций, но и являться следствием травматических процессов или родовой черепно-мозговой травмы. В этих случаях при обследовании детей отмечается некоторое увеличение размеров черепа, развитая сосудистая сеть под кожей головы, указывающая на застойные явления в сосудах головного мозга и ликворной системе. В неврологическом статусе выявляется рассеянная неврологическая симптоматика в общей и артикуляционной моторике. Дети жалуются на головные боли в период учебной нагрузки, головокружения, повышенную утомляемость и истощаемость. Некоторые дети с явлениями гидроцефального синдрома становятся неусидчивыми, беспокойными. Отмечается нестойкость активного внимания, его истощаемость, память приобретает механический характер. Логическое мышление недостаточно, что затрудняет обуче¬ние по школьной программе. Некоторые дети после умственной нагрузки становятся вялыми, бездеятельными, что также затрудняет обучение.
Таким образом, мы проследили течение различных по причинам менингитов, некоторые из них могут сочетаться с поражением вещества мозга, тогда говорят о менингоэнцефалите.
Инфекционные заболевания, которые поражают нервную систему человека, являются довольно распространенными и чрезвычайно опасными для здоровья. Их вызывают разнообразные грибки, вирусы, бактерии и простейшие. Инфекция может начаться после непосредственного попадания возбудителя прямо в нервную систему, или же на фоне перенесенных других заболеваний.
Поражение нервной системы инфекцией развивается после того, как возбудитель или вирус кооперируется с нервной клеткой. В большинстве случаев иммунная система организма справляется с такой патологией. Если же это не происходит, развивается нарушение циркуляции спинномозговой жидкости и крови. Обменные процессы тканей мозга существенно нарушаются, что приводит к необратимым изменениям и отеку головного мозга.
Типы инфекционных заболеваний нервной системы
Менингит
Воспаление мягких мозговых оболочек (менингит) может быть вызвано любым болезнетворным микробом или вирусом и протекает часто с участием ткани мозга. При ясных симптомах вовлечения в процесс мозговой ткани говорят о менинго-энцефалите.
Менингит бывает серозным и гнойным, первичным и вторичным. Некоторые формы менингита возникают не только спорадически, но и в виде эпидемической вспышки.
Кроме общих инфекционных симптомов (повышение температуры, расстройства общего состояния), для всех форм менингита характерен ряд специфических признаков: головная боль постоянная, сильная, при некоторых формах резкая, с локализацией в разных частях головы, с усилением при внешних раздражениях.
Рвота вне связи с приемом пищи, без тошноты, часто упорная, менингеальные симптомы воспаления мягких мозговых оболочек. Ригидность затылочных мышц, выражающаяся в болезненном напряжении мышц затылка, мешающая согнуть даже пассивно голову кпереди. Симптом Кернига: в горизонтальном положении больного сгибают ногу в коленном и тазобедренном суставах. Попытка быстро разогнуть ногу в коленном суставе не удается ввиду болезненности в спине и контрактуры сгибателей бедра. Симптом Брудзинского верхний: при горизонтальном положении больного рефлекторное сгибание одной или обеих ног в тазобедренном и коленном суставах при пассивном сгибании затылка.
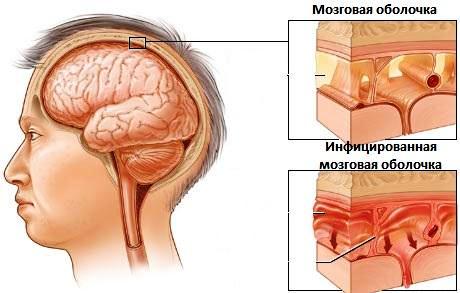
Особенности течения менингита у детей грудного возраста. Кардинальный при наличии большого родничка (незначительное выбухание большого родничка может быть временно при крике, беспокойстве). Выпячивание большого родничка и расхождение еще не окостеневших черепных швов компенсируют неблагоприятные последствия повышения внутричерепного давления, поэтому другие признаки менингита могут быть выражены незначительно. В возрасте до 3 месяцев повышенный тонус мышц — явление физиологическое, поэтому умеренно выраженная ригидность мышц и положительный симптом Кернига в этом возрасте не могут служить основанием для постановки диагноза менингита, но чаще у грудных детей бывают судороги.
Серозные менингиты, вызванные вирусами Коксаки и echo.
Серозные менингиты, вызванные вирусами Коксаки и echo, наблюдаются в виде эпидемических вспышек с капельным и энтеральным путем распространения. Скрытый период длится 2-8 дней. Начало острое с рвотой, часто с резкой головной болью. Лицо гиперемировано, склеры инъецированы, иногда на теле пятнистые или папулезные высыпания. Менингеальный синдром часто неполный: отмечается возбужденное состояние и расстройство сна. Ликвор вытекает под повышенным давлением, цитоз лимфоцитарный. Течение доброкачественное, повышенная температура длится до недели. Санация ликвора затягивается до 2-3 недель.
Острый лимфоцитарный хориоменингит — вирусное заболевание. Характерно острое начало с высокой температурой, повторной рвотой. Продолжительность лихорадочного периода около 2 недель, выраженный полный менингеальный синдром длится 2-2,5 недели. Иногда бывают энцефалитические явления в виде расстройства зрения, двоения, застойного соска и неврита зрительного нерва. У грудных детей могут быть судороги. Ликвор значительно изменен. Прогноз благоприятный.
Острый паротитный менингит появляется во время или после эпидемического менингита, а иногда предшествует ему.
Отмечается острое начало с сильной головной болью, повышение температуры, упорная рвота. Не всегда полностью выражен менингеальный синдром, наслоения энцефалитических явлений возможны. Ликвор вытекает чаще под нормальным давлением со значительным, преимущественно лимфоцитарным цитозом.
При указанных формах серозных менингитов рекомендуется симптоматическое лечение:
осмотерапия — введение 15-20 мл 20% раствора глюкозы с 2-5 мл 40%раствора уротропина или 2-5 мл 5% раствора аскорбиновой кислоты;
внутримышечно 2-8 мл 25% раствора сернокислой магнезии с 2 мл 1% раствора новокаина, при паротитном менингите диакарб (фонурит) в возрастных дозах;
свечи левомицетина с пирамидоном;
при сильной головной боли люмбальные пункции.
Всегда является вторичным заболеванием.
Симптомы: постепенное начало с небольшим повышением температуры, вялостью, анорексией; появление головной боли, с каждым днем усиливающейся, рвоты, запора, менингеальных симптомов, замедления пульса. Типичны втянутый ладьеобразный живот и положение ребенка в постели на боку с ногами, согнутыми в коленях и подтянутыми к животу. Появляются парезы, косоглазие, птоз. Ликвор вытекает под повышенным давлением, прозрачный, бесцветный, с лимфоцитарным цитозом. При стоянии образуется нежная сетка фибрина.
Необходим ранний диагноз для немедленной организации специфического лечения стрептомицином, фтивазидом и ПАСК, что обеспечивает хороший прогноз.
Эпидемический цереброспинальный менингит — первичный гнойный менингит.
бурное начало с ознобом, высокой температурой, сильной головной болью, головокружением;
резко выраженный полный менингеальный синдром, иногда парезы и параличи черепномозговых нервов, судороги;
возможно наличие герпеса;
у детей грудного возраста часто отмечаются значительное выпячивание родничка и резкая гиперестезия;
спинномозговая жидкость вытекает под повышенным давлением, мутная, с большим нейтрофильным цитозом и наличием менингококков.
Менингококовый менингит.
Менингококковый менингит может быть замаскирован другими болезненными формами — менингококцемией и синдромом Уотергауза-Фридрихсена.
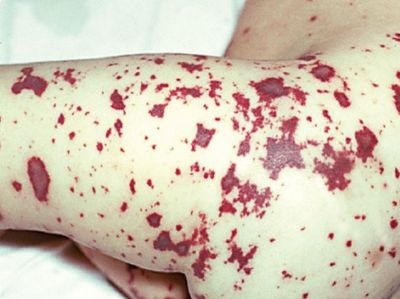
Менингококцемия (так называемый менингококковый сепсис). Протекает как специфическая менингококковая бактериемия, поражает кожу, суставы, глаза. Возможны кровоизлияния в надпочечники и септические эмболические процессы в мелких и капиллярных сосудах. Чаще болеют дети от 3 месяцев до 2-3 лет.
острое, бурное начало, высокаятемпература, рвота, часто неукротимая, иногда понос;
резко нарушенное общее состояние с беспокойством, помрачением сознания, иногда с судорогами (в грудном возрасте выпячивание родничка);
одновременно в большинстве случаев наличие менингеальных явлений;
основной признак — появление на коже вначале пятнистых, папулезных высыпаний с кровоизлияниями, затем приобретающих характерный вид звездчатых кровоизлияний, слегка приподнятых над уровнем кожи;
присоединение гнойного воспаления суставов в виде острых синовитов и поражение сосудистой оболочки глаз (увеит);
при люмбальной пункции мутная спинномозговая жидкость с резко положительной реакцией Панди, увеличением белка, большим количеством лейкоцитов, в мазке менингококки;
наличие менингококков в соскобе с кожных высыпаний, в пунктате выпота с сустава и при посеве крови из вены.
Прогноз весьма серьезный.
Синдром Уотергауза-Фридрихсена (вид молниеносной пурпуры) клинически проявляется тяжелейшим состоянием с коллапсом и острой недостаточностью надпочечников с лихорадочным состоянием и геморрагической сыпью.
Лечение в стационаре:
пенициллин внутримышечно в дозе 500 000-2 000 000 ЕД и выше в сутки в зависимости от формы, в 4-6 инъекциях. Одновременно сульфаниламиды 0,3 г в грудном возрасте и 0,2 г после года на 1 кг веса в сутки;
в тяжелых случаях кортикостероиды в больших дозах (при синдроме Уотергауза-Фридрихсена кортизон до 500-1000 мг в сутки);
осмотерапия — гипертонические растворы глюкозы, сернокислой магнезии; назначение гипотиазида, новурита;
хлоралгидрат при судорогах;
при коллапсе внутривенное вливание физиологического раствора с норадреналином.
Вторичные гнойные менингиты различной этиологии. Чаще при сепсисе и другого характера. Острое начало с ознобом, рвотой, менингеальными явлениями и различной степенью нарушения сознания, значительным нейтрофильным цитозом и большим содержанием белка в ликворе.
Лечение в стационаре. Применяют антибиотики внутримышечно в повышенных дозах по антибиотикограмме, а также вводят эндолюмбально. Назначают кортикостероиды, различные виды стимулирующей терапии и лечение гнойных очагов.
Полиомиелит — вирусное заболевание с преимущественно орально-фекальным и реже капельным путем заражения. Главным патоморфологическим субстратом является поражение клеток передних рогов спинного мозга, но бывает поражена и вся центральная нервная система. Скрытый период 1-2 недели.
Различают 4 стадии болезни: препаралитическую (длительностью 2-5-7 дней), паралитическую, восстановительную и стадию остаточных явлений.
Симптомы препаралитической фазы:
нехарактерные обще инфекционные расстройства с повышенной температурой, часто двугорбой, с нерезкими катаральными явлениями верхних дыхательных путей или легкими диспепсическими;
ряд функциональных поражений нервной системы: сонливость или бессонница, бред, раздражительность, вздрагивание, подергивание, редко судороги;
основные симптомы (за счет раздражения и воспалительных реакций со стороны оболочек, корешков спинного мозга, симпатических узлов и вегетативных сплетений) в виде значительной гиперестезии кожных покровов, потливости головы и верхней части туловища, красного дермографизма, болезненности нервных стволов, мышц конечностей (при пальпации их), общей скованности позвоночника, напряжения мышц затылка, симптома Кернига, спонтанного нистагма.
Иногда этими симптомами может ограничиться все течение заболевания без развития паралитической фазы (менингеальная форма полиомиелита).
При паралитической фазе основной симптом — появление типичных вялых парезов и параличей.
Самая тяжелая форма понто бульбарная с поражением варолиева моста, ядер и центров продолговатого мозга.
Необходима срочная госпитализация. В препаралитической фазе ежедневно вводят гамма-глобулин из расчета 0,3 мл на 1 кг веса или донорскую кровь.
Энцефалит островоспалительный процесс головного мозга. Различают первичные вирусные энцефалиты (клещевой, осенний комариный, эпидемический летаргический энцефалит Экономо), вторичные энцефалиты и энцефаломиелиты (наиболее частые у детей энцефаломиелиты после кори, гриппа, при ветряной оспе, краснухе и поствакцинальнын при оспенной вакцинации).
Общие симптомы острого энцефалита:
преимущественно острое начало с появлением общемозговых симптомов — головной боли, головокружения, сонливости или бессонницы, различной степени затемнения сознания (вплоть до коматозного состояния), иногда эпилептоформные судороги;
развитие различных очаговых симптомов — парезов, параличей конечностей (большей частью спастических), изменение сухожильных рефлексов, появление разных гиперкинезов — дрожательных, хореаформных, атетоза;
для клещевых энцефалитов характерны вялые парезы (параличи) мышц шеи и плечевого пояса;
нередко наличие менингеальных явлений;
при эпидемическом энцефалите отмечаются также нарушения дыхания в виде приступообразного учащения, миоклонии дыхательных мышц; дыхательных тиков; различные расстройства зрения;
генез вторичных менингитов нередко связан с аллергическими процессами;
изменения ликвора различного характера.
Дифференциальный диагноз первичных энцефалитов устанавливается на основании клинической картины, данных изменения ликвора, эпидемиологических данных. Для вторичного энцефалита имеет значение также связь с перенесенным заболеванием, вакцинацией.
Всех детей с энцефалитом необходимо срочно госпитализировать в стационар.
Неотложные лечебные мероприятия:
при клещевом и осеннем комарином энцефалитах вводить сыворотку реконвалесцентов (при наличии ее) или гипериммунную лошадиную сыворотку;
при всех формах введение 20 мл 20-40% раствора глюкозы с 2-5 мл 40% раствора уротропина и 4 мл 5% раствора аскорбиновой кислоты;
при поствакцинальном энцефалите после оспенной вакцинации вводить противооспенный гамма-глобулин;
симптоматические средства по показаниям (кардиотонические, противосудорожные, стимулирующие дыхательный центр).
Читайте также:


