Нервно мышечная система новорожденного
Мышцы
Череп
Анатомо-физиологические особенности черепа новорожденных.
1. Соотношение мозгового отдела к лицевому у новорожденных 8:1, а у взрослого – 3:1.
2. Голова новорожденного имеет правильную форму.
3. При ощупывании головы определяется расхождение между некоторыми костями, швы отсутствуют и между костями имеется собственная соединительная ткань.
4. Лобная кость и нижняя челюсть имеют две части.
5. К 2-3 месяцам швы затягиваются.
§ Согитальный шов черепа – между теменными костями
§ Венечный шов – между лобной и теменными костями
§ Ламбдовидный шов – между теменными и затылочными костями
6. Окончательное сращение костей черепа у детей происходит к 3-4 годам.
7. Отмечается наличие родничков.
o Большой родничок – имеет трапецивидную форму, закрывается к 15 месяцам
o Малый родничок – имеет треугольную форму, закрывается к 3 месяцам
Позвоночник (позвонковый столб)
Позвоночник имеет 33-36 позвонков.
Позвоночник делится на 5 отделов:
Ø Шейный – 7 штук (C1-7)
Ø Грудной – 12 штук (D,Th1-12)
Ø Поясничный – 5 штук (L1-5)
Ø Крестец – 5 штук (S1-5)
Ø Копчик – 3-5 штук (Co1-2-5)
Выпуклость вперед называется лардоз (шейные, поясничные).
Выпуклость назад называется кифоз (грудной, крестцовый).
Крестец – это изгиб, который формируется внутриутробно, все остальные изгибы формируются после утробно в течении 1 года.
Позвонок состоит из тела и дуги, на которых располагаются 7 отростков: остистый, 2 поперечных, 2 верхнесуставных, 2 нижнесуставных.
Различают суставные вырезки: верхняя и нижняя.
При наложении позвонков друг на друга образуются межпозвонковые отверстия для выхода из позвоночного канала сосудов и нервов.
Гидрофильность – это способность получения воды из тканей. При повышении нагрузки, диск получает воду из тканей и уплотняется. С возрастом фиброзное кольцо может треснуть, пульпозное тело вытекает, и образуется грыжа межпозвонкового диска.
Функция межпозвонкового диска:
§ Позвоночно-двигательный сегмент (ПДС) – это два смежных позвонка, межпозвоночный диск, окружающие мышцы и связки.
Грудная клетка – это грудина, 12 грудных позвонков и 12 пар ребер.
- 1-7 пары – истинные ребра
- 8,9,10 пары – ложные ребра, так как крепятся к хрящам.
- 11,12 пары – плавающие ребра
Особенности строения позвоночника у новорожденных
- Грудная клетка имеет коническую или цилиндрическую форму.
- Ребра располагаются под прямым углом к позвоночнику.
- Таз состоит из двух тазовых костей, которые состоят из трех частей: лобковая, сидалищная, подвздошная. Форма таза воронкообразная, кости расположены вертикально.
Добавочный скелет состоит из:
Ø Ключевой пояс – ключица, лопатка
Ø Плечевая кость и кости предплечья – свободная верхняя конечность, лучевая и локтевая
Ø Кости кисти – запястье, пястье, фаланги пальцев (большой палец состоит из двух фалангов, остальные пальцы состоит из трех фаланг)
Ø Нижняя свободная конечность – бедренная, голень (большая берцовая, малоберцовая)
Ø Кости стопы – пяточная кость, плюсна, предплюсна, фаланги пальцев
Ø Надколенник – маленькая, сисамовидная кость, которая лежит в толще сухожилия четырехглавой мышцы
Существует 3 плоскости:
ü Горизонтальная – делит тело на верхнюю и нижнюю части.
ü Фронтальная – делит тело на переднюю и заднюю части.
ü Согитальная – делит тело на правую и левую части.
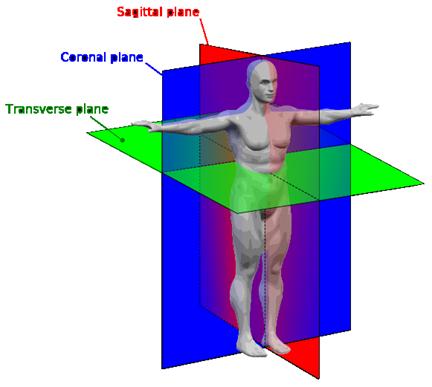
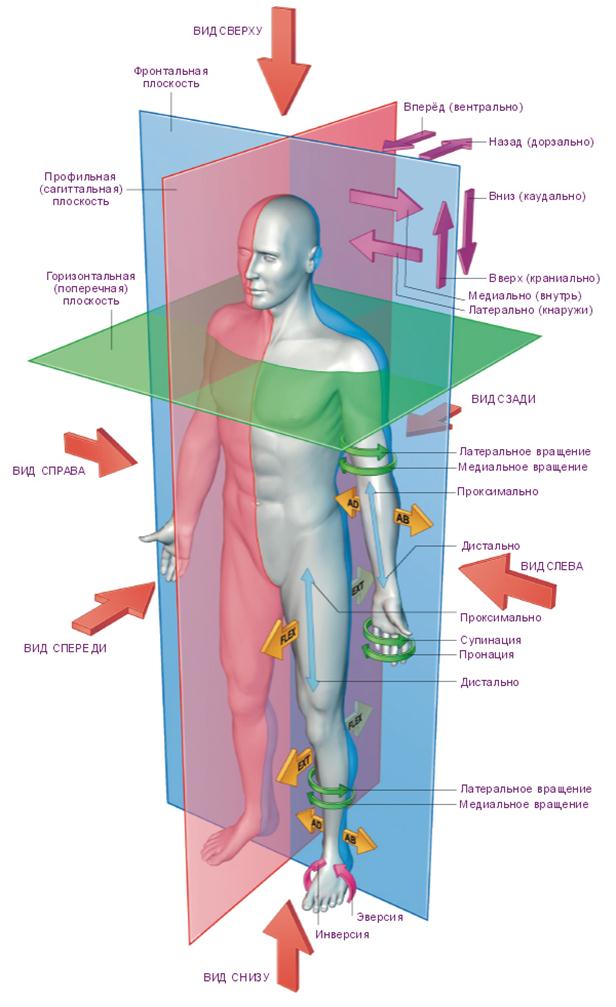
Ось – это отрезок, проходящий через любой сустав и вокруг него происходит движение.
Горизонтальная ось – два движения: сгибание и разгибание лучевое.
Кисть руки: сгибание происходит в ладонь, а разгибание – в тыл.
Голеностоп: сгибание в сторону подошвы (стопа вниз), а разгибание – в тыл (стопа вверх).
Позвонки: сгибание – наклон вперед, а разгибание – назад.
Согитальная ось – отведение и приведение.
Позвоночник: наклон влево и вправо.
Лучезапястье: отведение идет в сторону большого пальца, а приведение – в сторону мизинца.
Голеностоп: отведение идет в сторону мизинца, а приведение – в сторону большого пальца.
Вертикальная ось – идет через позвоночник и делает ротацию.
Лучезапястье: супинация – поворот ладонью верх, пронация – поворот ладони вниз.
Голеностоп: супинация – поворот стопы внутренним краем верх, внешним краем вниз, пронация – поворот стопы внутренним краем вниз, внешним краем наверх.
В организме человека находится 660 мышц. Структурная единица мышцы – это мышечное волокно. Мышечные волокна расположены параллельно друг другу и образуют пучки. Несколько пучков соединены между собой более плотной соединительной тканой оболочкой - называемой фасция. Количество пучков зависит от функции мышцы. Скелетные мышцы прикрепляются к костям.
Мышца имеет точки крепления и крупную часть – брюшко мышцы. Мышца прикрепляется к кости с помощью сухожилия. При сокращении мышцы, её длина укорачивается.
На конечностях: вышележащая мышца отвечает за движение нижележащего отдела.
В каждом движении участвует комплекс мышц, причем их действия могут быть взаимнопротивоположными. Синергисты – это мышцы, которые сокращаются одновременно. Главная мышца среди синергистов называется агонист. Антагонисты – это мышцы, которые в момент движения расслабляются. Такая взаимосвязь называется мышечная координация и управляется центральной нервной системой.
Название мышцы складывается из: её формы, функции мышцы, указывает на точки крепления.
Группа мышц головы
Ø Мимические мышцы – один конец крепится к кости, а другой – к внутреннему слою кожи.
§ Круговая мышца рта
§ Круговая мышца глаз
§ Мышца поднимающая/опускающая нижнюю губу
§ Мышца поднимающая/опускающая уголки рта
§ Мышца сморщивающая брови
Функции мышц: мимика, речь.
Между затылочными мышцами есть сухожильный шлем – апоневротический.
Ø Жевательные мышцы
§ Мышцы поднимающие нижнюю челюсть
Функции мышц: участвуют в поднятии нижней челюсти.
Группа мышц шеи
Ø Подкожная мышца шеи
Ø Мышца прикрепляющаяся к подязычной кости
Функции мышц: защитная, наклон головы, артикуляция, разгиб головы, акт глотания, акт речи, акт дыхания.
Ø Задняя группа мышц
§ Ременная мышца головы
Функции мышц: запрокидывание головы.
Группа мышц спины
Ø Поверхностные мышцы
§ Широчайшая мышца спины
§ Мышца поднимающая лопатку
Функции мышц: заведение руки назад, подтягивание, наклон, поворот, поднятие плеча, движение лопаток, наклон головы назад, разгибание, участие в дыхании.
Ø Глубокие мышцы
§ Квадратная мышца поясницы (образует заднюю поверхность брюшной полости)
§ Мышца выпрямляющая позвонки
§ Короткие паравертебральные мышцы (крепятся к отросткам позвонков)
Функции мышц: разгибают позвонки, осуществляют наклоны, ротация позвоночника, участвуют в дыхании, поднимают и сближают лопатки, отводят руку назад, подтягивание.
Группа мышц груди
Ø Большая грудная мышца
Ø Малая грудная мышца
Ø Межреберные мышцы
Ø Дыхательные мышцы
Функции мышц: приведение плеча.
Группа мышц живота
Ø Передняя прямая мышца живота
Ø Косая внутренняя мышца
Ø Косая наружная мышца
Ø Поперечная мышца живота
Функции мышц: наклон тела вперед, удержание внутренних органов, поворот, скручивание, поднятие ног лежа.
Группа мышц диафрагмы
Ø Диафрагма (грудобрюшная преграда, прикрепляется к нижним ребрам и телам поясничных позвонков, образует купол на вершине которого есть сухожильный центр. В сухожильном центре есть три отверстия: аорты, пищевод, нижняя пола вены.
Функции мышц: Дыхание, разграничение верхней и нижней полости, движение органов, движение крови, спазм при стрессе.
Группа мышц верхней конечности
Группа мышц плечевого пояса
Ø Большая круглая мышца
Ø Малая круглая мышца
Функции мышц: движение плеча и плечевого сустава, закрытие плечевого сустава, отведение плеча.
Группа мышц плеча
Ø Передняя группа
Функции мышц: сгибают локтевой сустав предплечья.
Ø Задняя группа
§ Трехглавая мышца плеча (Трицепс)
Функции мышц: разгиб предплечья, отведение плеча назад.
Группа мышц предплечья
Ø Передняя группа
§ Сгибатель кисти и пальцев
Функции мышц: сгибание кисти и пальцев, ротация кисти вниз.
Ø Задняя группа
§ Разгибатель кисти и пальцев
Функции мышц: разгибание кисти и пальцев, ротация кисти верх
Группа мышц кисти
Ø Межпястные (только на ладонной поверхности)
Функции мышц: сгибание пальцев, приведение.
Группа мышц нижней конечности
Группа мышц таза
Функции мышц: приседание, подтягивание ног.
Ø Поверхностные мышцы
§ Большая ягодичная мышца
§ Средняя ягодичная мышца
§ Малая ягодичная мышца
§ Квадратная мышца бедра
Функции мышц: разгибание бедра, отведение бедра.
Группа мышц бедра
Ø Передняя группа
§ Промежуточная широкая мышца
§ Прямая мышца бедра
§ Латеральная мышца бедра
§ Медиальная широкая мышца
Функции мышц: ротация бедра наружу, сгибание бедра, разгибание голени.
Все мышцы сплетаются между собой в четырехглавое сухожилие.
Ø Задняя группа
§ Двухглавая мышца бедра
Функции мышц: разгибание бедра, сгибание голени.
Ø Медиальная группа (приводящие мышцы бедра)
§ Тонкая мышца бедра
§ Приводящая мышца бедра
Функции мышц: приведение бедра.
Группа мышц голени
Ø Передняя группа
§ Передняя большеберцовая мышца
Функции мышц: разгибание стопы, приведение стопы, супинация стопы.
Ø Задняя группа
Функции мышц: разгибание бедра, сгибание голени.
Ø Латеральная группа
§ Малые берцовые мышцы
Функции мышц: пронация стопы, отведение стопы.
Группа мышц стопы
Ø Тыльные мышцы
Функции мышц: разгибание стопы и пальцев.
Ø Подошвенные мышцы
Функции мышц: сгибание стопы и пальцев.
Ø Междуплюсневые мышцы
Функции мышц: развод пальцев стопы.
Особенности костной системы у новорожденных детей.
Ø В костной ткани преобладают органические вещества, то есть кости более гибкие, скелет легко деформируется при сне, ношении.
Ø Некоторая часть скелета состоит из хрящевой ткани, а некоторые полностью хрящевые (запястье, пальцы).
Ø Некоторые костные образования состоят из отдельных частей, соединенных собственной соединительной тканью или хрящами.
Особенности мышечной системы у новорожденных детей.
Мышечная система у новорожденных развита слабо. Мышечные волокна тонкие, их сокращение происходит слабо (вяло).
В течение первых 3-4 лет наблюдается физиологический гипертонус – преобладание сгибателей над разгибателями. К 3 месяцам гипертонус уходит с рук, а к 4 месяцам – с нижних конечностей.
Особенности кожи у новорожденных детей.
Кожа у новорожденных состоит из эпидермиса и дермы.
Ø У новорожденного кожа мягкая, нежная, розового цвета.
Ø Отсутствуют эластические волокна, поэтому работа рук должна быть попеременной.
Ø Сальные железы достигают своего развития к 4-5 месяцам.
Ø Потовые железы достигают своего развития к 3-4 месяцам.
Ø Подкожно-жировая клетчатка развита слабо. В течении первых 5-6 месяцев идет увеличение подкожно-жировой клетчатки. Увеличение происходит этапами – сначала появляется на лице, потом на конечностях, на туловище, и последнее на животе.
Ø Защитная функция кожи снижена, кожа легко ранима.
Ø Так как кожа богата кровеносно-лимфатическими сосудами, а роговой слой – тонкий, то кожа обладает большой впитываемостью.
Ø Дыхательная функция кожи развита сильнее чем у взрослого.
Ø У новорожденных несовершенная терморегуляция. Терморегуляция снижена, вследствие чего дети легко переохлаждаются и перегреваются.
Ø У новорожденных много бурой жировой ткани. Бурая жировая ткань служит для обогрева сосудов, располагается в области шеи, подмышечной области, паховой области и на боковой поверхности живота. Она постепенно исчезает к концу первого года жизни и остается только в области лопаток.
Сердечно-сосудистая система разделяется на:
Ø Кровеносная система (функция транспортирования)
§ Сердце, артерии, вены
Ø Лимфатическая система (защитная функция)
§ Лимфатические пути (протоки, сосуды, капилляры)
§ Органы иммунной системы (лимфатические узлы, селезенка, вилочковая железа)
Относительный вес сердца новорожденного в 1,5 раза больше, чем у взрослого. К 8-12 годам вес сердца удваивается. Располагается сердце выше, чем у взрослого и находится в горизонтальном положении. Кровеносные сосуды у новорожденного шире и процесс кровообращения происходит импульсивно. Пропускная способность сердца у новорожденного за единицу времени составляет 150 мл/кг, а у взрослого – 50мл/кг.
Пульс у новорожденного учащен. У новорожденного пульс – 140; 6 месяцев – 130; 1 год – 120; 5 лет – 100; 8 лет – 80.
Повышение температуры тела на каждый 1 градус увеличивает пульс на 10 ударов.
Лимфатические узлы развиты, но защитная функция ярко выраженной становиться только к первому году жизни.
Желудочно-кишечный тракт разделяется на:
Ø Пищеварительный железы
Ø Пищеварительный тракт (рот, ротоглотка, пищевод, желудок, кишечник)
§ Тонкий кишечник (функция – всасывает вещества)
§ Толстый кишечник (функция – всасывает воду, формирует калл)
Из-за слабой моторики кишечника происходят срыгивание и отрыжка.
У новорожденного несовершенная флора кишечника. По мере роста ребенка флора формируется от формы вскармливания.
1. Поступление пищи в рот.
3. Происходит химическая и физическая обработка пищи (желудок, кишечник).
4. Всасывание питательных веществ.
5. Выделение и выведение шлаков.
Особенности желудочно-кишечного тракта у новорожденных:
- Желудочно-кишечный тракт новорожденного приспособлен к усвоению и перевариванию грудного молока.
- Моторная функция кишечника у новорожденного развита слаба.
- Недостаточная функция поджелудочной железы, вследствие чего снижена ферментативная активность, особенно липаза.
Особенности печени у новорожденных:
- Печень крупная
- Она выступает из под края реберной дуги на 2-3 см
- Плохо зафиксирована к задней стенке, и как следствие, легко смещается
При массаже место печени необходимо обходить.
Из-за слабой моторики кишечника, у новорожденных происходит срыгивание и отрыжка.
Слюнные железы начинают формироваться к 3-4 месяцам, происходит прорезывание зубов.
У новорожденных несовершенная флора кишечника. По мере роста ребенка, флора кишечника формируется от формы вскармливания.
Дыхательная система разделяется на:
Ø Органы газообмена – легкие
Ø Воздухоносные пути – носовая полость, носоглотка, гортань, трахея, бронхи
Функции дыхательной системы:
§ Обеспечение органов кислородом
§ Освобождение от углекислого газа
Особенности дыхания у новорожденных:
1. Место ротовой полости богаты кровеносными сосудами.
2. Ребенок первого года жизни не умеет дышать ртом.
3. Полость носа недоразвита, носовые ходы узкие. Евстахиева труба (соединение носоглотки с барабанной полостью уха) – короткая и широкая, расположена более горизонтально. Поэтому, при заболеваниях верхних дыхательных путей часто происходит отит.
4. Лобневая и гайморовы пазухи развиваются к двум годам.
5. Особенности гортани – длина невелика, форма воронкообразная и с возрастом становиться цилиндрической, слизистая нежная, хрящи мягкие.
6. Голосовая щель – узкая и короткая, это способствует удушью при воспалении.
7. Трахеи, бронхи – имеют узкий просвет, менее эластичны, склонны к набуханию, воспалению и сужению.
8. Легкие – развиты слабо. Их эластичная ткань хорошо наполняется кровью, но недостаток воздуха присутствует. Из-за плохой вентиляции отмечается спадание нижних задних отделов легких.
9. Дыхание диафрагмальное (т.е. животом). После того, как ребенок начинает ходить, дыхание становится грудным или брюшным.
10. Увеличивается число дыхательных движений, так как у ребенка большая потребность в кислороде. У новорожденных частота дыхательных движение составляет 40-60 движ./мин., к 6 месяцам становится 35-40 движ./мин.. к 1 году – 30-35 движ./мин.
Ведущая роль в развитии детского организма, на первом году жизни, принадлежит центральной нервной системе (ЦНС).
Все жизненные реакции осуществляются работой спинного мозга и подкорковый центр головного мозга.
Кора – не дифференциальная, движения хаотичные, раздражение у детей неодинаково. У одних преобладает возбуждение, или торможение, или уравновешивание двух процессов.
Реакция у детей разная.
С рождения у детей есть безусловные рефлексы. Безусловные рефлексы угасают к 5 месяцу жизни. Условные рефлексы начинают формироваться с 1 месяца жизни.
У новорожденных отсутствует миелиновая оболочка нервных волокон, следовательно возбуждение идет на все системы.
По причине несовершенства нервной системы, кожные покровы обладают сверхчувствительностью – называется гиперэстезия.
Мочеполовая система разделяется на:
Ø Мочевые органы – почки, мочевой пузырь, мочевой канал, мочеточник
Ø Репродуктивные органы – женские, мужские
Функция мочеполовой системы:
§ Очищение организма от образующих шлаков
| | | следующая лекция ==> |
| Части скелета | | |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
 |
- Без паники!
- Что такое тонус?
- Рефлексы? Какие они?
- Развитие малыша.
- Требуется проверить.
- Если Вам поставили диагноз.
- И что же делать?
1. Без паники!
Почему-то молодые родители часто впадают в панику, когда вопрос касается их малыша, тем более, если возникают вопросы, связанные с невралгией. Многие не знают, какие рефлексы должны быть у ребенка, что такое тонус и какой он должен быть. Сейчас мы постараемся разобраться в этом вопросе и успокоить Вас. Прежде всего, главное не волноваться! С хорошим доктором Вам ни чего не страшно. Первую проверку малыш проходит сразу после появления на свет. Врач неопатолог еще в роддоме проверяет нервную систему младенца. А после того, как Вас выпишут из роддома осмотр состояния нервной системы производит уже врач невролог в детской поликлинике. Осмотр следует проходить в возрасте 1-н, 3-и, 6-ть и 12-ть месяцев. Данные доктора дают оценку мышечному тонусу крохи, оценивают его психомоторное развитие и рефлексы. И так, о каждом пункте подробнее.
2. Что такое тонус?
Мышечным тонусом принято считать степень напряжения мышц малыша. Его делят на нормальный, пониженный (гипотонус) и повышенный (гипертонус). Нормальным считается, если в состоянии покоя мышцы малыша расслаблены (или имеется небольшой тонус), а в активном состоянии они немного напряжены. Следует обратить внимание, если ребенок вяло шевелится – это может означать, что мышечный тонус у него пониженный. Или же, если малыш двигается слишком резко (как бы дергается) – это может означать, что мышечный тонус повышен. Обратите внимание, в случае постоянного снижения тонуса у малыша в первые сутки жизни, необходимо проверить ребенка на наличие инфекционных заболеваний или же обратить внимание на питание малыша (возможно, ему не хватает еды).
Осмотр младенца должен проводиться в теплом помещении, ребенок при этом должен быть накормлен, сухим и в бодром состоянии, чтобы специалист мог правильно оценить тонус малыша. Любой дискомфорт заставит карапуза нервничать, что обязательно приведет к повышенному мышечному тонусу. А если малыш спал, и его пришлось разбудить для осмотра, его тонус мышц может быть понижен.
Важно знать: Различные изменения тонуса могут быть проявлением возрастной незрелости нервной системы, которая приходит в норму со временем. При этом особого лечения, тем более медикаментозного не требуется. Лечащий врач может назначить курс массажа, который не является обязательным, но поможет мышцам прийти в норму.
3. Рефлексы? Какие они?
Ответная реакция организма на различные раздражения принято считать рефлексами. Если малыш здоров, он прекрасно реагирует на определенные действия. Например, он будет сжимать кулачок, если немного надавить на ладонь (так называемый хватательный рефлекс). При выкладывании на животик, малыш будет поворачивать головку набок, и приподниматься (защитный рефлекс, который предохраняет малыша от удушья). При прикладывании к груди или кормлении из бутылочки малыш будет активно сосать соску или грудь мамы (сосательный рефлекс). Существует также рефлекс опоры, это когда малыш опирается ножками о любую поверхность при вертикальном положении тела и рефлекс ползанья, когда малыш, в положении на животе, пытается ползти. За каждый из этих рефлексов отвечает определенный отдел нервной системы. При отсутствии какой-либо реакции со стороны рефлексов, специалист может сделать определенные выводы, в т.ч. о наличии поражения нервной системы и степени тяжести нарушений.
Важно знать: По мере взросления Вашего малыша часть рефлексов начинает угасать. По тому, в какое время это происходит, специалист также может сделать выводы о наличии либо отсутствии нарушений со стороны нервной системы малыша.
4. Развитие малыша.
Главное помнить, что детки все разные, а это значит, что психомоторное развитие у каждого младенца проходит в индивидуальном темпе. Существуют возрастные нормы, по которым и определяют развитие малыша. И бывает так, что один ребенок умеет немного больше чем другой, но при этом они оба соответствуют возрастным нормам. Чтобы избежать ненужных переживаний ознакомьтесь с примерным списком навыков и умений здорового малыша.
Под конец первого месяца:
· Ваш малыш, в положении на спине, совершает хаотичные изолированные разгибания и сгибания ручек и ножек;
· Реагирует на источник света и следит за ним;
· Может фиксировать взгляд на знакомом лице родных;
· Старается наблюдать за предметами, которые медленно перемещаются и находятся на расстоянии 20-40 см от малыша;
· Может вздрагивать, услышав резкий звук или моргать при резком движении;
· Реагирует и прислушивается к мелодичному звону колокольчика.
Под конец второго месяца:
· Ваш малыш, в положении на животе, приподнимает головку;
· совершает беспорядочные изолированные разгибания и сгибания ручек;
· уже может устойчиво фиксировать свой взгляд на глазах взрослого;
· отдает предпочтение контрастным несложным фигурам, таким как круги, полосы черно-белых цветов и пр.;
· фокусирует взгляд на новых предметах и лицах;
· реагирует на новые предметы, которые появляются в поле зрения малыша;
· прислушивается к голосам людей и звукам игрушек;
· реагирует улыбкой на чей-то голос.
Под конец третьего месяца:
· Ваш малыш, в положении на животе, может поднимать головку на 45 градусов по средней линии и некоторое время удерживать ее. А в положении на спине также удерживает головку по средней линии;
· Пытается поднести к своему рту ручки;
· Старается захватить предмет, который попадает в ладони малыша. Может сжимать и разжимать пальцы при попадании в руки бумаги, ткани и т.п.;
· Внимательно наблюдает за движениями своих ручек, а также любыми предметами, находящимися на расстоянии не более 80 см;
· Реагирует улыбкой на знакомые лица и предметы;
· Будет прислушиваться к незнакомым звукам и уже различает голоса родных и близких, особенно мамы;
· Издает собственные звуки в ответ на стимуляцию звуками.
К сроку 6 месяцев:
· Отлично переворачивается и может перекладывать предметы из одной ручки в другую;
· Захват игрушки или любого предмета производит всей ладонью;
· Может громко смеяться и произносить повторяющиеся слоги;
· Пытается пить из ложки и из чашки;
· При помощи родителей старается сесть и пробует ползти, находясь на животике.
К возрасту 12 месяцев:
· Ваш малыш уже уверено стоит самостоятельно около минуты и даже больше. А с поддержкой может шагать;
· Пытается рисовать, держа карандаш в руке;
· Пытается самостоятельно снять носочки.
Важно знать: Если Вы обнаружили, что Ваш малыш в психомоторном развитии ощутимо отстает от своих сверстников, запишитесь на внеплановый осмотр к неврологу и расскажите о своих опасениях.
5. Требуется проверить.
Нервной системе малыша присуща такая способность как восстановление, данная система очень пластична. Случается, что при выявлении у малыша неблагоприятных симптомов в первые сутки жизни, в дальнейшем доктор не может их выявить. А бывает и так, что неподходящие условия при осмотре могут непосредственно повлиять на выявление нарушений со стороны рефлексов или провоцируют тонус. Все это говорит о том, что опираться на результаты одного исследования не стоит. А если речь идет о каком-то серьезном неврологическом заболевании, то постановка такого диагноза должна проводиться только после нескольких визитов к специалисту и после ряда инструментальных обследований. К таким обследованиям относятся:
· УЗИ головного мозга. Это обследование позволяет сделать оценку строению мозга ребенка, а также обнаружить определенные проблемы в строении. Новорожденным УЗИ делают через родничок на головке.
· ЭЭГ (электроэнцефалография). Это обследование регистрирует электрическую активность головного мозга малыша. В основном проводят ее при диагностики эпилепсий и судорог у ребенка.
· КТ (компьютерная томография) головного мозга. Другими слова это ряд послойных рентгеновских снимков, благодаря которым можно выявить дефекты в головном мозге ребенка. Даже те, которые глубоко спрятаны.
· МРТ (магнитно-резонансная томография). Относится к не рентгеновским методам исследования. Это обследование позволяет подробно изучить структуру и функции центральной нервной системы малыша.
6. Если Вам поставили диагноз.
Важно знать: Обычно все неврологические нарушения, возникшие у малыша после, связывают с ПЭП перенесенной в младенческом возрасте. Однако новые симптомы могут стать результатом травмы или какой-либо инфекции. Из-за привязки к ПЭП врачами зачастую истинная причина не выявляется, может быть назначено неверное лечение и как следствие будет потрачено время, которая в этом случае и так на вес золота. Повышенное внутричерепное давление (или ВЧД) во многих случаях является симптомом опасных заболеваний, а не диагнозом. Оно может свидетельствовать о наличие опухолей в мозге ребенка, инфекционном заболевании (менингит или же энцефалит, возможном кровоизлиянии, тяжелых черепно-мозговых травмах или гидроцефалии. При своевременном выявлении все решается положительно. В случае обнаружения инфекций необходимо лечение антибиотиками, опухоли оперируются, а при постановке диагноза гидроцефалия проводят процедуру по отводу лишней жидкости из полости черепа и пр.
7. И что же делать?
Нервно-мышечная система осуществляет двигательную функцию и является одной из важнейших систем организма, выполняющей роль основного средства общения организма с окружающей средой.
В ходе онтогенеза эта система претерпевает резко выраженные изменения как структурные, так и функциональные. Структурные изменения проявляются увеличением общей массы мускулатуры и преобразованием строения мышц. Функциональные изменения характеризуются эволюцией основных свойств мышечной ткани, ее функции, чувствительностью к действию раздражителей и т.д.
В процессе развития нервно-мышечной системы различают 2 основных периода:
1/ внутриутробный или антенатальный;
2/ период после рождения или постнатальный.
Последний, в свою очередь, делится на:
а/ период до реализации позы /от момента рождения до одного года жизни/;
б/ период реализации позы /после года жизни/.
Во внутриутробном периоде функция скелетной мускулатуры сводится к обеспечению роста плода и деятельности сердечно-сосудистой и дыхательной систем. Структурные и функциональные особенности проявляются следующим образом:
− имеет место неравномерность развития отдельных мышц и мышечных групп. Быстрее формируются те системы, которые обеспечивают функции, необходимые новорожденному;
− в мышечной ткани плода мало содержится сократимых белков, они обладают слабо выраженной способностью взаимодействовать с АТФ и у них отсутствует реакция взаимодействия между миозиновой и актиновой фракциями;
− формирование мышечного рецепторного аппарата опережает созревание моторных нервных окончаний. С 10-12 недели внутриутробной жизни начинается формирование мышечных веретен и к моменту рождения они уже хорошо развиты;
− двигательные нервные окончания в мышцах появляются к 13-14 неделе внутриутробного развития и затем продолжается их длительное формирование;
− периферические спинно-мозговые нервы тонки в связи с недоразвитием миэлиновой оболочки. Происходит постепенная миэлинизация нервных волокон. Раньше всего покрываются миэлиновой оболочкой волокна задних и передних корешков спинно-мозговых нервов;
− для внутриутробного перехода характерна наиболее низкая лабильность нервно-мышечного аппарата. Если у взрослых животных она составляет 60-80 в 1 секунду, то у плода лабильность колеблется в пределах 3-4 в 1 секунду;
− низкая лабильность мышц эмбрионов определяет их тонические свойства. Мышечная активность в этот период характеризуется признаками, типичными для тонуса. При этом преобладает тонус сгибателей, что обеспечивает характерную внутриутробную позу, которая поддерживается рефлекторно;
− характерным является невозможность получения пессимального торможения мышц плода. При повышенной оптимальной частоте раздражения мышца продолжает сокращаться столько времени, сколько длится раздражение;
− электропроводность эмбриональных мышц очень низка. Чувствительность к электрическому току снижена как при прямом, так и при непрямом раздражении;
− поперечно-полосатые мышцы млекопитающих в эмбриональном периоде обладают повышенной чувствительностью к ацетилхолину и никотину;
− в ответ на одиночное раздражение нерв плода отвечает не одиночным потенциалом действия, а групповым, затухающим разрядом импульсов;
− наблюдается извращение закона Пфлюгера: возбуждение возникает не на катоде, а на аноде.
В постнатальном периоде, до реализации позы, функция скелетной мускулатуры сводится также к обеспечению роста плода и, кроме того, к терморегуляции. Поэтому адекватной формой стимуляции двигательной активности скелетных мышц является температура окружающей среды. Для детей этого периода характерна постоянная активность скелетной мускулатуры. Даже во время сна мышцы не расслабляются и находятся в состоянии тонуса. Постоянная активность скелетных мышц является стимулом бурного роста мышечной массы. В период реализации позы терморегуляционная функция скелетной мускулатуры снижается и появляется локомоторная функция. В связи с этим тоническая форма деятельности заменяется фазнотонической. Скелетная мускулатура переходит к выполнению собственно анимальной функции. В период после рождения продолжаются значительные изменения структуры и функции нервно-мышечной системы:
− продолжается увеличение общей массы мышечной ткани. За весь период роста ребенка масса мускулатуры увеличивается в 35 раз, значительно больше, чем масса многих других органов. У новорожденных масса мышц составляет 23%, к 8 годам – 27%, к 15 годам – 33%, у взрослых – 44% от общей массы. При этом, рост отдельных групп мышц происходит неравномерно. Имеет место относительное преобладание мускулатуры туловища и слабое развитие мускулатуры конечностей. У новорожденных и детей 1-2 месяцев продолжает преобладать тонус сгибателей, что определяет позу грудных детей и большее развитие у них сгибателей. У детей 3-5 месяцев появляется нормотония, с равновесием мышц антагонистов. К 5 годам происходит более интенсивное развитие разгибателей и соответственно увеличение их тонуса;
− изменения в микроструктуре мышечной ткани проявляются в следующем:
а) рост мышечной массы в постнатальном периоде происходит в основном за счет увеличения размеров каждого из мышечных волокон, тогда как общее количество их практически не увеличивается. Мышечные волокна новорожденных в 5 раз тоньше, чем у взрослых. Диаметр их составляет у новорожденных 6,5-7,8 мкм, а к 12-16 годам – 26-28 мкм. Мышечные волокна новорожденных богаты саркоплазмой, поперечная полосатость выражена слабо. Рост их происходит за счет утолщения миофибрилл;
б) происходит постепенное уменьшение ядерной массы иизменение формы ядер. Они из округлых у новорожденных к 2-3 годам жизни становятся продолговатыми;
в) мышцы новорожденных совмещают признаки тонических и фазных мышц. В первые же дни постнатальной жизни происходит дифференцирование на медленные и быстрые мышцы, свойственное взрослому организму;
г) рецепторы мышц /нервно-мышечные веретена/ к моменту рождения уже сформированы и теперь происходит их перераспределение. Мышечные веретена начинают перемещаться из средних частей мышечного волокна в проксимальные и дистальные части, которые испытывают наибольшее растяжение;
д) мышцы новорожденных монотерминальны, т.е. они имеют один синапс в виде типичной концевой бляшки. В дальнейшем продолжается развитие двигательных нервных окончаний в мышцах. Число синапсов увеличивается. Пубертатный возраст характеризуется перестройками всех основных систем организма, в том числе и системы движения. В частности изме- няется энергетическое обеспечение мышечной деятельности. С началом пубертатного периода повышается максимально достижимая концентрация молочной кислоты в крови и вели- чина максимального кислородного долга. Все это говорит об усилении роли анаэробных источников энергии при мышечной деятельности. В то же время максимальное потребление кислорода, являющееся мерой аэробных возможностей организма, увеличивается пропорционально увеличению массы тела;
− изменения в структуре спинномозговых нервов проявляются продолжением их миелинизации. В первые годы жизни они утолщаются вдвое за счет развития миелиновой оболочки. Филогенетические старые пути миелинизируются раньше, чем филогенетические новые. Передние спинномозговые корешки у человека достигают состояния свойственного взрослым людям между 2-5 годами жизни, а задние спинномозговые корешки – между 5-9 годами. Соответственно к этим годам и достигается максимальная скорость распространения нервного импульса;
− соответственно изменениям структуры изменяется и функция нервно-мышечного аппарата. В период после рождения она характеризуется следующими особенностями:
а) отмечается пониженная возбудимость нервно-мышечной системы. Это проявляется большим порогом раздражения, длительной хронаксией и низкой лабильностью. Возрастные изменения лабильности связаны с длительностью абсолютной и относительной рефракторных фаз. Так, в эксперименте получено, что у взрослых собак длительность абсолютной рефракторной фазы составляет 1,5-2 мс, относительной рефракторной фазы 6-8 мс. У щенков, в возрасте 16-18 дней абсолютная рефракторная фаза составляет 5-8 мс, относительная – 40-60 мс. Фаза экзальтации отсутствует. Изменение лабильности связывают и с состоянием нервно-мышечных синапсов в период новорожденности. На это указывает тот факт, что по мере созревания мионеврального синапса длительность перехода возбуждения с нерва на мышцу укорачивается в среднем в 4 раза, что способствует увеличению лабильности.
Для суждения об изменениях функциональной лабильности мышц были исследованы реакции пессимума. За порог частичного пессимума принималась минимальная частота раздражения, при которой отмечалось первое ослабление сокращения мышцы, за порог полного – частота, при которой все мышечные волокна реагировали пессимальной реакцией. Хронаксия у взрослых и школьников равна десятым долям миллисекунд /0,1-0,5 мс/. У новорожденных же она в 1,5-10 раз длиннее. Достижение хронаксии уровня взрослых про- исходит к 9-15 годам жизни. У новорожденных сохраняется низкая электровозбудимость нервно-мышечного аппарата. У детей первых недель жизни при токе силой 5 ампер сокращение получается только при замыкании катода /КЗС/. У детей старшего возраста – при замыкании и катода и анода /КЗС и АЗС/.
б) для раннего детского возраста как и для внутриутробного периода, характерным является невозможность получения пессимального торможения мышц. Мышцы независимо от характеристики раздражителя по частоте и интенсивности, отвечают тоническим типом сокращения, которое длится столько, сколько продолжается раздражение, без признаков перехода в состояние пессимума. При увеличении частоты раздражения, амплитуда сокращения мышц сначала снижается, а затем устанавливается на некотором уровне. Отсутствие фазы экзальтации и невозможность получения интенсивного пессимума связывают с недостаточным структурным оформлением мионевральных синапсов;
в) кривая одиночного мышечного сокращения у новорожденных резко растянута во времени по сравнению с кривой взрослого. Кривая тетануса новорожденного имеет пологое начало и постепенное расслабление, напоминая тетанус утомленной мышцы. Считают, что это связано с более быстрым накоплением продуктов обмена в мышцах новорожденного;
г) характерным является большая эластичность мышц ран- него детского возраста;
д) в процессе онтогенеза увеличивается сила и работа мышц, а также быстрота движения, но для разных групп мышц по-разному;
е) важным показателем состояния нервно-мышечного аппарата является уровень поляризации мембран мышечных клеток. Он значительно ниже у детей, чем у взрослых. Так, величина мембранного потенциала у взрослых составляет 75-85 мВ, а у новорожденных – 23-40 мВ. Этот факт связан с изменением содержания ионов в клетках в разные возрастные периоды. У новорожденных отмечается низкий уровень содержания ионов К + в клетке и больше, чем у взрослых, содержание ионов Na + ;
ж) в связи с недостаточностью миэлинизации нервных волокон, проведение возбуждения по ним осуществляется более медленно и менее изолировано;
з) значительно снижена резистентность к действию раздражителя. Это проявляется тем, что в раннем возрасте время развития парабиоза в среднем в 10 раз короче, чем у взрослых;
Все отмеченные выше особенности нервно-мышечной системы с возрастом уменьшаются, приближаясь у детей школьного возраста к показателям взрослых. К 14-15 годам функциональное состояние нервно-мышечной системы мало чем отличается от взрослых.
Структурно-функциональное созревание нервно-мышечных синапсов охватывает период антенатального и раннего постнатального периодов развития. Оно имеет свои особенности для пре- и постсинаптических мембран.
Созревание пресинаптической мембраны. Двигательные нервные окончания в мышцах появляются на 13—14-й неделе внутриутробного развития. Формирование их продолжается длительное время и после рождения. Мышечное волокно новорожденного, как и взрослого человека, имеет один синапс в виде типичной концевой бляшки. Созревание пресинаптической мембраны проявляется в увеличении терминального разветвления аксона, усложнении его формы, увеличении площади всего окончания. Степень созревания нервных окончаний значительно увеличиваются к 7—8 годам, при этом проявляются более быстрые и разнообразные движения.
В процессе развития усиливается синтез ацетилхолина в мотонейронах, увеличиваются количество активных зон в пресинаптическом окончании и количество квантов медиатора, выделяющегося в синаптическую щель.
Созревание постсинаптической мембраны. Когда окончание аксона достигает мио-трубки, в соответствующем ее участке появляются скопления митохондрий, рибосом, микротрубок. На поверхности миотрубки образуются выемки, в которых помещается окончание аксона. Образуется примитивное нервно-мышечное соединение. Особенностью ранних стадий развития мышечных волокон является разлитая чувствительность всей поверхности мембраны к ацетилхолину, присущая донервной стадии развития мышц. В процессе развития на каждом мионе сохраняется единственный синапс, формирование его сопровождается появлением в постсинаптической мембране холинэстеразы, увеличение концентрации которой приводит к повышению скорости гидролиза ацетилхолина. Образуются складки на постсинаптической мембране, в результате чего растет амплитуда ПКП и повышается надежность передачи возбуждения через синапс. Внесинаптическая поверхность мышечного волокна постепенно теряет чувствительность к ацетилхолину. После денервации в эксперименте чувствительность к ацетилхолину вновь распространяется на всю поверхность мембраны.
Вследствие незрелости нервно-мышечного синапса у плода и новорожденного синаптическая передача возбуждения происходит медленно. Без трансформации ритма через такой синапс передается не более 20 импульсов в 1 с, а к 7—8 годам жизни — около 100 импульсов в 1 с, т.е. как у взрослого.
Утомляемость синапса объясняется истощением медиатора и снижением чувствительности постсинаптической мембраны к медиатору в результате накопления продуктов обмена, закислением среды — все это приводит к снижению ПКП.
Последнее изменение этой страницы: 2016-08-14; Нарушение авторского права страницы
Читайте также:


