Нервные окончания на мизинце ноги
Болезнь Мортона, или неврома стопы – заболевание, характеризующееся патологическим утолщением миелиновой оболочки подошвенного нерва, который локализуется между плюсневыми костями. Чаще всего фиброзное разрастание тканей фиксируется между третьим и четвертым пальцами, поражение бывает одно- или двухстороннее. Стопа Мортона вызывает появление острой боли, усиливающейся во время ношения тесной обуви и отдающей в пальцы. Лечение недуга длительное, в запущенных случаях требуется хирургическое вмешательство.
Основные причины болезни Мортона

Патология диагностируется преимущественно у женщин среднего возраста, которые часто носят тесную обувь на высоких каблуках.
Это связано с повышенной нагрузкой на передний отдел стопы. Подошвенный нерв постоянно сдавливается, происходит постепенное утолщение оболочки нервного волокна, периневральное разрастание соединительной ткани. Хроническая травматизация плюсневой области вызывает образование воспалительного процесса, без проведения лечения приводит к сращению костных тканей с эпиневральными и мышечными волокнами, деформации ступни.
Причины появления невромы Мортона:
- поперечное плоскостопие;
- механические травмы: вывихи, ушибы, переломы;
- воспалительный неврит;
- локализованный артериит;
- hallux valgus;
- бурсит;
- последствия хирургического лечения;
- аутоиммунные, инфекционные заболевания стоп;
- липома в области плюсны;
- атеросклероз сосудов нижних конечностей.
К провоцирующим факторам развития невриномы стопы относится ношение тесной, неудобной обуви, избыточная масса тела, длительное пребывание в вертикальном положении, интенсивные физические нагрузки, нарушения походки.
Ускоряет прогрессирование болезни Мортона и усугубляет болевые ощущения сопутствующий асептический некроз, сосудистая недостаточность, плохое кровообращение, малоподвижный образ жизни, частые травмы стопы.
Нередко у людей, страдающих метатарзалгией, диагностируют остеохондроз, различные заболевания суставов нижних конечностей, нарушение осанки.
Симптоматика и признаки патологии

На начальных стадиях заболевания дискомфорт появляется только во время ношения узких туфель, после их снятия самочувствие улучшается, позже метатарзалгия приобретает постоянный характер, не проходит даже в состоянии покоя, может сохраняться несколько дней. Облегчение наступает, если помассировать проблемный участок: это происходит за счет снижения давления между головками плюсневых костей.
Внешне никаких изменений не видно, но при пальпации стопы обнаруживается болезненный бугорок, располагающийся с подошвенной стороны между 3 и 4 пальцами. На запущенных стадиях появляется хруст, пульсирующая боль при движении фалангами, небольшая отечность ноги.
Методы диагностики
Больного осматривает, опрашивает травматолог или ортопед. Врач пальпирует зону плюсны, определяет локализацию болевых ощущений. Жжение и пульсация возникает при надавливании между головками костей и сжатием стопы во фронтальной плоскости. Тест провоцирует иррадиацию боли к иннервируемым пальцам.
Для установки точного диагноза выполняют рентген нижней конечности. Сама неврома на снимке не видна, но у большинства пациентов обнаруживается поперечное плоскостопие.
На более поздних стадиях обнаруживается костная мозоль. МРТ и КТ мало информативны при болезни Мортона, но позволяют отличить метатарзалгию от других патологий. Для определения локализации опухоли делают УЗИ стопы, применяют инструментальные исследования.
Дифференциальная диагностика невромы проводится с травматическим бурситом, эпителиальной кистой, наличием инородного предмета, артритом, деформирующим остеоартрозом, невриномой.
Как лечить неврому Мортона

Если образовалась неврома стопы — симптомы очевидны, а лечение подбирает врач по результатам обследования. Применяют консервативные методы терапии и хирургическое удаление опухоли. Пациентам нужно носить ортопедическую обувь, специальные стельки, требуется применение разделителей для пальцев, это помогает снизить напряжение в переднем отделе стопы, восстановить поперечную арку.
Необходимо избегать длительного пребывания в положении стоя, уменьшить физические нагрузки, иногда проводится наложение гипсового сапожка или фиксирующей повязки на 3–4 недели. Если консервативное лечение невромы Мортона не дает результатов, рекомендуется проводить хирургическое иссечение новообразования.
Терапия при болезни Мортона направлена на снятие болевого синдрома, уменьшение давления на подошвенный нерв и предотвращение прогрессирования недуга. Уменьшить жжение при невроме стопы помогают нестероидные противовоспалительные препараты: Наклофен, Диклофенак, Целекоксиб. Для этой цели используют местные анестетики вместе с глюкокортикостероидами (Дексаметазоном, Гидрокортизоном). Медикаментозная блокада устраняет воспаление, отек, уменьшает степень проявления невриных симптомов болезни Мортона.
Физиотерапевтические процедуры позволяют повысить эффект проводимого лечения, стимулируют регенерацию тканей. При невроме стопы показан курс электрофореза, волновой, магнитной, рефлексотерапии, иглоукалывание, воздействие лазерным лучом.

Хирургический метод лечения невромы Мортона применяют, если консервативный не дал результатов. Удаление проводят несколькими способами:
- Иссечение патологического участка нервных волокон. После процедуры будет ощущаться постоянное онемение иннервируемой зоны, но пациенты обычно не испытывают дискомфорта, парестезия ощущается только при прикосновении к области плюсны между 3 и 4 пальцами. Двигательная функция стопы не нарушается, подвижность фаланг сохраняется. После удаления невромы Мортона ткани ушивают, сверху накладывают стерильную повязку, швы снимают через 2 недели. Восстановительный период занимает не более месяца, осложнения развиваются редко.
- Релиз поперечной межплюсневой связки позволяет устранить сдавливание нерва. Во время операции ткани не иссекаются, и удается избежать парестезии. Но если данная методика не дает желаемого эффекта, прибегают к традиционному удалению невромы Мортона.
- Остеотомия выполняется путем смещения головки 4 кости плюсны после искусственного перелома. Преимуществом такого лечения служит возможность выполнить операцию через небольшой прокол в коже, недостатком является длительная ремиссия (два месяца), пока не срастется кость.
Метод хирургического вмешательства подбирается врачом с учетом степени тяжести заболевания и пожеланий пациента. Во время восстановительного периода необходимо ограничить нагрузку на ногу, регулярно менять повязки, строго следовать всем рекомендациям травматолога.

В дополнение к основным методам лечения невромы Мортона можно использовать народные средства. В домашних условиях снять острую боль помогает холодный компресс: к воспаленному месту прикладывают лед, завернутый в хлопчатобумажную ткань, и держат 2–3 минуты. Это уменьшает отек стопы, устраняет чувство жжения.
На ночь к подошве привязывают капустный лист или делают примочку с капустным соком. Такой рецепт имеет обезболивающие, успокаивающие свойства. Процедуру нужно делать после снятия неудобной обуви или интенсивных физических нагрузок.
При невроме Мортона полезно принимать ванночки с ромашкой, календулой, мятой перечной или зверобоем.
На 3 литра теплой воды добавляют 0,5 мл травяного отвара, ногу погружают в таз, держат 10–15 минут. Народный рецепт помогает снять приступ острой боли, его можно применять для профилактики осложнений, лучше всего делать процедуру 1 раз в день перед сном.
Коррекция режима
Чтобы лечение невромы стопы было более эффективным, необходимо устранить провоцирующие факторы. При избыточном весе тела следует соблюдать низкокалорийную диету, придерживаться правил дробного питания.
Пациенты должны максимально снизить нагрузку на поврежденную область, носить широкую, удобную обувь, которая не вызывает сдавливания конечности.
Если причиной развития невромы служат сопутствующие патологии, следует провести соответствующее лечение. При хроническом течении необходимо принимать поддерживающую терапию, укреплять иммунитет, заниматься лечебной физкультурой. Профилактика болезни Мортона позволит избежать частых рецидивов.
Осложнения и последствия болезни

Возможно появление осложнений после хирургического лечения, если пациент не соблюдает рекомендации врача, правила гигиены. Рана может воспалиться, загноиться, долго заживать, на ее месте остаются рубцы.
Запущенная форма невромы Мортона приводит к хроническим болям, воспалению окружающих тканей, суставов в переднем отделе стопы. Человек не может передвигаться без помощи костылей, трости, нормально ходить, ставит ногу в неестественное положение, как следствие появляется хромота, изменяется походка и осанка. Нередко хронический болевой синдром вызывает признаки невроза, раздражительность.
Профилактика
Избежать развития невромы Мортона позволяет ношение удобной обуви. Но подошва не должна быть абсолютно плоской (не подходят балетки, кроссовки), выбирайте модели с ортопедическим супинатором или небольшой танкеткой.
Женщины, которые ходят на высоких каблуках, должны делать ванночки с травами, расслабляющий массаж стоп с эфирными маслами. Рекомендуется использование специальных массажеров для ног, хождение босиком. Пациентам с плоскостопием следует постоянно вкладывать в обувь специальные стельки или корригирующие прокладки.
Неврома Мортона проявляется жгучими болями в подошве, дискомфортные ощущения усиливаются по мере прогрессирования заболевания, приобретают постоянный характер. Лечение проводят консервативным или хирургическим путем, способ терапии подбирает врач индивидуально для каждого больного. Соблюдение правил профилактики, своевременная терапия невромы Мортона позволяет предотвратить развитие необратимых осложнений.
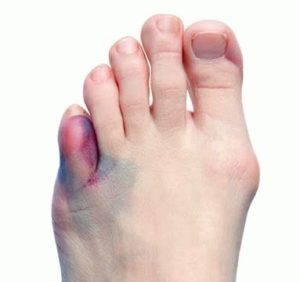
Вообще любая патология, развивающаяся в нижних конечностях, вызывает сильный дискомфорт и в значительной мере ухудшает качество жизни. Чтобы побыстрее избавиться от неприятных ощущений, следует выяснить причину и приступить к ее устранению.
Почему мизинец на вашей ноге сильно болит? Давайте вносить ясность.
Читайте также: Как правильно удалить стержневую мозоль
Из-за чего палец может болеть
Наиболее часто встречаются такие причины:
- нарушение кровоснабжения,
- артроз,
- ревматоидный артрит,
- неврома Мортона,
- вросший ноготь,
- мозоли,
- натоптыш.
Проблемы с сосудами
Мизинец (или, к примеру, безымянный палец) на ноге опух и болит после долгой ходьбы или пребывания на холоде? Вероятно, у вас имеется нарушение кровоснабжения в нижней конечности.
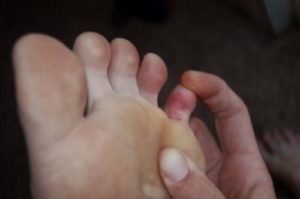
Такого рода расстройства встречаются чаще всего у:
- злостных курильщиков,
- диабетиков,
- мужчин после 30 лет.
Спровоцировать замедление кровотока способны:
- атеросклероз,
- облитерирующий эндартериит.
Из-за недостаточного поступления питательных веществ и кислорода начинают происходить дегенеративные изменения в мягких и твердых тканях нижних конечностей. Первым признаком является как раз боль в мизинцах. Со временем она распространится на голень.
- повышенная сухость кожи,
- бледность пальцев,
- ломкость ногтей,
- выпадение волос,
- чувствительность к холоду.
Артроз
При данном заболевании болит косточка мизинца. Причина в основном одна – обувь с узкими носками. Постоянное ее ношение приводит к деформации суставов стопы и разрушению хрящевых тканей.
На артроз указывают:
- онемение самого пальца и кожи около него,
- боль в сочленении при надавливании,
- скованность движений,
- похрустывание, слышимое при ходьбе.
Если никаких мер не предпринимать, то в дальнейшем заболевание распространится на остальные пальцы.
Ревматоидный артрит
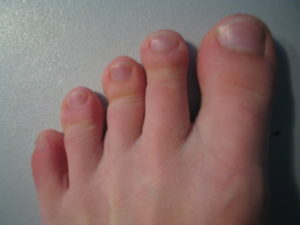
При этом недуге мизинцы начинают болеть обычно ночью, ближе к рассвету. Другими признаками являются:
- отечность,
- хруст при шевелении.
Специфика болезни в том, что воспаление начинается на обеих ногах одновременно. Кожа в результате краснеет, а иногда и синеет. Повышается локально температура.
- пространство между пальцами,
- икры.
При отсутствии деформации и повреждений суставов, отеки и нытье с большой долей вероятности указывают именно на неврому.
Травмы
Пульсирующие боли в мизинце появляются, если подошва ударилась, к примеру, об угол кровати или ножку стола. Ушиб всегда сопровождается опуханием.
Другие повреждения – вывихи и переломы приводят к:
- полному или частичному обездвиживанию пальца,
- покраснению мягких тканей,
- сильнейшему болевому синдрому,
- быстро распространяющемуся отеку,
- гематомам.
Сахарный диабет
Нередко и в этом случае происходит поражение мизинца. Часто при диабете он чешется. Зуд при этом обычно передается и на окружающие ткани. Проблема образуется из-за ухудшения кровоснабжения и деструктивных процессов, развивающихся в расположенных на подошве нервах.
Усиливается дискомфорт почти всегда ночью.
Вросший ноготь
Как правило, к этому приводят:
- ношение неудобной (чрезмерно узкой) обуви,
- игнорирование правил лично гигиены,
- грибковые инфекции,
- наследственность.
Боли обычно возникают довольно интенсивные. Мизинец опухает. Вокруг ногтя появляется воспаление. Нередко ситуацию усугубляет и внедрение инфекций.
Мозоли и натоптыши
И то, и другое появляется из-за неправильного подбора обуви. В результате постоянного трения и сдавливания кожа грубеет и становится очень толстой. Со временем омертвевший эпидермис растрескивается и внутрь попадает опасная микрофлора. После этого начинается воспаление и отек.
Лечение
Как нетрудно убедиться, боль в области мизинца не появляется изолировано. Таким образом, чтобы ее устранить – необходимо позаботиться о лечении основной патологии.
Точный диагноз самостоятельно поставить невозможно – обратитесь в поликлинику. С рассматриваемой проблемой (если вы точно не знаете, какова ее природа) стоит пойти к терапевту. После осмотра доктор направит вас к узкому специалисту:
- хирургу,
- эндокринологу,
- травматологу,
- неврологу,
- ангиохирургу,
- дерматологу.
Если речь идет о проблемах с кровоснабжением или сахарном диабете, следует принимать лекарства:
- обезболивающие,
- противовоспалительные,
- кроверазжижающие.
Важно соблюдать диету. Отказываются от употребления:
- соленого,
- жареного,
- копченого,
- жирного,
- мучного,
- сладкого.
Избавьтесь от вредных привычек.
При переломах необходима иммобилизация поврежденного пальца. Вывих вправляет медик. В дальнейшем придется некоторое время походить в жестком бандаже.
От вросшего ногтя избавляют:
- в легких случаях физиотерапевтическими процедурами и лазерной коррекцией,
- в тяжелых – хирургическими методами.
Мозоли и натоптыши устраняются в косметическом кабинете аппаратной шлифовкой или специальными препаратами.
Народные средства
Подобные рецепты помогут уменьшить боль, возникшую в мизинце. Хороший результат, в частности, дает использование следующей мази:
- полстакана оливкового масла разогревают на водяной бане,
- добавляют 20 граммов прополиса,
- не снимая с огня, помешивают до полного его растворения.
Средство остужают и наносят на палец на ночь. Можно также прикладывать мякоть алоэ.
Профилактика
Кроме собственно терапии, целесообразно принять ряд мер, которые позволят быстрее добиться выздоровления. Рекомендации следующие:
- ходите в легкой удобной обуви без каблука, подобранной по размеру,
- не реже двух раз в день мойте ноги,
- делайте ванночки,
- сбалансируйте рацион.

Сдавление нервов между пальцами ног приводит к компрессионной (туннельной) невропатии общих подошвенных нервов.
Общие подошвенные нервы участвуют в иннервации пальцев ступни. Нервные волокна проходят ниже глубокой поперечной связкой плюсны, которая соединяет головки аналогичных костей, а это в свою очередь создает условия для их сдавливания при деформировании стопы.
Туннельная невропатия имеет другое название — неврома или невралгия Мортона. Поэтому речь в этой статье пойдет именно о патологическом проявлении под таким названием
Понятие
Неврома Мортона входит в группу доброкачественных утолщений нервов ступни из-за фиброзного расширения, являющейся реакцией на механическое сдавление нервных пучком костями плюсны либо поперечной связкой ступни.
Патологическое состояние зачастую формируется у лиц, которые чаще всего носят обувь некомфортную и на большом каблуке, то есть у женщин. Как правило, вовлекается в патпроцесс нерв между третьей и четвертой фалангами стопы, редко между второй и третьей. Симметричное поражение (сразу обеих ступней) патологическое состояние формируется достаточно редко.
Этиологические факторы
К формированию доброкачественного фиброзного увеличения толщины нервного волокна стопы может привести сдавливание механического характера, возникающее в следующих вариантах:
- Использование обуви, имеющей высокий каблук. Здесь нагрузка всего тела направляется на подушечки, которые располагаются у основания фаланги, особо нагружаются располагающиеся между вторым-третьим и третьим-четвертым пальцами.
- Использование обуви, имеющей узкий носок. В этом случае головки плюсневых костей придвигаются ближе между собой, таким образом, сдавливая все ткани, что располагаются между ними (особенно нервные пучки).
- Поперечное плоскостопие. Оно может развиться и при травмировании (переломе) костей плюсны.
- Привычка хождения с подворотом стопы внутрь, что в свою очередь способствует натягиванию нервного волокна и его повреждению.
- Острое травмирование, гематома на участке расположения нервных пучков.
- Облитерирующие патологии ног.
- Избыточные физнагрузки на переднюю часть ступни во время интенсивных занятий спортом (во время прыгания и бега).
- Доброкачественные новообразования ступни стопы (липомы).
- Разнообразные патологии (в том числе и инфекционные и аутоиммунные), приводящие к возникновению воспалительного явления в плюсне-фаланговых сочленениях либо в соединительнотканных структурах стопы (капсулы суставные сухожильно-связочный аппарат).
Симптоматическая картина
Основными признаками невромы выступают резкие, жгучие болевые ощущения на месте подушечек на подошве. Болям характерно усиление в период использования некомфортной обуви, при выраженных физнагрузках на переднюю часть стопы. Они могут пройти после снятия обуви и дальнейшей разминки пальцев, в некоторых случаях оно может исчезнуть. В некоторых вариантах заболевшие жалуются на болевой синдром в ночной период суток.
Иногда отмечается онемение и гипочувствительность между названными ранее фалангами (II-III либо III-IV), чувство стороннего предмета либо складочки чулка в местах пережатого нервного волокна.
Болевой признак усиливается во время нажатия по ходу пораженного нейропучка.
Диагностирование
Постановка диагноза осуществляется на основе существующих симптомов у пациента.
Иногда проводится рентгенобследование, МРТ или компьютерная томография с целью отдифференцирования сопутствующей патологии со схожей симптоматикой и выявления патпроцессов, способствующих повреждению межпальцевого нервного пучка.
В некоторых случаях диагностировать удается при проведении пробного лечения в виде местного введения анальгезирующего препарата, что приводит к уменьшению либо исчезновению боли.
Лечебные мероприятия

Комплекс терапевтических мер зависит от этиологического фактора. В случае причины в ношении некомфортной обуви, плоскостопии, физнагрузках на переднюю часть ступни меры такие предусматривают, соответственно, правильный подбор обуви (не тесная, широкая в носках и с небольшим каблуком). Во многих случаях в комплекс включают ортопедические стельки с вкладками, равномерно перераспределяющие вес тела по всей ступне во время хождения.
Допускается использование специальных разделяющих устройств, удерживающих фаланги на некоторой дистанции в период хождения. Хорошим лечебным решением является ортопедическая обувь, изготовленная по специальному заказу.
В случае пациента-спортсмена либо подворачивания больным стопы во время хождения рекомендуется снижать нагрузки и сменить бег и прыжки на менее нагружающие для стопы действия (плавание, слежение за собственной походкой и выработка новой привычки распределения собственного веса на всю плоскость ступни методом плавного переката с пятки на носок).
Болевой синдром купируется постепенно (от одного до шести месяцев). Массаж зоны стопы либо местное введение НПВС может способствовать ускорению выздоровления.
В случае запоздалого обращения за медпомощью, неэффективного лечения (в том числе и при правильно подобранной обуви) показано введение в проблемную зону глюкокортикоидов.
При стабильном болевом синдроме показано оперативное вмешательство. При нем расширяется канал, в котором проходит нервный пучок. В случае невозможности обеспечения необходимого пространства для прохода нервный пучок удаляется. Иссечение нерва влечет за собой потерю чувствительности в области иннервации – кожные покровы взаимообращенных плоскостей названных пар пальцев.
В случае наличия сопутствующего заболевания, приводящего к прессингу, следует устранить основную причину, чтобы избежать рецидива после проведенного консервативного лечения
Проблемы с сосудами
Мизинец (или, к примеру, безымянный палец) на ноге опух и болит после долгой ходьбы или пребывания на холоде? Вероятно, у вас имеется нарушение кровоснабжения в нижней конечности.
- злостных курильщиков;
- диабетиков;
- мужчин после 30 лет.
Спровоцировать замедление кровотока способны:
- атеросклероз;
- облитерирующий эндартериит.
Из-за недостаточного поступления питательных веществ и кислорода начинают происходить дегенеративные изменения в мягких и твердых тканях нижних конечностей. Первым признаком является как раз боль в мизинцах. Со временем она распространится на голень.
- повышенная сухость кожи;
- бледность пальцев;
- ломкость ногтей;
- выпадение волос;
- чувствительность к холоду.
За помощью к специалистам
Бывает вылечить мозоль самостоятельно, не получается. Тогда стоит обратиться за помощью к врачу. Например, ортопеду или терапевту. Особенно необходимо насторожиться, если появились первые признаки инфекции.
Специалисты помогут подобрать подходящий препарат. Посоветуют, какую обувь лучше носить. Запущенную мозоль, скорее всего, порекомендуют удалить при помощи жидкого азота либо лазера.
Наиболее эффективным является лазерное удаление. Больную ткань прижигают, предотвращая ее распространение. Кроме того, удаление мозоли лазером безболезненно. Противопоказания так же отсутствуют.
У человека, за исключением случаев полидактилии и гиподактилии по пять пальцев на руках и ногах.
Боли в пальцах могут наблюдаться при разнообразных заболеваниях:
Артроз
При данном заболевании болит косточка мизинца. Причина в основном одна – обувь с узкими носками. Постоянное ее ношение приводит к деформации суставов стопы и разрушению хрящевых тканей.
На артроз указывают:
- онемение самого пальца и кожи около него;
- боль в сочленении при надавливании;
- скованность движений;
- похрустывание, слышимое при ходьбе.
Если никаких мер не предпринимать, то в дальнейшем заболевание распространится на остальные пальцы.
Переломы и остеомиелит
Перелом мизинца не всегда легко распознать, поскольку симптоматика такой травмы достаточно скудная. Поэтому многие пациенты обращаются за помощью слишком поздно, когда начинают развиваться осложнения. Одним из них является остеомиелит – гнойно-некротический процесс, протекающий в костных тканях и нередко захватывающий окружающие структуры.
Признаки перелома чаще всего напоминают обычный ушиб, который тоже вызывает болевой синдром, отечность, покраснение и подкожные кровоизлияния. Самостоятельно определить перелом можно по двум типичным изменениям – палец деформируется и заметно укорачивается.
Чтобы не допустить осложнений, нужно примотать мизинец к остальным пальцам, придав ему неподвижное положение, приложить лед или холодный компресс, выпить при необходимости обезболивающее, а затем отправиться в травмпункт.
Переломы могут осложняться слишком большой костной мозолью в месте сращения и формированием ложного сустава, не имеющего хрящевой прослойки. Это приводит к хроническому воспалению и болезненности. Костный анкилоз – сращение соседних фаланг – достаточно часто развивается при переломе именно пятого пальца.
Так происходит потому, что фаланги мизинца очень короткие, а при переломе страдают чаще всего суставные поверхности костей, покрытых хрящевой тканью. В результате развивается бурный воспалительный процесс, суставная щель пропадает и замещается сначала костной мозолью, а затем – полноценной костью.
Ревматоидный артрит
- отечность;
- хруст при шевелении.
Специфика болезни в том, что воспаление начинается на обеих ногах одновременно. Кожа в результате краснеет, а иногда и синеет. Повышается локально температура.
- пространство между пальцами;
- икры.
При отсутствии деформации и повреждений суставов, отеки и нытье с большой долей вероятности указывают именно на неврому.
При каких заболеваниях возникает боль в пальцах
Причины боли в пальцах рук:
Стенозирующий лигаментит поперечной связки запястья (синдром запястного, или карпального, канала). Болеют преимущественно женщины, особенно в возрастной группе 40 — 60 лет. Для заболевания характерны онемение и (или) жжение, жгучие боли во всех пальцах кисти, кроме мизинца — в большом, указательном, среднем и менее в безымянном пальце. Боль и онемение сильнее выражены по ладонной поверхности пальцев, и идут от самого основания ладони до их кончиков; то есть неприятные ощущения распространяются по всей длине пальцев, а не концентрируются в области каких-либо суставов. Усиление неприятных ощущений в пальцах и ладони происходит обычно ночью, часа в три-четыре, или совсем под утро. В середине дня боль и онемение при синдроме запястного канала обычно выражены слабее. Внешний вид суставов пальцев при данном заболевании не меняется. Иногда возникает лишь небольшая отечность всей кисти и пальцев и их бледность или синюшность (акроцианоз).
При повреждениях шейного отдела позвоночника неприятные ощущения развиваются в одной руке, захватываются процессом либо все пять пальцев руки, включая мизинец, либо вообще боль и онемение возникают только в мизинце и безымянном пальце.
Вывих пальцев кисти. Признаки: резкая боль в поврежденном пальце, положение пальца неестественное, палец выпирает из сустава. Движения его отсутствуют. Чаще всего возникает вывих большого (первого) пальца руки.
При наличии признаков воспаления в суставах пальцев (боль в пальцах, отек, краснота, затрудненные и/или болезненные движения) можно заподозрить артрит. Чаще всего встречается ревматоидный артрит (который, несмотря на свое название, не имеет к ревматизму никакого отношения). Для него характерны следующие признаки (помимо указанных проявлений воспаления): поражение трех и более мелких суставов кисти, которое тянется больше трех месяцев; в патологический процесс часто вовлекаются симметричные суставы обеих рук (например оба первых сустава указательных пальцев на левой и правой руках); характерна скованность движений в пораженных суставах по утрам, которая в течение дня постепенно проходит. Начавшись с одного сустава, при отсутствии лечения, артрит переходит постепенно на другие, вовлекая все больше и больше суставов рук, что делает невозможным осуществление мелких движений. Часто процесс может наблюдаться не только на руках, но и на суставах пальцев ног, голеностопных суставов. Крупные суставы (коленный, тазобедренный, плечевой) практически никогда не страдают. Помимо суставных нарушений ревматоидный артрит может вызывать и серьезные расстройства в деятельности внутренних органов (сосуды, почки, легкие и др.). Поэтому своевременно начатое лечение чрезвычайно важно в плане профилактики прогрессирования этого заболевания.
Ангиоспастические периферические кризы проявляются в легких случаях парестезиями в пальцах рук и ног, синюшностью, а в выраженных случаях — побледнением, похолоданием и болями в пальцах рук, позже возникает цианоз пальцев, а затем их покраснение (синдром Рейно). Продолжается приступ несколько минут, может возникать несколько раз в день, провоцируется охлаждением и психической травмой.
Симптомами заболеваний сосудов рук могут быть боли, судороги и утомляемость в пальцах рук при физической нагрузке, непостоянное ощущение онемения в пальцах. Кожа пальцев и кистей при этом может быть бледной и холодной на ощупь. Чаще всего подобные симптомы появляются, когда пациент имеет дело с холодной водой. Иногда могут быть тяжесть в руках, ощущение слабости, утомляемости. Волосяной покров становится редким. Ногти утолщаются. Со временем просвет артерий верхних конечностей сужается больше, и кровоток нарушается сильнее. Боли в пальцах и кистях становятся постоянными или проявляются при малейшей нагрузке, кожа пальцев холодная. Пульс на лучевых артериях (место на запястье, где обычно ощупывается пульс.) ослаблен либо не прощупывается.
Вибрационная болезнь. При воздействии локальной вибрации у лиц, работающих с ручным механизированным инструментом, выделяют четыре стадии вибрационной болезни. В I стадии возникают преходящие боли, парестезии и онемения в пальцах рук. Во II стадии болевые ощущения и парестезии носят устойчивый характер, выявляются изменения сосудистого тонуса (капилляров и более крупных сосудов), отчетливые расстройства чувствительности (особенно снижается вибрационная чувствительность). Развиваются симптомы вегетативно-сосудистой дистонии и астении. В III стадии вазомоторные и трофические нарушения становятся выраженными, появляются приступы боли, онемения и парестезии, отчетливый синдром вазоспазма — побеление пальцев, смешанные расстройства чувствительности (периферические, нередко сегментарные).
Панариций пальца — воспаление тканей пальца (обычно, процесс охватывает кончик пальца). Наиболее часто панариций возникает в результате инфекции, которая может быть занесена при удалении заусенцев, при ссадинах в области ногтей и т.д. Боль при панариции постепенно усиливается, имеет дергающий характер, усиливается по ночам. Палец выглядит красным, опухшим, прикосновения чрезвычайно болезненны. Во многих случаях повышается температура тела. Это заболевание требует срочного обращения к хирургу, так как могут быть тяжелые осложнения (деформация пальца и даже сепсис — заражение крови).
Полицитемия – это увеличение количества красных кровяных клеток в организме человека. Болезнь поражает людей от 15 до 90 лет, пик заболеваемости приходится на возрастную группу старше 50 лет. Чаще встречается у мужчин. Данная болезнь имеет 3 формы. Первичная полицитемия — это заболевание, при котором происходит чрезмерная выработка красных, белых кровяных клеток и тромбоцитов. Вторичная полицитемия, или реактивная, развивается как осложнение болезней или факторов, не связанных с заболеваниями крови. Стрессовая полицитемия, или псевдополицитемия, развивается при уменьшении жидкой части крови, плазмы. Основные симптомы истинной полицитемии обусловлены высоким эритроцитозом, увеличенным объемом циркулирующей крови, повышением ее вязкости. Болезнь развивается постепенно. Многие больные еще до установления диагноза жалуются на тяжесть в голове, головную боль, бессонницу, кожный зуд, особенно после ванны, онемение и приступообразную боль в кончиках пальцев (эритромелалгию). Перечисленные симптомы связаны с повышенным кровенаполнением сосудов, нарушением микроциркуляции.
Боли в пальцах рук могут остро возникать при ревматизме, подагре, лопаточно-плечевом периартрите и других заболеваниях.
Боли в пальцах ног
1. Боли в пальцах ног, как правило, бывают вызваны одной из трех причин: артритом, артрозом или сосудистыми нарушениями:
2. Неврома Мортона называется также подошвенным фасцитом. Боль возникает в области основания пальцев стопы. Это происходит вследствие повышенного давления на нерв. У женщин случается в пять раз чаще, чем у мужчин. Неврома Мортона, вероятно, вызывается неоднократно повторяющимися травмами. Вследствие ущемления нерва развивается травматический неврит. Так как раздражение ностит хронический характер, этот участок нерва утолщается и становится чувствительным и болезненным. Основным симптомом невромы Мортона является боль. Обычно она локализуется у основания второго, третьего или четвертого пальцев. При ношении тяжестей и ходьбе боль усиливается. Может отдавать в близлежащие пальцы и по направлению к икре.
3. Онемение в стопах и пальцах ног и боль при ходьбе в пальцах ног может быть последствием диабета. При этом больной часто жалуется и на жжение в ступнях, особенно ночью. Это говорит о сосудистых проблемах и гиперактивности нервных окончаний.
4. Побеление пальцев ног (всех или некоторых), которое может сопровождаться болями в пальцах ног, особенно на фоне физической нагрузки (ходьба, бег, подъем по лестнице и т.д.) или при переохлаждении, скорее всего указывает на заболевание кровеносных сосудов, а точнее — артерий ног. Факторами риска являются: мужской пол, возраст больше 30 лет, курение, сахарный диабет. Два основных заболевания, при которых встречается подобная симптоматика — атеросклероз артерий нижних конечностей и облитерирующий эндартериит. Оба они сопровождаются нарушением кровотока по артериям, что в итоге проявляется нарушением доставки кислорода и питательных веществ в ткани. Это проявляется болями в ногах (или одной ноге) в разных частях (пальцы, стопа, голень и т.д.) в зависимости от уровня закупорки сосуда, изменениями кожи (становится бледной, сухой) и ногтей (ломкие, исчерченные), выпадением волос на ногах (особенно заметно у мужчин), повышенной чувствительностью к холоду.
5. Вросший ноготь чаще всего появляется на большом пальце ноги. Ноготь, вросший в кожу пальца, может причинять сильную боль, кроме того может появиться покраснение, отечность, и даже инфекция. Подстригание ногтей слишком коротко или не ровно, тесная обувь – все может привести к вросшему ногтю.
6. Затвердения — это нарост омертвевших клеток, которые затвердевают и уплотняются на коже ног. Располагаются они, как правило, на подушечках ног, на пятках и/или на большом пальце. Некоторые затвердения имеют глубоко сидящий корень, называемый ядром. Этот вид особенно болезнен при постоянном давлении на большой палец ноги.
Лечение
Как нетрудно убедиться, боль в области мизинца не появляется изолировано. Таким образом, чтобы ее устранить – необходимо позаботиться о лечении основной патологии.
Точный диагноз самостоятельно поставить невозможно – обратитесь в поликлинику. С рассматриваемой проблемой (если вы точно не знаете, какова ее природа) стоит пойти к терапевту. После осмотра доктор направит вас к узкому специалисту:
- хирургу;
- эндокринологу;
- травматологу;
- неврологу;
- ангиохирургу;
- дерматологу.
Если речь идет о проблемах с кровоснабжением или сахарном диабете, следует принимать лекарства:
- обезболивающие;
- противовоспалительные;
- кроверазжижающие.
Важно соблюдать диету. Отказываются от употребления:
- соленого;
- жареного;
- копченого;
- жирного;
- мучного;
- сладкого.
Избавьтесь от вредных привычек.
При переломах необходима иммобилизация поврежденного пальца. Вывих вправляет медик. В дальнейшем придется некоторое время походить в жестком бандаже.
От вросшего ногтя избавляют:
- в легких случаях физиотерапевтическими процедурами и лазерной коррекцией;
- в тяжелых – хирургическими методами.
Мозоли и натоптыши устраняются в косметическом кабинете аппаратной шлифовкой или специальными препаратами.
Болит мизинец на ноге: диагностика
• Ортопед — если источник проблема кроется в патологиях опорно-двигательного аппарата.
• Травматолог — когда получена травма мизинца.
• Ревматолог — совместно с ортопедом помогает справиться с первопричиной ревматоидного артрита.
• Нефролог — если причина заключается в недостатке работы выделительной системы (в частности почек).
• Эндокринолог — при подозрениях на диабет.
• Флеболог — специализируется на проблемах с сосудами.
Терапия
По результатам назначается дальнейшее лечение, которое основывается на приёме следующих препаратов:
- Анальгетики. Блокируют боль.
- Противовоспалительные средства. Снимают отечность, покраснения.
- Противогрибковые препараты. Убирают грибковые поражения.
При разрушении сустава в проблемной зоне потребуется оперативное вмешательство.
Домашние методы лечения не всегда действенны, они помогают на ранних этапах развития заболевания.
Главные рецепты, позволяющие блокировать боль и воспаление:
- В таз с водой набрать теплую воду, в неё высыпать ложку соды и ложку йода. Все продукты нужно тщательно перемешать и погрузить в раствор ноги, держать 30 минут. После процедуры на кожу нанести противовоспалительный крем, надеть тёплые носки.
- В таз с горячей водой добавить половину ложки пихтового эфирного масла, все ингредиенты перемешать. Погрузить ноги в ванночку, пропарить 15 минут, затем насухо вытереть полотенцем и продезинфицировать. Процедуру проводить на ночь. Повторять каждый день. Курс — 14 дней.
- Несколько зубчиков чеснока перетереть на тёрке до образования кашицы. Полученный продукт положить на проблемный участок, обмотать марлей, надеть носок и принять горизонтальное положение. Держать компресс нужно до тех пор, пока не появится жгучая и нестерпимая боль. После этого раствор убрать, ногу прополоскать в воде.
- Ложку ромашки залить стаканом кипятка, перемешать и отправить настаиваться отвар на 2 часа. Полученное средство процедить и вылить в таз с тёплой водой, опустить туда ноги на 30 минут. После процедуры воспользоваться противовоспалительным кремом.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo. Читать далее .
Если народные методы не сняли воспаление и не блокировали болевой синдром, необходимо прекратить их применение и обратиться к врачу.
Вообще любая патология, развивающаяся в нижних конечностях, вызывает сильный дискомфорт и в значительной мере ухудшает качество жизни. Чтобы побыстрее избавиться от неприятных ощущений, следует выяснить причину и приступить к ее устранению.
Почему мизинец на вашей ноге сильно болит? Давайте вносить ясность.
Народные средства
При лечении воспаления суставов пальцев ног с традиционными средствами хорошо сочетаются рецепты народных целителей.
Растирание пихтовым маслом оказывает противовоспалительное и обезболивающее действие.
Можно приготовить самостоятельно мазь, состоящую из яичного желтка, скипидара и яблочного уксуса. Полученным составов смазывают больные места на ночь и перевязывают теплым платком.
Народная медицина советует прибинтовывать на ночь к стопе листья крапивы. Сначала в области повязки ощущается жжение, которое быстро проходит вместе с болью в ноге.
Врастающий ноготь
Еще одной часто причиной болевых ощущений в мизинце является врастающий ноготь. Такая проблема также может быть связана с неподходящей обувью. Но, очень часто, проблема врастания ногтя происходит из-за слишком короткого подстригания ногтевой пластины или неправильного формирования ногтя в следствии травм.
Болевые ощущения при врастающем ногте могут быть интенсивными. Мизинец опухает, а его кожа окрашивается в бордовый цвет.
Если вовремя не начать лечение, то такая проблема может усугубиться инфекцией.
Читайте также:


