Нервные окончания в стенках артерии
Раздел I. Задания первого уровня сложности выборочно
1. Симбиоз мицелия гриба и корней высшего растения – . (Микориза.)
2. Воскоподобное вещество, образующееся в пищеварительном тракте кашалота, – . (Амбра.)
3. Начальный отдел сложного желудка жвачных млекопитающих – . (Рубец.)
4. Наука, изучающая грибы, – . (Микология.)
5. Слуховая косточка среднего уха млекопитающих, передающая звуковые колебания от барабанной перепонки к наковальне и стремечку, – . (Молоточек.)
6. Нервные окончания, расположенные в стенках артерии и воспринимающие давление крови, – . (Барорецепторы.)
7. Гормон, выделяемый почками при снижении артериального давления, – . (Ренин.)
8. Животное, рожденное в текущем году, – . (Сеголеток.)
9. Образование плодов растения, обычно бессемянных, без оплодотворения – . (Партенокарпия.)
10. Слизистая оболочка, которая выстилает изнутри веки и передний отдел глазного яблока, – . (Конъюнктива.)
11. Наука, изучающая строение тела животных, – . (Анатомия.)
12. Тонкая соединительнотканная пленка, покрывающая мышцы, – . (Фасция.)
13. Недоразвитый, утративший в процессе эволюции свою функцию орган, нормально развитый у предковых форм, – . (Рудимент.)
14. Группа особей одного вида, совместно населяющих определенную территорию и связанных между собой различными взаимоотношениями, – . (Популяция.)
15. Форма взаимоотношений, при которой один вид получает какое-либо преимущество, выгоду, не принося другому виду ни вреда, ни пользы, – . (Комменсализм.)
16. Виды и другие таксоны растений и животных, сохранившиеся от исчезнувших, широко распространенных в прошлом флор и фаун, – . (Реликты.)
17. Половое поколение в жизненном цикле растений – . (Гаметофит.)
18. Склеивание и выпадение в осадок из гомогенной взвеси бактерий, эритроцитов, тромбоцитов, лейкоцитов и иных клеточных элементов – . (Агглютинация.)
19. Раздел науки, изучающий пресмыкающихся и земноводных, – . (Герпетология.)
20. Слуховая косточка среднего уха млекопитающих, передающая колебания от молоточка к стремечку, – . (Наковальня.)
21. Первый лист у злаков – . (Колеоптиль.)
22. Короткий ветвящийся отросток нейрона – . (Дендрит.)
23. Пыльца растений, собранная медоносной пчелой, уложенная в ячейки сотов, залитая медом; корм пчел – . (Перга.)
24. Парные придатки у основания листа, свободные или приросшие к черешку, – . (Прилистники.)
25. Появление у отдельных организмов какого-либо вида признаков, имевшихся у отдаленных предков, но утраченных в процессе эволюции, – . (Атавизм.)
26. Молодые неокостеневшие рога взрослых самцов маралов, изюбров и пятнистых оленей, покрытые кожей с нежным бархатистым ворсом, – . (Панты.)
27. Выделительные трубочки насекомых и пауков, оканчивающиеся слепо и открывающиеся в кишечник на границе средней и задней кишок, – . (Мальпигиевы сосуды.)
28. Любые бактерии, имеющие форму шариков, – . (Кокки.)
29. Животные с непостоянной температурой тела, зависящей от температуры внешней среды, – . (Пойкилотермные.)
30. Генеративный орган покрытосеменных растений – . (Цветок.)
31. Способность к размножению в личиночной стадии развития – . (Неотения.)
32. Полная или частичная утрата памяти – . (Амнезия.)
33. Часть кости, представляющая собой трубку, содержащая у взрослых желтый костный мозг и выполняющая преимущественно функцию опоры и защиты, – . (Диафиз.)
34. Суставные концы трубчатой кости, состоящие из губчатого вещества, содержат красный костный мозг – . (Эпифиз.)
35. Наука, изучающая строение, происхождение и функционирование мышц, – . (Миология.)
36. Наука, изучающая кости и их соединения, – . (Остеология.)
37. Мышца, пучки которой имеют циркулярное (круговое) направление, – . (Сфинктер.)
38. Органы дыхания позвоночных животных, образующиеся как выпячивание пищеварительной трубки, – . (Легкие.)
39. Парасимпатический нерв, иннервирующий большинство органов грудной и брюшной полости, – . (Блуждающий.)
40. Способность биологической системы сохранять динамическое равновесие – . (Гомеостаз.)
41. Основная надземная часть дерева – . (Ствол.)
42. Растения, цветущие и плодоносящие один раз в жизни и после этого обычно отмирающие, – . (Монокарпики.)
43. Белок, гидролизующий АТФ в процессе мышечного сокращения, – . (Миозин.)
44. Генетический элемент прокариот, который может перемещаться в другой участок хромосомы, сохраняя копию и на старом месте за счет закодированного в нем самом фермента, – . (Транспозон.)
45. В процессе синтеза цепочки иРНК нуклеотиды присоединяются к ее . (3' концу).
46. В процессе синтеза белка С-концевая аминокислота встраивается в . (последнюю) очередь, а N-концевая – в . (первую).
47. В процессе гликолиза сперва затрачивается . (2) молекулы АТФ и потом образуется . (4).
48. Мужские гаметы у покрытосеменных растений называются . (спермиями), а у папоротниковидных – . (сперматозоидами).
49. Колючки кактуса – видоизмененные . (листья), колючки боярышника – . (побеги), а колючки белой акации – . (прилистники).
50. Из зиготы покрытосеменных растений развивается . (зародыш) семени, а из покровов семязачатка – . (покровы семени, семенная кожура).
51. Аденин и гуанин относятся к . (пуриновым) азотистым основаниям, а цитозин, тимин и урацил – к . (пиримидиновым).
52. Эволюционное изменение, приводящее к упрощению или исчезновению ряда систем или органов, но не снижающее при этом жизнеспособности организмов, – . (Дегенерация.)
Кровеносная система состоит из центрального органа — сердца — и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion — сосуд; отсюда — ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

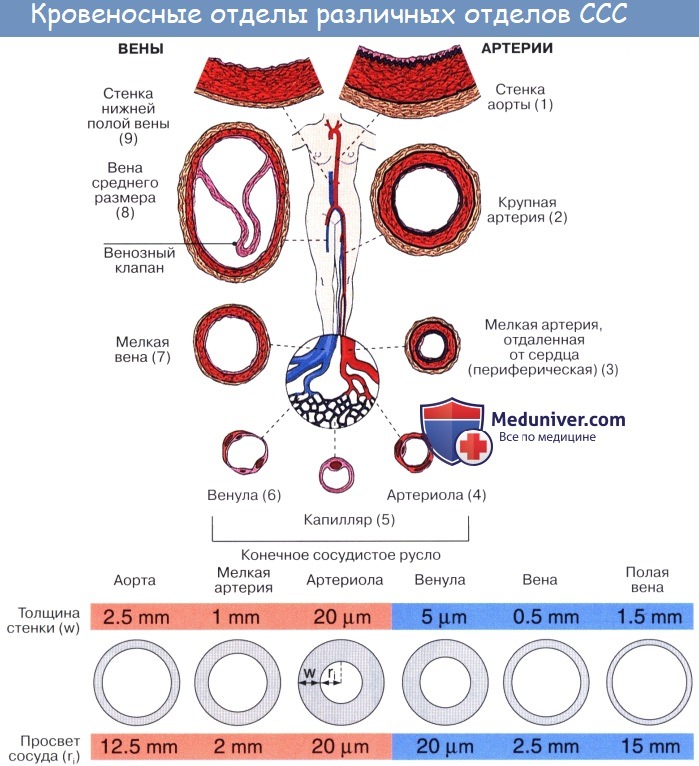
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег — воздух, tereo — содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
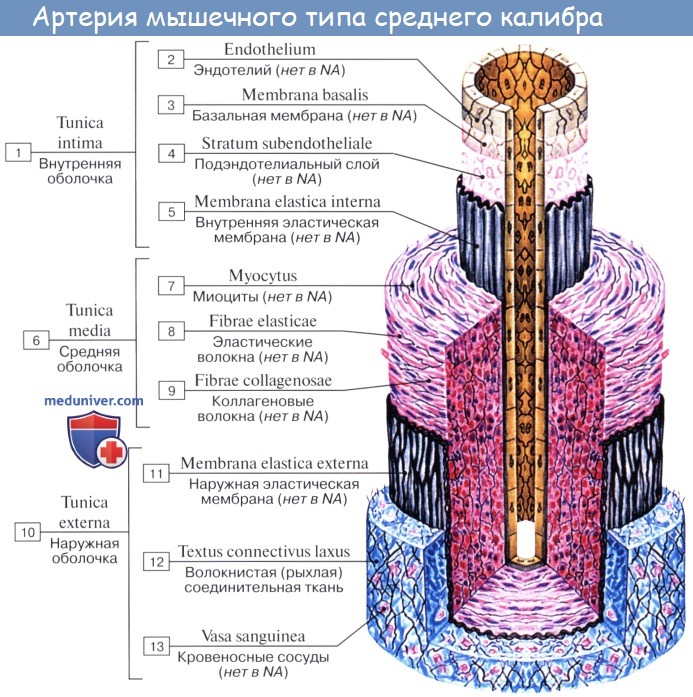
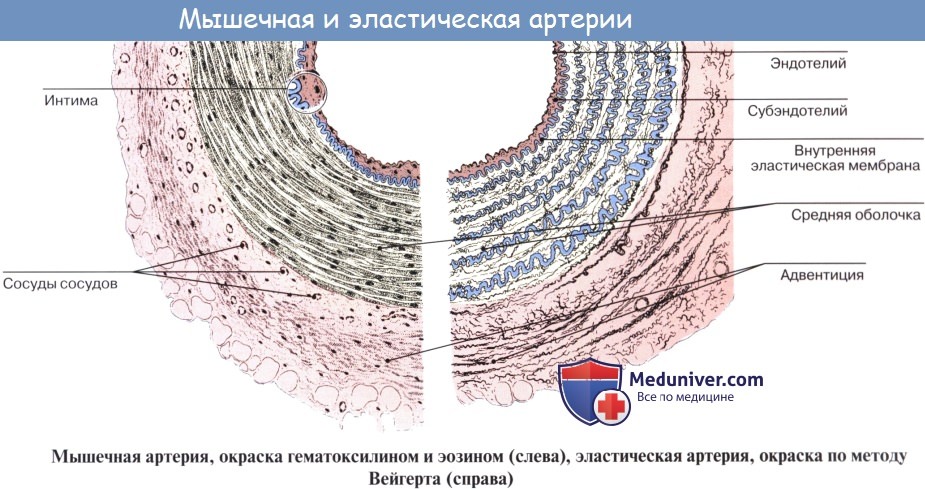
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
По отношению к органу различают артерии, идущие вне органа, до вступления в него — экстраорганные артерии, и их продолжения, разветвляющиеся внутри него — внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma — устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.
Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
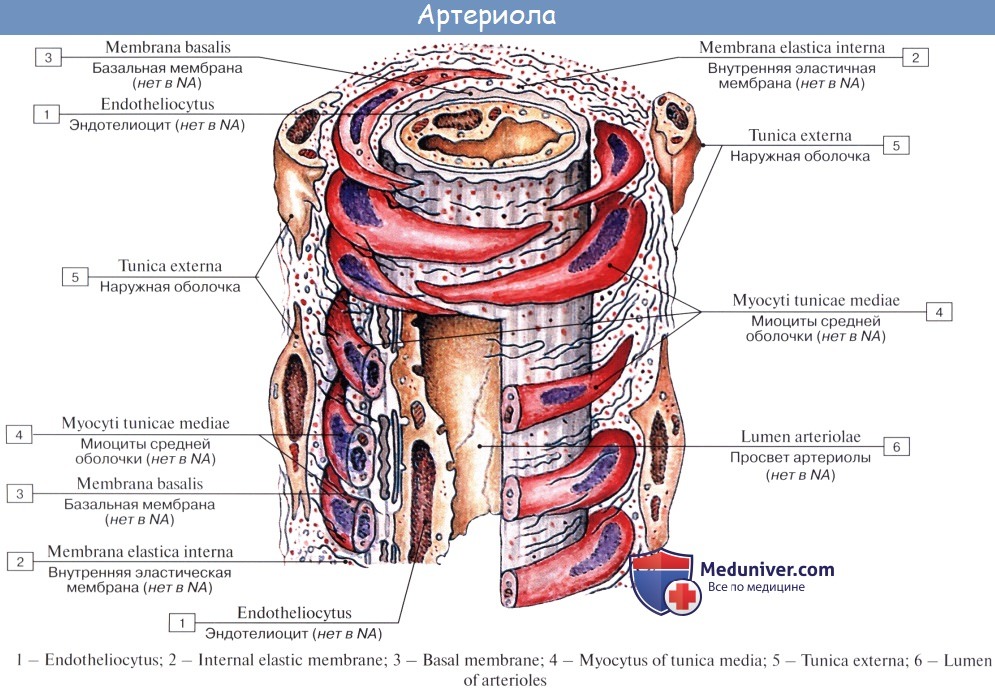
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
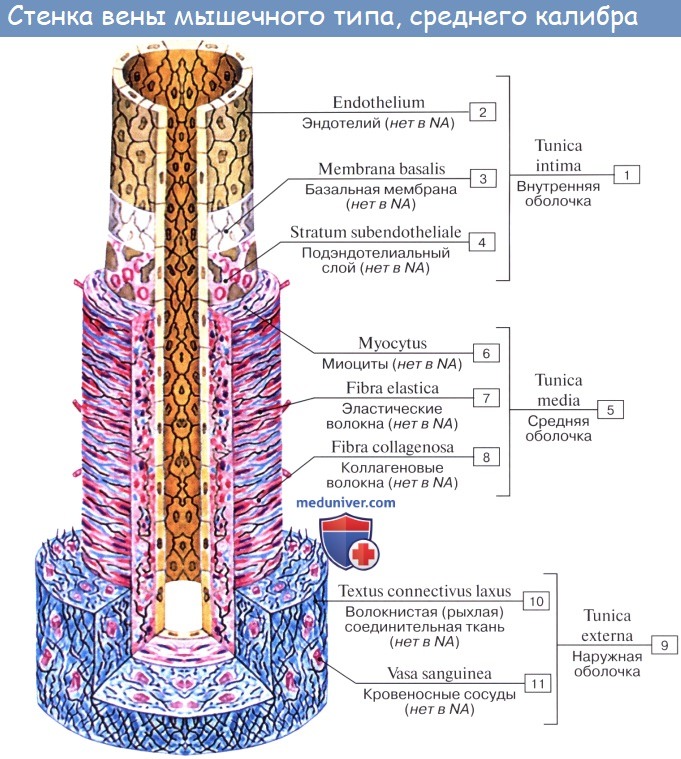
Вены (лат. vena, греч. phlebs; отсюда флебит — воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы — вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
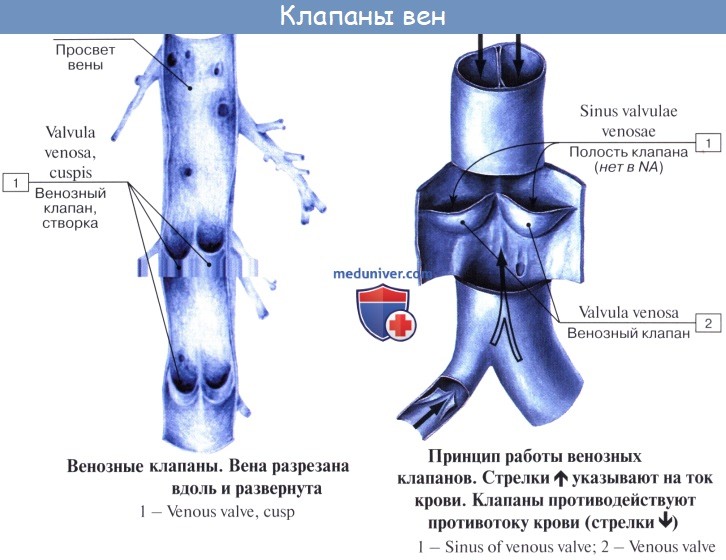
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен — клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные — одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, — аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это — крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это — внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
Сосуды и сердце иннервируются волокнами вегетативной нервной системы.

Иннервация сосудов. Схема симпатической иннервации сосудов показана на рис. 372.
Можно считать доказанным, что сосудосуживающий центр цереброспинальной системы расположен в стволовой части мозга в плоскости ядер седьмого нерва. Невриты клеток этого центра идут в спинной мозг, где, в конце концов, и дают синапсы с нервами симпатических ядер. От этих последних начинаются преганглионарные волокна (рис. 372, 9), идущие в пограничный ствол, где они и заканчиваются синапсами на клетках Гольджи. От пограничного ствола идут постганглионарные волокна (3), которые входят в стенку сосудов и образуют здесь разветвленля в форме сетей.
Постганглионарные волокна безмякотные. Импульсы, пришедшие по этим волокнам, повышают тонус мышечной ткани, и сосуд начинает сокращаться.

Чувствительные волокна представлены дендритами невронов спинальных ганглиев (2); они заканчиваются в стенках сосудов рецепторами самого различного рода, а также дают терминальные разветвления, располагающиеся в тех же местах, где находятся сплетения, образованные симпатическими волокнами. Все чувствительные волокна мякотные, но, войдя в стенку сосуда, они теряют свои оболочки и поэтому не могут быть отличимы от волокон симпатических. Войдя в спинной мозг, невриты чувствительного волокна направляются по ним в стволовую часть, где и разветвляются в области сосудосуживающего центра, а их коллатерали идут в боковые рога, где и образуют синапсы с нейронами симпатических ядер.
Предполагается, что чувствительные волокна могут быть двух родов. По одним импульсы, идущие от стенки сосуда, вызывают возбуждение сосудосуживающего центра, в результате которого тонус стенки, естественно, будет повышен. По другим импульсы, идущие в сосудосуживающий центр, вызывают его угнетение и как результат — падение тонуса сердца. Была предпринята попытка найти в сосудистой стенке рецепторы, соответствующие этим двум типам волокон, однако убедительных данных до сих пор никем ещё не представлено.
Кроме сосудосуживающих волокон, некоторые авторы допускают и наличие волокон сосудорасширяющих, относимых к парасимпатической системе, т. е. к системе блуждающего нерва. Однако сведения о них ещё более неточны, чем в отношении двух типов чувствительных волокон, а в морфологическом отношении о них вообще ничего не известно.
Нервные окончания и нервные сети в сосудистой стенке. Непосредственно под эндотелием в соединительнотканном слое всех артерий и вен располагается нервное сплетение, образованное тончайшими нервными окончаниями. Считается, что это подэндотелиальное сплетение чувствительной природы имеет самое существенное значение в передаче импульсов, возникающих в результате изменений кровяного давления. Волокна описываемого сплетения, образованного разветвлениями мякотных и безмякотных волокон, находятся в связи с другими нервными сплетениями, лежащими в адвентиции. Одно сплетение, состоящее из пучков нервных волокон, лежит более поверхностно, а отходящие от него тонкие веточки образуют второе сплетение, расположенное глубже (рис. 373), на границе со средней оболочкой. По новейшим данным (Лаврентьев), от этого сплетения в мышечную оболочку отходят веточки, дающие окончания на отдельных мышечных клетках. Это, несомненно, концевые аппараты сосудосуживающих нервов, описанных выше.
Надо вообще помнить, что нервные сплетения сопровождают кровеносные и лимфатические сосуды на всем их протяжении. Капилляры, как мы уже знаем, также оплетены сетью безмякотных нервов (рис. 374). По ходу сосудов, особенно более крупных, встречаются и отдельные нервные клетки, и целые их группы. Клетки эти, несомненно, симпатической природы и происходят от пограничного ствола. Изучены эти смещенные клетки ещё мало.

Несколько больше известно о чувствительных окончаниях в адвентиции сосудов: Концевые древовидные аппараты были неоднократно описаны в самом адвентиции. Кроме того, по ходу сосудов различных органов в соединительной ткани, облекающей сосуды, постоянно встречаются рецепторные аппараты от свободных древовидных окончаний до фатер-пачиниёвых телец включительно.
Из приведенного описания нетрудно заключить, что сосудистые нервы пока что изучены мало; особенно это касается способа окончания. Во всяком случае по микроскопическим картинам не только нельзя различить суживающие и расширяющие нервы, но даже не всегда удается установить, с какими волокнами мы имеем дело в каждом данном случае, — вегетативными или спинномозговыми, эффекторными или рецепторными. Дело в том, что мякотные волокна, постоянно встречающиеся в стенках сосудов, могут быть и спинальными, и вегетативными.
Иннервационные механизмы сердца. Нервная система сердца берет начало из двух источников. К сердцу подходят нервы от пограничного ствола и сердечные ветви блуждающего нерва. Волокна всех этих нервных стволов образуют в области разветвления трахеи и больших артерий два сердечных сплетения, в которых волокна настолько смешиваются, что в дальнейшем природа отдельных волокон может быть установлена только при помощи метода перерезок, а не анатомически. В сердечных сплетениях встречаются и скопления ганглиозных клеток, образующие иногда настоящие, анатомически отличимые ганглии. Из волокон этих сплетений уже в стенке самого сердца образуются правое и левое венечные сплетения, от которых происходят нервы, разветвляющиеся в сердце. Эти нервы образуют основное субэпикардиальное сплетение, расположенное между эпи- и миокардом и состоящее из пучков, содержащих мякотные и безмякотные волокна. Из субэпикардиального сплетения нервные волокна проникают и в миокард, и в эндокард, где также образуются сплетения. В основном сплетении сердца лежат многочисленные ганглиозные клетки, часто собранные группами в мелкие узелки. Хотя клетки эти и у человека, и у млекопитающих располагаются довольно равномерно по всему сердцу, но все-таки можно отметить, что главная их масса заложена в дорзальных стенках предсердий и у устья полых вен.
Нервные клетки имеются в области синусного узла, в перегородке предсердий, в атриовентрикулярном узле и в желудочках (в области проводящей системы). Скопления их наблюдаются и в верхней части желудочков (в продольной и венечной бороздах), а также у основания аорты и легочной артерии.
Среди клеток можно различать те же типы, которые отмечены нами при рассмотрении ганглиев автономной системы. Таким образом, всю совокупность нервных клеток сердечных сплетений и сердечной стенки можно рассматривать как диффузный ганглий автономной нервной системы.
Во время эмбрионального развития нервные клетки попадают в зачаток сердца из блуждающего нерва.
От нервных стволиков, проникающих в миокард, отходят многочисленные безмякотные веточки, густо оплетающие все перекладины сердечного мышечного синцития. Относительно способа окончания этих безмякотных нервов, являющихся, по всей вероятности, двигательными, эффекторными нервами, точных данных не имеется. Есть указания, что к отдельным мышечным перекладинам подходят безмякотные веточки, которые проникают внутрь и оканчиваются там незначительным концевым утолщением наподобие того, как оканчиваются нервы в гладких мышцах. Во всяком случае никаких образований, сколько-нибудь похожих на двигательные бляшки в скелетных мышцах, здесь не наблюдается. Чувствительные же (проприоцептивные) окончания эпилеммального типа найдены в новейшее время (Лаврентьев) в сердечной мышце в большом количестве.
Как в толстых прослойках соединительной ткани между пучками миокарда, так равно и в эпикарде, и в эндокарде встречаются разнообразные рецепторные концевые аппараты. Особенно много их в эндокарде. Здесь имеются и свободные окончания - как древовидные, так и клубочковые, и инкапсулированные аппараты в виде клубочков и телец Гольджи-Маццони.
АРТЕРИИ (греческий arteria, единственное число) — кровеносные сосуды, несущие кровь, обогащенную в легких кислородом, от сердца ко всем частям и органам тела. Исключение составляет легочный ствол (см.), который несет венозную кровь от сердца в легкие.


Совокупность артерий: от самого крупного ствола — аорты (см.), берущей начало из левого желудочка сердца, до мельчайших разветвлений в органах — прекапиллярных артериол — составляет артериальную систему (цветн. рис. 2—6), представляющую часть сердечно-сосудистой системы (см.).
Артерии или их ветви носят названия по различным признакам: по топографическому (например, а. subclavia, а. роplitea), по названию органа, который они снабжают кровью (например, a. renalis, a. uterina, a. testicularis), или части тела (напр., a. dorsalis pedis, а. femoralis). Ряд артерий имеет несколько названий (синонимов), появившихся в результате пересмотра анатомических номенклатур. Некоторые крупные артерии называют стволом (truncus), мелкие артериальные сосуды обозначают как ветви (rami), мельчайшие артерии — артериолами (arteriola), артериолы, переходящие в капилляры (см.), называют прекапиллярными артериолами (arteriola precapillaris), или метартериолами (metarteriola).


Эмбриология


Артерии развиваются из мезенхимы. У эмбрионов позвоночных и человека от сердца отходит артериальный ствол, который, направляясь в головной отдел зародыша, вскоре делится на две вентральные аорты. Последние шестью артериальными жаберными дугами связаны с дорсальными аортами (см. Аорта, сравнительная анатомия). От дорсальных аорт отходит ряд парных артериальных сосудов, идущих по бокам нервной трубки в дорсальном направлении между сомитами (дорсальные межсегментарные артерии). Помимо них, от аорты зародыша отходят два других вида парных артерий: латеральные сегментарные артерии и вентральные сегментарные артерии. Из артериального ствола развиваются восходящая аорта (aorta ascendens) и легочный ствол (truncus pulmonalis); начальные отделы вентральных и дорсальных аорт, соединенные 6 артериальными жаберными дугами, дают начало внутренней, наружной и общей сонным артериям (аа. carotis interna, externa et communis), справа плече-головному стволу и подключичной артерии (trартерии uncus brachiocephalicus и а. subclavia dext.), слева — дуге аорты (arcus aortae), легочным артериям (аа. pulmonales) и артериальному протоку (ductus arteriosus). Из дорсальных межсегментарных артерий формируются позвоночные артерии (аа. vertebrales), краниальнее — базилярная артерии (а. basilaris) и ее ветви. Каудальнее уровня возникновения позвоночных артерий из дорсальных межсегментарных артерий образуются межреберные и поясничные артерии (аа. intercostales post, et аа. lumbales). Многочисленные анастомозы этих сосудов формируют внутреннюю грудную артерию (а. thoracica int.) и верхнюю и нижнюю надчревные артерии (аа. epigastricae sup. et inf). Латеральные сегментарные артерии связаны с развивающимися моче-половыми органами. У эмбрионов на ранних стадиях развития ветви латеральных сегментарных артерий образуют клубочки канальцев первичной почки (mesonephros). Из латеральных сегментарных артерий развиваются почечные, надпочечниковые артерии и артерии половых желез (аа. renales, аа. suprarenales et аа. testiculares, s. ovaricae). Вентральные сегментарные артерии связаны с желточным мешком и кишечным трактом. У эмбрионов ранних стадий развития они направляются латерально по дорсальной стенке первичной кишки, а отсюда в стенки желточного мешка, составляя артериальную часть желточного круга кровообращения эмбриона. Позднее, при обособлении кишки от желточного мешка и появлении брыжейки, парные вентральные сегментарные артерии объединяются и образуют артерии, расположенные в брыжейке (цветн. рис. 1): чревный ствол (truncus celiacus), верхнюю и нижнюю брыжеечные артерии (аа. mesentericae sup. et inf.). В каудальном отделе из вентральных сегментарных артерий развиваются пупочные артерии (аа. umbilicales). В процессе развития верхних конечностей в них врастает как продолжение подключичной артерии осевая артерия, остатком которой в дальнейшем в области предплечья является межкостная артерия (а. interossea communis). Сосуды развивающейся кисти связаны с осевой артерией. В более поздних стадиях развития связь с этой артерией исчезает и параллельно ей развивается срединная артерия. Лучевая и локтевая артерии (аа. radialis et ulnaris) развиваются как ветви осевой артерии. Первичная артерия ноги, так же как и руки, является осевой, отходит от начального отдела пупочной артерии и называется седалищной артерией. На более поздних стадиях развития она теряет свое значение, и от нее остается лишь малоберцовая артерия (а. peronea) и ряд мелких артерий нижней конечности, а наружная подвздошная артерия (а. iliaca externa) получает значительное развитие, и ее продолжение — бедренная, подколенная и задняя берцовая артерии (а. femoralis, a. poplitea et tibialis post.) составляют основную артериальную магистраль ноги. После рождения, с прекращением плацентарного кровообращения, проксимальные части пупочных артерий образуют внутренние подвздошные артерии (аа. iliacae int.), а сама пупочная артерия редуцируется и превращается в медиальную пупочную связку (lig. umbilicale mediale).
Анатомия и гистология
Артерии представляют собой цилиндрические трубки с весьма сложным строением стенки. В ходе последовательного ветвления артерий диаметр их просвета постепенно уменьшается, при этом суммарный диаметр артериального русла значительно увеличивается. Различают крупные, средние и мелкие артерии.

В стенке артерий имеются три оболочки: внутренняя (tunica intima), средняя (tunica media) и наружная (tunica externa, s. tunica adventitia) (рис. 1). В составе стенок крупных артерий преобладает межклеточное вещество в виде эластических волокон и мембран. Подобные артерии являются сосудами эластического типа строения (arteria elastotypica). В стенках артерий мелкого и отчасти среднего калибра доминирует гладкая мышечная ткань с небольшим количеством межклеточного вещества. Такие артерии относят к мышечному типу строения (arteria myotypica). Часть артерий среднего калибра имеет смешанный тип строения (arteria mixtotypica).
Внутренняя оболочка — tunica intima — внутренний клеточный пласт — образован эндотелием (endothelium) и подлежащим субэндотелиальным слоем (stratum subendotheliale). В аорте наиболее толстый клеточный пласт. По мере ветвления артерий он постепенно истончается и переходит в капилляры. Клетки эндотелия имеют вид тонких пластинок, расположенных в один ряд. Такое строение обусловлено моделирующей ролью кровяного тока. В субэндотелиальном слое клетки имеют отростки, которыми они контактируют друг с другом, образуя синцитий. Кроме трофической функции, внутренний клеточный пласт обладает также регенеративными свойствами, проявляя большую потенцию к развитию. В месте повреждения стенки артерии он является источником развития различных видов соединительной ткани, в том числе и гладкой мускулатуры. При гомотрансплантации артерий указанная структура сосуда служит источником ткани, обрастающей трансплантат.
Средняя оболочка — tunica media — образована преимущественно гладкой мышечной тканью. В ходе развития клеток образуются промежуточные, или межклеточные, структуры в виде сети эластических волокон, эластических мембран, аргирофильных фибрилл и основного промежуточного вещества, составляющих в целом эластическую строму.

В разных артериях степень развития эластической стромы выражена неодинаково. Наиболее высокого развития достигает она в стенке аорты и отходящих от нее артерий, имеющих эластический тип строения. В них эластическая строма представлена внутренней эластической мембраной (membrana elastica interna), лежащей на границе с внутренней оболочкой и наружной эластической мембраной (membrana elastica externa), расположенной снаружи от мышечного слоя (рис. 2). Между многочисленными слоями мышечных клеток также находятся эластические окончатые мембраны (membranae fenestratae), проходящие в разных направлениях. Все названные мембраны и связанные с ними продольно идущие в адвентиции пучки эластических волокон составляют эластическую строму стенки артерии. С ней соединены с помощью аргирофильных фибрилл и основного промежуточного вещества гладкие мышечные клетки.

По мере ветвления артерии эластическая строма постепенно становится менее выраженной. В артерии среднего и мелкого калибра в эластической строме остаются лишь внутренняя и наружная мембраны, при этом между слоями мышечных клеток, в отличие от аорты, находятся лишь тонкие сети эластических волокон. В самых мелких артериях эластическая строма выражена слабо и представлена в виде нежной сети эластических волокон. В стенке прекапиллярных артериол она совершенно теряется, при этом остаются только сеть тонких аргирофильных фибрилл и основное промежуточное вещество. Мышечные клетки в стенке прекапиллярных артериол образуют один ряд и расположены циркулярно (рис. 3). При переходе прекапиллярной артериолы в капилляр они исчезают, продолжается лишь внутренний клеточный пласт, который и составляет всю стенку капилляра, образованную эндотелием и базальным слоем, содержащим отдельные адвентициальные клетки.
Наружная оболочка - tunica externa (adventitia) построена из рыхлой соединительной ткани с большим содержанием эластических и коллагеновых волокон. Она выполняет функцию отграничения артерий и их защиты. Наружная оболочка артерий богата сосудами и нервами.
Стенки артерий имеют собственные кровеносные и лимфатические сосуды (vasa vasorum, vasa lymphatica vasorum). Aртерии, питающие стенки кровеносных сосудов, берут начало от ветвей близлежащих артерий, в частности от мелких артерий, расположенных в соединительной ткани по окружности снабжаемого сосуда и образующих благодаря наличию большого количества анастомозов артериальное сплетение. Артериальные ветви, проникающие через адвентицию в толщу стенки артерий, образуют в ней сети.
Отток венозной крови из стенки артерии осуществляется в расположенные поблизости вены. Лимфатические сосуды от стенки артерий направляются к регионарным лимфатическим узлам.
Стенки артерий снабжены многочисленными и разнообразными по строению и функции чувствительными нервными окончаниями — ангиорецепторами (хеморецепторы, прессорецепторы и др.). В некоторых участках артериальной системы имеются зоны особенно высокой чувствительности, которые определяют как рефлексогенные зоны, (см.). Кроме нервов самих артерий, в соединительной ткани, окружающей артерии, по ходу последних располагаются сплетения вегетативных нервов с включенными в них нервными узелками, которые вместе с ветвями соответствующей артерии достигают иннервируемого ими органа.
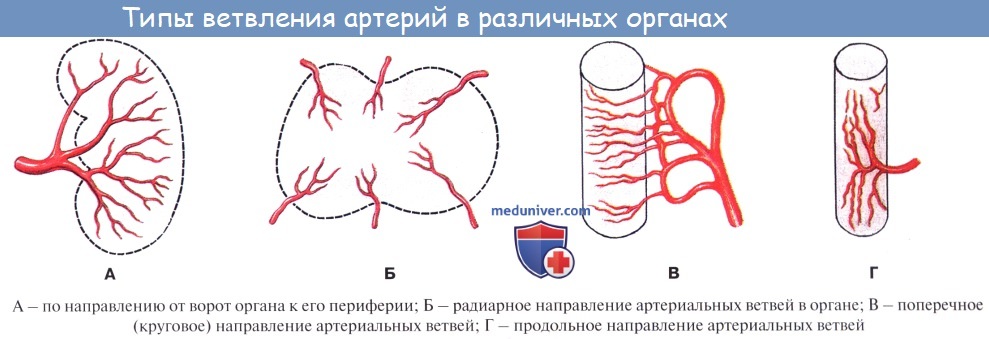
Ветвление крупных артерий на более мелкие происходит чаще всего по трем основным типам: магистральному, рассыпному или смешанному (В. Н. Шевкуненко и др.). При первом типе ветвления от крупной артерии — магистрали — последовательно, по ее протяжению, отходят ветви; по мере отхождения ветвей артериальный ствол уменьшается в диаметре. При втором — сосуд вскоре после своего отхождения сразу разделяется на несколько ветвей. Одна и та же артерия может ветвиться по магистральному или рассыпному типу, или ее ветвление может иметь переходный — смешанный характер. Главные артериальные стволы лежат обычно между мышцами, глубоко на костях. По П. Ф. Лесгафту, артериальные стволы делятся соответственно костной основе. Так, например, на плече один артериальный ствол, на предплечье два, а на кисти пять.
Артерии некоторых органов или областей имеют извилистый, или спиральный, ход. Эта извилистость является нормальной и наблюдается главным образом в органах с изменяющимся объемом или легко подвижных. Спиральный ход имеет, например, селезеночная артерия. С возрастом в связи с изменением стенок артерий извилистость увеличивается или появляется там, где она в молодом возрасте не наблюдалась.
Для артериальной системы как части сердечно-сосудистой системы характерно наличие во всех органах, областях и частях тела соединений между артериями или их ветвями — анастомозов, благодаря к-рым осуществляется коллатеральное кровообращение (см. Коллатерали сосудистые). При недоразвитии одной из артерий, снабжающей данный орган, наблюдается компенсаторное развитие другой артерии с увеличением ее калибра. Артерии, не имеющие анастомозов с соседними стволами, часто называют конечными.
Кроме анастомозов, между артериальными ветвями наблюдается наличие непосредственных соединений — соустий между мелкими артериями или артериолами и венами; по этим соустьям кровь из артерий в вены проходит, минуя капилляры (см. Артерио-венозные анастомозы). Разветвление артериальных ветвей внутри органов и распределение в них мельчайших веточек — артериол и прекапиллярных артериол в каждом органе в зависимости от его строения и функций имеют свои особенности. В стенках полых органов они образуют сплетения и сети, расположенные в отдельных слоях или между ними. В паренхиматозных, железистых (в основном дольчатых) органах артериальные ветви вместе с венами, лимфатическими сосудами и нервами лежат в соединительнотканных прослойках между дольками (например, в печени). Если артерию снабжает кровью участок органа — сегмент, она называется сегментарной (например, в легком, печени, почке). К мышцам, артерии подходят с их внутренней стороны; к нервам — у места их выхода на периферию и сопровождают нерв. Артерии подвержены в значительной мере индивидуальной изменчивости — вариациям. Каждая артерия варьирует в своем положении, ходе, числе отдаваемых ею ветвей и т. д.
Методы исследования, Пороки развития, Заболевания и повреждения артерий — см. Кровеносные сосуды.
С. И. Щелкунов, Е. А. Воробьева.
Читайте также:


