Нервные волокна в преганглионарной симпатической нервной системы являются
Преганглионарные нейроны симпатической нервной системы расположены в боковых рогах, (сегменты С8—L2 —центр Якобсона). Аксоны преганглионарных нейронов синаптически связаны с нейронами симпатических ганглиев, расположенных экстраорганно (большинство в брюшной полости). От нейронов симпатических ганглиев идут постганглионарные волокна, иннервирующие все органы и ткани организма (см. рис. 81). Сосуды и потовые железы иннервируются от всех симпатических преганглионарных нейронов спинного мозга. В последнем шейном и двух первых грудных сегментах спинного мозга расположен спиноцилиарный центр, иннервирующий гладкие мышцы глаза, в том числе мышцу, расширяющую зрачок. Эффекторные нейроны этого пути лежат в краниальном шейном симпатическом ганглии. От 2—4-го грудного сегмента спинного мозга отходят симпатические волокна, иннервирующие слюнные железы. В Тh1—Тh5 расположены преганглионарные симпатические нейроны, иннервирующие сердце. Ганглионарные клетки этого пути лежат в основном в звездчатом ганглии или, реже, в узлах пограничного симпатического ствола.
Медиаторы и рецепторы:
Медиаторам и постганглионарных симпатических волокон являются норадреналин (около 90%), адреналин (около 7%), дофамин (около 3%). Синтезируется норадреналин из аминокислоты тирозина, в основном в терминальных симпатических окончаниях (только около 1% — в теле нейрона). Поскольку в окончаниях симпатических ганглионарных нейронов выделяется норадреналин, эти нейроны называют адренергическими. Катехоламин, как и другие медиаторы, выделяется при возбуждении нервного окончания путем везикулярного экзоцитоза, реализуемого с помощью Са 2+ , который проникает в пресинаптические нервные окончания через потенциалзависимые Са-каналы. Выведение Са 2+ из нервного окончания после его возбуждения осуществляется Са-насосом.
При возбуждении постганглионарных симпатических волокон вместе с норадреналином выделяются также комедиаторы (нейропептиды — нейропептид Y, соматостатин, метэнкефалин), АТФ, играющие модулирующую роль.
Инактивирование медиатора, выделившегося в синаптическую щель, осуществляется за счет обратного его захватывания (75-80%) пресинаптической мембраной. Вернувшиеся в пресинаптическое окончание молекулы медиатора могут снова упаковываться в пузырьки для последующего использования. Не попавший в пузырьки норадреналин разрушается ферментами, локализованными в пресинаптической терминали, — МАО и катехол-О-метилтрансферазой. Часть норадреналина, выделившегося в синаптическую щель и не связавшегося с пост- и пресинаптическими рецепторами, диффундирует в интерстиций и кровь.
Эффекторные рецепторы. Адренорецепторы являются гликопротеидами, они имеют два типа: α- и β. Это деление рецепторов основано на их чувствительности к различным фармакологическим препаратам: α-адренорецепторы блокируются фентоламином, а β-адренорецепторы — пропранололом. Оба типа рецепторов подразделяются на два подтипа: α1- и α2-адренорецепторы, β1- и β2- адренорецепторы. В большинстве органов, реагирующих на катехоламины, содержатся α- и β-адренорецепторы, причем одна гладкомышечная клетка может иметь оба рецептора (см. табл. 10).
Иннервация адренорецепторов. Симпатическую иннервацию имеют преимущественно α1- и β2-адренорецепторы. Они активируются в основном медиатором норадреналином. Адренорецепторы α2 и β2 преимущественно не имеют иннервации, они расположены вне синапсов на клетках-эффекторах и активируются циркулирующим в крови адреналином и норадреналином, диффундирующим из синаптической щели после его выделения пресинаптическими окончаниями. Адренорецепторы α2 и β2 обнаружены также на пресинаптических окончаниях (пресинаптические рецепторы), где они регулируют выделение медиатора. Прямая связь посредством синапса имеет место в сердце, в жировой ткани, в сосудах и в ряде гладкомышечных органов (мышцы зрачка, матки, пиломоторы, семявыносящий проток, кишечник). Непрямой тип регуляции, как известно (В.А. Говырин), осуществляется в большинстве органов — скелетных мышцах, эндокринных железах, большинстве экзокринных желез. В этих органах медиатор из сосудистых симпатических сплетений диффундирует к местным, окружающим сосуд, клеткам либо разносится кровью.
Эффекты активации α- и β- адренорецепторов зависят от преобладания каждого из них в данном органе и от различной чувствительности α- и β-рецепторов к медиатору.
При возбуждении симпатических (адренергических) нервных волокон активация α1 - и α2- адренорецепторов клеток-эффекторов в разных органах вызывает различные реакции. В частности, сосуды суживаются, моторика ЖКТ угнетается (см. табл. 10). Если же симпатический ствол раздражается в грудной полости, то в регистрируются не тормозные, а стимуляторные реакции желудка и двенадцатиперстной кишки, что осуществляются, с помощью серотонинергических нервных волокон, имеющихся в составе симпатических стволов.
Таким образом, можно выделить серотонинергический отдел в составе ВНС (если в основу классификации отделов ВНС положить медиаторный принцип).
Схема вегетативной эфферентной иннервации (на примере желудка и тонкой кишки) представлена на рис. 87.
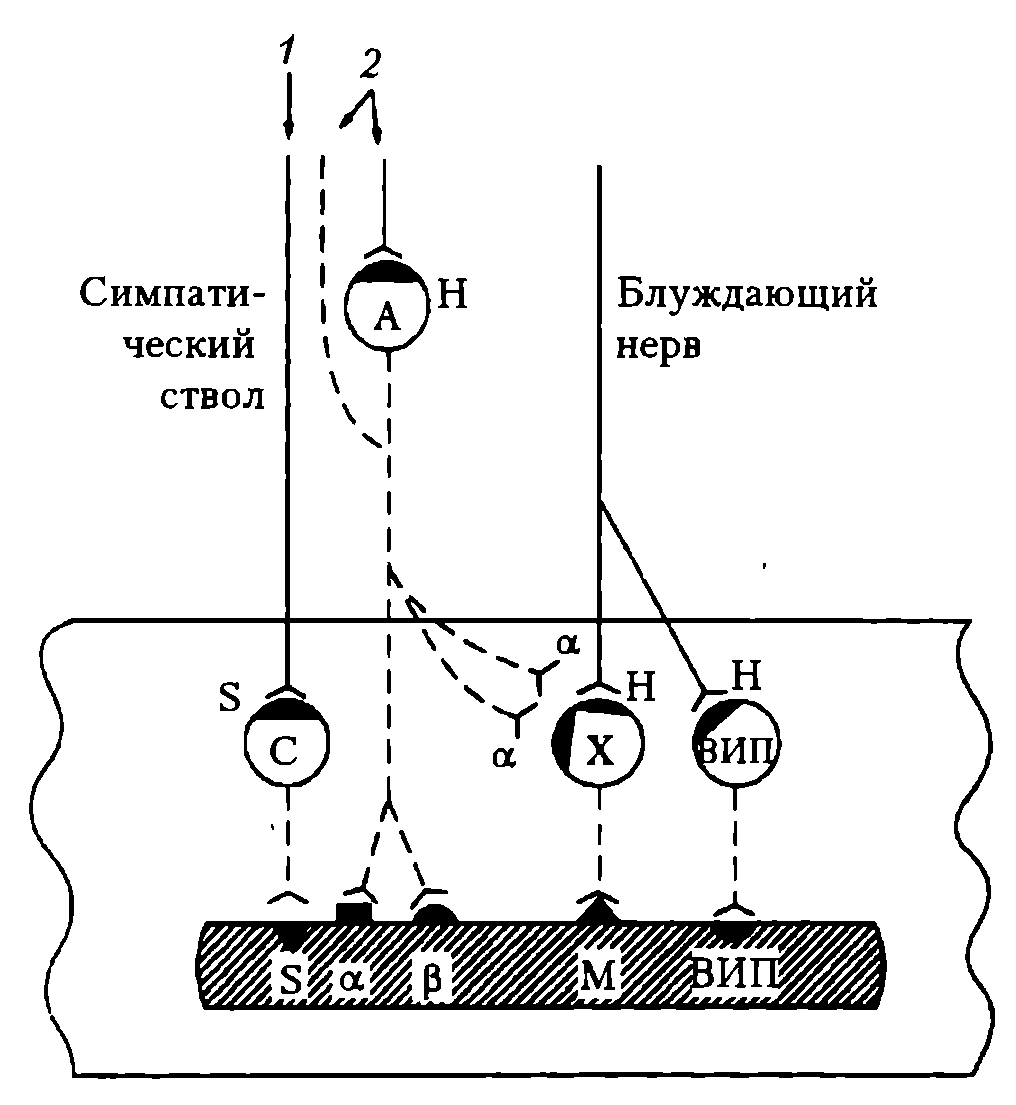
Рис. 87. Функциональная организация эфферентного отдела ВНС (на примере желудка и тонкой кишки): Нейроны: А – адрен-, С – серотонин-, Х – холин-, ВИПергические, и соответствующие их медиаторам α-, β-, S-, H-, M- и ВИП-рецепторы (ВИП – вазоактивный интестинальный пептид). Нервные волокна: 1 – серотонинергические, 2 – симпатические, сплошная линия – преганглионарные; пунктирная линия - постганглионарные
Активация β-адренорецепторов также вызывает разнонаправленные эффекты в различных органах: в ЖКТ она угнетает сократительную активность, в сердце (β1-рецепторы) — увеличивает частоту и силу сердечных сокращений.
Механизм действия катехоламинов, как и других медиаторов, зависит от класса эффекторных рецепторов.
Рецепторы, с помощью которых реализуется действие медиаторов нервных окончаний на клетки, делятся на два класса: ионотропные и метаботропные (рис. 88).
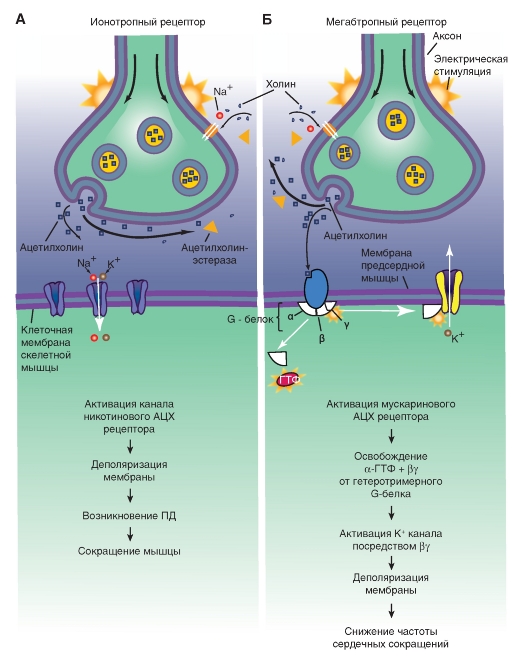
Рис. 88. Схема показывает механизм работы ионотропного (А) и метаботропного (Б) рецепторов постсинаптической мембраны при воздействии медиатора (Камкин, 2010)
Действие нейромедиатора ионотропных рецепторов ведет непосредственно к активации их ионных каналов. Действие нейромедиатора метаботропных рецепторов ведет к активации им вторых посредников, активирующих ионные каналы.
Эффекты гормонов реализуются в основном посредством метаботропных рецепторов, которые локализуются на клеточной мембране или в протоплазме.
Различия в механизме действия медиаторов связаны с тем, что у большинства постсинаптических рецепторов белок не является ионным каналом. Действие на них медиатора вызывает каскад химических реакций, в результате которых соседние ионные каналы активируются с помощью вторых посредников. Большинство рецепторов связано с G-белками. G-белки — ГТФ-связывающие белки. Активированный С-белок взаимодействует с помощью вторых посредников с ферментами. С G-белком связаны α- и β-адрено-, М-холино-, серотонино-, аденозино-, обонятельные, зрительные (родопсин) рецепторы, а также рецепторы большинства пептидных гормонов.
При передаче сигнала от нервных волокон посредством и метаботропных и ионотропных рецепторов к другим клеткам в последних вслед за электрофизиологическими процессами (деполяризация, гиперполяризация) активируются биохимические процессы. В первую очередь, это ресинтез АТФ, израсходованной на работу ионных помп, постоянно поддерживающих градиенты ионов внутри и вне клетки и усиливающих свою работу для устранения ионных сдвигов, произошедших при деполяризации или гиперполяризации клеток (мышечных, нервных, секреторных). Кроме того, в мышечных и секреторных клетках энергия АТФ расходуется на их сокращение, в нервных клетках запускаются биохимические процессы и структурные изменения (синтез белка), обеспечивающие хранение информации (память). Гормоны же свое влияние реализуют с помощью мембранных или внутриклеточных рецепторов, изменяя интенсивность метаболических процессов с помощью вторых посредников без электрофизиологических явлений.
Фосфорилирование белка — один из главных способов его активации с помощью протеинкиназ. Все клетки содержат протеинфосфотазы и дефосфорилирующие белки, обеспечивающие обратное действие — убирающие эффект фосфорилирования белков.
Протеинкиназы, зависимые от вторых посредников: цАМФ-зависимая протеинкиназа, протеинкиназа-С, кальмодулинзависимые протеинкиназы (один из путей реализации эффекта — связывание белка кальмодулина с кальцием, комплекс регулирует активность многих белков).
Все α- и β-адренорецепторы являются метаботропными. Эффекты α1- адренорецепторов реализуются с помощью вторых посредников — инозитолтрифосфата и диацилглицерола (ИФ3/ДАГ). При активации α2-адренорецепторов снижается скорость синтеза цАМФ в результате активации G-белка.
При действии норадреналинана β-адренорецепторы эффект реализуется с помощью аденилатциклазы и накопления цАМФ внутри клетки.
При избытке норадреналина формируется снижение чувствительности клеток к медиатору (десенситизация), а при недостатке норадреналина наблюдается повышение их чувствительности (сенситизация).
Преганглионарные симпатические волокна образуют возбуждающие холинергические синапсы также и на клетках мозгового слоя надпочечников. Выделение катехоламинов из мозгового вещества надпочечников регулируется исключительно нервными влияниями (перерезка преганглионарных симпатических волокон прекращает секрецию катехоламинов). При возбуждении преганглионарных симпатических волокон у человека из надпочечников в кровоток обычно выбрасывается смесь катехоламинов, состоящая из адреналина (80—90%) и норадреналина (10-20%).
Симпатоадреналовая система активирует деятельность организма, является пусковым звеном стрессорных эмоционально окрашенных реакций, мобилизует защитные силы организма, обеспечивает выход крови из кровяных депо, поступление в кровь глюкозы, ферментов, усиливает метаболизм тканей, увеличивает расход энергии.
Эфферентная (центробежная) иннервация включает:
1) вегетативные нервы всех внутренних органов, кровеносных сосудов, желез внешней секреции;
2) двигательные (соматические) нервные волокна скелетной мускулатуры.
Центральные отделы вегетативной нервной системы представлены в спинном, продолговатом и головном мозге. Эфферентный путь вегетативной нервной системы прерывается в нервных узлах - ганглиях. Они делят вегетативные волокна на преганглионарные, осуществляющие нервную передачу из центров вегетативной нервной системы к ганглиям, и постганглионарные, проводящие нервные импульсы с ганглиев на исполнительные органы.
Вегетативная иннервация подразделяется на парасимпатическую часть и симпатическую.
Парасимпатические нервы начинаются от клеток (первый нейрон) стволовой части головного мозга и крестцовой части спинного мозга (преганглионарные волокна) и заканчиваются в интрамуральных (расположенных внутри органов) ганглиях (второй нейрон), откуда короткие аксоны (постганглионарные волокна) достигают исполнительных клеток.
Симпатические нервы исходят из клеток боковых рогов грудного и поясничного отделов спинного мозга (первый нейрон) и прерываются в симпатических ганглиях (второй нейрон), аксоны (постганглионарные волокна) которых заканчиваются на клетках исполнительных органов и тканей.
Синапсы (от греческого synopsis -соединение, "смыкать") - место контакта аксона (нервного окончания) и иннервируемого им ганглия, органа или мышечного волокна. Контакт реализуется химическим посредником - медиатором (ацетилхолином или норадреналином).
Преганглионарные волокна парасимпатической и симпатической нервной системы выделяют ацетилхолин, и синаптическая передача во всех ганглиях осуществляется с помощью ацетилхолина. Постганглионарные нервные окончания парасимпатической нервной системы выделяют ацетилхолин, следовательно в синапсах, образованных этими окончаниями и клетками органов (постганглионарные синапсы парасимпатической нервной системы), медиатором является ацетилхолин.
В постганглионарных синапсах симпатической нервной системы передача осуществляется за счет медиатора норадреналина. Таким
образом, вегетативные нервы включают два нейрона (один расположен преганглионарно, другой - в составе ганглия), преганглионарные и постганглионарные волокна и два синапса - ганглионарный и постганглионарный.
Некоторые структуры организма (мозговой слой надпочечников, синокаротидная зона) эмбрионально являются симпатическими ганглиями и получают только преганглионарную импульсацию (от боковых рогов спинного мозга) при участии медиатора ацетилхолина. Последний стимулирует, например, хромаффинные клетки надпочечников, выделяющие адреналин.
Двигательные соматические нервы являются аксонами нервных клеток, расположенных в передних рогах спинного мозга; заканчиваются они в скелетной мускулатуре. Медиатор нервно-мышечного синапса - ацетилхолин.
При исследовании различных синапсов выяснена однотипность их строения. В синапсе различают пресинаптическую мембрану (поверхность нервного окончания, обращенная к иннервируемому органу или мышце) и постсинаптическую мембрану. Участок клеток органа или мышцы постсинаптической мембраны, воспринимающий импульс нейрона, называется рецептором. Пресинаптическую и постсинаптическую мембраны разделяет синаптическая щель, куда выделяется медиатор. Медиатор синтезируется в цитоплазме нервного окончания и депонируется в синаптических пузырьках (везикулах). При поступлении импульса медиатор выбрасывается в синаптическую щель, взаимодействует с рецепторами постсинаптической мембраны, а затем инактивируется (разрушается).
Эфферентные нервы и синапсы делятся на холинергические и адренергические, в зависимости от синтезирующегося в окончаниях и выделяющегося в синаптическую щель медиатора.
Холинергическими являются все двигательные, все преганглионарные (парасимпатические и симпатические), постганглионарные парасимпатические волокна, а также постганглионарные симпатические нервные волокна, иннервирующие потовые железы.
К адренергическим относятся только постганглионарные симпатические нервные волокна (исключая иннервацию потовых желез). Средства, влияющие на передачу импульса в холинергических синапсах, называют холинергическими, в адренергических - адренергическими.
Лекция 20. Автономная нервная система
Автономная нервная система- (вегетативная нервная система, ВНС) – это часть нервной системы, регулирующая деятельность внутренних органов, просвет сосудов, обмен веществ и энергии, обеспечивающих гомеостазис.
Регуляция вегетативных функций не зависит от контроля со стороны сознания. Она может происходить и после перерыва связей с ЦНС, поскольку эфферентный нейрон, как правило, расположен на периферии, в вегетативных нервных узлах – ганглиях. Для симпатической нервной системы (одного из звеньев ВНС) характерно диффузное влияние на функции различных органов, если это влияние затрагивает общие процессы, например, кровоток. Для эфферентных проводящих путей автономной нервной системы характерна низкая скорость проведения возбуждения, в преганглионарной части до 14 м/с (волокна группы В), в постганглионарной всего 1-3 м/с (безмиелиновые волокна группы С). Нейроны ВНС имеют низкую частоту генерации ПД, соответственно-низкую лабильность.
Отделы вегетативной нервной системы.В настоящее время общепризнанными являются два отдела вегетативной нервной системы — симпатический и парасимпатический. Принципиальное отличие этих отделов друг от друга заключается в том, что у эффектор-ных нейронов и соответственно у постгангли-онарных волокон различные медиаторы: у парасимпатической — ацетилхолин, у симпатической — норадреналин. Поэтому эффекты стимуляции симпатических и парасимпатических нервов, как правило, противоположны. Например, эфферентные окончания блуждающего нерва, выделяя ацетилхолин, угнетают сердечную деятельность, а симпатический нерв, напротив, стимулирует ее с помощью норадреналина.
Преганглионарные волокна и симпатической, и парасимпатической нервной системы являются холинергическими.
Обычно внутренние органы имеют двойную иннервацию -- симпатическую и парасимпатическую, однако некоторые из них, например мочевой пузырь, получают в основном парасимпатическую, а ряд органов - - только симпатическую иннервацию (потовые железы, волосковые мышцы кожи, селезенка, надпочечники, кровеносные сосуды большинства органов). Мышцы желудочно-кишечного тракта, по-видимому, имеют тройную иннервацию симпатическую (адренергическую), парасимпатическую (холинергическую) и тормозную, NO-ергическую. В органах с двойной иннервацией каждая эффекторная клетка имеет симпатическую и парасимпатическую иннервацию, в органах желудочно-кишечного тракта.
Симпатическая нервная система характеризуется рядом особенностей.
В отличие от парасимпатических нервов, которые берут начало из разных отделов ЦНС, все симпатические нервы выходят из спинного мозга (нейроны расположены в боковых рогах, в шейных, грудных и верхних поясничных сегментах) и иннервируют органы и ткани. В последнем шейном и двух первых грудных сегментах спинного мозга расположен спиноцилиарный центр, иннервирующий гладкие мышцы глаза, в том числе мышцу, расширяющую зрачок. Эффекторные нейроны этого пути лежат в краниальном шейном симпатическом ганглии. От 2—4 грудных сегментов спинного мозга отходят симпатические волокна, иннервирующие слюнные железы. В первых пяти грудных сегментах спинного мозга расположены эффекторные симпатические нейроны, иннервирующие сердце. Ганглионарные клетки этого пути лежат в основном в звездчатом ганглии или, реже, — в узлах пограничного симпатического ствола. Сосуды и потовые железы иннервируются от всех симпатических преганглионарных нейронов спинного мозга.
Из спинного мозга преганглионарные симпатические волокна выходят в составе передних корешков и, отделившись от них, идут в виде белых соединительных ветвей к пограничному симпатическому стволу. Это преганглионарные, мякотные (миелинизированные) волокна, часть из которых образует синаптические контакты на нейронах в узлах симпатического ствола, другая часть проходит узлы транзитом.
Выходят из симпатического ствола два нервных пути. Первый из них - серые соединительные ветви, представляющие собой постганглионарные симпатические волокна и вступающие в спинномозговые (соматические) нервы. Они иннервируют лимфатические и кровеносные сосуды, железы, мышцы, поднимающие волосы туловища и конечностей, скелетную мускулатуру. Второй путь - нервы, идущие непосредственно к внутренним органам и сосудам. Небольшая часть волокон этих нервов является постганглионарными, большая преганглионарными. Последние образуют синапсы на клетках превертебральных ганглиев, а также шейных, нижних поясничных, крестцовых и копчиковых. От нейронов этих ганглиев идут постганглионарные волокна, ннервирующие внутренние органы и ткани организма. Большинство симпатических ганглиев удалено от иннервируемых ими органов, поэтому от этих ганглиев идут довольно длинные постганглионарные аксоны. Исключение составляют лишь некоторые относительно небольшие симпатические ганглии, расположенные рядом с половыми органами и посылающие к ним короткие постганглионарные волокна.
Преганглионарный симпатический нейрон является холинергическим, постганглионарный – адренергическим.
В вегетативных ганглиях, кроме ацетилхолина, имеются нейроны, содержащие в качестве медиаторов, нейропептиды: метэнкефалин, нейротензин,; ВИП, холецистокинин, вещество П.
Синтезируется норадреналин, главный медиатор симпатической нервной системы, из аминокислоты тирозина в аксоне ганглионарного нейрона, в основном в терминальных симпатических окончаниях, около 1 % — в теле нейрона. Поскольку в окончаниях симпатических ганглионарных нейронов выделяется норадреналин, эти нейроны называют адренергическими. Из симпатических нервных окончаний выделяется не только медиатор норадреналин, но и комедиатор нейропептид Y, тогда как из парасимпатических окончаний наряду с ацетилхолином выделяется вазоактивный интестинальный пептид. Необходимо отметить, что все нервные окончания имеют два основных типа секреторных везикул. Мелкие синаптические везикулы имеют диаметр около 50 нм, однородны по размерам и содержат классические медиаторы. Крупные, электронно-плотные везикулы имеют диаметр около 100 нм, неоднородны по размерам и содержат пептиды.
Выделившийся из симпатических окончаний норадреналин действует на α– и β- адренорецепторы постсинаптической мембраны. В химическом отношении они являются гликопротеидами.
В большинстве органов, реагирующих на катехоламины, содержатся оба подтипа адренорецепторов, причем даже на одной клетке–мишени.
В физиологических условиях реакция какого-либо органа на адреналин и норадре-налин, поступающие с кровью либо выделяющиеся при возбуждении симпатических нервов, зависит от преобладания α– и β- адренорецепторов.
Мозговой слой надпочечников представляет собой видоизмененный симпатический ганглий — его клетки, с онтогенетической точки зрения гомологичны ганглионарным адренергическим нейронам. Они содержат включения, окрашивающиеся в желто-коричневый цвет двухромовокислым калием, что и послужило поводом назвать их хромаффинными клетками. В виде скоплений хромаффинные клетки встречаются также на поверхности аорты, в области каротидного синуса, среди клеток симпатических ганглиев. Преганглионарные волокна образуют на этих клетках, как и на хромаффинных клетках надпочечников, возбуждающие холинергические синапсы. Выделение катехоламинов из мозгового вещества надпочечников регулируется исключительно нервными влияниями (перерезка преганглионарных симпатических волокон прекращает секрецию катехоламинов). При возбуждении преганглионарных симпатических волокон у человека из надпочечников в кровоток обычно выбрасывается смесь катехоламинов, состоящая из адреналина (80—90 %) и норадреналина (10— 20 %). Точки приложения для продуцируемых надпочечниками катехоламинов те же, что и у симпатической нервной системы, однако их действие более выражено, нежели симпатических нервов в областях со слабой адренергической иннервацией (в круговых и продольных мышцах кишечника, крупных артериях, матке).
Катехоламины усиливают высвобождение свободных жирных кислот из подкожной жировой ткани и образование из гликогена глюкозы, необходимой клеткам организма при состояниях напряжении. Ускорение расщепления углеводов осуществляется с помощью активации аденилатциклазы, стимулирующей образование цАМФ, который в свою очередь активирует фосфорилазу, расщепляющую гликоген — источник энергии. Таким образом, катехоламины мозгового слоя надпочечников можно рассматривать как метаболические гормоны. Не случайно симпатэктомированные животные не в состоянии осуществлять физические усилия, плохо переносят охлаждение и перегревание, с большим трудом справляются с кровотечением. У симпатэктомированных животных не бывает проявления характерных защитных реакций и показателей агрессивности: тахикардии, повышения артериального давления, расширения зрачков. Введение этим животным ганглиозидов ускоряет рост новых синапсов, ускоряет реиннервацию после повреждения нервных волокон.
| | | следующая лекция ==> | |
| Кора больших полушарий мозга | | | ИНТРАОРГАННАЯ НЕРВНАЯ СИСТЕМА |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
К симпатической нервной системе (pars sympathica) относятся:
- латеральное промежуточное (серое) вещество (вегетативное ядро) в боковых (промежуточных) столбах спинного мозга от VIII шейного сегмента (CVIII) по II поясничный (LII);
- симпатические нервные волокна и нервы, идущие от клеток латерального промежуточного вещества (бокового столба) к узлам симпатического ствола и вегетативных сплетений брюшной полости и таза;
- правый и левый симпатические стволы;
- соединительные ветви, соединяющие спинномозговые нервы (СVIII-ThI-LII) с симпатическим стволом и симпатический ствол со всеми спинномозговыми нервами;
- узлы вегетативных нервных сплетений, расположенные кпереди от позвоночника в брюшной полости и полости таза, и нервы, лежащие в стенках крупных сосудов (околососудистые сплетения);
- нервы, направляющиеся от этих сплетений к органам;
- симпатические волокна, идущие в составе соматических нервов к органам и тканям. Симпатические преганглионарные нервные волокна обычно короче постганглионарных волокон.
Постганглионарные волокна от верхнего шейного узла вместе с сонной артерией направляются к мозгу и лицу, от звездчатого узла в виде сплетений позвоночной артерии постганглионарные волокна (другое название - нерв Франка) иннервируют сосуды мозга, составляющие бассейн позвоночной артерии.
После прохождения через превертебральные узлы, расположенные в брюшной полости или малом тазу, вегетативные волокна подходят либо непосредственно к иннервированным ими тканям (в этих случаях они являются тонкими нервными волоконцами, которые высвобождают химическое вещество, оказывающее путем диффузии влияние на ткани, - диффузионные синапсы), либо к ганглиям, расположенным в самих органах (такие интрамуральные ганглии имеются в сердце, желудочно-кишечном тракте и других органах).
Симпатический ствол
Симпатический ствол (tnincus sympathicus) - парное образование, расположенное по бокам от позвоночника. Он состоит из 20-25 узлов, соединенных межузловыми ветвями (rr. interganglionares). Узлы симпатического ствола (ganglia trunci sympathici) веретенообразные, овоидные и неправильной (многоугольной) формы. К симпатическому стволу подходит только один тип ветвей - так называемые белые соединительные ветви (rr. communicantes albi). Из симпатического ствола выходит 4 вида ветвей:
- серые соединительные ветви (rr. communicantes grisei) к спинномозговым нервам;
- симпатические нервы к внутренним органам;
- симпатические нервы к кровеносным сосудам;
- симпатические нервы (чревные) к крупным вегетативным сплетениям, расположенным в брюшной полости и в полости таза.
Белой соединительной ветвью называется пучок преганглионарных нервных волокон, ответвляющийся от спинномозгового нерва (на уровне грудного и верхне-поясничного отделов) и вступающий в расположенный рядом узел симпатического ствола. В составе белых соединительных ветвей идут преганглионарные симпатические нервные волокна, представляющие собой отростки нейронов боковых промежуточных столбов (автономных) спинного мозга. Эти волокна проходят через передние рога спинного мозга и выходят из него в составе передних корешков, а затем идут в спинномозговых нервах, от которых ответвляются по выходе этих нервов из спинномозговых отверстий. Белые соединительные ветви имеются только у VIII шейного, всех грудных и двух верхних поясничных спинномозговых нервов и подходят ко всем грудным (включая шейно-грудной) и двум верхним поясничным узлам симпатического ствола. К шейным, нижним поясничным, крестцовым и копчиковому узлам симпатического ствола преганглионарные волокна поступают по межузловым ветвям симпатического ствола.
Из узлов симпатического ствола на всем протяжении выходят серые соединительные ветви, которые направляются к ближайшему спинномозговому нерву. Серые соединительные ветви содержат постганглионарные симпатические нервные волокна - отростки клеток, лежащих в узлах симпатического ствола. В составе спинномозговых нервов и их ветвей эти постганглионарные симпатические волокна направляются к коже, мышцам, всем органам и тканям, кровеносным и лимфатическим сосудам, потовым и сальным железам, к мышцам, поднимающим волосы, и осуществляют их симпатическую иннервацию. От симпатического ствола, кроме серых соединительных ветвей, отходят нервы к внутренним органам и сосудам (сердечные, пищеводные, аортальные и др.). Эти нервы также содержат постганглионарные симпатические волокна. Кроме этого, от симпатического ствола отходят симпатические нервы, следующие к узлам вегетативных сплетений брюшной полости и таза, содержащие преганглионарные волокна, прошедшие транзитом через узлы симпатического ствола. Топографически у симпатического ствола выделяют четыре отдела: шейный, грудной, поясничный, крестцовый (тазовый).
Шейный отдел симпатического ствола представлен тремя узлами и соединяющими их межузловыми ветвями, которые располагаются на глубоких мышцах шеи позади предпозвоночной пластинки шейной фасции. К шейным узлам преганглионарные симпатические волокна подходят по межузловым ветвям грудного отдела симпатического ствола, куда они поступают от вегетативных ядер латерального промежуточного (серого) вещества VIII шейного и шести-семи верхних грудных сегментов спинного мозга.
Верхний шейный узел (ganglion cervicale superius) является самым крупным узлом симпатического ствола. Он веретенообразный, длина его достигает 2 см и более (до 10 см), толщина - до 0,5 см. Верхний шейный узел располагается впереди поперечных отростков I-III шейных позвонков. Впереди узла находятся внутренняя сонная артерия, начальная часть блуждающего нерва, позади - длинная мышца головы. От верхнего шейного симпатического узла отходят следующие ветви, содержащие постганглионарные симпатические волокна: серые соединительные ветви, внутренний сонный нерв, наружные сонные нервы, яремный нерв, гортанно-глоточные ветви, верхний шейный сердечный нерв.
- Серые соединительные ветви (rr. communicantes grisei) идут к шейным спинномозговым нервам.
- Внутренний сонный нерв (n. саroticus inteirms) направляется к одноименной артерии и по ходу формирует внутреннее сонное сплетение (plexus caroticus interims). Вместе с внутренней сонной артерией это сплетение вступает в сонный канал, а затем в полость черепа. В сонном канале от сплетения отходят сонно-барабанные нервы к слизистой оболочке среднего уха. После выхода внутренней сонной артерии из канала от внутреннего сонного сплетения отделяется глубокий каменистый нерв (n. petrosus profundus). Он проходит сквозь волокнистый хряo рваного отверстия и вступает в крыловидный канал клиновидной кости, где соединяется с большим каменистым нервом, образуя нерв крыловидного канала (n. canalis pterygoidei). Нерв крыловидного канала (виднее нерв), войдя в крыловидно-небную ямку, присоединяется к крылонебному узлу. Пройдя транзитом через крылонебный узел, симпатические волокна по крылонебным нервам переходят в верхнечелюстной нерв и распространяются в составе его ветвей, осуществляя симпатическую иннервацию сосудов, тканей, желез слизистой оболочки рта и полости носа, конъюнктивы нижнего века и кожи лица. В глазницу симпатические волокна попадают в виде периартериального сплетения глазной артерии - ветви внутренней сонной артерии. От глазного сплетения ответвляется симпатический корешок к ресничному узлу. Волокна этого корешка проходят транзитом через ресничный узел и в составе коротких ресничных нервов достигают глазного яблока, где иннервируют сосуды глаза и мышцу, расширяющую зрачок. В полости черепа внутреннее сонное сплетение продолжается в вокруг-сосудистое сплетение ветвей внутренней сонной артерии.
- Наружные сонные нервы (nn. carotici externi) в виде 2-3 стволиков направляются к наружной сонной артерии и формируют по ее ходу одноименное симпатическое сплетение (plexus carotici externus). Наружное сонное сплетение распространяется по ветвям одноименной артерии, осуществляя симпатическую иннервацию сосудов, желез, гладкомышечных элементов и тканей органов головы. Внутреннее сонное сплетение (plexus carotici intenuis) располагается в адвентиции одноименной артерии. Симпатические волокна этого сплетения по ветвям этой артерии направляются к иннервируемым органам.
- Яремный нерв (n. jugularis) поднимается по стенкам внутренней яремной вены к яремному отверстию, где разделяется на ветви, идущие к верхнему и нижнему узлам языкоглоточного нерва и к подъязычному нерву. Благодаря этому симпатические волокна распространяются в составе ветвей IX, X и XII черепных нервов.
- Гортанно-глоточные ветви (rr. laryngopharyngei) участвуют в образовании гортанно-глоточного сплетения, иннервируют сосуды, слизистую оболочку глотки и гортани, мышцы и другие ткани.
- Верхний шейный сердечный нерв (n. cardiacus cervicalis superior) спускается вниз параллельно симпатическому стволу кпереди от предпозвоночной пластинки шейной фасции. Правый верхний сердечный нерв проходит вдоль плечеголовного ствола и вступает в глубокую часть сердечного сплетения на задней поверхности дуги аорты. Левый верхний шейный сердечный нерв прилежит к левой общей сонной артерии, вступает в поверхностную часть сердечного сплетения, расположенную между дугой аорты и бифуркацией легочного ствола.
Средний шейный узел (ganglion cervicale medium) непостоянный, располагается кпереди от поперечного отростка VI шейного позвонка. Наиболее часто этот узел находится в месте пересечения шейного отдела симпатического ствола и нижней щитовидной артерии. Длина узла равна 0,75-1,5 см, толщина - около 0,4-0,5 см. Узел имеет овоидную или треугольную форму. Средний шейный узел соединен с верхним шейным узлом одной межузловой ветвью, а с шейно-грудным (звездчатым) узлом - двумя-тремя межузловыми ветвями. Одна из этих ветвей проходит впереди подключичной артерии, другая - позади, образуя подключичную петлю (ansa subclavian или петлю Вьессана.
От среднего симпатического узла отходят серые соединительные ветви к V и VI шейным спинномозговым нервам, средний шейный сердечный нерв (n. cardiacus cervicalis medius). Этот нерв идет латеральнее верхнего шейного сердечного нерва. Правый средний шейный сердечный нерв располагается вдоль плечеголовного ствола, а левый - вдоль левой обшей сонной артерии. Оба нерва вступают в глубокую часть сердечного сплетения. От среднего шейного узла отходят два-три тонких нерва, которые участвуют в образовании общего сонного сплетения и сплетения нижней щитовидной артерии, иннервируют щитовидную и околощитовидные железы. При отсутствии среднего шейного узла все названные ветви отходят от межузловых ветвей на уровне поперечного отростка VI шейного позвонка, а послеузловые симпатические волокна в эти ветви попадают от шейно-грудного узла.
Шейно-грудной (звездчатый) узел (ganglion cervicothoracicum) лежит позади подключичной артерии, у места отхождения от нее позвоночной артерии. Этот узел образовался в результате слияния нижнего шейного узла с первым грудным узлом. Шейно-грудной узел уплощен в переднезаднем направлении, имеет неправильную (звездчатую) форму, его поперечник в среднем составляет 8 мм.
От узла отходит ряд ветвей:
- Серые соединительные ветви (rr. communicantes grisei) направляются к VI, VII, VIII шейным спинномозговым нервам.
Несколько стволиков отходят к подключичной артерии, в адвентиции которой образуют подключичное сплетение (plexus subclavicus), продолжающееся на сосуды плечевого пояса и верхней конечности.
Несколько симпатических ветвей присоединяются к блуждающему нерву и его ветвям, а также к диафрагмальному нерву.
- Позвоночный нерв (n. vertebralis) подходит к позвоночной артерии и участвует в образовании симпатического позвоночного сплетения (plexus vertebralis), из которого иннервируются сосуды головного и спинного мозга. Нижний шейный сердечный нерв (n. cardiacus cervicalis inferior) справа проходит позади плечеголовного ствола, а слева - позади аорты. Правый и левый шейные сердечные нервы вступают в глубокую часть сердечного сплетения.
Грудной отдел симпатического ствола включает 9-12 грудных узлов (ganglia thoracica), уплощенных, веретенообразной или многоугольной формы. Размеры узлов от 1 до 16 мм, в среднем 3-5 мм. Верхние грудные узлы до уровня VI грудного позвонка располагаются в межреберьях по линии головок ребер. В нижнем грудном отделе узлы расположены на боковой поверхности тел позвонков. Грудной отдел симпатического ствола покрыт внутригрудной фасцией и париетальной плеврой. Позади симпатического ствола в поперечном направлении проходят задние межреберные сосуды. К грудным узлам симпатического ствола от всех грудных спинномозговых нервов подходят белые соединительные ветви, содержащие преганглионарные симпатические волокна. В свою очередь от грудных узлов симпатического ствола отходит несколько видов ветвей.
Серые соединительные ветви, содержащие постганглионарные симпатические волокна, присоединяются к рядом лежащим спинномозговым нервам.
Грудные сердечные нервы (nn. cardiaci thoracici) отходят от второго-пятого грудных узлов, направляются вперед и медиально, участвуют в формировании сердечного сплетения.
От грудных узлов симпатического ствола отходят тонкие симпатические нервы (легочные, пищеводные, аортальные), которые вместе с ветвями блуждающего нерва образуют правое и левое легочное сплетение (plexus pulmonalis), пищеводное сплетение (plexus oesophagealis), грудное аортальное сплетение (plexus aorticus thoracicus). Ветви грудного аортального сплетения продолжаются на межреберные сосуды и другие ветви грудной аорты, образуя по их ходу периартериальные сплетения. Симпатические нервы отходят также к стенкам непарной и полунепарной вен, грудного протока и участвуют в их иннервации. Наиболее крупными ветвями симпатического ствола в грудном отделе являются большой и малый внутренностные нервы.
Большой грудной внутренностный нерв (n. splanchnicus thoracicus major) образуется из нескольких ветвей, отходящих от 5-10 грудных узлов симпатического ствола. Общий ствол большого грудного внутренностного нерва направляется вниз и медиально, прилежит к телам нижних грудных позвонков, затем проникает в брюшную полость между мышечными пучками поясничной части диафрагмы рядом с непарной веной справа и полунепарной слева и заканчивается в узлах чревного сплетения. На уровне XII грудного позвонка по ходу большого грудного внутренностного нерва имеется небольшой по размерам грудной внутренностный узел (ganglionthoracicus splanchnicum).
Малый грудной внутренностный нерв (n. splanchnicus thoracicus minor) начинается ветвями, отходящими от X-XI, иногда XII узла грудного отдела симпатического ствола. Нерв спускается латеральнее большого грудного внутренностного нерва, проходит между мышечными пучками поясничной части диафрагмы (вместе с симпатическим стволом). Часть волокон этого нерва заканчивается в аортопочечном узле чревного сплетения.
Большой и малый грудные внутренностные нервы представлены в основном преганглионарными симпатическими волокнами, содержат также некоторое количество постганглионарных волокон. В составе этих чревных нервов имеются чувствительные волокна, проводящие в спинной мозг импульсы от внутренних органов.
Рядом с малым грудным внутренностным нервом идет непостоянный низший грудной внутренностный нерв (n. splanchnicus thoracicus imus), начинающийся от XII (иногда XI) грудного узла симпатического ствола и заканчивающийся в почечном сплетении.
Поясничный отдел симпатического ствола представлен чаще 3-5 (от 2 до 7) поясничными узлами и соединяющими их межузловыми ветвями.
Поясничные узлы (ganglia lumbalia) веретенообразные, размеры их не превышают 6 мм. Узлы располагаются на переднебоковой поверхности тел поясничных позвонков, медиальнее большой поясничной мышцы, и покрыты внутрибрюшной фасцией. К поясничным узлам правого симпатического ствола спереди прилежит нижняя полая вена. Узлы левого ствола примыкают слева к брюшной части аорты. Поясничные узлы правого и левого симпатических стволов соединяются поперечно ориентированными соединительными ветвями, лежащими на передней поверхности поясничных позвонков позади аорты и нижней полой вены.
От каждого поясничного узла отходят два вида ветвей:
- серые соединительные ветви, содержащие постганглионарные симпатические волокна, направляющиеся к поясничным спинномозговым нервам;
- поясничные внутренностные нервы (nn. splanchnici lumbales), которые имеют как преганглионарные, так и постганглионарные симпатические нервные волокна, направляющиеся к чревному сплетению и органным (сосудистым) вегетативным сплетениям (селезеночному, почечному, желудочному, надпочечниковому).
Крестцовый отдел симпатического ствола образован четырьмя крестцовыми веретенообразными узлами размером около 5 мм каждый, соединенными межузловыми ветвями. Крестцовые узлы (ganglia sacralia) лежат на тазовой поверхности крестца, медиально от тазовых отверстий. Внизу правый и левый симпатические стволы сближаются и заканчиваются на передней поверхности крестца общим для этих стволов непарным узлом. В полости таза кпереди от крестцовых симпатических узлов располагается прямая кишка, отделенная от них слоем жировой клетчатки и пристеночным листком тазовой фасции. Как и в поясничном отделе, между узлами симпатических стволов правой и левой сторон имеются поперечные соединения.
От крестцовых узлов отходит три вида ветвей:
- серые соединительные ветви, в составе которых послеузловые симпатические волокна направляются к крестцовым и копчиковому спинномозговым нервам и далее - в области, где разветвляются эти нервы;
- крестцовые внутренностные нервы (nn. splanchnici sacrales), которые следуют к верхнему и нижнему подчревным (тазовым) вегетативным сплетениям;
- органные ветви, идущие к органным и сосудистым сплетениям малого таза.
Читайте также:


