Невринома седалищного нерва что делать
Настоятельные советы и рекомендации даже при незначительных защемлениях седалищного нерва обращаться к специалистам возникли не на ровном месте: не зная причины, невозможно излечиться.

Особенно если речь идет о сложных патологиях, с которыми нельзя справиться обычными консервативными методами – например, сдавливании нервного ствола вследствие травм или послеоперационных осложнений. Тогда медики прибегают к невролизу седалищного нерва.
Если при обращении и первичном осмотре врач выясняет, что ранее больной переносил серьезные травмы нижней части тела, проводились хирургические операции в крестцово-поясничной области либо нижних конечностях, то, скорее всего, имеет место ущемление нервного волокна:
- рубцовой тканью;
- костными отломками;
- костной мозолью.
Если говорить о рубцовой ткани, то она может появиться в результате:
- травматического повреждения целостности тканей;
- хирургических вмешательств;
- глубоких ожогов, в том числе химических и т.д.
Если человек попал в травматологию с травмами нижней части тела и жалуется на острые боли, явно относящиеся к неврологии, врач обязательно должен проверить, не поврежден ли нервный ствол, и не сдавливается ли он костными отломками. Также может наблюдаться частичное повреждение либо растяжение.
Невролиз может быть как отдельной самостоятельной хирургической операцией, так и частью лечения, направленного на восстановление нормального функционирования организма, опорно-двигательной системы человека.
Это очень важно, так как защемление причиняет человеку физические страдания и вносит изменения в функциональность организма. Из-за сильных болей и нарушения чувствительности больной не имеет возможности вести такой же образ жизни, что и до заболевания.
Кроме того, ишиалгия заметно снижает работоспособность человека, что сказывается на его самооценке и социальном положении. Поведенческие последствия этого заболевания – раздражительность, неврозы , депрессия.
Невролиз может быть:
- экстернальный (наружный);
- интернальный (внутренний).
Наружный невролиз предписан в тех случаях, когда рубцевание произошло в тканях, окружающих ствол седалищного нерва. Невролиз внутренний применяется тогда, когда соединительнотканные разрастания пронизывают нервный ствол и располагаются между пучками.
Когда говорят о новообразованиях в нервной ткани, то в большинстве случаев это невринома – доброкачественная опухоль. Второе название – шваннома, по названию клеток, составляющих оболочку нерва (шванновские клетки).
Невринома представляет собой разрастание миелиновой оболочки, плотное, округлой формы капсулированное образование. Эта болезнь способна поражать все нервы, кроме зрительного и обонятельного.
В одном из пяти случаев обнаружения новообразований в седалищном нерве диагностируется шваннома.
Злокачественная форма невриномы наблюдается крайне редко. Основной признак перехода опухоли из доброкачественной в раковую – это бурный рост новообразования.
Для сравнения, при доброкачественном характере невринома может увеличиться в размере за год максимум на 2 мм. Это явный признак анаплазии (злокачественности).

Медикаментозное лечение данного заболевания пока не существует, хотя американские медики в ходе исследований лечения невриномы выяснили, что прием ацетилсалициловой кислоты замедляет рост опухоли почти в два раза.
- нарушение чувствительности, вплоть до полного отсутствия;
- ощущение мурашек в ногах;
- уменьшение физической силы в нижних конечностях;
- слабость.
- хирургический;
- радиотерапия.
Противопоказанием к проведению операции по удалению шванномы являются пожилой возраст больного (свыше 65 лет), наличие каких-либо патологий, например, сердечно-сосудистой, почечной и т.д.
Общее тяжелое состояние пациента также ставит под сомнение целесообразность хирургического вмешательства.
Основное показание к хирургическому удалению опухоли – большой размер (более 5 см).
Радиотерапия применяется при размере невриномы меньше 5 см. Также она показана в тех случаях, когда опухоль расположена в труднодоступном месте и при наличии у пациента тяжелых или хронических заболеваний.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Седалищный нерв (СН) – самый крупный и протяженный в организме: у взрослых людей его диаметр составляет около 1 см. Начинаясь у крестцового сплетения, он разделяется на парные тяжи, которые спускаются по обеим ногам, проходя через бедренные, коленные и голеностопные суставы нижних конечностей. Этому участку периферической нервной системы свойственны болезни, в большинстве случаев имеющие вертебральное происхождение. Данным термином в неврологии называют заболевания, причиной которых являются травмы и патологические изменения позвоночника. Однако некоторые формы патологии седалищного нерва не связаны с заболеваниями позвоночного столба.
Вертебральные виды
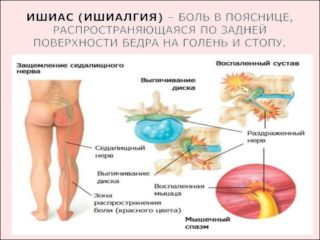
Среди различных форм описываемой патологии первые места занимают ишиас – неврит (воспаление) седалищного нерва, и ишиалгия (люмбоишиалгия) – защемление корешковой части спинномозгового отдела СН. Недуги распространены достаточно широко: по данным медицинской статистики, с их признаками в той или иной степени знакомы около 70% мужчин и женщин возрастной категории от 40 лет и старше. Каких-либо гендерных различий в симптоматике и характере протекания заболевания не существует.
При развитии патологии на фоне остеохондроза нервная система, пытаясь снять болевой синдром с пораженного участка, обездвиживает связанную с ним мускулатуру. Провоцируемое этим чрезмерное напряжение мышц и натяжение связок передает патологический импульс седалищному нерву. В случае протрузии межпозвонкового диска (выпячивания его за пределы позвоночного столба) деформированный диск давит на тело нерва, вызывая сильную боль. Если при нарушении целостности (повреждении волокон) фиброзного кольца, окружающего диск, происходит частичное выпадение студенистой ткани, составляющей его внутреннюю часть, диагностируется позвоночная грыжа, что также способно спровоцировать данную форму невропатии СН.
Патогенные факторы
Условием, предрасполагающим к развитию ишиалгии, может стать беременность, дегенеративные процессы в позвоночнике, вызванные естественными возрастными изменениями у пожилых людей, врожденные дефекты развития позвонков, травмирование крестцового и поясничного сегментов позвоночника, опухоль позвонков и межпозвоночных дисков.
К группе риска по степени вероятности развития ишиалгии можно отнести людей, чья работа связана с нагрузками на позвоночник. Также сюда входят пациенты, которые имеют лишний вес, ведут малоподвижный образ жизни, либо вынуждены долгое время проводить в одной и той же позе – сидеть за компьютером или стоять у станка.
Невертебральные виды

Генезис ишиаса может иметь и невертебральный характер. Провокаторы воспалительного процесса в тканях нерва:
- сильное переохлаждение;
- заболевания кровеносных сосудов ног и поясницы;
- воспаление мышц и связок нижних конечностей;
- различные недуги органов и тканей, окружающих нерв, чаще всего опухоли незлокачественного и злокачественного характера (рака), вызывающие сдавливание СН;
- эндокринные заболевания – сахарный диабет, дисфункции щитовидной железы;
- нарушение обмена веществ (подагра).
Приступ ишиаса может быть спровоцирован гриппом, туберкулезом, малярией. Поражение седалищного нерва входит в число симптомов туберкулоидной формы такой опасной и редкой инфекции, как лепра (проказа). В результате ее прогрессирования возникает лепроматозный неврит малоберцового участка СН.
Онкозаболевания седалищного нерва

К невертебральным относятся формы заболевания, при которых патологические изменения появляются непосредственно на теле нерва – невринома, неврома, олеогранулема, представляющие собой новообразования различного вида. Сюда же можно отнести одну из двух разновидностей саркомы Юинга – периферическую примитивную нейроэктодермальную опухоль (PNET), первичные очаги которой располагаются в мягких тканях, а затем диффузным способом распространяются на седалищный нерв.
Неврома является посттравматическим утолщением поврежденного нерва в области рубца. Олеогранулема также образуется в области рубца, часто ее основанием служит микроскопический кусочек костной ткани, отколовшийся при травмировании. Оба этих вида – доброкачественные.
Невринома седалищного нерва представляет собой округлой формы разрастание миелиновой оболочки, окружающей СН, заключенное в капсулу и внешне напоминающее шишку. В большинстве случаев она имеет доброкачественный характер, случаи перерождения в злокачественную форму крайне редки.
PNET-cаркома Юинга – злокачественное образование.
Симптомы патологии

Признаки заболеваний седалищного нерва имеют во многом сходную симптоматику. Главным симптомом ишиаса в период обострения является боль, которая зачастую носит крайне острый характер: жгучие прострелы напоминают удары кинжала. Болевой синдром локализуется в области ягодицы, при этом иррадиирует во всю нижнюю конечность по задней ее поверхности, от бедра до стопы. Болевые ощущения усиливаются при сидении, попытке встать, наклонах, ходьбе.
Лежа человек также не может найти удобное положение: боль не дает спокойно спать, уснуть удается, лишь приняв болеутоляющую таблетку. Помимо этого, возможно чувство онемения, покалывания, мурашек и мышечной слабости. Чаще всего ишиас носит односторонний характер, но иногда поражаются обе конечности. Наступление обострения чередуется с периодами ремиссии, которые по мере прогрессирования патологии становятся всё короче.
Для ишиалгии характерна локализация боли в области пояснично-крестцового отдела позвоночника. Основные симптомы патологии выглядят следующим образом:
- Фиксированная поза – туловище слегка наклонено вперед, при попытке выпрямиться или сменить положение тела боль обостряется, то же происходит при попытке двинуть ногой или встать на нее.
- Нога меняет температуру – становится холодной либо горячей, появляется отек, чувство жжения, мурашки.
- Из-за нарушения кровоснабжения меняется цвет кожи, становясь синюшно-бледным.
Симптоматика онкопоражений СН доброкачественного и злокачественного характера включает нарастающий болевой синдром, нарушение чувствительности. Чтобы избежать подобных проблем, при появлении вышеописанной симптоматики необходимо вовремя обращаться к врачу.
Диагностика
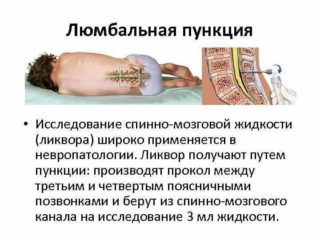
Диагностика заболеваний седалищного нерва начинается с консультации невропатолога. Врач проводит опрос и внешний осмотр больного, включающий пальпацию пояснично-крестцового отдела и всей конечности в целом, проверку ее динамических качеств и чувствительности, определение локализации болевого синдрома и его характера. Затем пациента направляют на дальнейшее обследование, включающее:
- рентгеноскопию, которая позволяет выявить наличие остеохондроза, протрузии, позвоночной грыжи и других патологий вертебрального характера;
- магнитно-резонансную и компьютерную томографии, дающие врачу возможность наблюдать состояние мышечно-связочного аппарата больного;
- лабораторные анализы крови – повышенная скорость оседания эритроцитов (СОЭ) и увеличенное число лейкоцитов позволяет уверенно говорить о наличии воспалительного процесса в организме;
- биопсию ткани седалищного нерва, если существует подозрение на онкологический характер поражения СН.
При необходимости больного направляют на консультацию к вертебрологу, ревматологу, сосудистому хирургу, онкологу и другим специалистам. От того, насколько точно и правильно будет поставлен диагноз, зависит успех лечения.
Терапевтические методики
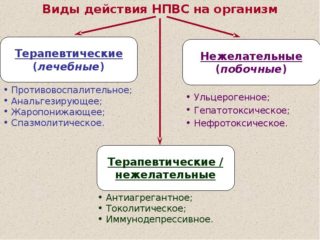
Способы лечения заболеваний седалищного нерва зависят от характера патологии. При лечении ишиалгии и ишиаса применяется сходная консервативная терапия, включающая медикаментозные и физиотерапевтические компоненты. В число используемых медикаментов входят анальгетики и нестероидные противовоспалительные препараты (НПВП), позволяющие снимать острые болевые синдромы: Темпалгин, Анальгин, Баралгин в форме таблеток и уколов, Диклофенак, Ортофен, Вольтарен – это могут быть как уколы, так и мази для наружного применения, а также Мовалис в инъекционной форме. Для снятия мышечных спазмов применяются спазмолитики – Сирдалуд, Мидокалм, Баклосан.
Физиотерапия, применяемая по мере угасания острой симптоматики, предполагает сеансы массажа и ЛФК, грязелечение, парафиновые аппликации, водные процедуры.
К народным средствам лечения ишиаса и ишиалгии, которые можно применять в домашних условиях после консультации с лечащим врачом, относится:
- Пояс из собачьей шерсти, который следует носить на пояснице.
- Компрессы из тертой черной редьки или настоянных на спирту березовых почек, прикладываемые к пораженным зонам.
- Растирание смесью растительного масла с нашатырным спиртом в пропорции один к двум.
Когда при ишиалгии консервативная терапия не дает заметных положительных результатов, врач может порекомендовать другие способы лечения, применяемые только в условиях неврологического стационара. В их число входит денервация, означающая нарушение проведения патологических нервных импульсов, осуществляемое путем введения в тело седалищного нерва никотина, атропина и других химических веществ. Применяется также невролиз с разблокировкой нерва: освобождением его от сдавливающей рубцовой ткани. Всё это малоинвазивные оперативные методики, проводимые под местным обезболиванием.
При повреждении седалищного нерва в случае травмы позвоночника, а также с целью удаления невриномы, невромы и других онкообразований, проводится полноценная хирургическая операция.
Возможные последствия и профилактика
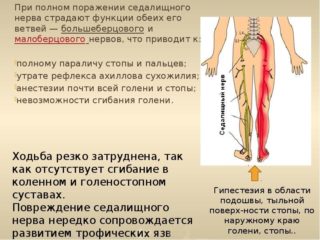
Все формы заболеваний седалищного нерва нуждаются в своевременном лечении, поскольку запущенная болезнь, помимо болевого синдрома, может иметь и другие, порой очень тяжелые последствия. При ишиалгии в пораженной конечности вследствие нарушения кровообращения образуются тромбы, что может спровоцировать инсульт. Также наблюдаются снижение сухожильных рефлексов, гипотрофия либо атрофия мышц, симптомы частичного пареза. Возможна потеря чувствительности – от частичной до полной, нарушение функции органов малого таза.
При онкопоражении непринятие своевременных мер приводит к отмиранию значительных участков нерва, вызывающему паралич конечности. Злокачественные формы могут закончиться ампутацией ноги и даже летальным исходом.
В качестве профилактики рекомендуется правильный образ жизни, соблюдение режима труда и отдыха, дозированные физические нагрузки, избегание травмоопасных ситуаций. Кроме того, необходимо своевременно проходить диспансеризацию, что поможет выявлению на ранних стадиях патологий, ведущих к поражению седалищного нерва.
Нервносистемные структуры, которые состоят из нервных волокон, контролируют деятельность всех органических систем. Они подразделяются на 2 части: периферическую и центральную нервную системы. ЦНС составляют головномозговые и спинномозговые нервносистемные структуры, периферическая — состоит из нервов. Невринома (код по Мкб10 – D36.1) – раковое заболевание нервной системы.
Невриному могут часто называть шванномой или неврилеммомой.
Это заболевание встречается в 9-14% случаев всех внутричерепных образований. А одна из разновидностей заболевания клеток нервной системы – спинальная шваннома – составляет одну пятую от общего числа опухолей позвоночника.
Запомните! Невринома считается доброкачественной опухолью с медленнорастущими новообразованиями и в злокачественный вид (нейрофибросаркому) она перерождается очень редко.
- Места локализации невриномы и кто ей подвержен
- Разновидности невриномы
- Причины возникновения
- Симптомы невриномы
- Признаки различных видов неврином
- Невринома при беременности
- Диагностирование невриномы
- Лечение заболевания
- Терапия народными средствами
- Последствия после хирургического вмешательства
- Видео по теме: Невринома слухового нерва
- Питание после операции
- Прогноз заболевания
- Вопрос-ответ
Места локализации невриномы и кто ей подвержен
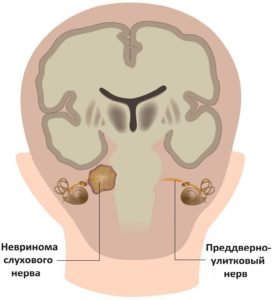
Самым частым месторасположением невриномы считают преддверно-улитковый нерв или слуховой, следующим по частоте расположения следует тройничный нерв. Но, в принципе, невринома может появиться на оболочках любых нервов.
Ведущие клиники в Израиле



Чаще всего невриномы появляются в корневой части слухового нерва (вестибулярная порция) и развиваются в слуховых и лицевых нервах (мостомозжечковый угол). Реже такие образования поражают глазные или верхне- и нижнечелюстные нервы (в корешке V нерва). А еще реже образование опухоли можно заметить в корешках блуждающего и языкоглоточного нервов.
Процент заболевания такой опухоли – относительно низкий – около 8% всех интракраниальных новообразований и порядка 1/5 всех первичных спинальных образований. Чаще от этого заболевания страдают женщины, а возрастная категория, наиболее склонная к этой болезни – средний и старший возраст.
Разновидности невриномы
Хотя шванномы являются доброкачественными и медленнорастущими образований, но, в исключительных случаях, они могут малигнизироваться. И такие новообразования довольно разнообразны:
Кроме того, можно обнаружить опухоли преддверно-улиткового тройничного нерва, средостения (подвид опухоли на позвоночнике) или голени, зрительного нерва, периферического, также опухоль может встретиться на нервных окончаниях желудка, других органах малого таза и пр.
Причины возникновения
Точные причины развития невриномы не определены, но специалисты уверены, что процессы формирования шванном могут начинаться из-за разрастания клеток под воздействием мутаций генного характера в 22 хромосоме.
Хотя точные причины мутаций неясны, но известны некоторые факторы, которые могут их спровоцировать:
- Наследственная предрасположенность;
- Присутствие доброкачественных опухолей в другом месте;
- Продолжительное влияние химикатов и реагентов;
- Длительное влияние радиации в раннем детстве;
- Наличие у самого пациента или его родителей нейрофиброматоза.
Из всех этих факторов, наиболее важным является наследственность, что подтверждает взаимосвязь опухоли с нейрофиброматозом (он считается наследственной патологией генной мутации 22 хромосомы).
Симптомы невриномы
Самыми первыми признаками невриномы слухового нерва может считаться звон в ушах – на этот симптом жалуется почти 60% всех больных. Также может наблюдаться снижение слуха, что особенно заметно при разговоре по телефону. Обычно такое снижение слуха происходит постепенно, но в 10-20% может быть моментальное снижение.
Если поражен вестибулярный нерв, то может возникать чувство неустойчивости или потеря равновесия, когда резко поворачиваешь голову или тело. Когда образование имеет крупные размеры, может начаться гидроцефалия (накопление жидкости в головном мозге). Как сопутствующий признак может возникать чуть заметный лицевой паралич.
Основным признаком невриномы позвоночника является корешковая боль, которая вызвана развитием опухоли в задних чувствительных корнях нервных окончаний. Невриномы позвоночника формируются медленно, из-за этого диагноз может быть установлен спустя пару лет после начала болезненных проявлений, если локализация обнаружена в пояснично-крестцовом отделе.
Узкий шейный отдел дает шанс выявить опухоль на ранней стадии, так как возникают признаки сдавливания спинного мозга. При присутствии новообразования в боковом треугольнике шеи и в надключичной зоне (которые могут возникать в корнях шейного или плечевого сплетения) возможны болевые проявления в шее или плечевом поясе.
Вследствие того, что периферические невриномы развиваются долго и без явной симптоматики, опухоль может выявляться как подкожное образование без болезненных признаков.
Признаки различных видов неврином
Специальных признаков, которые отличают невриному от других видов опухолей, не бывает. Если новообразование расположено внутри черепной коробки, то появляется черепно-мозговой синдром, при периферических поражениях могут быть проблемы с чувствительностью конечностей, а спинальные шванномы характеризуются симптомами спинномозгового поражения.
Запомните! Размеры неврином не влияют на выраженность проявлений заболевания, так как даже небольшой размер опухоли может спровоцировать нарушения нервных функций.
Клинические проявления несколько различаются в зависимости от локализации и можно рассматривать различные виды шванном с типичными для них проявлениями.
Невринома позвоночника. При таком расположении опухоли симптоматика сводится в основном к болевому синдрому и расстройству вегетативного характера, возможен отек периневральных межпозвонковых пространств. При поражении передних нервов могут развиваться параличи и частичные нарушения двигательной активности мышечных тканей, а при поражении задних нервных окончаний может нарушаться чувствительность, онемение. Если в начале заболевания эти ощущения носят переходящий характер, то с увеличением размера опухоли симптомы делаются более выраженными. Боль предрасположена к усилению в горизонтальном положении тела. Если поражаются шейные или грудные нервные окончания, то болевые ощущения больше выражены между лопатками, в груди или шеи. При поясничном расположении – боль будет сильнее в области поясничного отдела, бедра;
Невринома Мортона. Так как эта опухоль располагается между пальцами стопы, то у пациента боль может возникать после носки обуви узкой формы или на каблуках, а также после долгих прогулок. Также может возникать присутствие постороннего предмета в стопе. Если стопу сдавить руками, то боль может усилиться. В начале заболевания боль имеет волнообразный характер. Но дальнейшее развитие опухоли приводит к непрерывным пульсирующим болям, которые могут возникать вне зависимости от нагрузок и формы обуви;
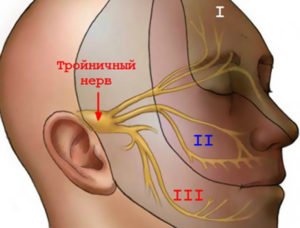
Опухоль тройничного нерва. Такой тип шванномы (невринома тройничного (V) нерва) классифицируется на опухоли 1 ветви, гассерова узла или корешка. Симптомы способны различаться в зависимости от места локализации. При опухоли в первой ветви нерва бывает экзофтальм и двоение. Опухоли гассерова узла могут сопровождаться слабостью жевательных мускулов, болезненностью, парестезиями. Опухоль в корешке провоцирует атаксию и поражает слуховой или лицевой нерв, и вызывает тем самым нарушения вкуса, обоняния, появляется боль на лице, чувство онемения, холода;
Вестибулярная шваннома (преддверно-улиткового нерва — VIII пары черепно-мозговых нервов или невринома слухового нерва). Из-за медленного развития начало заболевания проходит латентно. Обычно диагностируется у пожилых людей и в среднем возрасте. Как правило, располагается на одной стороне, но бывают случаи и двухстороннего развития. Такой вид опухоли характерен шумовым появлением в ушах (на стороне опухоли), наблюдается быстрое снижение слуха, даже полная его утрата. Могут быть головокружения, нарушения равновесия и функций движения. Самым опасным видом этого типа неврином является крупная или гигантская невринома преддверно-улиткового нерва, из-за того, что она сжимает мозговой ствол в том месте, где расположены важные центры нервной системы. Это может стать причиной смерти пациента;
Шваннома средостения (средостения подразделяется на ретрокардиальное пространство, и паравертебральное пространство). Эта опухоль проявляется болями в груди, нарушениями дыхания, апноэ, ночной гиперпотливостью. Ее можно выявить с помощью рентгенографии;
Периферическая шваннома. Эта опухоль растет медленно и имеет поверхностный характер. Эта опухоль округлой формы и небольшого размера, растет по ходу волокна нерва. Для такого вида опухолей свойственна болезненность и нарушения чувствительности, при дальнейшем ее развитии может наблюдаться мышечный парез, т.е. ослабление произвольных движений конечностей;
Невринома легкого. Обычно такая патология носит одиночный характер, но иногда может сопровождаться системной патологией (синдром Реклингхаузена). Опухоль может располагаться вне бронхов, так и располагаться эндобронхиально. Часто такие опухоли растут скрыто, могут вызывать редкие симптомы вроде одышки и кашля, небольшой гипертермии и слабой болезненностью в области поражения. При внутрибронхиальном расположении опухолевый процесс может сопровождаться признаками вторичного воспалительного процесса и другими;
Шейная невринома. Этот вид заболевания характерен для пациентов зрелого возраста и может проявляться гиперчувствительностью, пульсацией и болезненности при прикосновении. Если такая опухоль проникает в сплетение плеча, то может возникнуть стреляющая боль, также возможен паралич языка, гортани и т.д.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.



Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
Читайте также:


