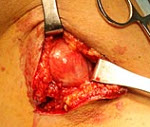
Невринома тройничного нерва на мрт
Невринома – это доброкачественная опухоль с пролиферацией шванновских клеток нервной оболочки. Прогрессирование медленное. Клинические симптомы локальные и общемозговые, обусловленные компрессией анатомических структур.
Зрительный нерв (V пара) – самый крупный, поэтому новообразование часто сопровождается сдавлением близлежащих анатомических структур. Повреждение двигательных или чувствительных волокон определяет nervus trigeminus симптомы.

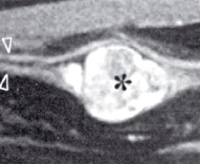
МРТ шванномы VIII черепного нерва
Причины возникновения невриномы тройничного нерва
Этиология новообразование не установлена. Множественная пролиферация шванновских клеток напоминает морфологию образования доброкачественной опухоли, возникающей под действием провоцирующих факторов:
- Наследственной предрасположенности к дополнительным образованиям;
- Влияние химических веществ, фармакологических препаратов;
- Воздействие ионизирующей радиации;
- Нейрофиброматоз у родителей;
- Другие опухоли с компрессией тройничного нерва.
Генетическое консультирование при наличии у матери или отца нейрофиброматоза проводится с целью определения аномалий 22 хромосомы. Патология характеризуется формированием нейрофибром, приводящих к нарушению функции зрительного волокна, неврита.
Вторичные причины возникновения шванном:
- Новообразования вблизи оптического перекреста мозга;
- Расслоение артерий мозга (аневризма);
- Постоянные травмы лица;
- Множественные склеротические процессы с разрушение оболочки нерва;
- Демиелинизирующие процессы, рассеянный склероз;
- Воспаление придаточных пазух носа (фронтит, синусит);
- Языкоглоточный неврит.
Описанные нозологические формы выявляет МРТ – безвредный метод диагностики мягких тканей головного мозга.
Симптомы поражения тройничного нерва
Клинические проявления нейроваскулярного конфликта тройничного нерва разделяются на общие и специфические. Первая категория включает другие нозологические формы, приводящие к пролиферации миелиновой оболочки нервного волокна.
Невриномы слухового нерва крупных размеров нередко сопровождается вторичными проявлениями. Близко расположены лицевые волокна, проходящие рядом. Крупное образование вестибулярной области приводит к компрессии с развитием специфических симптомов:
- Спазм мышц лица из-за пареза ветвей;
- Боли при жевании;
- Потеря вкуса дистальной части языка;
- Нарушение слюноотделения пораженной стороны.
Длительный лицевой неврит приводит к раздражению тройничного нерва. Симптомы сопутствующего повреждения nervus trigeminus:
- Снижение чувствительности носовой полости;
- Потеря роговичного рефлекса;
- Атрофия жевательной мускулатуры;
- Двигательные расстройства;
- Нарушение открытия рта;
- Изменение кожной чувствительности.
Синдром массового воспаления черепных нервов сопровождается присоединением симптоматики нарушений со стороны языкоглоточного и отводящего нервов:
- Отсутствие вкуса;
- Парез языка;
- Недоведение радужки;
- Периодическая диплопия
Патология блуждающего нерва характеризуется парезом голосовых связок, афонией, расстройством глотания.
Клинические симптомы невриномы отличаются по стадиям. Признаки помогают неврологам предположить размеры образования.
Основные проявления тройничной шванномы:
- Узел до двух сантиметров приводит к проявлениям тройничной дисфункции – первая стадия;
- Утрата слуха, снижение вкусовой чувствительности – особенности проявлений новообразований размерами два-четыре сантиметра – вторая стадия;
- Выраженные внутричерепные симптомы, гипертензия, мозжечковые расстройства встречаются при образованиях размерам более четырех сантиметров – третья стадия.
Квалифицированный специалист после обнаружения любого симптома назначает МРТ. Обследование обладает высоким разрешением, верифицирует повреждение мягких тканей, что позволяет обнаружить патологию нервного волокна, церебральной паренхимы.
Симптоматика распространенных проявлений специфична:
- Гипестезия лица, чувство ползания мурашек – расстройства чувствительности;
- Невралгия пораженной стороны;
- Слабость жевательной мускулатуры;
- Обонятельный, вкусовой галлюциноз;
- Болевой синдром со стороны повреждения.
Аномальные вкусовые ощущения, обонятельные галлюцинации – крайняя степень невриномы тройничного нерва. Снижение веса человека обусловлено не нарушением аппетита, а аномальным вкусом, приводящим к отвращению к еде.
По клиническому течению выделяют две формы:
- Типичная;
- Атипичная.
Первый тип сопровождается резким возникновением симптоматики. У пациента возникают резкие ощущения болевого синдрома лица. Через некоторое время клиническая картина исчезает. Повторный приступ появляется спустя некоторое время.
Для нетипичной формы характерна обширная симптоматика без периодов затихания.
Принципы диагностики невриномы тройничного нерва
Ранняя диагностика позволит определить небольшое образование. Верификация помогает определить тактику лечения, исключить возникновения опасных осложнений.

Анатомия тройничного нерва
МРТ нервов – информативный способ обнаружения неврином. Обследование верифицирует узлы диаметром меньше 10 мм. Дополнительное внутривенное контрастирование позволяет выявить нейровазальный конфликт тройничного нерва, определить место локализации артерии, аномалии мостомозжечкового угла, ствола.
Методом выбора диагностики неврином пятой пары черепных нервов является МР-ангиография с гадодиамидом. Процедура верифицирует новообразования размерам до пяти миллиметров.
КТ с йодгексолом также обнаруживает шванномы, но размерами свыше 1,5 см. Исследование назначается для исключения причин компрессии тройничного нерва – гидроцефалия, компрессия цистерн.
Изучение вестибулярной функциональности проводится клиническими способами по специальным таблицам. Методикой владеют невропатологи.
Рациональное сочетание диагностических методик позволяет верифицировать новообразование своевременно, но МРТ – это самый достоверный способ ранней верификации неврином.
— Марина Борисовна, что такое невралгия тройничного нерва?
— Это хроническая патология тройничного нерва – самого крупного из двенадцати пар черепных нервов. У тройничного нерва три ветви. Чаще всего поражение локализуется в нижней части лица.
— Каковы причины появления невралгии тройничного нерва?
— Различают классическую и симптоматическую форму болезни. При классической невралгии тройничного нерва поражение спровоцировано вазоневральным конфликтом – компрессией (сдавливанием) нерва кровеносным сосудом. Это может происходить из-за аномального строения сосудов или появления опухолей, кист, оттесняющих сосуд к тройничному нерву.
Симптоматическая невралгия становится следствием других болезней, воздействующих на тройничный нерв. Она может быть посттравматической (так, иногда невралгия тройничного нерва появляется после удаления зуба). Также к болезни часто приводят опухоли (например, невринома), туннельная компрессия, рассеянный склероз, вирусные заболевания. Невралгия тройничного нерва может появиться и при опухолевых или воспалительных процессах в подчелюстных лимфоузлах.
— Какими симптомами проявляется невралгия тройничного нерва?
— По характеру течения болезнь делят на две разновидности: типичную (тип 1) и атипичную (тип 2). Для первого типа характерны приступы резкой боли в зоне иннервации поражённой ветви тройничного нерва (чаще всего это вторая или третья ветвь). Продолжительность таких приступов от нескольких секунд до двух минут. Приступ может быть спровоцирован воздействием триггеров: холода, прикосновений и т. п.
Второй тип проявляется постоянными болями меньшей интенсивности в той же зоне.
— Могут ли такие симптомы быть характерны для другой болезни, с чем надо дифференцировать невралгию тройничного нерва?
— Да, подобные боли могут возникать и в иных случаях. Их следует дифференцировать с заболеваниями ЛОР-органов, дисфункцией височно-нижнечелюстного сустава, стоматологическими патологиями.
— Как проводится диагностика невралгии тройничного нерва?
— При симптомах невралгии тройничного нерва врач направляет пациента на КТ и МРТ (стандартную или 3D) головного мозга и тканей головы. МРТ позволяет диагностировать демиелинизирующий процесс (рассеянный склероз), исключить патологии мозга. На КТ хорошо видна костная структура. Чтобы выявить сосудистую компрессию, требуется ангиография с контрастированием. Может понадобиться спиральная КТ.
Читайте материалы по теме:
— Какой врач лечит от невралгии тройничного нерва?
— В первую очередь это задача невролога. Но поскольку к невралгии тройничного нерва приводят разные факторы, может потребоваться сотрудничество со стоматологами, отоларингологами, иногда нужна помощь нейрохирурга.
— Какие методы лечения невралгии тройничного нерва применяются в современной медицине?
— Сначала используется консервативное лечение: лекарственные препараты и физиотерапия. Этого достаточно в 90 % случаев. Основу терапии составляют противоэпилептические средства. Препаратом первой линии выбора является карбамазепин. Если он недостаточно эффективен или даёт побочные эффекты, его заменяют на препараты второй линии выбора. Врач должен тщательно следить за состоянием пациента, быть готовым поменять назначения при появлении побочных эффектов. Дополнительно могут применяться миорелаксанты и антидепрессанты. Из физиотерапевтических средств эффективны соллюкс, УФ-лучи, электрогрелка.
Если консервативная терапия не приносит должного эффекта, прибегают к микрохирургии. При вазоневральном конфликте проводится васкулярная декомпрессия, в процессе которой устраняется давление сосуда на ветвь тройничного нерва. В других случаях возможно радиохирургическое воздействие на ганглии.
— Опасно ли лечение невралгии тройничного нерва народными средствами?
— Я бы сказала, что да. Не зная, о каком именно методе идёт речь, сложно сказать, какой может быть степень вреда. Но в любом случае от невралгии тройничного нерва невозможно вылечиться без современных препаратов. Предпочитая народные методы, человек лишает себя возможности своевременно получить помощь, его состояние ухудшается. К тому же невралгия тройничного нерва может сопутствовать весьма опасным заболеваниям (например, невриноме). Но должное лечение не проводится, потому что человек не обращается к врачу.
Беседовала Дарья Ушкова
Записаться на приём к врачу-неврологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Слонова Марина Борисовна
Невринома (шваннома) – доброкачественная опухоль, которая развивается из шванновских клеток. Отличается медленным ростом, в редких случаях малигнизируется. Заболеванию более подвержены женщины – они болеют в 1,5-2 раза чаще мужчин. Новообразование может появиться в любом возрасте. Около 20% шванном – внечерепные, образующиеся на корешках спинномозговых нервов и на периферических нервах. В 8-9% случаев диагностируется внутричерепная шваннома.
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Шваннома черепно-мозговых нервов – это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев – односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва – звон и шум в ухе на стороне поражения;
- ухудшение слуха – постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) – головокружения, обмороки.
Последствия такой невриномы – нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы – это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем – двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Пластика нервов и сухожилий – самые сложные хирургические манипуляции. Хирург должен быть опытным, хорошо знакомым с мельчайшими особенностями анатомии и оперативны.
- Хирургия
- О центре
- Врачи
- Лицензии
- Операционный блок
- Стационар
- Отзывы
- Контакты
- Цены
- Наши ресурсы
- Многопрофильный центр СМ-Клиника
- Педиатрическое отделение
- Центр пластической хирургии
- Хирургическое отделение
- Центр вакансий
- СМ-Клиника г. Москва
- Версия для слабовидящих
- Общая информация
- О холдинге
- Юридическая информация
- Карта сайта
- Статьи
- Контакты
-
e-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Адреса в Санкт-Петербурге:
Дунайский пр., дом 47
пр. Ударников, дом 19 к.1
ул. Маршала Захарова, дом 20
Выборгское шоссе, дом 17 к.1
This site is protected by reCAPTCHA and the Google Privacy Policy and Terms of Service apply.
![]()
Невринома — это доброкачественное новообразование, возникающее из миелиновой оболочки нервного ствола. Становится причиной раздражения и дисфункции поражённого нерва, компрессии прилегающих тканей. Клинические проявления соответствуют расположению опухоли. Наиболее часто встречаются невриномы слухового нерва. Диагностика осуществляется комплексно по результатам неврологического осмотра, УЗИ, МРТ, КТ поражённой области, электронейромиографии, гистологического исследования. Лечение хирургическое, по показаниям проводится открытое или радиохирургическое удаление новообразования.
МКБ-10
![]()
![]()
- Причины невриномы
- Патогенез
- Симптомы невриномы
- Осложнения
- Диагностика
- Лечение невриномы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Невринома происходит из шванновских клеток оболочки нерва (неврилеммы). Термин введён в 1910 году, широко распространён в литературе по клинической неврологии. Однако с учетом гистологических характеристик более правильно называть данную неоплазию шванномой, неврилеммомой. Невринома может возникать у пациентов любой возрастной категории, чаще диагностируется у женщин. Среди церебральных опухолей составляет 8-10%, среди неоплазий спинного мозга — 20%, среди новообразований периферических нервов — 50%. Чаще всего поражаются преддверно-улитковый нерв и спинномозговые корешки, реже — другие черепные нервы (тройничный, лицевой, языкоглоточный, блуждающий), периферические нервные стволы конечностей, нервы глотки, желудка, кишечника.
![]()
Причины невриномы
Шваннома образуется вследствие чрезмерного размножения шванновских клеток в неврилемме. Причины процесса усиленного деления остаются неизвестными. Значимыми факторами считаются:
- ионизирующая радиация
- плохая экологическая обстановка
- воздействие канцерогенов, поступающих в организм с пищевыми продуктами, вдыхаемым воздухом.
Предполагают наследственную детерминированность развития неврином. Склонность к их образованию отмечается у пациентов с нейрофиброматозом. Возникновение неврином глотки обусловлено хроническим вредоносным воздействием различных химических агентов, пыли, частых и длительных воспалительных процессов при хроническом тонзиллите, фарингите, назофарингите.
Патогенез
Макроскопически невринома является заключённым в капсулу, отграниченным округлым образованием с бугристой поверхностью. На разрезе опухоль имеет светло-серый или буро-коричневый цвет, определяются многочисленные фиброзированные участки, заполненные бурой жидкостью кисты. По мере роста неоплазия начинает сдавливать нервные волокна и окружающие нерв ткани, что вызывает возникновение основных клинических проявлений – нарушения функции нерва и прилегающих к нему структур. Выраженность симптоматики определяется локализацией шванномы. При расположении в узких рамках мосто-мозжечкового угла, костно-мышечного канала симптомы появляются рано, даже при небольших размерах образования.
Микроскопически невринома представляет собой параллельные ряды клеток с палочкообразными ядрами, перемежающиеся с волокнистыми структурами. Периферические участки опухоли окружены сосудистой сетью, центральные бедны сосудами. Вследствие недостаточного кровоснабжения в центральных отделах происходят дистрофические изменения. В результате последних невринома претерпевает различные морфологические трансформации, соответственно которым выделяют три основных гистологических типа неоплазии: эпителиоидный, ангиоматозный, ксантоматозный. Клинического значения указанная классификация не имеет.
Симптомы невриномы
Шваннома отличается медленным развитием симптоматики, может долго оставаться незамеченной. Признаки неоплазии зависят от ее месторасположения, включают две основные составляющие – симптомы расстройства функции поражённого нерва и проявления, обусловленные компрессией близлежащих тканей. При невриноме слухового нерва отмечается прогрессирующее снижение слуха. Поскольку опухоль односторонняя, пациент не сразу замечает развитие тугоухости. При вовлечении вестибулярной порции появляются головокружения с тошнотой и рвотой, вестибулярная атаксия.
Невринома тройничного нерва манифестирует прозопалгией, гипестезией половины лица, иногда – вкусовыми галлюцинациями. Поражение лицевого нерва характеризуется слабостью мимической мускулатуры. В ряде случаев тригеминальная и фациальная симптоматика провоцируются компрессией корешков соответствующих черепных нервов увеличивающейся вестибуло-кохлеарной шванномой.
Невринома спинального корешка протекает с классическим корешковым синдромом: болью, расстройством чувствительности, мышечной гипотонией, слабостью, атрофией в зоне иннервации поражённого корешка. Невринома периферического нерва проявляется аналогичными нарушениями в иннервируемой области. Со временем в денервированных тканях развиваются трофические расстройства. Невринома глотки вызывает чувство дискомфорта, обуславливает дисфагию, затруднение носового дыхания.
Осложнения
Неуклонно увеличивающаяся невринома мосто-мозжечкового угла может приводить к полной потере слуха, стойкому гемипарезу лица, внутричерепной гипертензии, сдавлению стволовых структур с развитием бульбарного синдрома, включающего нарушения глотания, речи, появление двоения в глазах. Компрессия мозжечка обуславливает возникновение мозжечковой атаксии: шаткость ходьбы, дискоординацию, крупноразмашистые движения, скандированную речь, нистагм. Спинальная невринома осложняется сдавлением спинного мозга с развитием компрессионной миелопатии, проявляющейся сенсомоторными нарушениями ниже очага поражения, расстройствами тазовых функций. Осложнением шванномы ветвей блуждающего нерва является нейропатический парез гортани.
Диагностика
Клиническая картина невриномы во многом сходна с поражением нервного ствола воспалительной, компрессионной, дисметаболической этиологии. Клиническая симптоматика, осмотр невролога позволяют определить уровень поражения. Последующая инструментальная диагностика направлена на уточнение морфологического субстрата, явившегося причиной поражения нервного ствола. Перечень необходимых обследований определяется расположением неоплазии, включает:
- Церебральную нейровизуализацию. Применяется при новообразованиях черепных нервов. Контрастная КТ головного мозга способна выявить невриномы размером более 1 см. Церебральная МРТ обладает большей информативностью, лучше визуализирует состояние окружающих опухоль тканей.
- МРТ. Проводится изолированная МРТ поражённого отдела позвоночника. Исследование позволяет обнаружить невриномы спинномозговых корешков, определить степень спинальной компрессии.
- Аудиометрия. Наряду с консультацией оториноларинголога и сурдолога, аудиометрия показана пациентам с понижением слуха. Обследование проводится для оценки степени тугоухости, исключения прочих возможных причин ухудшения слуха.
- КТ или МРТ гортани и глотки. Назначается при подозрении на невриному глотки. Выполняется после фарингоскопии для уточнения диагноза, локализации и размеров неоплазии.
- Сонография. УЗИ периферических нервов целесообразно при поражении нервных стволов конечностей. Дает возможность определить наличие локального утолщения неврилеммы. Более точно визуализировать образование помогает местная МРТ мягких тканей конечности.
- Электронейромиография. ЭНМГ необходима для анализа функционального состояния поражённого шванномой нервного ствола. В послеоперационном периоде применяется для контроля восстановления.
- Гистологическое исследование. Указанные выше обследования позволяют определить наличие опухолевого образования, предположить его доброкачественный характер. Точная верификация неоплазии возможна лишь по результатам исследования строения её тканей. Как правило, биопсия не назначается, проводится гистология операционного материала.
Дифференциальная диагностика шванном производится с другими опухолевыми образованиями. Невринома мосто-мозжечковой локализации требует дифференцировки от менингиомы, астроцитомы, опухоли мозжечка, спинальная шваннома — от иных экстрамедуллярных опухолей. Невриномы периферических нервов дифференцируют от компрессионно-ишемической, воспалительной невропатии.
![]()
Лечение невриномы
Единственным эффективным способом лечения шванном является их удаление. Выбор лечебной тактики осуществляется нейрохирургом, зависит от локализации неоплазии, возраста и состояния здоровья пациента. Применяются две основные методики:
- Хирургическое иссечение. Требует высвобождения нервных волокон от опухолевых тканей, что сопряжено с высоким риском травмирования, вероятностью сохранения отдельных опухолевых частиц, которые в последующем могут стать причиной рецидива. Для снижения риска указанных осложнений используется микрохирургическая техника. При интракраниальной локализации операция проводится путём трепанации черепа, при спинальной — с ламинэктомией.
- Радиохирургическое удаление. Выполняется при внутричерепной и спинальной локализации шванномы. Направленное лучевое воздействие вызывает гибель части опухолевых клеток, оставшиеся клетки утрачивают способность к размножению. Радикальная радиохирургическая операция возможна при размере неоплазии менее 30 мм, в остальных случаях радиохирургический метод применяется в качестве паллиативного лечения с целью уменьшения размеров новообразования у больных, имеющих противопоказания к открытой операции.
Прогноз и профилактика
Исход заболевания зависит от расположения опухоли, своевременности диагностики и лечения. В большинстве случаев радикальное удаление обеспечивает благоприятный результат. В отдельных случаях наблюдается рецидив новообразования. Отсутствие лечения приводит к необратимой потере функции поражённого нервного ствола, возникновению осложнений. Специфическая профилактика не разработана, общие профилактические меры сводятся к предупреждению воздействия онкогенных факторов, повышению противоопухолевого иммунитета.
Описание заболевания
![]()
Невринома представляет собой патологическое образование доброкачественной природы, развивающееся из миелиновой ткани нервного канала. Последствиями разрастания аномальных волокон становится систематическое раздражение нерва, потеря его функциональности, сдавливание прилегающих областей. Заболевание хорошо изучено, описание и термин введены в первом десятилетии 20 века. Новообразование может возникнуть в любой из зон НС: церебральной, спинной, периферической. Представительницы женского пола более подвержены данной аномалии. Самой распространенной областью развития невриномы являются периферические участки, особенно слуховой нерв и спинномозговые корешки. Далее по распространенности выступают:- черепные нейронные каналы;
- нервные пути, расположенные в конечностях;
- глотка;
- ЖКТ.
Причины развития невриномы
Данное заболевание в медицинской литературе часто называют шванномой. Это связано с тем, что аномальное образование разрастается именно из шванновских клеток оболочки. Ученые до сих пор не выделили главную первопричину патологического деления клеток. Провоцирующими факторами выступают:
- воздействие радиоактивного фона;
- низкий эко-уровень области проживания;
- систематическая атака на организм канцерогенных пищевых веществ;
- плохое качество воздуха;
- наследственная предрасположенность;
- частые, длительные воспалительные процессы, инфекции.
Визуально новообразование представляет собой опухолевый объект, заключенный в ограничивающую его оболочку с неровной, бугристой поверхностью. Внутренняя часть представляет собой серую или коричневую массу клеток с капсулообразными вкраплениями, наполненными жидкостной субстанцией. Химический состав идентичен внутри-кистозной жидкости. Вследствие неограниченного деления шванном происходит постоянный рост объекта, что приводит к сдавливанию смежных тканей, атрофии нерва. Чем более ограничено пространство, в котором зародилась невринома, тем сильнее выражены признаки недуга. Сосудистая сеть окружает только внешнюю часть опухоли, внутренняя область питается слабо, что приводит к дистрофии этого участка.
Симптоматика патологии
![]()
В зависимости от местоположения опухолевого объекта появляются специфические симптомы поражения того или иного нерва. Развитие образования происходит медленными темпами, симптоматика может не проявляться длительный промежуток времени. Основными критериями подозрений на данный вид заболевания является расстройство нервной функциональности на одном из участков тела и изменения, происходящие при давлении опухоли на соседние участки.Явные признаки шванномы в следующих отделах нервной системы:
- Слуховой нерв. Постепенное снижение звуковосприятия на пораженной стороне. Так как меняется функциональность только одного уха, больной не сразу может заметить развитие глухоты.
- Вестибулярный аппарат. Частичная потеря координации, головокружения, приступы тошноты и рвотные позывы, не связанные с приемами пищи.
- Тройничный нерв. Потеря чувствительности кожных покровов на одной из сторон лица, изменение вкусового восприятия, ослабленность мимических мышц.
- Спинальный корешок. Болезненность, онемение на пораженном участке, атрофия мускулов спины, слабость в руках и ногах.
- Нервы глотки. Дискомфорт, ощущение постороннего предмета в горле, трудности с носовым дыханием.
При затяжном росте опухоли способны развиться такие осложнения, как полная потеря слуха, дегенерация лицевой мускулатуры, рост внутричерепного давления, нарушение глотания, трудности рече-воспроизведения, нарушение зрительной функции, неконтролируемые размашистые движения, потеря координации, шаткость при движениях, потеря чувствительности в пояснице и ногах, недержание.
Методы диагностирования
Картина болезни имеет множественные сходства с широким кругом патологий, приводящих к поражению нервного ствола. Причинами таких поражений выступают воспалительные процессы, передавливание, спутанность нервных путей, нарушение метаболизма. Дифференцировать аномалию может опытный невролог, который первоначально определяет степень происходящего поражения. Далее назначаются инструментальные исследования, призванные распознать причину недуга. Основными способами выступают:
![]()
- Компьютерная томограмма мозга головы. Чаще всего данная диагностика производится с применением контрастирующего вещества. Усиливающее окрашивание позволяет увидеть на снимках опухоли, превышающие размерные показатели в один сантиметр.
- Магнитно-резонансное сканирование. Обследование внутричерепной области позволяет оценить состояние не только новообразования, но и совмещенных с ним окружающих тканей. При поражениях участков спины производится прицельная томография корешков. На снимках МРТ хорошо различим уровень сдавливания аномальной зоны.
- Аудиометрия. Позволяет не только определить степень тугоухости, но и исключить иные источники ее развития.
- Томографический скрининг гортани. Применяется в качестве уточняющей методики для определения размеров и локализации объекта.
- Ультразвуковое обследование мягких тканей конечностей. Хорошо визуализирует утолщения оболочки нейронного столба.
- Электронейромиография. Помогает оценить функциональность нерва. Часто применяется после инструментального вмешательства для мониторинга восстановления.
- Гистология. Проводится после инструментального изъятия опухоли в целях изучения ее структуры и доброкачественности.
Как бороться с болезнью?
Невринома не подвержена терапевтическому воздействию. Единственным эффективным методом ее устранения является хирургическое удаление. Разработкой тактических медицинских манипуляций занимается нейрохирург. В расчет берется не только труднодоступность объекта, но и основные показатели здоровья человека, его возрастная категория.
Главными методами хирургических манипуляций выступают:
![]()
- Инструментальное иссечение. Производится ручное отделение аномальных тканей от структуры нерва. Данная тактика сопряжена с большим риском нанесения критической травмы. При этом на участке может сохраниться часть невриномы, которая далее способна привести к возобновлению процесса. Значительно снизить описанные риски помогает микрохирургическая манипуляция.
- Радиохирургическая методика. Применяется в случае мозгового и спинного расположения новообразования. Прицельное ионизирующее воздействие приводит к полному отмиранию патогенных клеток, а оставшиеся из них теряют способность к дальнейшему делению. Указанный вид вмешательства показан только при небольших размерах шванномы (до 30 мм). При объемных опухолях радиохирургический метод способен помочь в контроле размеров. Новообразование уменьшается, но не удаляется полностью. Показанием к такой операции является невозможность радикального хирургического вмешательства с открытием тканей.
Прогноз и профилактические меры
Положительность прогноза во многом зависит от доступности, местоположения невриномы, от своевременности выявления и качества лечения. Большой процент прооперированных пациентов полностью избавляются от недуга. В небольшом количестве случаев наблюдаются рецидивы. Если не заниматься лечением опухоли, велик риск полного утрачивания функциональности пораженного нерва.
Специфических профилактических рекомендаций в медицинской сфере не существует. Специалисты рекомендуют придерживаться общих советов, предупреждающих онкологические болезни.
1. Магнитно-резонансная томография в нейрохирургии/ Коновалов А.Н., Корниенко В.Н., Пронин И.Н. – 1997.
2. Патологическая анатомия: учебник/ Струков А.И., Серов В.В. – 2010.
3. Невриномы нервных стволов конечностей: клиника, диагностика и лечение/ Цымбалюк В.И., Третяк И.Б., Тончев М.Д.// Украинский нейрохирургический журнал. – 2008.
Читайте также: