Неврологические боли в тазобедренном суставе

Тазобедренный сустав – большое костное сочленение, которое скрепляет бедренную и тазовую кости, дает конечности возможность сгибаться, разгибаться, отводиться. Боль в тазобедренном суставе – симптом множества воспалительных, инфекционных, дегенеративных и иных болезней. Причины боли в бедре сильно разнятся, поэтому без тщательной диагностики не обойтись.
Причины боли в тазобедренном суставе
Боль в суставе в зоне бедра бывает неодинаковой – острой и регулярной, постоянной и периодической. Наиболее часто неприятные ощущения встречаются у людей старше 50 лет, хотя они могут отмечаться даже у детей. Причины боли в тазобедренном суставе сильно разнятся. Чаще всего встречается коксартроз – дегенеративное заболевание с износом суставных хрящей, при котором кости начинают сближаться друг с другом и деформироваться. 
Боль в правом и левом тазобедренном суставе может иметь и иные причины:
- травмы – переломы, трещины, вывихи;
- поражение соединительной ткани и аутоиммунные патологии;
- остеохондропатии;
- нарушения развития скелета;
- воспаления.
Иногда причиной довольно сильных болей становится поражение иных отделов организма (например, позвоночника, крестца, кишечника). В этом случае лечение должно затрагивать основную проблему, только тогда тазобедренный сустав перестанет беспокоить человека.
Автомобильная авария бывает причиной чрезвертельного перелома кости бедра. Появляется резкая боль в тазобедренном суставе, поскольку происходит защемление нервов.
Также болевые ощущения справа или слева появляются на фоне:
- ушиба сочленения костей при падении, прямом ударе;
- травматического вывиха бедра;
- врожденного вывиха бедра.
Спровоцировать врожденный вывих могут родовые травмы, деформации костей при внутриутробном развитии. Без лечения ножки ребенка в будущем могут иметь разную длину, рано развивается коксартроз.
Если симптомы повторяются, либо боли в суставе бедра становятся хроническими, причиной их нередко являются системные патологии или непосредственно болезни тазобедренного сустава.

Кроме коксартроза, болит тазобедренный сустав по таким причинам:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Гнойный артрит. Возникает из-за заражения области бедра гноеродными бактериями. Любое движение из-за острой боли становится невозможным, пораженная зона краснеет, отекает.
- Асептический некроз головки бедра. Причина – нарушение кровообращения в области тазобедренного сустава. Болезнь встречается, преимущественно, в молодом возрасте. Без лечения есть риск атрофии мышц, сухожилий, человек становится инвалидом.
- Оссифицирующий миозит. Исходит из воспаления мышц и соединительной ткани, связан с наследственностью или возникает после травмы.
- Болезнь Бехтерева (анкилозирующий спондилоартрит). Вызывает воспалительное поражение костного сочленения, приводит к ограничению подвижности из-за заращения суставной полости.
- Рассекающий остеохондрит бедра. Хрящ тазобедренного сустава расслаивается, часто развивается некроз тканей.
- Бурсит и синовит. В этом случае сильные боли в зоне тазобедренного сустава связаны с воспалением синовиальной сумки или капсулы.
Почему болят тазобедренные суставы с одной или двух сторон, какие еще предпосылки бывают?
Причиной могут быть такие болезни:
- синдром Рейтера;
- ревматоидный артрит;
- поражение позвоночника с корешковым синдромом;
- деформации стоп, голеней, коленей;
- энтезопатия.
У беременных причиной болей в суставе справа или слева нередко становится симфизит – воспаление лонного симфиза при расхождении лобковых костей. В редких случаях спровоцировать симптомы у людей могут опухоли, подагра тазобедренного сустава.
Симптомы патологий
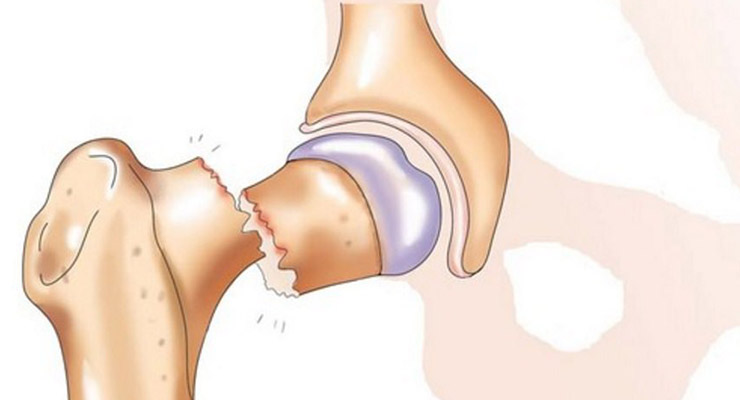
Признаки заболеваний, как и порядок лечения, сильно разнятся. Боли в области тазобедренного сустава после серьезной травмы сильные, резкие, локализуются в зоне бедра . Ткани вокруг отекают, наблюдается хромота. Последняя при небольшом ушибе быстро проходит. Если имеет место вывих, перелом, движения ноги ограничены или невозможны.
При переломе шейки бедра симптомы такие:
- усиление боли при движении;
- иррадиация ощущений во внутреннюю поверхность ноги;
- отек, появление синяка;
- хромота;
- щелканье сустава;
- онемение мышц.
При воспалении бурсы, синовиальной оболочки боль сопровождается жжением, усиливается при ходьбе. При остеохондрозе появляются покалывание, мурашки в тазобедренном суставе. Коксартроз сопровождается ноющей болью, которая сильнее утром и проходит в течение дня. При ревматоидном артрите болит тазобедренный сустав прострелами, внутри него повышается температура, появляется скованность мышц.
Жжение, тянущая боль могут быть признаками болезни Бехтерева, причем ощущения отдают в таз, крестец, ночью становятся сильнее. Ноет область тазобедренного сустава при хронических воспалительных заболеваниях – артритах, подагре (вне обострения).
Диагностика заболеваний
Лечение при любых указанных симптомах надо начинать незамедлительно после установления диагноза ортопедом, хирургом, травматологом. Предположить поражение левого или правого тазобедренного сустава врач сможет уже на первоначальном осмотре. Во время пассивных сгибаний и разгибаний появляется болевой синдром, жжение, движения ограничиваются, особенно сложны отведения в стороны.
Бедренный сустав находится довольно глубоко, поэтому основными методами диагностики становятся инструментальные обследования:
- КТ;
- МРТ;
- рентгенография.
В ряде случаев приходится осуществлять дополнительные меры диагностики. Так, при инфекционных и гнойных процессах назначают бак исследование синовиальной жидкости. При подозрении на злокачественные опухоли выполняется биопсия. При поражении сосудов области тазобедренного сустава потребуется УЗИ с допплерографией. Перед проведением лечения боли в тазобедренном суставе обязательно проводят анализ на ревматоидный фактор, чтобы исключить ревматизм.
Лечение боли в тазобедренном суставе при травмах и инфекциях
У грудничков выполняют лечение врожденного вывиха тазобедренного сустава. Для этого используют подушку Фрейка, распорки – специальные ортопедические приспособления, помогающие удержать ножки в правильном положении. Длительность лечения может составить 6-8 месяцев, если оно не помогает, придется выполнять оперативное вправление кости.
При переломе шейки бедра показано оперативное лечение, поскольку консервативные меры чаще всего не помогают. Устанавливают штифты, винты или осуществляют эндопротезирование. Лишь при наличии противопоказаний накладывают повязки на ногу от пояса до пятки. К сожалению, в пожилом возрасте это редко приводит к срастанию кости бедра, и больной не может ходить и даже нормально сидеть.
Что делать, если сильно болит область тазобедренного сустава по причине инфекционного воспаления? В этом случае выполняется лечение антибиотиками. Препараты ставят в уколах, вводят капельно или непосредственно в полость тазобедренного сустава. Также лечение предполагает ограничение подвижности ноги, чтобы выздоровление шло быстрее. Для снятия симптомов вводят анальгетики, анестетики в сустав. При гнойном артрите производят операцию для удаления абсцессов и промывания суставной полости антибиотиками.

Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Медикаментозные меры
Выбор методов медикаментозного лечения проводится только врачом в зависимости от вида заболевания. Ноющая боль обычно хорошо купируется приемом анальгетиков – Ревалгина, Спазгана, хотя нередко ощущения быстро возвращаются. Если болит нога резко, сильно, в область тазобедренного сустава придется вводить блокады с анестетиками. Лечение хронических патологий бедра нужно осуществлять регулярными курсами нестероидных противовоспалительных средств – только они уберут повторяющиеся симптомы, хотя не повлияют на течение самой болезни. При коксартрозе обычно вводят гормональные лекарства (Кеналог, Дипроспан), которые надолго купируют воспаление и болевой синдром.
Лечение болезней тазобедренного сустава можно проводить и такими средствами:
- Миорелаксанты (Сирдалуд, Мидокалм). Используются для уменьшения мышечного спазма, который усиливает болевые ощущения.
- Диуретики (Лазикс, Фуросемид). Помогают снять сильный отек, охватывающий мягкие ткани.
- Витаминные препараты. Улучшают питание тазобедренного сустава, ускоряют биохимические реакции.
- Хондропротекторы (Артра, Дона, Структум). Восполняют дефицит хондроитина, глюкозамина, помогают восстановить поврежденные хрящи.
Если у ребенка регулярно болит тазобедренный сустав, при этом подтвержден диагноз асептического некроза, основу лечения составляет прием и уколы сосудистых препаратов. Лекарства усиливают микроциркуляцию крови, обмен веществ и помогают тканям регенерировать. 
Ортопедические приспособления и физиотерапия
Лечение при заболеваниях тазобедренного сустава включает применение ортопедических изделий. Чаще всего они используются после травм, когда нужна полная или частичная иммобилизация на несколько недель или даже месяцев. Так, при переломах используют ортез жесткой фиксации, который, в отличие от гипса, не вызывает раздражения и аллергии.
Если человеку придется длительно лежать, ему обязательно нужен противопролежневый матрас. При реабилитации после травмы используют ходунки, трости, костыли для опоры. При симфизите беременным рекомендуется ношение тазового корсета с жесткими ребрами. Не менее важно во время лечения и для профилактики носить ортопедическую обувь, разгружающую стопу.
Физиотерапия тоже показана для улучшения состояния тазобедренного сустава. Такое лечение устраняет симптомы, обезболивает, оптимизирует кровообращение. При курсовой терапии уменьшается воспаление, уходят отеки, запускается процесс восстановления тканей. Лучше всего зарекомендовала себя лазерная терапия – лучи лазера прогревают ткани в толщину до 10 см, быстро убирают боль, купируют воспаление.
Прочими применяемыми методиками физиотерапии являются:
- электрофорез;
- дарсонваль;
- магнитотерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- микротоки;
- скипидарные ванны.
Также рекомендуется регулярно в домашних условиях применять аппликатор Кузнецова – он усиливает кровообращение и помогает снизить боль. В острой стадии болезни его используют по 5 минут до 5 раз/сутки, в хронической увеличивают время до 20 минут трижды/сутки.

Народное лечение боли в тазобедренном суставе
Чем лечить заболевания тазобедренного сустава, может ответить и народная медицина. Нетрадиционное лечение нужно обязательно сочетать с консервативным, в противном случае оно не принесет должного эффекта. Наружные методы менее действенны, ведь расположение этого сочленения костей очень глубокое. Из внешних мер можно применять воздействие массажем.
Лечение производится так:
- смешать поровну мяту, шишки хмеля, зверобой;
- залить ложку сбора 100 мл растопленного на водяной бане вазелина;
- настоять в теплом месте 2 дня;
- еще раз прогреть массу, процедить;
- применять для аккуратного втирания массажными движениями.
В лечении тазобедренного сустава можно применять ванны – они быстро избавляют от боли. В теплую воду вливают отвар мяты, хвои (50 г сырья на литр воды), принимают ванну в течение 15 минут, повторяют процедуры через день, делают 10 сеансов. Также нужно принимать внутрь следующие средства от боли:
Прочие виды лечения
При поражении тазобедренного сустава показана лечебная гимнастика. Сочленение костей обязательно должно двигаться, тогда в нем будет вырабатываться больший объем внутрисуставной жидкости. В итоге качество питания и скорость восстановления тканей возрастет. Комплекс упражнений подбирается индивидуально, при разных болезнях он неодинаков (согласно допустимой нагрузке). Вначале число повторов небольшое, после оно возрастает. Нельзя совершать резкие движения – они могут спровоцировать новый приступ боли.

В ряде случаев требуется оперативное лечение тазобедренного сустава. Оно показано при травмах, запущенных формах коксартроза, ревматоидного артрита, которые вызывают сильную деформацию костей. Также оперируют конечность при появлении абсцессов (гнойников) в полости сустава или в мягких тканях.
Самые популярные виды операций таковы:
- эндопротезирование;
- установка штифтов;
- артроскопия;
- остеотомия;
- остеосинтез.
Профилактика болезней сустава
Боль в тазобедренном суставе можно предотвратить, если вовремя проводить меры профилактики его заболеваний. Нужно избегать серьезных нагрузок на бедренную кость и сочленение, беречься от ударов, падений, не поднимать тяжести. Уже в начальной стадии надо проводить лечение любых воспалительных болезней в организме, а также держать под контролем сосудистые проблемы.
Укрепить тазобедренный сустав поможет гимнастика, ЛФК, йога, плавание. Важно поддерживать нормальный вес, чтобы не перегружать шейку бедра и весь бедренный сустав. Для снижения массы тела применяют диету с отказом от жирной, сладкой, мучной пищи, копченостей и пересоленных продуктов. Также полезно для тазобедренного сустава носить профилактические бандажи, удобную обувь и стельки. При появлении первых же неприятных симптомов надо сразу обращаться к врачу и своевременно проводить лечение – это поможет избежать операции.
Причины, симптомы и лечение воспаления тазобедренного сустава
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Воспаление тазобедренного сустава – это распространенная болезнь, которая неблагоприятно сказывается на опорно-двигательной системе в целом, зачастую наблюдается у людей старшего поколения, хотя в последнее время все чаще диагностируется у пациентов более младшего возраста и даже у детей.
Патология лечится консервативными методами, но может потребоваться и хирургическое вмешательство.
Развитие воспалительного процесса в суставах может быть связано со следующими факторами:
- ранее перенесенные инфекционные заболевания или носящие хронический характер;
- аллергическая реакция;
- расстройство системы питания;
- нарушение обменных процессов;
- травмирование.
Воспаление тазобедренных суставов может быть спровоцировано множеством заболеваний:
- Артрит ТЗБ – распространенное заболевание. В группу риска входит старшее поколение, зачастую
![]()
патология наблюдается у людей после 60. В процессе течения симптоматика может отмечаться в паховой области и ниже, вплоть до колена. Передвижение обычно дается с трудом, особенно во время подъема из сидячего положения, при этом отмечается резкая боль. - Коксартроз — распространенное заболевание среди людей, которые находятся в возрастной категории от 45 до 60 лет. Нередко выявить на раннем этапе болезнь можно только в медицинских условиях, так как она имеет особенность протекать скрыто.
- Бурсит вертельной сумки – патология, при которой в наружном отделе появляется дискомфорт (болевой синдром). Лежание на пораженном боку невозможно, в данном случае симптоматика обостряется. Болезнь всегда сопровождается развитием воспалительного процесса в ТЗБ.
- Тендиноз – патология, поражающая сухожилия. Считается заболеванием спортсменов и людей, имеющих дело с сильными физическими нагрузками. Развитие болезни проявляется воспалением и болью, которая может отсутствовать в состоянии покоя.
- Инфекционный артрит сопровождается лихорадкой, припухлостью и болью. Симптоматика обостряется, если заболевание спровоцировало другие патологии и параллельно развивается вирусный грипп, стафилококк и прочее.
- Туберкулезный артрит сопровождается воспалением, болезненностью и ограничением подвижности пораженного сустава. Симптом может распространяться и на близлежащие области, вплоть до колена. Кроме того, пораженная область нередко опухает.
- Также, довольно распространенной причиной воспаления бедренного сустава являются наследственные заболевания, среди которых синдром Легга Кальве Пертеса. Склонность к болезни имеют маленькие мальчики. Чаще всего основной симптом – воспалительный процесс и болезненный синдром, который появляется лишь с одной стороны тела, при тяжелой форме он может появляться одновременно с двух сторон, что бывает довольно редко.

Помимо вышеперечисленных заболеваний, воспаление тазобедренного сустава может быть связано и с другими патологиями.
Довольно распространено появление воспаления вследствие новообразований в костной и мышечной ткани.
Интенсивность и тип болевых ощущений может различаться в зависимости от характера опухоли.
- болезненный синдром разной степени тяжести, во время движения или вечернее время болезненность уменьшается, после физических нагрузок боль усиливается;
- повышенная температура;
- отек в области пораженного сустава;
- краснота и припухлость тазобедренного сустава;
- по утрам наблюдается суставная скованность;
- в области сухожилий присутствует боль и ломота.
Несмотря на то, что воспаление тазобедренного сустава считается проблемой взрослых людей, все чаще нарушение отмечается и у детей. Провоцирующими причинами могут являться следующие факторы:
- вирусные или воспалительные заболевания;
- травмирование сухожилий;
- переохлаждение;
- чрезмерная нагрузка на область сухожилий и суставов (при поднятии тяжелых предметов и во время бега);
- также причиной выступают стрессовые ситуации.
Чаще всего причиной воспаления является туберкулезный коксит тазобедренного сустава. Локализация основного очага находится во внутренних органах, в частности в легких. Постепенно происходит распространение бактерий по всему телу с током крови. Зачастую патология провоцирует воспаление в головке или шейке бедра.
Из-за этих процессов сустав начинает разрушаться, а в его полостях накапливается гной, в дальнейшем вытекающий в натечные абсцессы или свищи.
Воспаление тазобедренного сустава у ребенка проявляется болезненными симптомами в виде:
- острой боли в области пораженного сустава;
- хромоты;
- может развиваться лимфоцитоз;
- повышается в крови уровень СОЭ;
- субфебрильная температура держится длительное время;
- отмечается продолжительная туберкулиновая проба.
Если в области тазобедренного сустава с левой или правой стороны отмечается болезненность, то требуется
обязательная консультация специалиста. Обратиться за помощью можно к неврологу, ревматологу, травматологу или физиотерапевту. В первую очередь специалист проводит оценку состояния и определяет причину, которая ответственна за появление синдрома.
Диагностика проводится в лежачем положении пациента путем пальпации нижних конечностей:
- если присутствует вывих или перелом, то отмечается неправильность положения конечностей вместо параллельности оси тела;
- на повреждение тазовой области укажет болевой синдром при движении.
Кроме того, диагностика в лежачем положении может выявлять пассивность движения в подвижном сочленении. При этом может проявляться напряжение мышц, щелчки и треск.
Специалисту нужно провести дифференциальную диагностику, так как причин для появления воспаления и болевого синдрома довольно много. Для того, чтобы их выявить, проводится лабораторно-инструментальные обследования: рентгенография, компьютерная томография, доплерография, ангиография и другие методики.
Иногда уместен общий, иммунологический, бактериологический и биохимический анализ крови.
Полное излечение от воспаления тазобедренного сустава невозможно, но можно снять боль во время обострения. Возникновение приступов контролируется при помощи диеты. Кроме того, требуется использование препаратов, которые тормозят образование мочевой кислоты. Требуются и противовоспалительные препараты.

В крайних случаях применяются хирургические методы лечения, если консервативная терапия не дает заметных результатов. Специалисты могут рекомендовать и методы из народной медицины, в частности мази, компрессы и ванночки на основе лекарственных трав.
Подбор методов лечения зависит от многочисленных факторов, — от степени выраженности симптомов, запущенности воспалительного процесса, причин вызвавших патологические процессы и других. Например, при подагре важна диета, реактивная форма артрита требует использования курса антибиотиков, при туберкулезной лучшим вариантом станет применение специализированных средств в диспансере.
Общие принципы консервативной терапии подразумевают следующие мероприятия:
- для ограничения подвижности сустава накладывается тугая повязка, в результате снижается нагрузка и уменьшается экссудация;
- используются нестероидные противовоспалительные препараты (инъекции и мази);
- применяются обезболивающие средства, незаменимыми они являются при острых формах артрита;
- обязательно назначаются хондропротекторы, они отвечают за поступление в организм структурных элементов для хряща, которые способствуют восстановлению сустава;
- назначаются миорелаксанты и мочегонные средства;
- в качестве средства терапии используется массаж, рекомендуется он при хронических воспалительных процессах, — с его помощью улучшается питание тканей, выводятся продукты патологического обмена и ускоряется регенерационный процесс;
- необходимы минимальные физические нагрузки;
- назначается физиотерапия;
- если в этом есть необходимость, то нужно использовать вспомогательные средства для облегчения передвижения;
- необходим контроль веса при помощи специальной диеты;
- употребление витаминных и минеральных комплексов, как в пище, так и в форме препаратов;
- применимо оперативное вмешательство, самым эффективным считается эндопротезирование.
Кроме этого, специалисты рекомендуют:
- снизить нагрузку на сустав;
- сбалансировать эмоциональное состояние;
- спать только на здоровой стороне.
Лечение в каждом случае подбирается индивидуально.
Если воспаление тазобедренного сустава спровоцировано артритом, то специалисты назначают нестероидные противовоспалительные средства. Если они являются малоэффективными, то используются глюкокортикоидные гормоны.
При остром гнойном заболевании, которое стало причиной воспаления, требуется хирургическое вмешательство. Проводится пункция, во время которой вводятся антисептики или антибиотики в суставную полость.
Если данный метод оказывается малоэффективным, то проводится проточное или длительное активное дренирование сустава.
В результате вовремя не остановленного воспалительного процесса могут отмечаться серьезные последствия.
Нарушение опорно-двигательной функции со временем принимает необратимую форму.
Предупредить заболевание могут следующие превентивные меры:
В целом, серьезный подход к здоровью в молодости поможет избежать многих проблем в старости.
Невралгия плечевого сустава – это достаточно неприятный болевой синдром, который возникает при компрессии нервных волокон. В этом случае сам нерв не воспален, а боль появляется из-за отечности или воспаления, которые расположены рядом. При этом нельзя путать невралгию с невритом (плекситом) плечевого сустава, поскольку в последнем случае воспаление происходит в самом нерве. Тем не менее, эти две проблемы тесно связаны между собой, поскольку невралгия достаточно часто развивается в неврит, если не проводилось необходимого лечения и воспаление распространилось на сам нерв.
Невралгия, при всех своих мучительных болях, в общем то не опасна. А вот при неврите, когда поражается сам нервный ствол, может происходить нарушение его работы. Так, при повреждении крупных нервных волокон может нарушиться работа все конечности, начнут атрофироваться мышцы. Если же повреждены концевые (мелкие) нервные волокна, то возможно нарушение или исчезновение некоторых небольших функций. Это может быть потеря чувствительности кожи, например.
Невралгия плечевого сустава, как и невралгия вообще, появляется при сдавливании или раздражении нервных окончаний межпозвонковыми дисками, связками и мышцами. Причем это заболевание более характерно для пожилых людей, когда происходят различные изменения в сосудах, имеющие возрастной характер.
Диагностирование невралгии является довольно сложным, поскольку наличие этого синдрома определяется с помощью исключения всех прочих возможных причин появления боли. Кроме того, существует целый ряд заболеваний, которые могут стать причиной появления невралгии плечевого сустава. Соответственно, врач должен определить и вызвавшее болевой синдром заболевание, поскольку в противном случае лечение невралгии будет бесполезным – боль будет постоянно возвращаться.
Как пример – невралгия достаточно часто развивается при различных сердечно-сосудистых заболеваниях, поскольку снабжение кислородом нервных волокон становится недостаточным. Также эта проблема может возникнуть при злоупотреблении алкоголем, сахарном диабете, нарушении обмена веществ (которое возникает при заболеваниях желудка и двенадцатиперстной кишки) и т.д.
При таком заболевании симптомы не отличаются разнообразием. В первую очередь это, конечно, болевые ощущения, которые могут иметь различную интенсивность и характер. Так, боли могут быть ноющими, тупыми, острыми, жгучими, или же вообще появляться периодически в виде приступов. При этом во время таких приступов боли увеличивается потоотделение, появляется мышечное подергивание, а также появляется бледность или покраснение кожи.
В большинстве случаев появлению самого болевого синдрома предшествует появление в мышцах спазмов. Они могут возникать по самым разным причинам – из-за травм, переохлаждения, при неловких движениях или при тяжелых физических нагрузках, из-за простуды или инфекций и т.д. В результате появляется перенапряжение в мышцах, на что мышцы реагируют рефлекторным сокращением – спазмом. Далее развивается отек мышечной ткани, в результате чего происходит компрессия нервных окончаний и появляется боль.
В общем случае можно сказать, что при невралгии появляется приступообразная боль в плече или руке. В некоторых случаях она может быть постоянной, в некоторых – полностью исчезать между приступами. В подавляющем большинстве случаев болевые ощущения распространяются по всей руке, не имея определенной локализации, но в некоторых случаях боль может локализоваться в предплечье или плече, ограничиваясь областью расположение раздраженных нервов сплетения. При этом практически всегда невралгия является односторонней.
Как мы уже сказали, нельзя пускать развитие этого заболевания на самотек – последствия в этом случае могут быть самыми неприятными. В то же время, если лечение невралгии начато своевременно, то заболевание проходит достаточно быстро, а лечение практически всегда оказывается успешным.
Основная цель лечения – устранение болевого синдрома, а также самих приступов боли. Для того чтобы достичь этой цели, необходимо определить точную причину развития самой невралгии. После того, как причина установлена, назначается такое лечение, которое сможет не только купировать боль, но и устранить причину ее появления. Именно поэтому в большинстве случаев применяется комплексное лечение невралгии плечевого сустава.
В общем случае при лечении такого заболевания активно применяют нестероидные противовоспалительные препараты. Они позволяют снять воспаление, из-за которого и появляется болевой синдром, в результате чего интенсивность болей уменьшается. При необходимости могут использоваться и обезболивающие препараты вплоть до новокаиновой блокады. Но одним из недостатков лечения с помощью таких препаратов является тот факт, что нестероидные противовоспалительные лекарства, например, нельзя применять долго – так серьезно увеличивается риск появления побочных эффектов. Поэтому через время такие препараты могут заменяться мазями, имеющими противовоспалительный и обезболивающий эффект. В некоторых случаях применяются также мази, имеющие согревающий эффект – они улучшают кровообращение на пораженном участке, благодаря чему уменьшается отек и воспаление.
Но поскольку лекарственные препараты нельзя принимать достаточно долго, при лечении невралгии активно применяются различные физиотерапевтические методы лечения. Это может быть рефлексотерапия (иглоукалывание), которая достаточно эффективно снимает боль, ультразвук, электрофорез с применением медикаментов, импульсные токи низкого напряжения и т.д. В некоторых случаях (для устранения причин, вызвавших появление невралгии) назначается лечебная физкультура.
Благодаря такому лечению удается восстановить полный функционал всех систем организма, нормализовать гормональный фон и восстановить нормальный кислородный обмен в тканях.
Когда речь заходит про лечение невралгии народными средствами, то стоит отметить, что подобные методы допустимы, если применять их после согласования с лечащим врачом.
Читайте также:



