Неврологические симптомы при онкологии
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
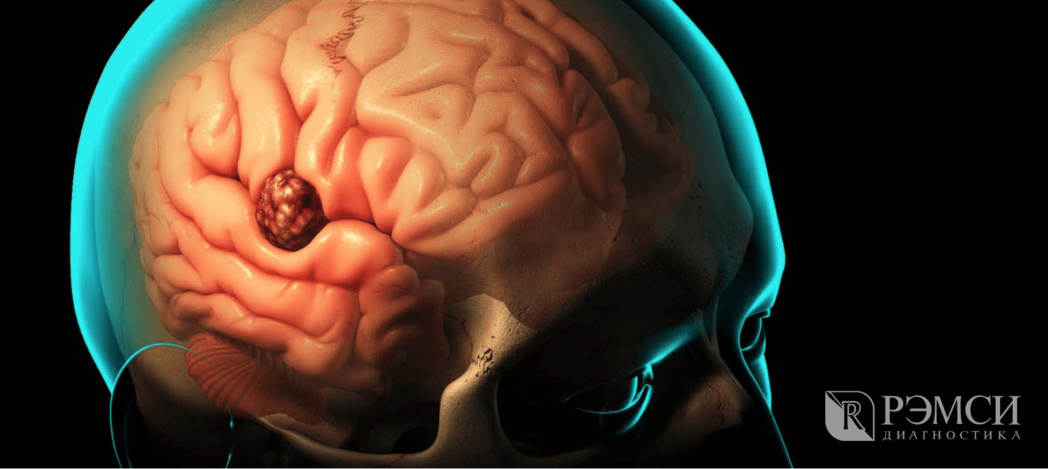
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.

Предупреждающие знаки о начале ракового заболевания могут быть общими, а могут касаться только определенного органа или могут быть связаны с локализацией опухоли.
Большинство начальных симптомов рака не являются специфическими для него. По этой причине, болезнь может быть проигнорирована больным (и даже врачом), ссылаясь на другие возможные доброкачественные расстройства, или же не учитывает данные сигналы.
Как бы не было, при любых (даже не логических) признаках, рекомендуется обратиться к врачу за консультацией.
Только полное клиническое обследование пациента с лабораторными анализами, с радиографией и с эндоскопией может помочь правильнее поставить диагноз.
Общие симптомы онкологических болезней
Общие признаки рака могут быть очень разными от пациента к пациенту и могут сопровождать его долгое время без указания на рак (особенно в случае внутреннего органа).
Усиление или/и умножение сигналов должно подтолкнуть пациента на медицинскую консультацию.
Самыми вероятными первыми общими сигналами возникновения рака могут быть:
- небольшое повышение температуры, которая не подаётся на лекарственную терапию и не является результатом инфекции;
- заметная потеря веса тела;
- потеря аппетита (особенно к мясным продуктам питания);
- необычная усталость, которая со временем только усугубляется.

Важные признаки рака
Самыми важными симптомами онкологических расстройств считаются:
- кровотечение;
- боль;
- инфекция.
Любое кровотечение (незначительное или обильное) всегда должно быть сигналом тревоги для больного.
Оно может быть результатом повреждения кровеносных сосудов из-за опухоли или же результатом разрыва кровеносного сосуда внутри опухоли.
Кровохарканье и кровь из носа могут послужить сигналом таких онкологических расстройств:
- рак пищевода;
- рак носовых пазух;
- рак гортани;
- рак полости рта;
- рак легкого (присутствие крови в мокроте).
Присутствие крови в моче может быть сигналом таких онкологических болезней:
- рак предстательной железы (у мужчин);
- рак мочевого пузыря;
- рак почки.
Кровопотери у женщин вне менструации (месячных) или возникающие во время половых сношений, а также кровотечения, появляющиеся после менопаузы, могут указывать на такие раковые болезни:
- рак влагалища;
- рак матки.
Данный сигнал может быть первым симптомом рака кишечника.
Рвота с кровью может быть сигналом таких онкологических заболеваний:
Конечно же, боль тоже является важным сигналом раковых расстройств.
Как правило, она — постоянная, специфическая в конкретном месте и усиливается, вызывая у больного бессонницу. С течением времени её труднее и труднее устранить обычными болеутоляющими средствами.
Постоянная головная боль может быть единственным релевантным признаком рака головного мозга.
Боль в животе (постоянная или под видом колик) может указать на рак внутреннего органа (например, кишечника).
Повторные инфекции организма, которые очень трудно лечатся, даже используя антибиотикотерапию, могут быть признаком рака.
Обычно, раковые заболевания способствуют появлению бактериальных инфекций.
Это обусловлено тем, что опухоли вызывают такие изменение в организме:
- разрушение тканей;
- изъязвление слизистых оболочек таких частей тела:
- половых органов;
- ротовой полости;
- гортани.
- сужение внутренних органов (например, мочевыделительной системы или бронхов);
- ослабление иммунной системы.
На фоне данных изменений, повышается вероятность бактериальных инфекций.

В некоторых случаях, появление сгустка крови в вене (тромбофлебит) является первым признаком рака.
Тромбофлебиту нижних конечностей способствуют опухоли в области таза или живота.
Данное нарушение может повторяться, поражая различные (иногда необычные) области. Раковые клетки выделяют некоторые вещества, которые ведут к образованию сгустков крови в венах.
Характерные для органов симптомы рака
Предупреждающие сигналы рака для конкретного органа могут помочь быстрее выявить болезнь.
Главными признаками рака в данных областях являются:
- болезненная остановка еды в пищеводе, сопровождающаяся рвотой (в случае поражения пищевода);
- заметное изменение голоса с появлением хрипа (рак горла или ротовой полости);
- дискомфорт или боль во время жевания (боль отдаёт в уши).
Внезапные или постепенные затруднения в дыхании, вначале при физической нагрузке потом также и в состоянии покоя, часто указывают на рак легкого.
Курящим людям, при появлении или усугублении кашля, рекомендуется обращать особое внимание на лечение.
При раке головного мозга или мозговых оболочек пациент жалуется на такие признаки:
- постоянная головная боль;
- изменения поведения;
- проблемы со зрением;
- параличи;
- рвота утром при просыпании.
Увеличение одного или нескольких лимфатических узлов в подмышечной или в паховой области, а также в зоне шеи может быть признаком рака внутреннего органа или рак лимфатических узлов.
Рак предстательной железы или мочевыделительной системы у мужчин может сопровождаться такими симптомами:
- проблемы при мочеиспускании;
- задержка мочи.
Первыми симптомами рака пищеварительной системы являются:
- чувство тяжести в верхней части живота;
- прекращение кишечного транзита (запоры).
О раке прямой кишки могут говорить ректальные тенезмы (очень болезненные ощущения на уровне прямой кишки).
Быстро прогрессирующая желтуха может быть признаком рака печени или желчного тракта.
Видимые симптомы рака
Некоторые признаки онкологических расстройств могут быть замечены невооруженным глазом.
При появлении болезненного (или даже простого) узелка или другого ненормального образования на уровне кожи, мышц, яичек или молочной железы рекомендуется проконсультироваться с врачом по поводу его природы, особенно если он со временем увеличивается.
Выраженное изъявленное воспаление с неровными краями на уровне кожи, которое не заживает и расширяется, является важным сигналом рака кожи.
Если вы заметили изменения на уровне бородавки или родинки (изменение цвета, увеличение размеров или кровотечение), требуется немедленно проконсультироваться с врачом.
Какие симптомы рака сообщают нам, что в организме развилось злокачественное новообразование. Как выявить рак, чтобы во время остановить его развитие? Что это такое? Почему многие люди игнорируют первые признаки онкологии, подвергая себя опасности? Как внешне проявляются злокачественные опухоли? Как это отражается на нервной системе, ощущениях кожи? При какой температуре стоит заподозрить рак, если раньше было все в порядке?
Разберемся в этих вопросах и узнаем, что делать, чтобы диагностировать рак и вовремя начать лечение.
- Первые признаки онкологических заболеваний
- 10 признаков, которые важно не пропустить
- Видео: Симптомы рака
- Как проявляется рак у женщин?
- Начальные проявления онкологических заболеваний у мужчин
- Рак у детей
- Какие признаки при раке разных внутренних органов?
- Рак желудка
- Рак груди
- Рак кожи
- Рак прямой кишки
- Рак матки
- Рак легких
Первые признаки онкологических заболеваний
Как правило, злокачественные опухоли появляются в результате хронических патологий. К предраку относят такие заболевания, как:
- Гепатит В, С;
- Гастрит, когда снижена кислотность, язва желудка;
- Мастопатия;
- Явление дисплазии, эрозийные состояние.
Ведущие клиники в Израиле



Главным признаком онкозаболеваний можно считать ранее не появлявшиеся, новые ощущения. Если человек их почувствовал, лучше обратиться к врачу.
10 признаков, которые важно не пропустить
Чтобы вовремя распознать рак, необходимо знать общие симптомы, относящиеся ко всем типам онкологии. Важно не пропустить следующие признаки рака:
1) Резкое снижение веса. Наблюдается практически у всех людей, которым диагностировали рак. Если человек без явных причин худеет на 5-7 или более килограмм, то следует пройти обследование на наличие онкологии. Возможно, такое снижение веса обусловлено раком ЖКТ.
2) Высокая температура (лихорадка) – высокая температура может быть вызвана наличием рака, в особенности это касается случаев поражения целых систем внутренних органов. Как правило, возникновение лихорадки объясняется тем, что заболевание оказывает негативное влияние на иммунитет (иммунную систему), а организм активизирует силы в борьбе с инфекцией. Однако постоянная температура не наблюдается в начале развития болезни, так что если других симптомов не было – скорее всего, у лихорадки другие причины.
3) Слабость – слабость усиливается постепенно, когда болезнь проникает достаточно глубоко в организм. Однако утомляемость может быть и сразу после поражения организма, к примеру, если наблюдается кровоизлияние в толстом кишечнике или желудке. Потеря крови вызывает дискомфорт внутри организма и сильную усталость, у человека нет сил для активности.
4) Болевые ощущения – боль появляется у человека на начальных этапах развития заболевания при наличии в организме нескольких раковых опухолей. Боль нередко служит и свидетельством поражения целой системы.
5) Изменения эпидермиса – гиперпигментация, появляются эритемы, желтуха, крапивница и т.д. Могут быстрее расти волосы, на коже могут появиться опухоли.
6) Появление бородавок или родинок – если родинки уже были, и они изменили цвет или стали больше, то следует как можно быстрее пройти обследование. Это вполне может быть признаком меланомы, и лучше вылечить ее в начале развития рака.
7) Сильный кашель или охриплый голос – постоянный ильный кашель может быть признаком рака легких, охриплый голос может быть вызван раком горла или щитовидной железы.
8 ) Небольшие уплотнения – если можно ощутить опухоль сквозь кожу в молочной железе, яичках и прочих мягких тканях, то говорит о заболевании раком. Причем заранее невозможно сказать, начальная это стадия или запущенная, так что при наличии такого уплотнения необходимо немедленно обратиться к врачу.
9) Нарушения стула и функционирования мочеполовой системы – нередко возникают диарея или хронические запоры, может измениться цвет кала и его количество, что свидетельствует об онкологии толстой кишки. При появлении крови в моче и болевых ощущений при мочеиспускании необходимо сразу обратиться за медицинской помощью. Нарушения работы предстательной железы вызывают чересчур частые позывы к мочеиспусканию.
10) Проблемы с ЖКТ и затрудненное глотание – очень часто такие признаки говорят о раке кишечника или желудка, нужно незамедлительно пройти медицинское обследование.
Видео: Симптомы рака
Как проявляется рак у женщин?
Как правило, первые признаки возникновения онкологии в организме в не гормонозависимых органах у мужчин и женщин идентичны. Однако существует и виды рака, которые представляют риск исключительно для женщин (в гинекологии) — это злокачественные опухоли яичников, РМЖ, рак тела/шейки матки.
Начинается рак по-женски следующими симптомами:
- Втянутость ареолы, отделения из соска, иногда кровянистые;
- Изменения оттенка кожи вокруг соска;
- Участки с корочками, эрозия вокруг соска;
- Повышение t тела;
- Припухлость лимфоузлов в области подмышки и ключицы;
- Отек на стороне руки с опухолью.

В случае онкологии шейки матки на ранних стадиях симптоматика отсутствует или/и пересекается с заболеваниями, сопутствующими опухоли и связанными с воспалением. Заметными визуальными проявлениями рака шейки матки иногда являются кровянистые выделения между менструациями, нерегулярный месячный цикл.
Если было поражено тело матки, главным начальным симптомом являются маточные кровотечения, нередко возникающие во время менопаузы. Предвестниками рака данного женского органа также являются схваткообразные болевые ощущения.
Примерно 20% злокачественных опухолей у женщин составляют злокачественные новообразования яичников. Диагностика такого рака — сложная проблема. Выделяют первичный и вторичный рак яичников. Начальные стадии заболевания могут и не сопровождаться появлением характерных симптомов. Болевой синдром, как правило, обычно стерт, и женщины игнорируют ощущения.
В случае рака яичников необходимо обратить внимание на такие изменения:
- Нарушения мочеиспускания;
- Запоры;
- Тяжесть внизу живота;
- Утомляемость и общая слабость.
Все вышеперечисленные признаки являться свидетельством онкологического заболевания у женщин.
* Получив данные о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Начальные проявления онкологических заболеваний у мужчин
Самые распространенные типы онкологии у мужчин – рак легких, пищевода, поджелудочной железы, прямой кишки и яичка, предстательной железы. Так, в случае рака яичек распознать заболевание на ранней стадии можно по безболезненной, плотной опухоли размером от 1 см. При раке предстательной железы (простаты) на ранних стадиях заболевание может протекать бессимптомно (скрытая форма рака), однако часто может возникать ощущение неполного опорожнения мочевого пузыря, может наблюдаться частое мочеиспускание, обычно по ночам, затрудненное или задержка мочеиспускание.
Но первым сигналом организма о злокачественной опухоли предстательной железы и появлении метастазов, как правило, являются болевые ощущения в нижней части спины и в тазу. Также проявлением онкологии предстательной железы является рецидивирующий тромбофлебит.
Рак у детей
Смертность детей от рака на сегодняшний день превышает смертность в результате несчастных случаев. В 20% это дети раннем возрасте. Около 60% детей с запущенными формами онкологии по причине поздней диагностики умирают, спасти получается только 10%, тогда как при своевременной диагностике удается полностью вылечить до 80% пациентов.
К самым распространенным видам злокачественных новообразований у детей можно отнести следующие:
- Канцерогенез ЦНС;
- Гемобластозы, среди которых выделяют лимфому и лейкемию;
- Канцерогенез мягких и костных структур;
- Почечные опухоли;
- Нефробластомы.
Как правило, опухоли, которые могут возникнуть у ребенка, не регистрируются у взрослого населения. Реже всего наблюдается рак ЖКТ. В жизни детей есть 2 самых опасных момента с высоким риском появления рака:
- От 4 до 7 лет;
- Период 11 – 12 лет.
У детей чаще выявляют гемобластомы, у подростков — злокачественная гиперплазия лимфоидной ткани и рак костных структур.
Опухоли у детей обычно появляются еще во время пребывания в утробе матери. Иногда они возникают под воздействием онкогенных компонентов, попавших через плаценту, иногда – по причине воздействия негативных факторов внутренней и окружающей среды. Также возникновение рака может быть сопряжено с генетическими патологиями.
Какие признаки при раке разных внутренних органов?
Различные виды рака могут иметь разные характерные симптомы и причины развития. Также область поражения влияет на методы лечения и прогноз заболевания.
Существует большое количество симптомов рака желудка, поэтому нельзя точно сказать, какие признаки преобладают. Очень часто диагностируют хронический гастрит либо другие несерьезные болезни, не проводя углубленных обследований. Обычно назначают медикаменты, не приносящие даже небольшого облегчения. Однако профессионалы способны комплексно проанализировать симптомы и определить наличие рака.
Только когда онкозаболевание сильно углубится в организм и пройдет в ткани, у человека проявляются онкологические симптомы: очень сильные боли, повышенная слабость, нежелание делать что-либо, человек начинает худеть. Врачи уделяют внимание коже, которая становится бледной, а иногда и приобретает землистый оттенок. В начале же развития заболевания цвет кожи не меняется.
Наблюдаются следующие основные симптомы: уплотнение и втяжение соска, кровяные или другие выделения. Очень часто онкология не сопровождается болевыми ощущениями, однако в случае наличия мастопатии появляются боли и продолжают с каждым днем усиливаться.
Выделяют нескольких форм: узловую, инфильтративную и язвенную. Развивается плоскоклеточный рак очень быстро, и чтобы его обнаружить, проводят скрещивание узелков, имеющих желтую или розовую окраску. У узлов могут быть просвечивающиеся края жемчужного цвета с пигментацией. Новообразование постепенно прогрессирует, к тому же это происходит очень быстро. Но существуют и формы рака, развивающиеся медленно: такие заболевания могут развиваться в течение многих лет, и человек об этом не узнает. Затем несколько узелков связываются и образуют болезненное и плотное новообразование темного цвета. Обычно именно такой момент люди записываются на прием к врачу.
Обычно в этом случае у женщин возникают регулярные кровотечения и странные боли. Но наличие этих симптомов говорит только о том, что рак имеет запущенную форму, а новообразование постепенно распадается. Начальная форма не проявляется, так что женщины не видят необходимости обследоваться. О раке также говорят и бели – неприятные слизистые или водянистые выделения, смешанные с кровью. Бели часто имеют неприятный запах, однако не всегда, порой они не имею никакого запаха. В случае странных выделений необходимо обратиться к врачу, так как вполне возможно, что рак не перешел на поздние стадии и есть шанс излечения.
В данном случае все напрямую зависит от места появления опухоли. Злокачественное новообразование может появиться в бронхе или в легочной ткани, и если опухоль появилась в бронхе, то человек начинает постоянно кашлять. Кашель болезненный и сухой, через какое-то время выделяются мокроты с кровью. Также периодически возникает воспаление легких, из-за чего проявляются и другие симптомы: высокая температура, боль в грудной клетке, головная боль, слабость, невозможность сконцентрироваться.
При развитии рака в легочной ткани заболевание проходит без симптомов, что только усложняет ситуацию, поскольку больной может не заподозрить себя в наличии рака и не проходит обследование. Начальную опухоль можно выявить, если сделать рентген.
Неврологические осложнение при раке Неврологические осложнения системных (то есть возникших за пределами нервной системы) злокачественных новообразований могут быть причиной душевных и физических страданий, ограничения жизнедеятельности, а иногда смерти. Установление диагноза часто вызывает трудности, поскольку различные неврологические расстройства могут иметь сходные симптомы и признаки. Кроме того, дополнительные диагностические трудности могут быть связаны с сопутствующими неврологическими заболеваниями, распространенными среди пациентов пожилого возраста со злокачественными новообразованиями.
Ранняя диагностика и агрессивное лечение могут привести к регрессу неврологических симптомов и значительно улучшить качество жизни пациента. Мы относимся к проблеме неврологических осложнений системных злокачественных новообразований так, как и положено неврологам: сначала выявление пораженной анатомической области или областей (то есть головного мозга, спинного мозга, периферических нервов), затем диагностика с учетом имеющейся симптоматики и использованием результатов соответствующих лабораторных исследований и, наконец, назначение лечения. В рамках этого обзора мы сосредоточили внимание главным образом на тех расстройствах, которые трудно диагностировать, которые требуют консультации невролога, и которые можно эффективно лечить.
Неврологические осложнения при системных (то есть возникших за пределами нервной системы) злокачественных новообразованиях могут быть причиной симптоматики, которая причиняет пациентам дополнительные душевные и физические страдания и в еще большей степени ограничивают жизнедеятельность, чем злокачественное новообразование само по себе, и, если их не лечить, могут привести к летальному исходу. Ранняя диагностика и агрессивное лечение таких осложнений могут привести к регрессу неврологических симптомов и значительно улучшить качество жизни пациента. Однако установить диагноз бывает трудно, поскольку многие неврологические расстройства могут иметь сходные симптомы, и многие виды злокачественных новообразований развиваются у пациентов пожилого возраста, у которых постановку диагноза могут затруднять сопутствующие неврологические заболевания.
Больные с неврологическими осложнениями злокачественных новообразований, как правило, попадают к неврологу в двух случаях: либо у онкологического больного появляется новая неврологическая симптоматика, либо у пациента с неустановленным злокачественным новообразованием развивается неврологическое расстройство, вызванное недиагностированным злокачественным новообразованием. В более ранних обзорах, посвященных неврологическим осложнениям злокачественных новообразований, сначала указывалось неврологическое осложнение и причины его развития, а затем описывались его субъективные и объективные проявления. Однако это вовсе не отражает ситуацию, с которой, как правило, сталкивается врач в своей клинической практике: пациент часто обращается по поводу имеющихся симптомов и отклонений, выявленных при проведении клинических или параклинических исследовании, и задача врача — выявить причину развития симптомов пациента. Соответственно, в данном обзоре наш подход к неврологическим осложнениям злокачественных новообразований будет таким, как и положено в неврологии: сначала мы рассмотрим симптомы и признаки, а затем — их возможные причины. Всеобъемлющее рассмотрение всех неврологических осложнений, встречающихся при злокачественных новообразованиях, не входит в задачи данного обзора — при необходимости можно обратиться к более обширным обзорам (ссылки на рекомендуемую литературу по различным осложнениям приведены в табл. 1).
Осложнения
Примеры
Диагностика
Лечение
Неметастатические осложнения
Прогрессирующая многоочаговая лейкоэнцефалопатия, бактериальные, грибковые, вирусные энцефалиты
Восстановление иммунитета; противомикробные средства
Побочные эффекты лечения
Цисплатиновая нейропатия, стероидная миопатия
Клиническая диагностика, ИПН, ЭМГ
Если это возможно – отмена лекарственного средства
Скрининг сыворотки крови
Коррекция метаболических нарушений
Церебральные инфаркты, церебральные кровоизлияния
ДВ-МРТ; КТ, МРТ (ИВВ)
Рассмотреть вопрос о тромболизисе, антикоагулянтах, хирургическом лечении (при кровоизлиянии в опухоль)
Осложнения, связанные с питанием
Исследование уровня нутриентов в крови
Метастатические осложнения
Хирургическое вмешательство, ОВГМ или СРХ
Эпидуральные компрессии спинного мозга
Хирургическое вмешательство, СРХ или местная ЛТ
Мягкие мозговые оболочки
Очаговые (головной мозг, позвоночник) или диффузные осложнения
Интратекальная химиотерапия, метотрексат в высоких дозах, или местная ЛТ
Периферические нервы и сплетения
Нейролимфаматоз, нейротрофическая меланома
МРТ, ПЭТ, биопсия нервов
Местная ЛТ, химиотерапия*
Гематогенные метастазы (редко)
МРТ, биопсия мышц
Местная ЛТ, химиотерапия
* - хотя водорастворимые химиотерапевтические средства могут проникать в участки головного мозга или нервов там, где из-за опухоли нарушена целостность гематоэнцефалического или гематоневрального барьера, предпочтительно использовать препараты, способные проникать черех неповрежденный барьер.
МРТ – магнитно-резонансная томография.
ДВ-МРТ – диффузионно взвешенная VHN/
ПП – поясничная пункция.
ПЦР – полимеразная цепная реакция.
ИПН – исследование проведения по нерву.
ЭМГ – электромиография.
ИВВ – изображения, взвешенные по восприимчивости.
ИГВВ – иммуноглобулин для внутривенного введения.
ОВГМ – облучение всего головного мозга.
СРХ – стереотаксическая радиохирургия.
ЛТ – лучевая терапия.
ПЭТ – позитронно-эмиссионная томография.
Злокачественные новообразования могут вызывать неврологические осложнения вследствие поражения головного мозга: диффузного (например, делирий или деменция), очагового (например, гемиплегия или афазия) или многоочагового (например, левосторонняя гемиплегия и сужение поля зрения справа).
Делирий — острое изменение когнитивных функций, которое характеризуется спутанностью сознания, дезориентацией, уменьшением объема внимания и нарушениями восприятия, — является распространенным и неспецифическим синдромом, который в стационаре подчас бывает трудно выявить у пациентов, проходящих курс лечения по поводу злокачественного новообразования, и который служит плохим прогностическим признаком. В рамках ретроспективного исследования мы изучили записи консультаций неврологов и заключительные диагнозы у онкологических больных, которые лечились в терапевтических и хирургических отделениях Онкологического центра Мемориальной больницы и Института Слоана — Кеттеринга (Memorial Sloan Kettering Cancer Center — MSKCC) с января по декабрь 2009 г. Невролога вызывали на консультацию к 1008 пациентам. У 175 (17%) больных симптоматика проявлялась в виде новых когнитивных или поведенческих нарушений или же спутанности сознания (то есть делирии). Нет сомнений в том, что эти данные не в полной мере отражают частоту развития неврологических осложнений, поскольку невролога, как правило, не вызывали на консультацию, если причина развития делирия была очевидна (например, сепсис). У 73 (42%) из 175 пациентов с делирием была установлена единственная причина (рис. 1); во всех остальных случаях причин развития делирия было несколько. Причины развития делирия, документированные в MSKCC в 2009 г., были удивительно похожи на причины, которые были зафиксированы в ходе проспективного анализа, проведенного в нашем учреждении в начале 1990 гг.. Такие осложнения, как дегидратация или повышенная температура тела, в отсутствие сепсиса редко являлись причиной развития делирия, однако увеличивали тяжесть симптоматики в обеих когортах при наличии других причин.
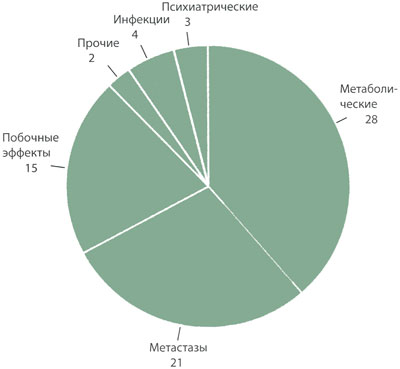
Рисунок 1. Причины развития делирия у больных с системными злокачественными новообразованиями
Результаты ретроспективного изучения медицинской документации всех пациентов, направленных на консультацию к неврологу в Онкологическом центре Мемориальной больницы и Института Слоана – Каттеринга в период с января по декабрь 2009 года. Цифры обозначают количество пациентов
У пациентов с токсическими или метаболическими энцефалопатиями, развившимся по нескольким причинам (например, анемия и гипергликемия), шансы на выздоровление выше, чем у пациентов с делирием, вызванным структурной патологией головного мозга. Делирий имеет две формы: гипоактивную (больной тихий и отстраненный) или гиперактивную (больной возбужден). При форме со сниженной активностью спутанность сознания у больного часто не замечают или принимают ее за депрессию; это расстройство обычно распознают медицинские сестры или родственники. Эпилептические приступы могут быть как симптомом, так и причиной развития делирия (делирий могут индуцировать как бессудорожные эпилептические приступы, так и постиктальные состояния после судорожных приступов).
Диагноз делирия можно установить при помощи краткой оценки психического статуса, которую следует проводить у каждого пациента при госпитализации и при ежедневных обходах пациентов в стационаре. Причину развития делирия можно установить путем тщательного физического осмотра и лабораторного исследования потенциальных метаболических причин, изучения истории лечения больного (как назначенными врачом, так и безрецептурными лекарственными средствами) и диагностической визуализации. Если первоначальный осмотр указывает на деменцию, врачу следует предупредить всех, кто ухаживает за больным, поскольку предшествующая деменция является наиболее распространенным фактором риска развития делирия у пациентов, находящихся в больнице. Пациентам с гипоактивным делирием может помочь лечение метилфенидатом, если причины делирия не установлены и, соответственно, нет специфического лечения.
В отличие от гипоактивного, гиперактивный делирий легко распознается и требует неотложного медикаментозного лечения (обычно при помощи галоперидола); иногда, чтобы избежать повреждений, пациента необходимо фиксировать. Эпилептические приступы, фокальные или генерализованные, могут быть как единственной причиной развития гиперактивного делирия, так и усиливать действие других этиологических факторов его развития. Эпилептические приступы особенно распространены у пациентов с метастазами в головной мозг. В исследовании 470 больных с метастазами в головной мозг эпилептические приступы при поступлении либо в течение заболевания были зарегистрированы у 113 (24%) пациентов. Самой высокой вероятность развития эпилептических приступов была у пациентов с меланомой (67%; n=12), но у пациентов, страдающих раком легкого (29%; n=41), злокачественными опухолями желудочно-кишечного тракта (ЖКТ) (21%; n=13) и раком молочной железы (16%; n=17), частота развития эпилептических приступов также была высокой по сравнению с пациентами со злокачественными новообразованиями без первичного или метастатического поражения головного мозга (4%; n=273). Если у пациента развиваются эпилептические приступы, следует назначить антиэпилептические препараты (АЭП); при выборе АЭП необходимо соблюдать осторожность, поскольку они имеют побочные эффекты, а многие из них могут взаимодействовать со средствами для химиотерапии и другими лекарственными средствами. Мы рекомендуем начинать лечение с леветирацетама, поскольку он не взаимодействует с лекарственными средствами для химиотерапии; если хорошего контроля приступов достичь не удается, мы рекомендуем добавить вальпроат. Профилактическое назначение АЭП не всегда позволяет предотвратить развитие эпилептических приступов, даже если концентрация лекарственного средства находится в терапевтическом диапазоне. Поскольку профилактика некоторыми АЭП неэффективна и потенциально может быть причиной развития когнитивных нарушений и других серьезных побочных эффектов (например, синдром Стивенса — Джонсона), назначать ее для предотвращения эпилептических приступов не следует. Бессудорожный эпилептический статус следует заподозрить у каждого пациента, находящегося в сопоре или коме. Авторы исследования пациентов многопрофильной больницы пришли к заключению, что 8% (n=19) пациентов в коматозном состоянии без клинических признаков эпилептической активности находились в бессудорожном эпилептическом статусе. Данные MSKCC указывают на примерно такую же частоту развития бессудорож ного эпилептического статуса у пациентов со злокачественными новообразованиями. При наблюдении за некоторыми больными можно заметить минимальную судорожную активность в области глаз, лица или кистей, но движения едва различимы; могут иметь место легкие миоклонические судороги. Однако у многих: пациентов какие-либо признаки эпилептической активности отсутствуют, наблюдается только сопор или кома. Отсутствие судорожной активности не всегда означает отсутствие эпилептических приступов; диагноз обычно помогает поставить электроэнцефалография; однако окончательный диагноз устанавливается только если пациент приходит в сознание после лечения с помощью антиконвульсантов. Средства для химиотерапии и антибиотики могут вызывать бессудорожный эпилептический статус.
Этиология делирия обычно многофакторна. Однако в тех случаях, когда делирий вызван единственной причиной, наиболее частой являются метаболические расстройства (особенно в результате лекарственной интоксикации) и ранее не диагностированные метастазы в головной мозг (см. рис. 1). Даже в тех случаях, когда причин несколько, коррекция одного отклонения обычно приводит к регрессу делирия. В связи с этим, даже если имеется очевидная причина (например, метастазы в головном мозге), стоит рассмотреть возможность и других отклонений (например, действия седативных средств или наличия метаболических расстройств). Во всех случаях, когда это возможно, следует отменить седативные и другие лекарственные средства, которые могут вызывать делирий.
Септическая энцефалопатия часто является единственной причиной развития делирия и очень часто служит одним из факторов у пациентов с полифакториальным делирием. Делирий может предшествовать повышению температуры тела или быть осложнением сепсиса, не приводя при этом к повышению температуры. Важным фактором может быть повреждение гематоэнцефалического барьера (ГЭБ), который в норме не позволяет нейротоксичным веществам проникать в головной мозг; прочие факторы включают воспаление, апоптоз и активацию эндотелия. Лечение антибиотиками обычно помогает решить эту проблему.
К редким инфекционным причинам развития делирия у пациентов со злокачественными новообразованиями (особенно в случае иммуносупрессии) относятся энцефалит, вызванный вирусом простого герпеса, и менингиты или менингоэнцефалиты грибковой (например, Cryptococcus spp. или Aspergillus spp.) или бактериальной (например, Nocardia spp. или Listeria spp.) этиологии. Поясничная пункция и анализ цереброспинальной жидкости (ЦСЖ) методом полимеразной цепной реакции обычно позволяют установить диагноз.
У некоторых пациентов с метастазами в головной мозг или мягкие мозговые оболочки, особенно в случае множественных мелких метастазов или диффузного поражения коры, наблюдается делирий без очаговых симптомов. Согласно результатам нашего исследования пациентов, которые проходили лечение в MSKCC, метастазы были единственной причиной развития делирия у 21 из 73 больных с единственной причиной развития делирия, и одной из причин у 32 из 175 больных с несколькими причинами развития делирия. Магнитно-резонансная томография (МРТ) головного мозга с контрастным усилением при помощи гадолиния позволяет выявить метастазы размером 1 мм. Метастазы в головной мозг вызывают симптомы за счет, как минимум, двух механизмов: они могут непосредственно повреждать нервную ткань, провоцируя появление очаговых симптомов, таких как гемипарез, афазия или атаксия, или же способствовать повышению внутричерепного давления, что приводит к развитию общемозговой симптоматики. Поскольку у большинства пациентов с метастазами в головном мозге имеются очаговые симптомы, лечение таких метастазов будет обсуждаться в разделе, посвященном лечению очаговой энцефалопатии.
Причиной повышения внутричерепного давления могут быть объемные образования с окружающим отеком (например, метастазы или внутримозговые кровоизлияния), патологические изменения, вызывающие обструкцию ликворных путей и гидроцефалию (например, метастазы в мягкие мозговые оболочки), или генерализованный отек головного мозга как осложнение метаболических расстройств (например, гипонатриемии). О повышении внутричерепного давления свидетельствуют головная боль, тошнота и рвота. Согласно нашему опыту отек диска зрительного нерва встречается редко. Метаболические расстройства, сосудистые расстройства и инфекции могут вызывать стойкие повреждения головного мозга или способствовать выявлению существовавшей ранее, но недиагностированной легкой деменции. Выбор лечения повышенного внутричерепного давления зависит от причины развития такого давления. Объемные образования можно лечить хирургическим путем. Часто при отеке головного мозга эффективны кортикостероиды. В редких случаях, когда в результате отека или объемного воздействия развивается вклинение, может возникнуть необходимость в экстренном введении гиперосмолярных растворов, прежде чем станет возможно проведение радикального хирургического вмешательства. Для лечения обструкции ликворных путей обычно требуется шунтирование. Высокое внутричерепное давление может осложнять лечение опухолей мягких мозговых оболочек, не вызывая значительного расширения желудочков; при повышенном внутричерепном давлении обычно помогает шунтирование.
В связи с тем, что при злокачественных новообразованиях часто проводятся длительные и сложные операции, требующие многочасовой анестезии, которая может увеличивать риск развития метаболических и других нарушений, в послеоперационный период нередко диагностируют делирий, который для врача может стать одним из самых ярко выраженных и пугающих осложнений. Расстройство обычно дебютирует в первые 48 ч после операции, по прошествии светлого послеоперационного промежутка. Клинические проявления варьируют от легких когнитивных нарушений, которые часто остаются нераспознанными, до острого гиперактивного делирия, который может стать причиной физических повреждений. При выраженном возбуждении пациента рекомендуется применение несколько лекарственных средств. Средством выбора является галоперидол. У пациентов, которые длительно злоупотребляли алкоголем и прекратили пить лишь накануне операции по поводу злокачественного новообразования, после операции может развиться белая горячка (delirium tremens); у таких пациентов выраженность симптомов уменьшается после введения бензодиазепинов, таких как лоразепам.
За исключением ифосфамида, выраженный делирий как осложнение химиотерапии встречается редко (табл. 2). Ифосфамид вызывает энцефалопатию приблизительно у 12% пациентов; токсическим метаболитом ифосфамида считается хлорацетальдегид. Для профилактики и лечения развившейся энцефалопатии используют метилтиониния хлорид (метиленовый синий). Также может быть эффективным внутривенное введение тиамина. Даже без лечения делирий (вызванный введением ифосфамида) обычно проходит за несколько дней.
Тип когнитивных нарушений
Время начала дополнительные симптомы
Читайте также:


