Нурофен при воспалении седалищного нерва
Нестероидные противовоспалительные средства
Основная группа препаратов, которая помогает избавиться от заболевания, это нестероидные противовоспалительные средства (НПВС). Медикаменты позволяют не только уменьшить воспалительные проявления, но и купировать болевой синдром. Обычно применение препаратов именно этой группы является первой помощью при приступе ишиаса.
Противопоказанием к применению НПВС являются заболевания пищеварительной системы. Это связано с патологическим влиянием препаратов на слизистую оболочку желудка и кишечника.
Обезболивающие
Лечение седалищного нерва лекарствами включает в себя несколько направлений, основным из которых является качественное обезболивание. Анальгетики назначаются преимущественно в острый период заболевания. Обезболивать можно при помощи НПВС, наркотических анальгетиков, а также используя лечебные блокады.
Каждая группа препаратов имеет свои преимущества и недостатки. Конкретные средства должны выбираться индивидуально в зависимости от интенсивности невралгии, длительности заболевания и сопутствующей патологии.
К медикаментозным средствам комбинированного действия относят лекарства, которые содержат анальгетики и спазмолитики. Их применение позволяет более эффективно снять болевой симптом, поскольку задействуется сразу два механизма снижения боли.
При значительно выраженном болевом синдроме, который не купируется другими анальгетиками, иногда прибегают к применению наркотических препаратов. Их воздействие на опиоидные рецепторы позволяет эффективно обезболить и полностью купировать приступ.

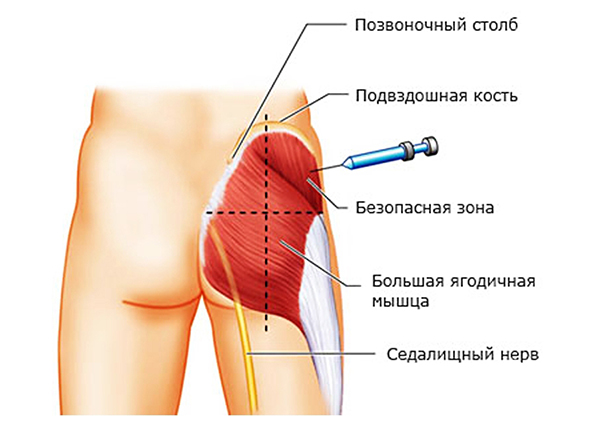
Еще один способ, как лечить седалищный нерв медикаментозно, когда применение нестероидных препаратов противопоказано, а назначение наркотических анальгетиков нецелесообразно, это назначение лечебных блокад.
При выполнении блокад вместе с анестетиком можно колоть еще и противоотечное средство. Противопоказанием к назначению лечебных блокад является повышенная чувствительность к действующему веществу, гнойничковые и воспалительные процессы на коже в месте прокола.
В этом видео эксперт расскажет о том, что делать, если воспалился седалищный нерв.
Кортикостероидные гормоны
К побочным действиям глюкокортикоидов относят: нарушение жирового и углеводного обмена, остеопороз, угнетение функции надпочечников, снижение иммунитета. Побочные эффекты менее выражены при местном применении.
Миорелаксанты
Препараты назначаются в виде внутримышечного укола по 1 ампуле в сутки. Длительность курса устанавливается индивидуально, в среднем 1–2 недели. Снижение мышечного напряжения позволяет не только уменьшить нагрузку на нерв, но и восстановить функцию иннервируемых мышц, что является профилактикой их атрофии.
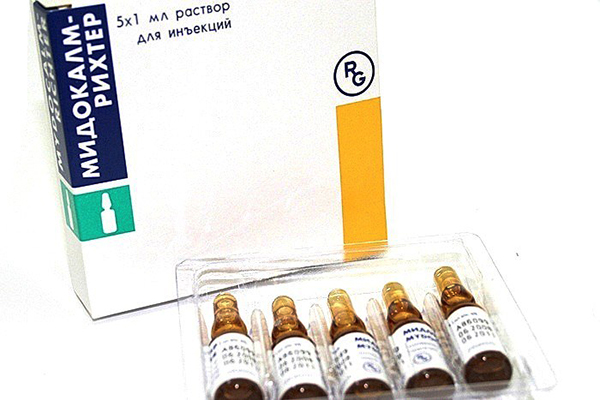
Ангиопротекторы и корректоры микроциркуляции
В период ремиссии лечение направлено не на купирование приступа, а на предотвращение обострений. С этой целью при ишиасе назначаются ангиопротекторы. Сосудистые препараты могут помочь, если причиной воспаления седалищного нерва являются сосудистые заболевания.
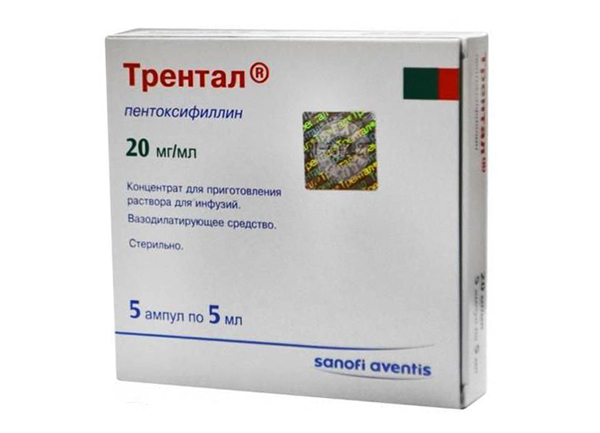
Метаболические препараты
Лечить ишиас можно при помощи метаболических препаратов. Они назначаются с целью улучшения обмена веществ в области нервного корешка. Их применение ускоряет регенерацию нервной ткани, улучшает состояние нервного волокна и предотвращает дальнейшие рецидивы.
Антиоксиданты и витамины
Медикаментозное лечение ишиаса седалищного нерва обязательно должно включать в себя применение витаминов, особенно группы В. Они непосредственно влияют на периферическую нервную систему, усиливая регенерацию и проведение нервных импульсов в седалищном нерве.

Антиоксидантным свойством обладают токоферол (витамин Е) и витамин С. Они назначаются для уменьшения проявлений воспалительной реакции. Витамин С помогает также укрепить сосудистую стенку и снять отек.
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.

Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
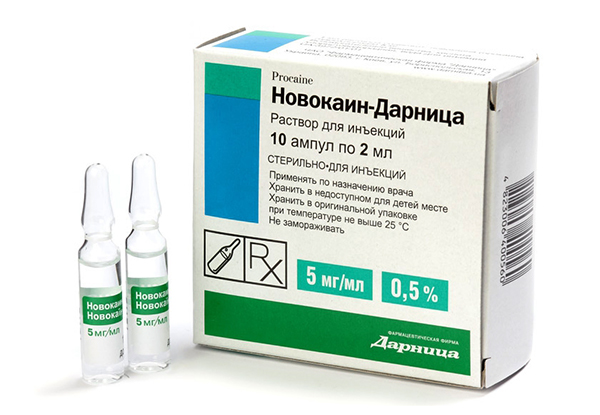
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Частая проблема у взрослого населения — защемление седалищного нерва или ишиас, требующий серьезного подхода к лечению. Иначе последствия для здоровья серьезные: ограничение подвижности или инвалидность.

Пик заболеваемости приходится на возраст — 30-35 лет. Бывает, что дегенеративные изменения в мягких тканях вокруг позвоночного столбца начинают проявляться уже в более молодом возрасте.
Анатомическое расположение седалищного нерва
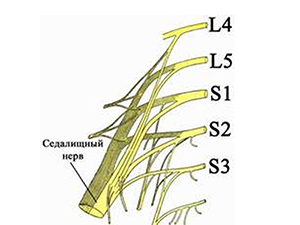
Седалищный нерв — один из самых длинных, крупных стволов периферической нервной системы в организме взрослого человека. Берёт начало от пояснично-крестцового сплетения. Предназначение нерва — оснащение нервами органов и тканей, нижних конечностей.
Чаще всего диагностируется ишиас — воспаление нерва или синдром, способный привести к сбою функций многих систем и органов, дегенеративным процессам в позвоночнике, нарушению сгибательной функции в коленном суставе

Воспаление или защемление седалищного нерва
Защемление нерва нельзя считать отдельной патологией. Это – симптом, вызванный нарушением функций внутренних органов. Чаще всего наблюдается развитие болезни по типу люмбаго либо ишиаса с основным симптомом — боль в пояснице с отдачей в ногу.
Боль может возникнуть практически на любом участке в случае травмирования ноги, области таза, компрессии нерва, ущемления фиброзными тяжами. Провоцирующие факторы приводят к сдавливанию отдельного участка тканей.
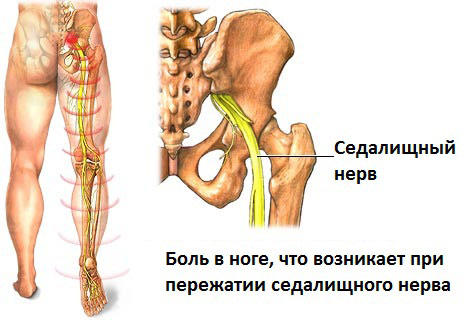
Невропатия — заболевание нервной системы на периферии. Это синоним ишиаса либо радикулита в случае воспаления, повреждения, защемления корешков спинномозговых нервов. При невропатии формируется корешковый синдром, начинают развитие невропатические боли с локализацией в ягодицах, постепенной миграцией в нижние конечности сзади.
Симптомы и характер болей
При защемлении нерва основной синдром – болезненность в пояснице с отдачей в ногу.
По интенсивности бывает разной:
- жгучая и нестерпимая с трансформацией в поясничный отдел позвоночника при ишиасе
- сильная в голени, подколенной ямке бедра при развитии невралгии
- по типу прострела с отдачей ягодичную область.
Основные симптомы при защемлении нерва:
- При защемлении нерва сгибательная способность ног в коленном суставе нарушается. Конечность начинает плохо гнуться при ходьбе и выносится вперёд. В стопах и пальцах ног явно утрачивается двигательная способность мышц. Боль усиливается при опускании ноги вниз.
- При ишиалгии боль режущая, колющая, жгучая, с внезапным возникновением в тазобедренной области. Чаще приступы начинают проявляться после физической (эмоциональной) нагрузки в случае переохлаждения, увеличения нагрузки на позвоночный столб.
- При ишиасе явно снижается чувствительность кожных покровов. Дополнительные признаки – онемение, чувство покалывания и мурашек по телу в случае нарушений со стороны вегетативной системы, тяжесть в икроножных мышцах, боль по всей длине нерва, начиная от поясницы и до пяток.
- При невропатии болевой синдром – острый, стреляющий с локализацией вверху ягодиц либо в нижней части с постепенным спуском по задней поверхности бедер под колено, голени.
Характерные симптомы в случае развития воспалительного процесса:
- парестезия, снижение чувствительности в ноге с появлением покалывания кожи в области задней части, чувства онемения;
- иннервация работы органов таза в случае сдавливания волокон нервной системы (симпатическая, парасимпатическая, вегетативная);
- сбой двигательных функций на фоне защемления двигательных нервных волокон с возникновением чувства слабости в мышцах, голени, бедрах, ягодицах;
- пациент начинает прихрамывать, видоизменяется походка.
Другими признаками являются:
- покраснение, отечность кожи;
- повышение потливости ног;
- усиление боли при длительной ходьбе, пребывании в долгом положении сидя, лежа на жесткой поверхности, когда пациент начинает принимать вынужденное положение;
- уменьшение икроножной ягодичной либо бедренной мышцы в размере при тяжелом течении патологии;
- трудности при сгибании голени, пальцев ног;
- временная обездвиженность мышечных тканей в задней части бедер.
Причины воспаления или защемления седалищного нерва
Иногда банальное переохлаждение поясницы или простуда приводит к ишиасу, если человек застудил спину при низкой температуре.
Спровоцировать могут разные факторы:
- опухоль позвоночника, сдавливание нервных волокон;
- остеохондроз поясничного отдела,межпозвоночная грыжа;
- травма позвонков со смещением позвонков либо подвывихом (вывихом);
- переохлаждение поясничной области или избыточный вес;
- опоясывающий герпес или алкоголизм;
- неврит на фоне воспалительного процесса в органах малого таза;
- сахарный диабет при нарушении нормальной подпитки нервных волокон;
- туберкулез позвоночника, рассеянный склероз.
Причины развития нейропатии — сахарный диабет, алкоголизм, т.е. метаболические нарушения под влиянием ряда токсических продуктов. Ишиас как раз и развивается на фоне нейропатии, поэтому перед лечением важно выяснять, какое именно заболевание привело к развитию патологии.
Диагностика
Прежде чем устранять защемление важно выявить провоцирующие факторы, этиологию развития болезни.
Лечит заболевание врач–невропатолог (невролог), к кому и нужно обратиться при подозрении на ишиас, появлении невыносимой боли. Для назначения эффективного лечения врач перенаправит на консультацию к нейрохирургу, физиотерапевту, вертебрологу, сосудистому хирургу.
Основной метод диагностики — рентгенография с исследованием снимков для подтверждения (исключения) дегенеративных изменений костной ткани.
Дополнительные методы:
- радиоизотопное сканирование позвоночного столба при подозрении на онкологию;
- анализ крови, мочи;
- компьютерная томография;
- УЗИ.
Первая помощь при приступе в домашних условиях
В качестве оказания первой помощи при приступах ишиаса важно пациентам:

- устранить любые движения;
- лечь на жесткую поверхность;
- обездвижить полностью пораженную конечность;
- принять обезболивающий препарат (Спазмалгон, Но-шпа, Анальгин);
- соблюдать постельный режим, пока болевой синдром не пойдёт на спад.
Методы лечения
Только комплексная терапия позволит устранить неприятные проявления в седалищном нерве. Первичное лечение — медикаментозное для снятия воспалительного процесса, обезболивания.
Дополнительно показано физиолечение, электрофорез, аппликатор Кузнецова, фитотерапия, гирудотерапия и народные средства, мочегонные препараты при отечности пораженных участков.
В основе лечение – препараты группы НПВП для оказания противовоспалительного, анальгезирующего эффекта:
- Мелоксикам.
- Нимесулид.
- Мовалис.
- Напроксен.
- Диклофенак.
- Амелотекс.
Действие других препаратов направлено на снятие нейрогенного воспаления, нормализации местного кровообращения:
- кортикостероиды (Дексаметазон, Метипред) при невропатии с острым течением;
- противоотечные средства (Фуросемид, Сорбитол, Лазикс);
- миорелаксанты (Реланиум, Баклофен, Мидокалм, Фенибут);
- антиоксиданты ( Церебролизин, Актовегин) для нормализации реологических свойств крови;
- биогенные стимуляторыи вегетотропные средства(Плазмол, Пирогенал, Бийохинол, Эглонил, Платифиллин, Феназепам);
- мультивитаминные препараты с противовоспалительным эффектом (Тригамма, Нейровит, Мильгамма, Нейробион, Комбилипен).
При ишиасе для облегчения болей с разогревающим раздражающим эффектом помогают местные мази – Вольтарен, Эмульгель Апифор, Наятокс. Крема, гели с экстрактом стручкового перца, камфоры – Випросал, Капсикам, Финалгон, Нурофен.
Если беспокоят сильные боли, то назначаются отвлекающие противовоспалительные препараты – Эфкамон, Апизартрон, Меновазин, Димексид, Випраксин с местным применением.
При выраженных болях на фоне нейтропении, трофических нарушений в помощь – Пахикарпин, Бензогексоний для нормализации синаптической нейронной передачи. Если боль усиливается, то показаны гормональные стероидные средства.
При невыносимых болях в суставах пациентам назначаются уколы анальгетиков (Трамадол, Ксефокам, Анальгин) с введением в виде уколов в инъекциях.
Гормональные инъекции применяются в редких случаях при выраженном воспалении, отечности в области мягких тканей и малого таза. Возможно введение блокад из местных анестетиков (Ультракаин, Новокаин) в область пучка седалищного нерва либо в поясницу для полной блокировки нервных импульсов.
ЛФК — незаменимая часть терапия при ишиасе, защемлении нерва. Проводится в период реабилитации, когда болевой синдром начинает идти на спад. Комплекс специальных упражнений разрабатывается лечащим врачом. Цель — распределение равномерной нагрузки на обе стороны тела.
Один из вариантов упражнением с выполнением до 10 раз, итак до 8-10 сеансов подряд с длительностью по 35 минут, постепенно увеличивая нагрузку:
- Подвести ноги к туловищу, обнять под коленями руками, прижав к себе. Зафиксировать положение на 35 секунд.
- Выровнять ноги по стойке смирно. Поднять носки вверх, руки по швам. Потянуться на пятках, покачаться в разные стороны, итак до 15 минут, Далее – расслабиться.
- Повернуться набок, притянуть ноги животу. Тянуть слегка носочки.
- Лежа на животе поднимать туловище с помощью рук, выполняя отжимания и не напрягая сильно ноги.
Неправильные манипуляции могут лишь ухудшить ситуацию, привести к усилению неприятных болевых симптомов.
Физиотерапия дает хороший эффект при ишиасе, основные разновидности:

- магнитотерапия и лазеротерапия;
- электрофорез с применением Диклофенака;
- ультразвук и ударно-волновая терапия;
- дарсонваль процедура и УВЧ;
- массаж и иглорефлексотерапия.
Цель физиопроцедур — устранить зажимы нервных корешков, восстановить чувствительность (подвижность) ног, предотвратить возможные рецидивы основного заболевания, поспособствовать расслаблению мышц.
Массаж показан при ишиасе для ягодичной, поясничной части, голеней, стопы, бедер. Желательно провести 8-10 сеансов длительностью до 30 минут для достижения устойчивых результатов.
При проведении массажа можно обрабатывать участки поражения мазями или сочетать массаж с лечебной гимнастикой для нормализации кровообращения на пораженных местах. Рекомендуется массировать поясничную зону, бедра, голени и стопы.
В сочетании с лечебной гимнастикой и под руководством опытного инструктора массаж приносит вполне хорошие результаты.
Лечение народными средствами
При защемлении нерва поможет прикладывание сухого тепла в качестве отвлекающей процедуры. Тепло хорошо помогает устранить боль, снять спазмы мышц. Дополнительно желательно сочетать с рефлексотерапией, расслабляющим массажем.
В помощь при лечении в домашних условиях – компрессы, китайские средства, целебные растения:

- перцовый пластырь для приклеивания к пораженным участкам, оставляя на ночь;
- яблочный уксус для растираний;
- настойка восковой моли;
- солевые повязки;
- настой из корня лопуха, цветков календулы, конского щавеля, девясила.
Народные снадобья могут быть вполне эффективными для снятия боли.
Лечение при беременности
У женщин при беременности на поздних сроках часто случается ущемление (раздражение) нервного ствола. Причина — нагрузка возрастает на позвоночный столб.
Лечить беременную должен квалифицированный врач-невролог:

- Врач – вертебролог может назначить упражнения по растяжке позвоночника, расслабления мышц по окружности.
- Если боль вызваны невритом (ревматизм), то в помощь — лечебная гимнастика для укрепления мышц спины, травяные компрессы на спирту для нормализации кровотока, помогут ванны с растворением соли 12 кг на 135 л воды.
- Снять сильный болевой синдром поможет мануальная терапия, поскольку многие медикаменты для беременных женщин находятся под запретом. Терапия позволит улучшить микроциркуляцию тканей в пораженной области, снять спазм мышечный, нивелировать воспалительные проявления.
- В щадящем режиме, комфортных условиях назначаются физиопроцедуры (иглоукалывание, массаж).
Лечение седалищного нерва по Неумывакину
По мнению доктора Неумывакина, лечить ишиас и сохранить при этом кислотно-щелочной баланс в организме аптечными препаратами практически невозможно. Шлаки, токсины в организме накапливаются годами, когда в итоге между кислотами и щелочами возникает особый дисбаланс.
В основе методики — перекись водорода и пищевая сода. Именно данное сочетание компонентов дает при ишиасе хорошие результаты. Неумывакин указывает, на то, что принимать перекись водорода нужно внутрь.Организм начнет получать изрядную порцию кислорода при разложении раствора H2O2 на отдельные элементы: свободный кислород и воду.
Методика проста в исполнении:
- Для поддержки иммунитета принимать перекись водорода внутрь необходимо натощак (за 1 час до еды).
- Начинать питье водного раствора перекись с 2 капель трижды в день, для чего 1 каплю перекиси развести в 350 мл теплой воды.
- Итак, постепенно увеличивать дозу до 10 капель, прибавляя по одной ежедневно.
- Через 10 дней сделать перерыв на 3 дня и продолжить прием, начиная уже с 10 капель и сводя до минимума, до 1 капли.
Осложнения и последствия болезни
Если начать лечение ишиаса вовремя, то прогноз – благоприятный.
Если бездействовать то воспалительный процесс при ишиасе продолжит свое пагубное действие и осложнения неизбежны:
- снижение подвижности, парапарез, паралич нижних конечностей;
- атрофия мышц;
- в итоге — инвалидизация.
Профилактика
Не допустить прогрессирования патологии, значит, соблюдать несложные правила:
- носить правильную удобную обувь;
- следить за осанкой, особенно при сидячей работе, долгом времяпрепровождении за компьютером;
- оснастить рацион витаминами, магнием, кальцием;
- укреплять мышечный корсет спины и корректировать с раннего детства, устраняя асимметрию.
Если дозировать физические нагрузки (поднятие тяжестей), то вряд ли неврит седалищного нерва начнет беспокоить уже в молодом возрасте.
Читайте также:


