Операция на плечевом суставе нерв
Артроскопия – малоинвазная операция на плечевом суставе. С помощью нее врач проводит комплексное восстановление сустава плеча, уменьшает риск развития осложнений и облегчает реабилитацию больного. Проводиться артроскопия может на различные подвижные суставы в теле человека, включая и плечевой. При проведении оперативного вмешательства хирург получает на монитор картинку и по увиденному проводит все манипуляции. Операция такого типа начала осуществляться еще с 1970 года. По частоте выполнения процедура стоит на втором месте после артроскопии коленного сустава.
Кому назначается операция?
Повреждение плечевого сустава – это распространенное явление. Его можно объяснить характерными особенностями анатомии этого отдела и повышенной двигательной активностью. Площадь соприкосновения плечевой головки и поверхности сустава небольшая, в отличие от диапазона совершаемых движений. Операция артроскопии плечевого сустава показана при:
- подвывихе либо вывихе сустава этого отдела;
- при развитии хондроматоза;
- получении травмы сухожилий;
- при проблемах с подвижностью;
- разрыве манжетки;
- субакроментальном бурсите;
- посттравматическом артрозе;
- нарушении состояния синовиальной оболочки.
Противопоказания к процедуре
Повторное оперативное вмешательство назначается в случае рецидива сопутствующих болезней у пациента либо при развитии новых симптомов заболевания, а также в том случае, если плечо полностью теряет свою подвижность.
Противопоказана артроскопическая операция на плечевом суставе людям с непереносимостью к анестезии либо костном и фиброзном анкилозе. На время забыть о проведении операции придется тем, кто страдает от острых и хронических инфекций, гнойных поражений кожных покровов плеча. При уменьшении полости сустава решение о проведении оперативного вмешательства будет принимать лечащий специалист после диагностики состояния пациента.
Польза процедуры
Лечение плечевого сустава операцией артроскопией проводится посредством нескольких проколов (разрез в этом случае не используется). С помощью такой методики у хирурга появляется множество возможностей:
- если связочный аппарат был сильно поврежден либо смещен в сторону, то врач проводит его повторное фиксирование;
- при смещении и любых скольчатых повреждениях: хрящевая прокладка урезается и проводится повторное фиксирование;
- при защемлении связок костными образованиями либо же сухожилиями: связки аккуратно усекают и еще раз фиксируют в одном положении, после проходит сращивание тканей;
- при проблемах с вращением манжет важно провести визуализацию больного места, а также реконструкцию (усечение и сращение тканей суставов);
- при изменении положения сочленений сустава внутреннего типа проводится восстановление посредством компрессирования, после чего образования кости состыковываются в суставной сумке;
- при проникновении осколков хрящевой ткани в полость суставной сумки лишние фрагменты нужно устранить, а острые обточить;
- при разрыве сухожилий в плечевом отделе специалист проводит иссечение и сращивание, в некоторых случаях требуется повторная фиксация положения;
- при ревматоидном артрите устраняется пленка с сумки синовита, которая располагается в самом суставе.
При нарушениях в хрящевой прокладке врач осуществляет шлифовку, а если у пациента был определен бурсит, то суставную сумку вскрывают, устраняют из нее все утолщения и другие лишние образования, далее полость органа обрабатывается антисептиками.
Основные плюсы процедуры
В отличие от простого открытого оперативного вмешательства на плечевой сустав, артроскопия отличается большим количеством достоинств. К основным из них можно отнести:
- минимальный риск получения травмы и других осложнений при проведении операции;
- есть шанс сохранить целостность суставов;
- после процедуры на теле пациента не остается заметных шрамов;
- короткая и безболезненная реабилитация пациента;
- быстрое восстановление прежней подвижности суставов;
- минимизирован риск получения осложнений.
Время восстановления
После операции на плечевой сустав восстановление продолжается в течение 7 дней, а время нахождения пациента в стационаре – всего один день. Риск развития осложнений будет напрямую зависеть от профессиональности лечащего врача: при соблюдении всех основных правил и норм проведения процедуры такой риск приравнивается к нулю.

Артроскопия дает восстановить состояние больного, а при развитии заболеваний хронического характера увеличивает сроки ремиссии. После проведения такой операции у больного полностью восстанавливается подвижность сустава, а постоянный болевой синдром уходит и состояние пациента значительно улучшается.
Принцип проведения операции
При проведении процедуры хирург использует артроскоп – устройство, в которое встроена камера небольшого размера. Такой инструмент вводится в сустав, а на отдельном мониторе отображается изображение во много раз увеличенной суставной полости.
Применять артроскоп разрешается даже при выпадении либо нестабильности сустава. Чаще всего такой способ лечения считается единственным, который помогает рассмотреть состояние органа полноценно и определить все процессы, проходящие внутри полости.
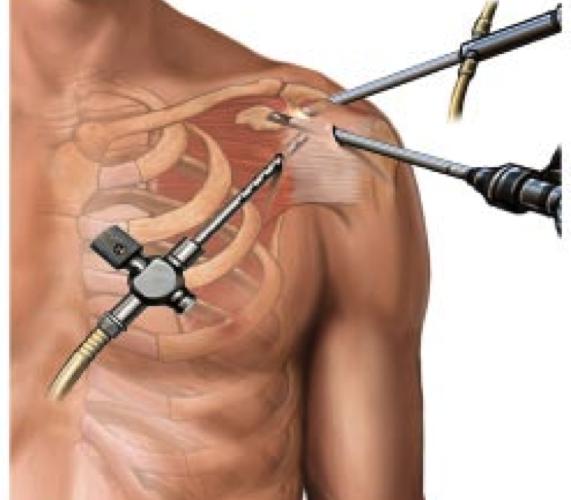
Чаще всего при проведении лечения применяют местную анестезию, вводя ее инъекцией. При сниженном болевом пороге у пациента могут использоваться и другие методы обезболивания. Чтобы врач получил полный доступ к суставу и смог восстановить его подвижность, важно подобрать подходящую позу для положения пациента.
Обычно больного укладывают на здоровый бок, руку с больным плечом при этом поднимают вверх и отводят в сторону через специализированную систему блоков, которая устанавливает ее в одном положении. В редких случаях применяют аксиальную тракацию по двум осям. При ней рука надежно фиксируется сразу в нескольких местах через блок с нагрузкой. Существует еще один метод фиксации – сидячий: при нем больного сажают в кресло и немного наклоняют корпус его тела вперед, больная рука остается свисать через край стола.

Больной участок тела обрабатывается антисептиками и маркируется: врач при этом обозначает места введения инструментов. Первый прокол проводится в полость сустава с помощью пункционной иглы. Если начинает выходить синовиальная жидкость, то дополнительно в сустав вкалывают небольшую дозу физраствора.
Врач проводит небольшой продольный разрез и встраивает в него троакар, который проходит через артроскоп. Второй надрез выполняется для ввода пластиковой канюли, с помощью такого устройства происходит выкачка лишней жидкости из сустава. В случае необходимости дополнительно могут применяться и другие инструменты.
Какие осложнения могут возникнуть?
Если лечащий специалист выполнял процедуру правильно и следовал основным нормам и правилам, а пациент не пренебрегал рекомендациям врача, то осложнений после оперативного вмешательства ожидать не следует. Но артроскопия, как и любые другие виды операций, имеет некоторые риски. При проведении процедуры могут произойти следующие неприятные ситуации:
- повреждение тканей хрящей;
- повреждение вен;
- начало воспалительного процесса;
- нарушение функционирования нервов на участке, где проводится процедура.
Признаки развития осложнений
Непосредственно после проведения оперативного вмешательства на оперируемом участке тела может сформироваться опухоль, также высок риск развития отечности и гематом. Такие отрицательные симптомы продолжаются недолго и бесследно проходят уже по прошествии пары дней, часто для этого даже не требуется проводить дополнительного лечения.
После проведения операции привычного вывиха плечевого сустава внутри него и на участке прокола на протяжении некоторого времени будет сохраняться боль. Но она также самостоятельно уходит. Уменьшить выраженность болевого синдрома у пациента можно с помощью приема специальных обезболивающих препаратов.
Курс реабилитации
Чтобы состояние пациента восстановилось как можно скорее, важно следовать комплексу мероприятий по восстановлению организма. С первого же дня после проведения процедуры важно начать прием определенных лекарственных средств, которые помогут устранить воспаления и болевые ощущения в суставе. Пока пациент продолжает пребывать в условиях стационара, на больное плечо врач регулярно накладывают холодный компресс. При каждой смене повязки на плече хирург должен тщательно осматривать участок на предмет наличия воспаления и других отрицательных признаков.

Главным при реабилитации операции на плечевой сустав считается выполнение специальных гимнастических упражнений. Начинать выполнять гимнастику можно уже в первые дни после проведения операции. Строгое выполнение предписаний специалистов при операции на плечевом суставе поможет ускорить процесс восстановления пациента.
Курс ЛФК
Начать ЛФК можно уже тогда, когда рука находится в зафиксированном состоянии и максимально расслаблена. При выполнении первых движений следует задействовать суставы руки, на которых и была проведена операция. Также упражнения должны выполняться и здоровой рукой. По прошествии пяти дней с момента иммобилизации можно начать оказывать минимальное воздействие на весь плечевой сустав.
В первые три недели после проведения операции можно выполнять следующие упражнения:
- сжимать пальцы специальным тренажером либо без него;
- проводить сокращение мышц не двигаясь;
- сгибать лучезапястный сустав;
- выполнять ускоренные движения кистью;
- ритмично сводить и разводить лопатки;
- вращать и поднимать предплечья.
После проведения оперативного вмешательство плечо должно находиться в повязке на протяжении следующих 3 недель. Устранить миогенную контрактуру при нормальном состоянии рубца можно только с помощью физкультуры. Главной целью лечебной гимнастики – простимулировать кровообращение к руке при минимальной подвижности. При этом больной должен следить за ощущениями своего тела: если возникает отек, а движение осложняется болевыми ощущениями, то нагрузку следует прекратить и пойти на прием к врачу, который проводил операцию.
Виды операции
К основным видам операции при лечении плечевого сустава относятся:
- артродез плечевого сустава;
- артротомия;
- артропластика;
- операция при привычном вывихе плеча;
- операция с подвешиванием плеча.
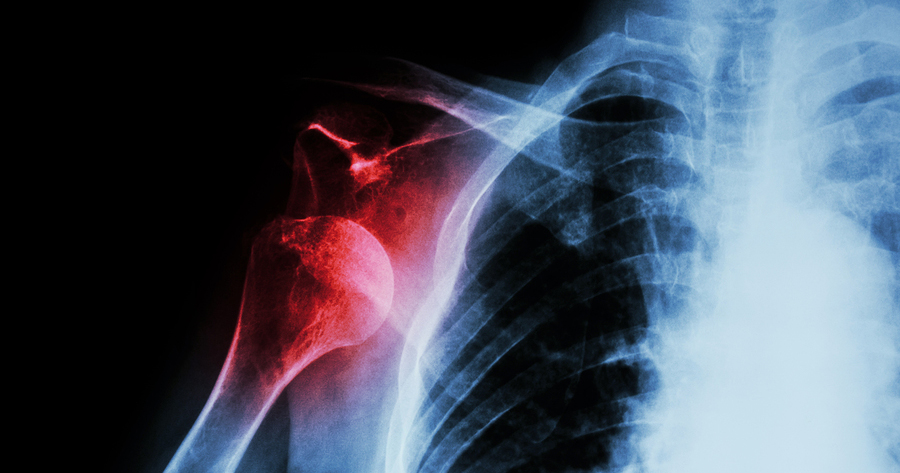
Выбирать операцию будет врач, основываясь на состоянии здоровья пациента и полученных результатов анализов. Цена операции на плечевом суставе начинается с 50 000 рублей.
Закрытая травма плечевого сплетения у взрослых чаще всего встречается среди молодых активных мужчин, увлекающихся экстремальными видами спорта или пострадавших в результате высокоскоростной автоаварии. Это тяжелейшее повреждение часто ведет к ограничению физических возможностей, вызывает психологические и социально-экономические проблемы. Нередко при первом осмотре пострадавшего с политравмой повреждение плечевого сплетения не распознается на фоне других жизнеугрожающих повреждений, фиксирующих на себе внимание врача.
Но даже в случаях выявления травмы лечение в прошлом откладывалось на более поздний период в надежде на спонтанное восстановление каких-либо функций. Сегодня такую задержку нельзя признать обоснованной, так как установлено, что она может серьезно ограничить возможности дальнейшего реконструктивного вмешательства.
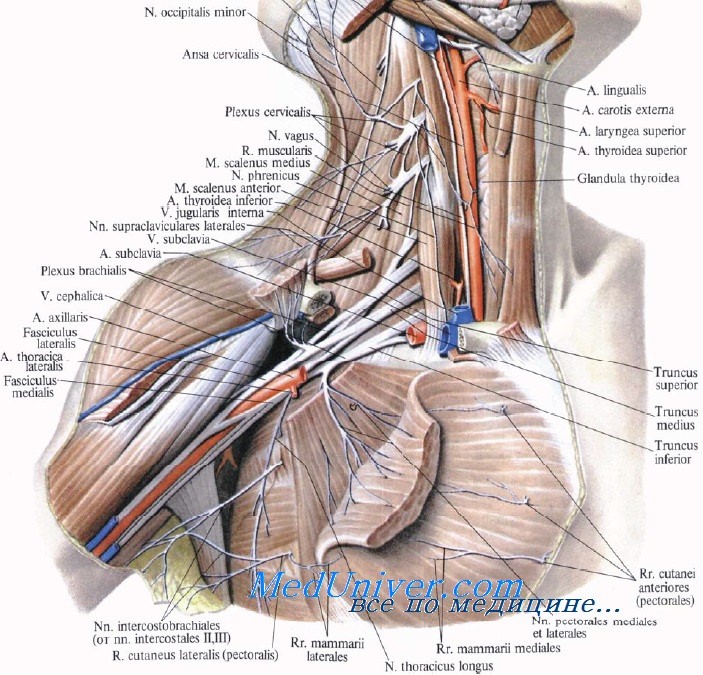
Каждый хирург, оперирующий в области плечевого сплетения, должен четко знать его анатомо-топографические особенности. Непонимание анатомического строения тех отделов шеи, передней поверхности грудной клетки и подмышечной впадины, где расположено сплетение, может усугубить исходную травму или вызвать любое другое тяжелое повреждение.
Плечевое сплетение в большинстве случаев образуется соединением передних ветвей четырех нижних шейных спинномозговых нервов (С5-С8) и первого грудного нерва (Т1). Спинномозговые нервы берут начало от дорсальных и вентральных корешков, отходящих от спинного мозга. Дорсальные корешки образованы чувствительными нитями, исходящими из спинномозгового узла дорсального корешка, который расположен в межпозвоночном отверстии или тотчас кнаружи от него. Вентральные корешки содержат двигательные нити. Дорсальный и вентральный корешки соединяются один с другим кнаружи от узла дорсального корешка, образуя спинномозговой нерв.
Твердая и паутинная мозговые оболочки простираются от спинного мозга на вентральный и дорсальный корешки на выходе из спинного мозга. Помимо этого на уровне С4-С7 спинномозговые нервы фиксированы к поперечным отросткам позвонков прочными соединительнотканными связками, которые отсутствуют на уровне С8 и Т1, что объясняет большую частоту отрывов двух нижних корешков, принимающих участие в формировании плечевого сплетения.
Передние ветви спинномозговых нервов объединяются в три ствола: верхний (С5 и С6), средний (С7) и нижний (С8 и Т1). Каждый ствол подразделяется на переднюю и заднюю ветви. Тотчас дистальнее ключицы передние разделения верхнего и среднего стволов соединяются в латеральный пучок, а переднее разделение нижнего ствола продолжается в медиальный пучок. Задние ветви всех трех стволов формируют задний пучок, который располагается позади подкрыльцовой артерии.
С практической точки важно дифференцировать пре- или постганглионарные повреждения. На сегодняшний день прямое оперативное устранение преганглионарных повреждений неэффективно, поэтому должны рассматриваться другие методы восстановления функций. Напротив, коррекция постганглионарных повреждений возможна за счет имплантации нерва-трансплантата.
Существуют характерные особенности анамнеза и клинической картины, которые помогают отличить преганглионарное повреждение от постганглионарного. Синдром Горнера, включающий птоз, миоз, ангидроз щечной области и энофтальм, предполагает преганглионарный отрыв С8 и Т1 корешков. На преганглионарный отрыв С6 корешка указывает симптом крыловидной лопатки, так как передняя зубчатая мышца иннервируется преимущественно длинным грудным нервом, который начинается от переднего разделения С6 около межпозвоночного отверстия.
Невозможность приведения лопатки к позвоночнику свидетельствует о дисфункции ромбовидных мышц вследствие отрыва С5 корешка и выпадения функции дорсального нерва лопатки. Способность приведения лопатки можно проверить, попросив пациента положить кисти рук на бедра и попытаться свести локти вместе за спиной.
Постганглионарные разрывы происходят в тех местах, где элементы плечевого сплетения фиксированы окружающими образованиями. Хрестоматийным местом локализации постганглионарного повреждения является точка Эрба, где надлопаточный нерв отходит от верхнего ствола плечевого сплетения. Разрыв С5 спинномозгового нерва обычно происходит на участке расположения вышеописанных соединительнотканных связок, фиксирующих нерв к поперечным отросткам позвонков.
На этом уровне связка особенно прочная, и данная анатомическая особенность создает предпосылки для возможного использования С5 корешка в качестве невротизатора при отрыве других корешков. Другой точкой фиксации надлопаточного нерва является вырезка лопатки, где нерв может повреждаться при травмах, вызывающих смещение лопатки кверху. Травма ключицы может сопровождаться повреждением плечевого сплетения на уровне сравнительно малоподвижных в этом месте разделений. Подкрыльцовый нерв фиксирован как в месте своего отхождения от заднего пучка, так и в месте прохождения через четырехстороннее отверстие, и легко повреждается на любом из этих уровней.
С усовершенствованием вспомогательных методов диагностики появилась возможность выполнения операций в раннем посттравматическом периоде. При правильной интерпретации такие методы исследования как электродиагностика, КТ миелография и, при необходимости, МРТ, увязанные с клиническими данными, определяют необходимость оперативного лечения для приемлемого восстановления функций.
Исследование проводимости нерва и электромиография (ЭМГ) являются основными методами, которые дополняют данные клинического обследования больного с повреждением плечевого сплетения. Любая травма нерва, кроме нейропраксии, инициирует через 48-72 часа развитие валлеровской дегенерации дистального участка аксона с потерей его проводимости. К недостаткам ЭМГ относится то обстоятельство, что только через 4-6 недель после травмы начинают регистрироваться потенциалы фибрилляции, указывающие на денервацию мышц.
Исследование нервной проводимости позволяет идентифицировать уровень повреждения (пре- или постганглионарный), который определяется на основании анализа потенциалов действия чувствительного нерва. Такую возможность предоставляет локализация узла заднего корешка вне спинного мозга. При отрыве корешка регистрируется нормальный потенциал действия, тогда как разрыв нерва дистальнее спинномозгового узла приводит к исчезновению сенсорного потенциала. Эта информация может быть одинаково важна как перед оперативным вмешательством, так и в процессе выполнения операции, когда решается вопрос о пригодности корешка в целях трансплантации. На практике, электродиагностика должна начинаться через 4-6 недель после травмы.
Из этого следует, что, опираясь на данные МРТ, не всегда удается спланировать хирургическую тактику. Ранняя КТ-миелография, приуроченная ко времени проведения первичной электродиагностики, способствует скорейшему проведению операции в промежутке от двух до трех месяцев после травмы, и даже раньше. Если данные предварительных исследований согласуются с клинической симптоматикой, то в дальнейшем электродиагностику можно повторить через шесть недель с целью оценки признаков реиннервации. Это повторное исследование также укладывается в рамки трехмесячного срока, в пределах которого необходимо выполнить оперативное вмешательство в тех случаях, когда оно показано.
Повреждения плечевого сплетения продолжают оставаться тяжелой по своим последствиям травмой. Тем не менее, достигнутые за последние 20 лет успехи существенно оптимизировали прогноз в отношении полноты функциональных исходов. Из оперативных техник применяют невролиз, пластику нерва и невротизацию.
Невролиз представляет собой оперативное освобождение нервов от рубцовых сращений. Как самостоятельное вмешательство редко бывает окончательным способом лечения при травме плечевого сплетения. Чаще всего процедура проводится параллельно с реконструктивной пластикой или невротизацией.
Прежде чем приступить к пластической реконструкции или невротизации, необходимо выбрать наиболее функционально значимые денервированные мышцы. Безусловно, наиболее важно восстановление функции сгибания в локтевом суставе. Другими приоритетными задачами являются реиннервация мышц, принимающих участие в формировании вращательной манжеты плечевого сустава, и стабилизация лопатки. Имеются положительные результаты невротизации лучевого нерва для восстановления функций трехглавой мышцы плеча.
Что же касается срединного и локтевого нервов, то значительное восстановление функций только за счет их оперативной реконструкции остается, возможно, невыполнимой задачей.
Для восстановления функций путем трансплантации нерва необходимы подходящие источники, среди которых С5 и С6 являются наиболее доступными даже при тотальном повреждении плечевого сплетения. Трансплантация из этих источников проводится при нарушении проводимости надлопаточного нерва и заднего разделения верхнего ствола с целью устранения мышечного дисбаланса плечевого сустава, стабилизация которого входит в одну из вышеперечисленных приоритетных задач. При дефиците подходящих начальных нервов восстановление сгибания в локтевом суставе потребует дальнейшего вмешательства посредством перемещения. Классическим вариантом является перемещение межреберного нерва для реиннервации мышечно-кожного нерва.
За счет перемещения межреберного нерва достигались вполне удовлетворительные функциональные результаты. Тем не менее, этот классический подход следует соотносить с возможностями новейших методик. К ним относятся нейропластика в комбинации с более агрессивными методиками невротизации, когда в качестве нервов-невротизаторов используют конечную ветвь спинномозговой части добавочного нерва и диафрагмальный нерв, а также нейропластика в сочетании со свободной трансплантацией функционально сохраненных одной или обеих тонких мышц бедра, реваскуляризированных и реиннервированных с использованием микрохирургической техники.
Эти инвазивные методики позволили успешно восстанавливать простейшую функцию кисти — функцию захвата, ранее считавшуюся невозможной.
Данный обзор был посвящен закрытой травме плечевого сплетения, тем не менее, нельзя не затронуть тему проникающих ранений, частота которых составляет около 10-20% от всех травм сплетения. Повреждения чаще локализуются в подключичной области, и отличаются более избирательной потерей функций. Острые проникающие травмы нередко сочетаются с повреждением сосудов, поэтому в идеале первичное обследование и лечение должны быть доверено специалисту, владеющему вопросами сосудистой и нейрохирургии. При отсутствии последнего конкретную помощь при травме сосудов следует оказывать предельно осторожно во избежание травмирования близлежащих нервов. При первой возможности должна быть проведена ревизия плечевого сплетения специалистом в области повреждений периферических нервов.
Более сложной представляется проблема огнестрельных ранений. Если сосуд не поврежден, можно выбрать выжидательную тактику с периодическим обследованием и проведением электродиагностики через 6 и 12 недель после травмы. Через 12 недель оцениваются признаки восстановления функций. Если они не прослеживаются, то, возможно, целесообразно решить вопрос в пользу хирургического вмешательства. В тех случаях, когда предполагается оперативное лечение поврежденного сосуда, одновременно следует оценить состояние структур сплетения и исключить любые повреждения другой локализации. В связи с тем, что зона нарушенной иннервации будет нечеткой, вероятно, не стоит заниматься реконструкцией нерва в срочном порядке, так как это может привести к неадекватному уровню отсечения поврежденного участка и несостоятельности нейропластики. Рекомендуется проводить реконструктивное вмешательство через 6 недель после травмы, когда подтвержден разрыв нерва и шансы на спонтанную реиннервацию отсутствуют.

- Вернуться в раздел "травматология"

Защемление нерва в плечевом суставе – распространенная проблема. Многие его путают с воспалительным процессом, хотя это две разные неврологические болезни, которые имеют похожую симптоматику. При этом специалисты отмечают, что при несвоевременной терапии защемление способно привести к развитию воспалительного процесса. Во избежание такого осложнения требуется обратить внимание на первые симптомы и обратиться за квалифицированной помощью к специалисту.
Признаки недуга
Может происходить защемление различных нервов (в частности, подмышечных, лучевых и срединных). Как показывает практика, в ходе диагностических обследований часто устанавливают, что был поражен лучевой нерв. Он относится к нервным стволам, состоящим из двигательной и чувствительной части.
При защемлении нерва в плече симптомы у разных пациентов могут немного отличаться между собой (в зависимости от причины, которая спровоцировала недуг). Однако есть общие характерные признаки. В первую очередь, человек испытывает сильную боль. Она может быть разного характера (к примеру, резкая или ноющая), возникать даже в состоянии покоя, когда на плечо не оказывается дополнительная нагрузка. Как правило, оно продолжается долгое время.
В целом, все клинические проявления подразделяют на три основные группы: острые, подострые и хронические. Острые признаки характерны для компрессии, которая возникла на фоне травматического влияния. Чаще всего они сопровождают перелом, растяжение или разрыв связочной сухожильной ткани. Подострые признаки характерны для сложных патологий опорно-двигательного аппарата (к примеру, деформирующиего остеоартроза).
Хронические признаки связаны с дегенеративно-дистрофическими болезнями позвоночного столба (например, при наличии шейного остеохондроза с корешковым синдромом). Они отличаются болезненными ощущениями тупого характера. Они присутствуют постоянно, но за счет ограничения подвижности человек часто не обращает на них внимание.
В соответствии со спецификой поражения специалисты отмечают следующие возможные клинические проявления:
повышенное потоотделение (выделение пота усиливается во время приступов боли);
ползания мурашек по верхним конечностям и области между лопатками;
чувство онемения в большом, указательном и среднем пальцах;
ограничение движений в суставах кисти после ночного сна или долгого отдыха;
появление непроизвольных мышечных подергиваний;
гиперемия и бледность кожных покровов;
нарушение кожной чувствительности (патологическое снижение чувствительности) в области плеча и предплечья.
Особой угрозы для жизни пациента патология не представляет, однако при отсутствии должной терапии патологический процесс способен прогрессировать вплоть до атрофии мышц. Исходя из этого, при обнаружении вышеописанных признаков, следует не затягивать с визитов к врачу-неврологу.
Причины защемления нерва в плече
Защемление нерва может произойти по нескольким причинам, но случается такое в случае, когда нервное волокно сдавливается близлежащими тканями. В результате нервный пучок может воспалиться, что приведет к появлению отечности. В большинстве случаев поражение затрагивает подмышечные, лучевые и срединные нервы. Среди наиболее распространенных факторов, спровоцировавших появление недуга, отмечают:
дегенеративно-дистрофические заболевания позвоночного столба (в частности, остеохондроз и артроз);
сложные болезни опорно-двигательного аппарата (например, грыжи межпозвоночных дисков);
отклонения в работе эндокринной системы (ожирение). Избыточный вес оказывает усиленное давление на мышцы и нервы, что значительно увеличивает вероятность появления недуга;
ревматоидный артрит. Заболевание повреждает нервы в течение некоторого времени, что повышает риск защемления. Возникшие костные шпоры способны привести к ограничению пространства для нервов плеча, что и провоцирует недуг;
различные травмы (ушибы, вывихи, переломы);
продолжительное хождение на костылях;
патологии центральной нервной системы;
малоподвижный (сидячий) образ жизни;
воспаление синовиальной сумки (бурсит);
дисплазия соединительной ткани;
чрезмерная физическая нагрузка на плечо во время занятий спортом;
неудачно выполненные инъекции в область плечевого сустава;
инфекционные патологии (к примеру, туберкулез и сифилис);
новообразования в области плеча и подмышки (как доброкачественного, так и злокачественного характера);
поражение акромиального сочленения;
усиленная и продолжительная нагрузка на плечевой сустав;
хроническое отравление свинцом;
осложнения после оперативных вмешательств (наличие спаек или рубцов).
Диагностика патологии
Невралгию зачастую путают с невритом (развитием воспалительного процесса) поскольку у них похожие симптомы. Несмотря на то, что это разные патологии, при неадекватной и несвоевременной терапии велика вероятность, что защемленный нерв воспалится. Кроме этого, защемление нерва имеет схожую симптоматику при различных нарушениях в работе сердечно-сосудистой системы, когда отмечаются проблемы с кровообращением и снабжением волокон кислородом.
Чтобы установить, что источник болезненных ощущений и других симптомов кроется именно в защемлении, требуется обратиться к квалифицированному специалисту. На первичном приеме он выслушает все жалобы пациента, соберет анамнез и проведет неврологическое обследование. Для этого будут проверены чувствительность пальцев и сухожильные рефлексы. При наличии защемления пациент не сможет развести в стороны большой палец и мизинец. Проблемы возникнут и со сжатием всех пальцев в кулак.
Сущность еще одного способа диагностики состоит в проверке на синдром висячей кисти. Он будет подтвержден в той ситуации, если при вытянутой в горизонтальном положении руке человек не в состоянии удерживать кисть параллельно полу. Дополнительно, чтобы поставить достоверный диагноз и провести дифференциацию с другими заболеваниями, врач-невролог назначит инструментальное обследование. Кроме того, оно позволит определить основную причину сдавливания нерва. Пациенту могут быть назначены следующие методики:
рентгенологическое исследование. Это самый простой вид инструментального обследования. Врачи назначают его в первую очередь. Исследование не занимает много времени и практически не имеет противопоказаний. По результатам полученной рентгенограммы удается обнаружить ряд дегенеративно-дистрофических заболеваний, остеофиты, кисты и другие опухоли (доброкачественного и злокачественного характера);
ультразвуковое исследование. Как правило, к ней прибегают только в том случае, когда есть подозрения на нарушения в работе сердечно-сосудистой системы. Эта методика достаточно мобильна, доступна, она характеризуется отсутствием болезненных ощущений и быстротой проведения;
компьютерная томография (КТ). Это более информативная методика по сравнению с рентгенографическим исследованием. Она хорошо визуализирует костные структуры позвоночника, позволяет определить возможность смещения костей. Компьютерная томография отличается высокой эффективностью, позволяет установить степень защемления нерва;
магнитно-резонансная томография (МРТ). Данный способ диагностики характеризуется полной безопасностью для пациента. Болезненные ощущения во время исследования не возникают. Количество противопоказаний минимально. Магнитно-резонансная томография дает возможность обнаружить причину, которая спровоцировала развитие недуга. Она хорошо отображает структуру тканей плечевого сустава и состояние близлежащих тканей.
К лабораторному исследованию прибегают, как к вспомогательному методу диагностики, поскольку оно не дает развернутое представление о клинической картине. Однако общий анализ крови позволяет обнаружить неврит (развитие воспалительного процесса). В этом случае количество лейкоцитов в крови пациента будет увеличено.
Профилактические мероприятия
Как и в случае с любой патологий, намного проще предотвратить появление недуга, чем осуществлять его терапию. В первую очередь, следует контролировать свой вес, нельзя допускать ожирения. Если есть склонность к избыточному весу, рекомендуется записаться на прием к врачу-диетологу. Он составит примерное меню, подробно расскажет о продуктах, которые можно употреблять и о тех, которые лучше не включать в ежедневный рацион.
Следует употреблять продукты, богатые кальцием и калием. Они участвуют в клеточном метаболизме. Их недостаток приводит к симптомам защемления нерва. Вводя в рацион продукты с высоким содержанием калия и кальция, удается восстановить функции нервов. Калий содержится в орехах и фруктах (например, бананах), а кальций в зелени и кисломолочной продукции.
Важно следить за правильной осанкой (держать спину прямо). Искривленный позвоночник приводит к проблемам со спиной и нарушению в работе многих внутренних органов. Специалисты рекомендуют спать на жестком ортопедическом матрасе (или средней жесткости). При сидячей работе требуется делать небольшие перерывы – ходить по комнате несколько минут.
Малоподвижный образ жизни негативно отражается на состоянии здоровья, способен привести к защемлению нервы. Важно заниматься умеренными видами спорта, ввести в привычку делать зарядку по утрам. Выполнение упражнений, направленных на растяжку и укрепление мышц и суставов – важное профилактическое мероприятие. Главное условие – их должен подобрать лечащий врач на основе физического состояния пациента.
Группа риска
Недуг может коснуться людей разных возрастных категорий. Согласно статистическим данным, чаще всего он поражает женщин. Это связано с большой вероятностью развития синдрома кистевого туннеля, который выступает в роли общего источника ущемленных нервов. Повышен риск развития защемления нерва:
у женщин, ожидающих ребенка;
у людей, профессионально занимающихся тяжелыми видами спорта;
у людей с неправильной осанкой (искривленным позвоночным столбом);
у людей с дегенеративно-дистрофическими патологиями позвоночника;
у людей, чья профессиональная деятельность связана с повышенной физической нагрузкой на область плеча (например, строители или грузчики).
Читайте также:


