Определения скорости проведения возбуждения по нерву
Для измерения скорости, с которой возбуждение распространяется по двигательному нерву , записывают электрические ответы мышцы на раздражение нескольких точек по ходу нерва ( рис. 361.4 ). Скорость проведения между этими точками рассчитывают по разности латентных периодов потенциала действия мышцы. Для оценки проведения в дистальном участке нерва и нервно-мышечном синапсе измеряют латентный период и амплитуду потенциала действия мышцы, который возникает при раздражении двигательного нерва в дистальной точке. Для измерения скорости проведения в чувствительном нерве раздражение наносят в одной его точке, а ответ регистрируют в другой; скорость распространения возбуждения между раздражающим и регистрирующим электродом рассчитывают исходя из латентного периода потенциала действия.
У здоровых взрослых чувствительные нервы рук проводят возбуждение со скоростью 50-70 м/с, ног - со скоростью 40-60 м/с.
Исследование скорости распространения возбуждения по нервам дополняет ЭМГ , так как дает возможность выявить и оценить тяжесть поражения периферического нерва. При нарушениях чувствительности такое исследование позволяет определить, на каком уровне поражен чувствительный нерв - проксимальнее или дистальнее спинномозгового ганглия (в первом случае скорость проведения нормальна). Оно незаменимо в диагностике мононейропатий , поскольку выявляет очаг поражения, позволяет обнаружить бессимптомное поражение других периферических нервов, а также оценить тяжесть заболевания и его прогноз. Исследование скорости распространения возбуждения по нервам позволяет различить полинейропатию и множественную мононейропатию - в тех случаях, когда это невозможно сделать по клиническим проявлениям. Оно дает возможность следить за течением нервно-мышечного заболевания, оценить эффективность лечения, понять особенности патологического процесса.
Для миелинопатий (таких, как хроническая воспалительная демиелинизирующая полинейропатия , метахроматическая лейкодистрофия , наследственные демиелинизирующие нейропатии ) характерно: значительное замедление скорости распространения возбуждения по нервам; увеличение латентного периода ответа мышцы на раздражение двигательного нерва в дистальной точке; вариабельность длительности потенциалов действия как чувствительных нервов, так и двигательных единиц . Приобретенные миелинопатий часто сопровождаются блокадами проведения.
При аксонопатиях - например, вызванных интоксикацией или метаболическим расстройством, - скорость проведения возбуждения по нервам нормальна или немного замедлена; потенциал действия чувствительного нерва уменьшен по амплитуде или отсутствует; на ЭМГ заметны признаки денервации.
Логику электрофизиологического исследования лучше всего рассмотреть на конкретном примере. Онемение мизинца и парестезия мизинца в сочетании с атрофией собственных мышц кисти может иметь разные причины: поражение спинного мозга , шейно-грудная радикулопатия , плечевая плексопатия (затрагивающая средний или нижний ствол плечевого сплетения), поражение локтевого нерва . Нормальный потенциал действия чувствительного нерва, вызванный раздражением пораженной мышцы, свидетельствует о проксимальном уровне поражения - радикулопатии или поражении спинальных нейронов . Отсутствие потенциала действия чувствительного нерва означает, что пострадал дистальный участок нерва. По характеру ЭМГ разных мышц можно различить радикулопатию , нейропатию локтевого нерва или плечевую плексопатию . Исследование скорости проведения по двигательным волокнам позволяет не только разграничить радикулопатию и нейропатию локтевого нерва (в первом случае скорость нормальна, во втором - замедлена), но и локализовать поражение: по изменению потенциалов действия мышцы, вызванных раздражением нескольких точек по ходу нерва.
Таким образом, электрофизиологическое исследование может существенно уточнить диагноз.
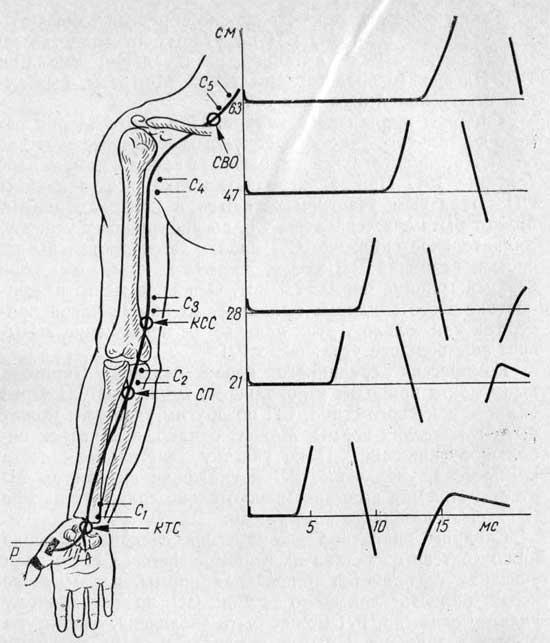
Для исследования СП по самым дистальным отделам нерва анализируется конечный латентный период, или терминальная латенция, т. е. время между нанесением раздражения на нерв и возникновением М-ответа, когда нерв стимулируют в самой дистальной, доступной для стимуляции точке нерва.
Величина терминальной латенции складывается из следующих величин: времени прохождения возбуждения по миелинизированному участку нерва дистальнее точки стимуляции, по его претерминальным ветвлениям, лишенным миелиновой оболочки, времени синаптической задержки [Skorpil V., 1965] и времени, необходимого для достижения волной возбуждения регистрирующих электродов [Mavor Н., Libman J., 1962].
R. Hodes и соавт. (1948) предложили определять так называемую резидуальную латенцию (РЛ), которую можно получить, вычитая из терминальной латенции время, необходимое для прохождения волны возбуждения по миелинизированному участку нерва от места стимуляции до начала ветвления нерва на терминали, т. е. практически до двигательной точки на мышце. Предполагается, что СП по этому участку нерва еще не снизилась и равна измеренной на более проксимальном участке.
Время прохождения возбуждения по отрезку нерва до начала ветвления последнего на терминали определяют в результате деления расстояния от стимулирующих электродов до двигательной точки на мышце. Вычисленные таким образом величины РЛ в норме колеблются в пределах 1,5 — 2,5 мс [Norris A. et al., 1953]. Удлинение РЛ указывает на снижение СП в области претерминальных ветвлений и наблюдается при различных патологических процессах [Hodes R. et al., 1948; Lambert E., 1956].
СП по локтевому и срединному нервам у здоровых людей колеблется в довольно широких пределах — от 50 до 70 м/с, по малоберцовому — от 40 до 60 м/с. При сопоставлении величин СП по проксимальному и дистальному участкам локтевого и срединного нервов выявляется некоторое преобладание СП по проксимальному отделу нерва по сравнению с дистальным [Skorpil V., Engel А., 1975].
По нашим данным, СП по проксимальным отделам нерва всегда у здоровых лиц оказывалась выше СП по дистальным отделам. Более того, несмотря на широкие индивидуальные колебания СП по обоим отделам, их отношение оказалось в норме очень стабильным, что позволило ввести новый критерий: проксимально-дистальный градиент (ГрСП), равный 1,09 — 1,1.
При анализе величин СП у здоровых важное место отводится возрасту обследуемого. У новорожденных СП равна 20 — 30 м/с, к 3 — 5 годам СП достигает нормальных значений, наблюдаемых у взрослых.
Измеряемые величины СП соответствуют максимальной СП по наиболее толстым быстропроводящим волокнам. Сохранность последних часто маскирует поражение более тонких медленнопроводящих волокон.
Для исследования функционального состояния медленнопроводящих волокон Н. Hopf (1948) разработал методику конфликтной стимуляции для определения СП по тонким волокнам. У здоровых лиц СП по медленнопроводящим волокнам оказалась на 7 — 10 м/с ниже максимальной СП.
При поражениях нейромоторного аппарата наблюдаются различные по степени и направленности изменения СП. При преимущественном поражении синаптических образований (миастения, миастенический синдром Ламберта — Итона), а также при первично-мышечных заболеваниях без сопутствующего поражения периферических нервов СП по проксимальным и дистальным отделам двигательных нервов остается в пределах нормальных величин, РЛ может быть как нормальной, так и выше нормы.…

При прохождении самого дистального участка срединного нерва через запястье он может подвергаться сдавлению в карпальном канале (смотрите рисунок Схема расположения срединного нерва). При электродиагностике все величины СП по разным участкам остаются в пределах нормы. Может быть снижена лишь СП по дистальному участку. Значительное снижение СП наблюдается дистальнее запястья, величина РЛ может достигать 4 — 6…
ЭЛЕКТРОМИОГРАФИЯ (ЭМГ, классическая ЭМГ) – метод диагностики нервно-мышечных заболеваний, основанный на регистрации спонтанных колебаний электрических потенциалов мышечных и нервных волокон.
Впервые запись ЭМГ осуществил в 1907г H. Piper. Однако распространение на практике метод получил в 30-е годы. В 1948 г R. Hodes предложил методику определения скорости распространения возбуждения (СРВ) по двигательным волокнам периферических нервов в клинических условиях. В том же году M. Dawson и G. Scott разработали методику определения СРВ по афферентным волокнам периферических нервов, что и положило начало электронейромиографии.
По суммарной ЭМГ анализируются биопотенциалы множества двигательных единиц, образующих интерференционную, или суммарную, кривую. По одной из классификаций суммарной ЭМГ, предложенной Ю.С. Юсилевичем еще в середине прошлого века, выделяется 4 типа
1тип – ЭМГ с быстрыми, частыми, изменчивыми по амплитуде колебаниями потенциала (частота колебаний 50 – 100 Гц); ЭМГ этого типа регистрируется в норме, а в случаях снижения амплитуды колебаний потенциала регистрируется у больных с различными формами миопатии, радикулоневрита, центральными парезами мышц.
3 тип – залпы частых осцилляций длительностью 80 – 100 мс (частота колебаний 4 – 10 Гц), характерен для всех заболеваний, при которых имеют место повышение мышечного тонуса по экстрапирамидному типу и насильственные движения – гиперкинезы.
При проведении ЭМГ-исследования исследуется потенциал в мышце, возникающий при ее прямой, непрямой и рефлекторной стимуляции. При этом чаще проверяется реакция мышцы в ответ на стимуляцию иннервирующего ее нерва.
Среди вызванных электрических ответов выделяют:
• М-ответ – потенциал, возникающий при электрическом раздражении двигательных волокон нерва
• Н-ответ – рефлекторный, возникающий в мышце при ее раздражении низкопороговых чувствительных волокон нерва
• F-ответ – проявляющийся в мышце при электрической стимуляции двигательных аксонов нерва, обусловленный антидромным проведением волны возбуждения от места стимуляции к телу мотонейрон, возбуждения его и обратного проведения волны возбуждения до иннервируемых этим мотонейроном мышечных волокон.
Развитие метода и совершенствование диагностической аппаратуры способствовало формированию его направлений:
1) собственно электромиографические исследования, то есть регистрация спонтанной мышечной активности в покое и при различных формах двигательной активности (глобальная ЭМГ)
2) стимуляционная электромиография и электронейрография.
Сочетание этих двух направлений нередко обозначается термином электронейромиография .
. Наиболее информативной оказалась классическая ЭМГ с игольчатыми электродами.
В настоящее время ЭМГ является основным методом в диагностике болезней периферических мотонейронов, нервов, мышц, нервно-мышечной передачи.
Возможности метода
ЭМГ позволяет получить объективные сведения, способствующие решению следующих вопросов:
1? - имеется ли повреждение чувствительных волокон нерва
2? - снижение мышечной силы у больного нейрогенной природы или речь идет о первичной миопатии?
3? - нарушена ли нейромышечная передача
4? - имеется ли валлеровское перерождение нервных волокон и продолжается ли процесс денервации?
5? - если нерв поврежден, то преимущественно страдают осевые цилиндры нервных волокон или их миелиновая оболочка?
6? - в случае невропатии: связана ли хроническая частичная денервация мышц с повреждением нервных корешков, ствола нерва или объясняется полиневропатическим процессом?
. Таким образом, применение ЭМГ-исследования дает возможность выявить поражения нейромоторного аппарата: первично-мышечного, неврального, переднерогового.
При этом возникает возможность дифференцировать:
•единичные или множественные невропатии (моно- и полиневропатии),
•аксональные и демиелинизирующие невропатии
•провести топическую диагностику поражения спинномозговых корешков, нервного сплетения или периферического нерва
•определить уровень компрессии нерва при туннельных синдромах
•определить состояние нервно-мышечной передачи
Использование метода игольчатой миографии дает возможность определить некоторые особенности денервационно-реинервационного процесса, что важно для оценки тяжести поражения периферических нервов, прогноза и соответственно планирования лечебной тактики.
. Диагностика должна проводиться с учетом клинической картины заболевания, поскольку изменения электрической активности мышц связаны с определенными симптомами, а не с нозологическими формами.
Методика
Для проведения ЭМГ используют специальный аппарат – электромиограф, состоящий из электронного усилителя и регистрирующей системы (осциллографа). Он обеспечивает возможность усиления биотоков мышцы 1 млн. раз и более и регистрируют их в виде графической записи. Отведение мышечных биопотенциалов осуществляется с помощью поверхностных и игольчатых электродов
При этом:
• поверхностные электроды позволяют регистрировать суммарную электрическую активность многих мышечных волокон
• игольчатые электроды , погружаемые в мышцу, могут регистрировать биоэлектрические потенциалы отдельных двигательных единиц (ДЕ) – понятие, введенное Ч. Шеррингтоном для обозначения комплекса, состоящего из периферического мотонейрона, его аксона, ветвлений этого аксона и совокупности иннервируемых мотонейроном мышечных волокон
При анализе ЭМГ учитывается:
•частота биопотенциалов
•величина их амплитуды (вольтаж)
•общая структура осциллограмм - монотонность осцилляций или их расчлененность на залпы, частота и длительность этих залпов и пр.
ЭМГ производится при различном состоянии исследуемых мышц:
•при их расслаблении и произвольном сокращении
•при рефлекторных изменениях их тонуса, возникающих во время сокращения других мышц
•во время вдоха
•при эмоциональном возбуждении и пр.
У здорового человека:
•в покое (при произвольном расслаблении мышц) на ЭМГ наблюдаются слабые, низкоамплитудные (до 10 – 15 мкВ), высокочастотные колебания
•рефлекторное повышение тонуса сопровождается небольшим усилением амплитуды биопотенциалов мышцы (до 50 -100 мкВ)
•при произвольном мышечном сокращении возникают частые высокоамплитудные колебания (до 1000 – 3000 мкВ)
При заболеваниях, сопровождающихся денервацией мышцы, вовлечение в патологический процесс чувствительных волокон нерва позволяет дифференцировать невропатию от поражения клеток передних рогов спинного мозга. При ЭМГ возможно объективное раннее (иногда до клинической стадии) выявление нарушений функций нервно-мышечного аппарата, определение уровня его поражения (центральный, сегментарный, невропатический, нервно-мышечных синапсов, миопатический), а также характер (аксонопатия, миелинопатия), степени и стадии поражения периферических нервов. установление характера невропатического процесса имеет важное значение, так как способствует диагностике основного заболевания и разработке наиболее рациональной программы лечения.
Если электродиагностические данные указывают на аксонопатию, особенно в случае прогрессирующей полинейропатии с подострым или хроническим течением, есть основание считать вероятным наличие метаболических нарушений или экзогенной интоксикации. если же в процессе электродиагностики выявляется первичная демиелинизация нерва, среди возможных причин заболевания следует рассмотреть приобретенную демиелинизирующую невропатию, обусловленную нарушением иммунитета, или наследственные невропатии, отдельные формы которых сопровождаются равномерным и резко выраженным снижением скорости проведения возбуждения по нервам.
ЭМГ позволяет также судить о состоянии нервно-мышечной передачи, способствует выявлению ее нарушения. Кроме того, ЭМГ дает возможность контролировать регенеративный процесс после травматического повреждения нерва, помогая таким образом решать вопрос о целесообразности в таких случаях нейрохирургического вмешательства.
При исследовании функции периферического нерва важную информацию можно получить при определении скорости проведения импульсов и параметров вызванных потенциалов действия. С этой целью проводиться электронейромиография – метод. при котором классическая ЭМГ сопровождается электрической стимуляцией периферического нерва с последующим анализом параметров вызванных потенциалов, регистрируемых с мышцы (стимуляционная электромиография) или с иннервирующего ее нерва (стимуляционная электронейрография). При этом возможны регистрация и анализ параметров вызванных потенциалов (ВП) мышцы и нерва (латентный период, форма, амплитуда и длительность ВП), определение скорости проведения импульсов по двигательным и чувствительным волокнам периферических нервов, подсчет моторно-сенсорного и краниокаудального коэффициентов асимметрии и выявления отклонения их от нормы, определение числа функционирующих двигательных единиц (ДЕ).
Методы определения скорости проведения импульсов применим для исследования любого доступного периферического нерва. Обычно он определяется у срединного, локтевого, большеберцового и малоберцового нервов, реже – у локтевого и седалищного нервов. Электронейромиографию следует проводить при исследовании функционального состояния как двигательных, так и чувствительных волокон. Для определения скорости проведения импульсов (СПИ) сначала измеряется время наступления потенциала действия мышцы (в миллисекундах) при стимуляции двигательного нерва возле самой мышцы (латентное время – Т2 – ответа в дистальной точке) и в точке, расположенной проксимальнее по ходу нерва на некотором расстоянии (латентное время – Т1 – в проксимальной точке). Зная расстояние между двумя точками стимуляции (S) и разность латентных периодов (Т1-Т2), можно вычислить скорость проведения нервного импульса (скорость распространения возбуждения – СРВ) по формуле:
СПИ, или СРВ, = S/(Т1-Т2) мм/мс
Для большинства нервов в норме СПИ, или СРВ, составляет 45-60 мм/мс или м/с
При аксональной дегенерации, например при алкогольной или диабетической невропатии, га фоне выраженных денервационных изменений скорость проведения возбуждения снижается незначительно. При этом амплитуда потенциалов действия нервов и мышц прогрессивно уменьшается по мере того, как поражение распространяется по составляющим нерв волокнам. При аксональной полинейропатии можно установить ее субклиническое течение, активность и степень реиннервации.
При сегментарной демиелинизации, например, при синдроме Гийена-Барре, скорость проведения возбуждения снижается гораздо больше – до 60% от нормы. С электрофизиологической точки зрения демиелинизация характеризуется другими особенностями. Они включают десинхронизацию (дисперсию) вызванных потенциалов действия мышцы, непропорциональное увеличение латентного времени ответа в дистально точке, замедление F-ответов (потенциалов действия, направляющихся к спинному мозгу и возвращающихся назад к мышце) и блокаду проводимости. Блокада проводимости определяется по внезапному резкому падению амплитуды вызванного потенциала действия мышцы при стимуляции нерва в точках на все большем отдалении (в проксимальном направлении) от регистрирующего электрода.
Снижение скорости проведения возбуждения по отдельным нервам - признак мононевропатии, может быть, например, проявлением туннельного синдрома, тогда как снижение скорости проведения по симметричным нервам на всех, или как это бывает чаще, на нижних конечностях указывает на наличие полиневропатии.
Возможна и компьютерная обработка частотного спектра ЭМГ по методу Фурье, позволяющая определить суммарную мощность спектра, распределение и мощность отдельных частотных диапазонов.
. ОБРАТИТЕ ВНИМАНИЕ
При электродиагностическом исследовании необходимо регистрировать температуру тела пациента
СПНИ (скорость проведения нервных импульсов) для чувствительных и двигательных нервов изменяется на 2,0-2,4 м/с при снижении температуры на 1 °С. Эти изменения могут оказаться значительными, особенно в холодных условиях. При пограничных результатах исследования уместным мог бы быть следующий вопрос лечащего врача: "Какова была температура больного во время исследования и согревалась ли конечность перед измерением СПНИ?". Недоучет последнего положения может привести к ложноположительным результатам и ошибочной диагностике туннельного синдрома запястного канала или генерализо-ванной сенсорно-моторной невропатии.
Скорость проведения нервных импульсов (СПНИ) на разных участках нерва
СПНИ различается в зависимости от нерва и участка нерва. В норме проведение по проксимальным отделам нерва быстрее, чем по дистальным. Этот эффект обусловлен более высокой температурой в туловище, приближающейся к температуре внутренних органов. Кроме того, нервные волокна расширяются в проксимальном отделе нерва. Отличия в СПНИ наиболее заметны на примере нормальных значений СПНИ для верхних и нижних конечностей, соответственно 45-75 м/с и 38-55 м/с.
ЭМГ применяется для диагностики и прогнозирования течения миастении, миотонической дистрофии и паралича Белла:
• миастения - медленная повторная стимуляция двигательных нервов с частотой 2-3 Гц выявляет снижение моторного ответа на 10 % у 65-85 % больных ЭМГ отдельного волокна, измеряющая задержку в передаче импульса между нервными окончаниями и соответствующими им мышечными волокнами, обнаруживает отклонение от нормы у 90-95 % больных
• миотоническая дистрофия - ПДМЕ на ЭМГ колеблются по амплитуде и частоте и акустически напоминают звук "подводного взрыва"
• паралич Белла - СПНИ по лицевому нерву, выполненная через 5 дней от начала заболевания, дает прогностическую информацию о вероятности выздоровления Если к этому моменту амплитуды и латентные периоды имеют нормальные значения, прогноз в отношении выздоровления отличный
ЭМГ и исследование СПНИ используются для диагностики туннельного синдрома запястного канала и компрессии локтевого нерва в области локтевого сустава
• Синдром запястного канала (СЗК) - наиболее часто встречающийся туннельный синдром, поражающий 1 % всего населения СПНИ снижена у 90-95 % больных. Латентный период потенциала действия сенсорной составляющей срединного нерва ("ладонная задержка") увеличивается в два раза чаще, чем таковой моторной составляющей, хотя по мере прогрессирования заболевания моторный латентный период также изменяется. Применение игольной ЭМГ играет ограниченную роль, но может выявить признаки денервации мышц возвышения большого пальца, что указывает на позднюю стадию СЗК.
• При компрессии локтевого нерва в области локтевого сустава СПНИ по двигательным и чувствительным нервам снижена в 60-80 % случаев ЭМГ помогает определить степень денервации мышц кисти и предплечья, иннервируемых локтевым нервом.
Читать более подробно об электромиографии
ЦЕЛЬ: ознакомиться с методом Г.Гельмгольца определения скорости проведения возбуждения по двигательному нерву.
ОСНАЩЕНИЕ: Компьютеризированный комплекс для лабораторных электрофизиологических исследований BIOPAC, электростимулятор, электробезопасный стимулирующий электрод (с катодом и анодом), электроды для регистрации ЭМГ, электродная паста, вата, линейка для измерения расстояния между участками стимуляции.
ХОД РАБОТЫ (см. пособие для практических занятий):
Безопасный стимулирующий электрод приложите в области двигательной точки локтевого нерва на запястье, нанесите раздражение. На графиках отметьте латентный период - от момента раздражения до начала сокращения. Приложите стимулирующий электрод к двигательной точке срединного нерва в области локтевой ямки, нанесите раздражение. Определите латентный период второго сокращения. Линейкой измерьте расстояние между двумя точками стимуляции.
Скорость проведения возбуждения:
S – расстояние между точками стимуляции, м; t – разница латентных периодов, с.
ФИЗИОЛОГИЯ ЦЕНТРАЛЬНОЙ НЕРВНОЙ СИСТЕМЫ (ЦНС)
Е практическое занятие по теме ЦНС.
Общая физиология ЦНС.
Ответьте на вопросы
1. Нервный центр – это
2. Перечислите особенности распространения возбуждения в нервных центрах?
3. Перечислите функции глиальных клеток в нервной системе?
4. Какова основная роль процесса торможения в ЦНС?
5. Что характерно для первичного торможения?
6. Что характерно для вторичного торможения?____________________________________
7. Что характерно для постсинаптического торможения_____________________________
8. Что характерно для пресинаптического торможения?______________________________
9. Какой вид торможения в ЦНС наиболее избирателен? ____________________________
10. Какой процесс развивается на постсинаптической мембране в нервных окончаниях клеток Реншоу?_______________________________________________________________
10. Чем характерен современный этап развития рефлекторной теории?
11. Функциональная система – это
12. Что является главным системообразующим фактором функциональной системы по концепции П.К.Анохина?
13. Какова функциональная роль акцептора результата действия в любой функциональной системе?
Практическая работа на комплексе BIOPAC.
ВРЕМЯ РЕАКЦИИ
Рефлекс – это
__________________________________________________________________________________________________________________________________________________________
Время реакции – это
__________________________________________________________________________________________________________________________________________________________Научение – это
Средняя (арифметическая) – отношение суммы всех значений к их количеству.
Размах вариации – разность между наибольшим и наименьшим значениями признака.
Дисперсия – средний квадрат отклонения значений признаков ряда от их средней (σ 2 ).
Стандартное (среднее квадратическое) отклонение – квадратный корень от дисперсии (σ).
1. Пронаблюдать влияние научения и физиологических процессов на время реакции.
2. Сравнить время реакции в двух случаях: сигналы производятся с постоянными интервалами и с псевдослучайными интервалами.
3. Вычислить статистические показатели: среднюю, дисперсию, стандартное отклонение.
ОБОРУДОВАНИЕ И МАТЕРИАЛЫ: Компьютеризированный комплекс для лабораторных электрофизиологических исследований BIOPAC, кнопка-переключатель дистанционная SS10L, наушники OUT1.
ХОД РАБОТЫ: Смотри пособие для практических занятий.
Сведения о испытуемом: Имя- Возраст- Рост- Вес- Пол: М / Ж
| Номер стимула | ВРЕМЯ РЕАКЦИИ (мс) | ||
| Псевдослучайный | Постоянный интервал | ||
| Сегмент 1 (1-й опыт) | Сегмент 2 (2-й опыт) | Сегмент 3 (1-й опыт) | Сегмент 4 (2-й опыт) |
| Средняя |
Сведения о испытуемом: Имя- Возраст- Рост- Вес- Пол: М / Ж
| Номер стимула | ВРЕМЯ РЕАКЦИИ (мс) | ||
| Псевдослучайный | Постоянный интервал | ||
| Сегмент 1 (1-й опыт) | Сегмент 2 (2-й опыт) | Сегмент 3 (1-й опыт) | Сегмент 4 (2-й опыт) |
| Средняя |
Сведения о испытуемом: Имя- Возраст- Рост- Вес- Пол: М / Ж
| Номер стимула | ВРЕМЯ РЕАКЦИИ (мс) | ||
| Псевдослучайный | Постоянный интервал | ||
| Сегмент 1 (1-й опыт) | Сегмент 2 (2-й опыт) | Сегмент 3 (1-й опыт) | Сегмент 4 (2-й опыт) |
| Средняя |
Сведения об испытуемом: Имя- Возраст- Рост- Вес- Пол: М / Ж
| Номер стимула | ВРЕМЯ РЕАКЦИИ (мс) | ||
| Псевдослучайный | Постоянный интервал | ||
| Сегмент 1 (1-й опыт) | Сегмент 2 (2-й опыт) | Сегмент 3 (1-й опыт) | Сегмент 4 (2-й опыт) |
| Средняя |
Сведения об испытуемом: Имя- Возраст- Рост- Вес- Пол: М / Ж
| Номер стимула | ВРЕМЯ РЕАКЦИИ (мс) | ||
| Псевдослучайный | Постоянный интервал | ||
| Сегмент 1 (1-й опыт) | Сегмент 2 (2-й опыт) | Сегмент 3 (1-й опыт) | Сегмент 4 (2-й опыт) |
| Средняя |
Сравнение величин времени реакции по мере научения (по ходу эксперимента)
| Имя студента | Данные опыта 1 с псевдослучайной схемой (Сегмент 1) | Данные опыта 1 с постоянной схемой (Сегмент 3) | |||
| Стимул 1 | Стимул 5 | Стимул 10 | Стимул 1 | Стимул 5 | Стимул 10 |
| 1. | |||||
| 2. | |||||
| 3. | |||||
| 4. | |||||
| 5. | |||||
| Средние: |
| Данные группы Средние для студентов | Опыты с псевдослучайной схемой | Опыты с постоянной схемой | |
| Первый | Второй | Первый | Второй |
| 1. | |||
| 2. | |||
| 3. | |||
| 4. | |||
| 5. | |||
| средние группы: |
Ответьте на вопросы:
1.Как изменилось среднее время реакции между первым и десятым стимулами:
Для Сегмента 1: Для Сегмента 2:
2. В каком Сегменте наблюдалось большее изменение средней величины времени реакции?
3. Определите минимальное время реакции (когда оно становится постоянным):
4. Какие физиологические процессы происходят между подачей стимула и ответом (нажатием кнопки-переключателя)?
5. При какой схеме подачи сигналов средняя для группы оказалась ниже?
ФИЗИОЛОГИЯ ПРОЦЕССОВ МЕЖКЛЕТОЧНОЙ ПЕРЕДАЧИ ВОЗБУЖДЕНИЯ.
Показатели силы и работы мышц в процессе роста.
Изменение структуры мышцы с возрастом.
Анатомически у новорожденных имеются все скелетные мышцы, но относительно веса тела они составляют всего 23% (у взрослого 44%). Количество мышечных волокон в мышцах такое же, как у взрослого. Однако микроструктура мышечных волокон отличается. Волокна меньше диаметром, в них больше ядер. По мере роста происходит утолщение и удлинение волокон. Это происходит за счет утолщения миофибрилл, оттесняющих ядра на периферию. Размеры мышечных волокон стабилизируются к 20 годам.
Мышцы у детей эластичнее, чем у взрослого, т.е. быстрее укорачиваются при сокращении и удлиняются при расслаблении. Возбудимость и лабильность новорожденных ниже, чем у взрослых, но с возрастом растет.
У новорожденных даже во сне мышцы находятся в состоянии тонуса. Развитие различных групп мышц происходит неравномерно. В 4-5 лет более развиты мышцы предплечья, отстают в развитии мышцы кисти. Ускоренное созревание мышц кисти происходит в 5-6 лет. Причем разгибатели развиваются медленнее сгибателей. С возрастом изменяется соотношение тонуса мышц. В раннем детстве повышен тонус мышц кисти, разгибателей бедра и т.д. Постепенно распределение тонуса нормализуется.
С возрастом сила мышечных сокращений увеличивается. Это объясняется не только уменьшением мышечной массы, но и совершенствованием двигательных рефлексов. Например, сила кисти с5 до 16 лет возрастает в 5-6 раз, мышц ног в 2-2,5 раза. Показатели силы до 10 лет больше у мальчиков. С 10-12 лет – у девочек. Способность к быстрым и точным движениям достигается к 14 годам, выносливость к 17. В 10-11 лет ребенок способен выполнять работу мощностью 100 Вт, 18-19 лет 250-300 Вт.
Функцию быстрой передачи возбуждения к нервной клетке и от нее выполняют ее отростки – дендриты и аксоны, т.е. нервные волокна. В зависимости от структуры их делят на мякотные, имеющие миелиновую оболочку, и безмякотные. Эта оболочка формируется шванновскими клетками, являющимися видоизмененными глиальными клетками. Они содержат миелин, который в основном состоит из липидов. Он выполняет изолирующую и трофическую функции. Одна шванновская клетка образует оболочку на 1 мм нервного волокна. Участки, где оболочка прерывистая, т.е. не покрыта миелином, называют перехватами Ранвье. Ширина перехвата 1 мкм.
Функционально все нервные волокна делятся на 3 группы:
1. Волокна типа А – это толстые волокна, имеющие миелиновую оболочку. В эту группу входят 4 подтипа:
· А альфа – двигательные волокна скелетных мышц и афферентные нервы, идущие от мышечных веретен – рецепторов растяжения. Скорость проведения 70-120 м/с.
· А бета – афферентные волокна, идущие от рецепторов давления и прикосновения кожи. Скорость 30-70 м/с.
· А гамма – эфферентные волокна, идущие к мышечным веретенам (15-30 м/с).
· А дельта – афферентные волокна от температурных и болевых рецепторов кожи (12-30 м/с).
2. Волокна группы В – тонкие миелиновые волокна, являющиеся преганглионарными волокнами вегетативных эфферентных путей. Скорость проведения 3-18 м/с.
3. Волокна группы С – безмиелиновые постганглионарные волокна вегетативной нервной системы. Скорость 0,5-3 м/с.
Проведение возбуждения по нервам подчиняется следующим законам:
1. Закон анатомической и физиологической целостности нервов, т.е. нерв способен выполнять свою функцию лишь при обоих этих условиях. Первые нарушения при перерезке, вторые – при действии веществ, блокирующих проведение, например, новокаин.
2. Закон двустороннего проведения возбуждения. Оно распространяется в обе стороны от места раздражения. В организме чаще всего возбуждение по афферентным путям идет к нейрону, а по эфферентным – от нейрона. Такое распространение называется ортодромным. Очень редко возникает обратная или антидромное распространение возбуждения.
3. Закон изолированного проведения. Возбуждение не передается с одного не нервного волокна на другое волокно, входящее в состав этого же нервного ствола.
4. Закон без декрементного проведения. Возбуждение проводится по нервам без декремента, т.е. без затухания. Следовательно, нервные импульсы не ослабляются, проходя по нервам.
5. Скорость проведения прямо пропорциональна диаметру нервов.
Нервные волокна обладают свойствами электрического кабеля, у которого не очень хорошая изоляция. В основе механизма проведения возбуждения лежит возникновение местного тока. В результате генерации потенциала действия в аксонном холмике и реверсии мембранного потенциала, мембрана аксона приобретает положительный заряд. Снаружи она становится отрицательной, внутри положительной. Мембрана нижележащего невозбужденного аксона заряжена противоположным образом. Поэтому между этими участками по наружной и внутренней поверхностям мембран начинают проходить местные токи. Эти токи деполяризуют мембрану нижележащего невозбужденного участка нерва до критического уровня, и в нем также генерируется потенциал действия. Затем процесс повторяется и возбуждается более отдаленный участок нерва и т.д.
Так как по мембране безмякотного волокна местные токи текут не прерываясь, то такое проведение называется непрерывным. При непрерывном проведении местные токи захватывают большую поверхность волокна, поэтому им требуется длительное время для прохождения по участку волокна. В результате дальность и скорость проведения по безмякотному волокну небольшая.
Синоптическая передача. Строение и классификация синапсов.
Синапсом называется место контакта нервной клетки с другим нейроном или исполнительным органом. Все синапсы делятся на следующие группы:
1. По механизму передачи.
· Электрические. В них возбуждение передается посредствам электрического поля. Поэтому оно может передаваться в обе стороны. Их в центральной нервной системе (ЦНС) мало.
· Химические. Возбуждение через них передается с помощью ФАВ – нейромедиаторов. Их в ЦНС большинство.
2. По локализации.
· Центральные, расположенные в ЦНС.
· Периферические, находящиеся вне ее. Это нервно-мышечные синапсы и синапсы периферических отделов вегетативной нервной системы.
3. По физиологическому значению.
4. В зависимости от нейромедиатора, используемого для передачи.
· Холинергические – медиатор ацетилхолин (АХ).
· Адренергические – норадреналин (НА).
· Серотонинергические – серотонин (СЕ).
· Глицинергические = аминокислота глицин (ГЛИ).
· ГАМК-ергические – гамма аминомасляная кислота (ГАМК).
· Дофаминергические – дофамин (ДА).
· Пептидергические – медиаторами являются нейропептиды. В частности роль нейромедиаторов выполняют вещество Р, опиоидный пептид, В-эндорфин и другие. Предполагают, что имеются синапсы, где функции медиатора выполняют гистамин, АТФ, глутамин, аспарат, ряд местных пептидных гормонов.
5. По месту расположения синапсов.
· Аксо-дендритные (между аксоном одного и дендритом второго нейрона).
Наиболее часто встречается три первых типа.
Строение всех химических синапсов имеет принципиальное сходство. Например, аксо-дендритный синапс состоит из следующих элементов:
1. Пресинаптическое окончание или терминаль (конец аксона).
2. Синоптическая бляшка, утолщение окончания.
3. Пресинаптическая мембрана, покрывающая пресинаптическое окончание.
4. Синоптические пузырьки в бляшке, которые содержат нейромедиатор.
5. Постсинаптическая мембрана, покрывает участок дендрита, прилегающий к бляшке.
6. Синаптическая щель, разделяет пре- и постсинаптическую мембраны. Ширина 10-15 нМ.
7. Хеморецепторы – белки, встроенные в постсинаптическую мембрану и специфичные для нейромедиаторов. Например, в холинергических синапсах это холинорецепторы, адренергических – адренорецепторы и т.д.
Простые нейромедиаторы синтезируются в пресинаптических окончаниях, пептидные – в соме нейронов, а затем по аксонам транспортируются в окончания.
Читайте также:


