Остеопороз на нервной почве
Об остеопорозе мало кто знает, пока не доходит до таких осложнений, как переломы костей. И очень часто случается перелом именно шейки бедренной кости. До сих пор о причинах возникновения остеопороза известно немного. Но последние исследования доказывают,

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 31 июля! Записывайтесь сейчас!

Согласно статистическим данным от остеопороза страдает примерно треть россиян в возрасте 50 лет и выше. Из-за нарушений в фосфорно-кальциевом обмене кальций начинает вымываться из костей. Таким образом снижается масса костной ткани, в результате чего нарушается ее структура. Кроме различных симптомов (боли в спине, ночные судороги в области голеней и стоп, искривление позвоночника) часто происходят переломы костей. Причем это могут быть позвонки, бедренные кости или кости предплечья. После таких повреждений человека чаще всего ждет инвалидность.
Но от остеопороза страдают и в подростковом возрасте, поскольку равновесие между вымыванием кальция и скоростью остеогенеза часто нарушается во время активного роста. Подобное наблюдается при беременности и грудном вскармливании, когда обмен веществ резко увеличивается. Пожилые люди страдают данным заболеванием из-за резкого снижения усвояемости кальция – до 20-30% (в зрелом возрасте это вещество усваивается на 50-70%).
Согласно соответствующему исследованию депрессия часто влияет на степень минерализации костей. При нарушениях в работе нервной системы активно выделяется гормон норадреналин, который негативно влияет на остеобласты. Так и возникают проблемы со строением кости.
Конечно, остеопороз провоцируют и другие факторы: разные нейроэндокринные нарушения, неправильный образ жизни, снижение иммунитета. Но депрессия является пусковым механизмом в нарушении костного метаболизма.
Результаты исследования показали, что степень низкой минеральной плотности костной ткани чаще наблюдается среди тех, кто страдает разнообразными нарушениями психического статуса. Поэтому адекватная терапия остеопороза должна предусматривать не только нормализацию обмена в организме фосфора, кальция, витамина Д и прочих витаминов, макро- и микроэлементов, но также и изменение образа жизни, чтобы предотвратить изменения настроения и появление депрессии. Последнее в нарушении костного метаболизма в основном играет патогенетическую роль.
Исследования, вполне возможно, положат начало созданию новых лекарственных препаратов для лечения депрессии. Например, компания Yissum уже занялась вопросом патентирования метода лечения остеопороза при помощи антидепрессантов.
Исследования в данной области продолжаются. Но уже сейчас подтверждено, что остеопороз развивается не только из-за депрессии, но и вследствие других нарушений психического статуса.
Подавленное состояние, повышенная тревожность, постоянная усталость, чувство одиночества – все это факторы, по мнению ученых, являются не только симптомами стресса и депрессии, но и факторами риска отражающими то, как влияет стресс на развитие остеопороза .

Остеопороз – заболевание, при котором кости нашего скелета хрупки и уязвимы. Факторов для развития этого заболевания множество: низкая масса тела, принадлежность к белой расе, возрастные изменения в организме (особенно это касается женщин в период менопаузы, когда уровень половых гормонов значительно снижен), вредные привычки – алкоголизм и курение, нарушение функций щитовидной железы и , конечно, нельзя сбрасывать со счетов влияние стресса. Для женщин это особенно важно, ведь именно они более ранимы и подвержены влиянию стресса и депрессии.
Как известно, в обновлении костной ткани участвуют два типа клеток – остеобласты и остеокласты. Остеобласты отвечают за процесс формирования костной ткани, а остеокласты участвуют в процессе разрушения старой. Поэтому минеральная плотность костей зависит от того, с какой скоростью работают эти клетки.
Что нарушается под влиянием стресса и депрессии
Дело в том, что под влиянием стресса надпочечники вырабатывают большее количество гормона кортизола, который снижает плотность костной ткани, снижая активность остеобластов. В результате чего скорость разрушения выше скорости созидания, что и приводит к развитию остеопороза.
Следует заметить, что стресс увеличивает вывод кальция из организма, который так необходим для формирования костей.
Многочисленные исследования показывают, что у людей, находящихся в состоянии депрессии, минеральная плотность костной ткани снижена. Это объясняется тем, что во время депрессии повышается секреция норадреналина – вещества, который так же, как и кортизол, тормозит активность остеобластов.

Поэтому с негативным влиянием стрессовых ситуаций и депрессий необходимо бороться и не ждать, когда ваш организм подвергнется тяжкому испытанию – остеопорозу, которое обнаруживается, как правило, только после перелома . Предотвратить остеопороз можно только за счет пополнения организма кальцием и витамином D , необходимым для лучшего усвоения этого микроэлемента.

Скорая помощь в борьбе со стрессом и депрессией
Больше двигайтесь и бывайте на свежем воздухе! Будьте здоровы!

Остеопороз – это развитие дегенеративных процессов в межпозвонковых дисках, но большая часть жалоб при этом заболевании связана с его неврологическими осложнениями, которые классифицируются по 4 стадиям:
Остеопороз характеризуется прогрессирующим снижением костной массы (в единице объема кости) и нарушением микроархитектоники костной ткани, приводящими к повышенной ломкости костей. Снижение минеральной плотности костной ткани на 1–2,5 стандартных отклонения от нормативных показателей (по данным фотонной или рентгеновской денситометрии), которое обычно не сопровождается патологическими переломами костей, принято обозначать как остеопения, а снижение более чем на 2,5 стандартных отклонения – как остеопороз.
В последние годы резко возрос интерес к проблеме остеопороза позвоночника. Это связано с высо- кой распространенностью данного состояния, неуклонно растущей в связи с увеличением продолжительности жизни, тяжестью осложнений, возможностью его доклинической диагностики с помощью современных денситометрических методов, появлением новых эффективных методов лечения. В мире остеопорозом страдают миллионы людей. Заболевание приводит к огромному социально-экономическому ущербу и без преувеличения должно быть отнесено к одной из важнейших медико-социальных проблем человечества.
Классификация остеопороза
Остеопороз принято подразделять на первичный и вторичный.
Причиной первичного остеопороза являются возрастная убыль костной ткани (сенильный остеопороз), состояние менопаузы у женщин (постменопаузальный остеопороз). В тех случаях, когда после тщательного обследования явной причины не обнаруживается, остеопороз обозначается как идиопатический. Развитию первичного остеопороза могут способствовать отсутствие адекватной физической нагрузки, курение, злоупотребление алкоголем, нарушение продукции и метаболизма витамина D, относительная недостаточность функции половых желез. Вторичный остеопороз может быть связан с лечением кортикостероидами, гипогонадизмом, тиреотоксикозом, миеломной болезнью, метастатическим поражением костной ткани, ревматическими заболеваниями, патологией печени и другими заболеваниями.
Механизм болевого синдрома при остеопорозе позвоночника
Многие авторы при рассмотрении проблемы боли в спине указывают на остеопороз позвоночника как на ее возможную причину, но при этом не конкретизируют, на каком этапе метаболического поражения костной ткани возникает болевой синдром. Между тем остеопороз позвонков, не сопровождающийся их переломами, не является источником болевого синдрома, так как трабекулярная ткань позвонка лишена болевых рецепторов, что, по-видимому, является причиной поздней диагностики остеопороза. Последний нередко выявляется как случайная находка при рентгенографии внутренних органов, особенно органов грудной клетки.
Боль может быть связана с раздражением болевых рецепторов в надкостнице позвонков, капсулах фасеточных суставов, задней продольной, желтой, межостистой связках, наружной трети фиброзного кольца межпозвонковых дисков, твердой мозговой оболочке, эпидуральной жировой клетчатке, стенках артериол и вен.
Спазм ухудшает кровоснабжение мышц, что усиливает ноцицептивную импульсацию от мышечных волокон, передающуюся в задние рога соответствующего сегмента спинного мозга и далее к ронам передних рогов спинного мозга, что ведет к усилению сокращения мышц, иннервируемых данным сегментом. В результате замыкается порочный круг между мышечным спазмом и болью. Через задние рога и спиноталамические пути поток болевой импульсации направляется к таламусу и далее к сенсорной зоне коры. В результате процесса периферической сенситизации нервные окончания становятся чувствительными к незначительным механическим воздействиям, постепенно формируется спонтанная активность нейронов спиномозговых ганглиев. Непрерывный поток болевой афферентации приводит к процессам центральной сенситизации на уровне задних рогов спинного мозга, что способствует хронизации боли и может придавать ей вторичный невропатический компонент.
Таким образом, патофизиологические процессы, возникающие при повреждении структур позвоночного столба и окружающих тканей, запускают каскад вторичных нейрофизиологических изменений в нервных волокнах, ноцицептивных нейронах структур спинного и головного мозга. В развитии болевого синдрома важное значение могут иметь также вторичные дистрофические изменения соединительно-тканных структур позвоночно-двигательного сегмента с развитием так называемого целлюло-тено-периосто-миалгического синдрома.
Какие факторы способстуют развитию остеопороза

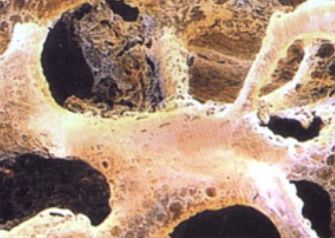
Остеопороз - это системное заболевание, поражающее все кости скелета, сопровождающееся снижением плотности и прочности костей, что приводит к высокому риску переломов даже при минимальной травме, такой как падение с высоты своего роста или поднятие груза весом около 10 кг.
Наиболее часто при остеопорозе встречаются:
Какие факторы способстуют развитию остеопороза?
- Женщины страдают остеопорозом значительно чаще мужчин. Наиболее быстрое снижение плотности костей происходит после наступления менопаузы. Известно, что в течение первых пяти лет после начала менопаузы женщины теряют до 25% костной массы. Это происходит из-за снижения продукции женских половых гормонов, эстрогенов, которые играют важную роль в регуляции обмена веществ в костной ткани. В связи с этим ранняя менопауза (в возрасте менее 45 лет) и хирургическая менопауза (после удаления яичников) повышают риск развития остеопороза.
- Низкая физическая активность также ускоряет темп потери костной ткани. Поэтому заболевания, ограничивающие двигательную активность (болезни суставов, тяжелые заболевания сердца, нервной системы) могут способствовать развитию остеопороза.
- Хронические заболевания желудочно-кишечного тракта, сопровождающиеся снижением всасывания питательных веществ, витаминов, микро- и макроэлементов нарушают обмен веществ в костной ткани;
- Эндокринные заболевания (заболевания щитовидной железы, сопровождающиеся как гиперфункцией, так и гипофункцией, сахарный диабет, болезнь Иценко-Кушинга), а также длительный прием глюкокортикоидных гормонов (преднизолон, полькорталон, метипред) и гормонов щитовидной железы (L-тироксин) являются дополнительным фактором риска;
- Заболевания почек, приводящие к развитию хронической почечной недостаточности;
- Наследственная предрасположенность к развитию заболевания. Так, если мать страдает остеопорозом (особенно с развитием остеопоротических переломов), то и у дочери очень высок риск развития заболевания;
- Вредные привычки, такие как курение, злоупотребление алкоголем и кофе также вносят свой вклад в развитие остеопороза
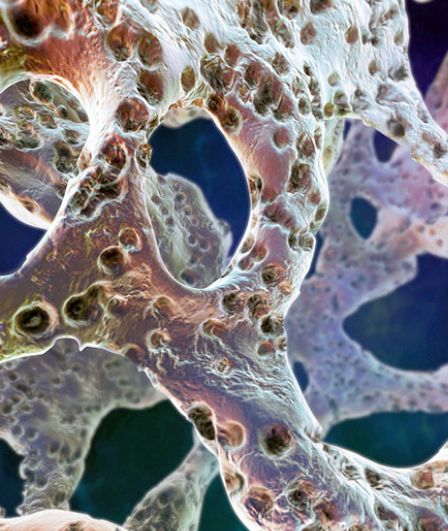
Как выявить остеопороз?
Единственный метод, позволяющий подтвердить диагноз и выявить заболевание на ранних стадиях - это костная денситометрия (измерение плотности костной ткани).
Наиболее распространенными являются ультразвуковая и рентгеновская денситометрия, позволяющие быстро и безболезненно определить состояние костной ткани. Рентгенологическое исследование необходимо для выявления осложнений остеопороза - переломов, однако установить диагноз остеопороза с помощью этого метода невозможно.
Будьте осторожны: чтобы сломалась кость, вашему пожилому родителю вовсе не обязательно выходить на улицу в гололед или страдать головокружениями! Зачастую достаточно всего лишь неудобно поставить ногу при ходьбе, стукнуться о твердый предмет, повесить на руку сумку с продуктами или даже просто сильно чихнуть. И если костная ткань поражена остеопорозом, в месте более сильного давления произойдет перелом.
Содержание
- Что такое остеопороз:
- Как устроена кость;
- Почему возникает остеопороз
- Чем опасен остеопороз
- У кого нужно особо отслеживать признаки заболевания
- Симптомы остеопороза
Что такое остеопороз
Остеопорозом называется хроническое обменное заболевание костей, при котором нарушается внутреннее строение костной ткани, в результате чего происходит снижение ее плотности и увеличение ее хрупкости. При этом страдает не одна определенная кость, а вся костная ткань у данного человека.

В возрасте старше 45 лет чаще болеют женщины: на 1 больного мужчину приходится 2-4 дамы. Связано это с тем, что в этот период (а это климакс) у женщин резко изменяется гормональный баланс — в крови уменьшается количество эстрогена, который был тесно связан с поддержанием кости в норме. У мужчин же таких изменений со стороны именно этого гормона не происходит, а мужские гормоны не так сильно влияют на костную ткань. К 75 годам соотношение заболевших мужчин и женщин становится равным 1:1. Это обусловлено ухудшением работы уже не репродуктивных эндокринных желез. В этом возрасте остеопороз отмечается уже почти у 99% людей.
В основе патологии – преобладание процессов разрушения кости над ее отстройкой. Чтобы было понятнее, к чему это приводит, рассмотрим вкратце строение кости.
Основной структурой кости является остеон. Это — костные пластинки, которые расположены по кругу, с местом в центре, где проходят сосуды и нервы. Остеоны лежат в специальном порядке: их больше там, где нагрузка, приходящаяся на кость, максимальна. В зависимости от кости, это может наблюдаться по длиннику кости, может — в поперечном, а может и в радиальном направлении. Между остеонами находятся прослойки из костных пластинок.

Множество остеонов складываются в перекладины – трабекулы. Эти структуры могут лежать:
- плотно. Это – компактное вещество, находится в средних участках костей;
- с большими промежутками между ними. Это – губчатое вещество, расположено в тех участках костей, которые образуют суставы.
Трабекулы в губчатом веществе располагаются строго по линиям действующих на кости сил сжатия и растяжения.
Костную ткань синтезируют клетки-остеобласты и остеоциты, лежащие между трабекулами. Есть там и клетки, которые ее разрушают – остеокласты. Эти 2 процесса почти никогда не бывают сбалансированы 1:1:
- до 25 лет сильнее работают клетки, синтезирующие кость. За счет этого ребенок растет;
- с 25 до 35-40 лет баланс между синтезом и разрушением близок к 1:1;
- с 35-40 лет процессы разрушения начинают преобладать, но еще не сильно (масса кости теряется на 0,3-0,5% в год);
- в 40-60 лет женщины теряют 2-5% массы каждой кости в год; у мужчин этот процесс начинается позже, с 60 лет.
За процессы образования и разрушения костной ткани ответственны те гормоны, которые влияют на баланс кальция. Это гормон паращитовидных, щитовидной, поджелудочной желез, надпочечников, яичников и яичек. Остеопороз возникает, когда происходит одно из трех событий:
Чем опасен остеопороз
Сейчас это заболевание распространяется по миру наподобие эпидемии: только в развитых странах уже зарегистрировано около 75 миллионов больных, и их число растет. Эпизоды временной нетрудоспособности больных остеопорозом происходят чаще и длятся дольше, чем даже при сахарном диабете или раке груди. Они и уменьшают продолжительность жизни человека на 10-16 лет.

Опасен остеопороз своими последствиями, основным из которых являются переломы костей. Только в 2000 году и исключительно в Европе было зарегистрировано более 3,5 миллионов подобных повреждений, каждый год их число увеличивается на 500 тысяч. К 2050 году, при росте числа сидячих профессий и отмечающейся тенденции к старению населения, прогнозируется, что ежегодно переломы, происходящие вследствие остеопороза, будут происходить у 1 миллиона человек.
- Профилактика остеопороза: коррекция питания, физические упражнения, медикаменты
- Реабилитация после эндопротезирования тазобедренного сустава
- Почечная недостаточность в пожилом возрасте
23,5% всех нарушений целостности костей вследствие остеопороза приходится на перелом шейки бедра. Это повреждение является наиболее инвалидизирующим. Если у молодых людей кость имеет все шансы срастись, то у пожилого человека, особенно страдающего атеросклерозом сосудов и сахарным диабетом, без эндопротезирования тазобедренного сустава патологию не вылечить. А длительный вынужденный постельный режим, который при этом возникает, зачастую (особенно без должного ухода) приводит к развитию:
- пролежней – отмерших мягких тканей: кожи, подкожной клетчатки, иногда – и мышц, которые зачастую инфицируются;
- застойной пневмонии – воспаления в той области легких, куда поступало недостаточное количество (вследствие лежачего малоподвижного положения) крови и воздуха;
- тромбоэмболий – состояний, когда образовавшийся тромб (обычно в венах ног) отделяется от стенки сосуда и с током крови попадает в другой сосуд (артериальный), который имеет такой же диаметр, как и сам сгусток. В результате артерия не пропускает кровь дальше тромба, и та часть органа, которая получала отсюда питание, гибнет;
- заражения крови вследствие пролежней или пневмонии, которое приводит к печеночной, почечной, дыхательной, сердечной или комплексной (она называется полиорганной) недостаточности.
Подобные осложнения могут возникать не только при переломе шейки бедренной кости, но и при нарушении целостности других костей. А пневмонии, тромбоэмболии легочных и мозговых сосудов, а также полиорганная недостаточность являются основными причинами летальности от осложнений остеопороза.
Смертность от последствий остеопоротических переломов очень высока. В странах Европы она стоит на втором месте после летальности от рака легких.
У кого нужно особо отслеживать признаки заболевания

Симптомы остеопороза нужно особо отслеживать, если Ваш пожилой родитель имеет хрупкое телосложение, худощав (женщина весит меньше 56 кг, а мужчина – менее 70 кг) и/или имеет высокий рост (женщина – выше 170 см, мужчина – выше 183 см), а также если у других старших родственников отмечались переломы различных костей.
Не менее важна ежегодная диагностика остеопороза, если у пожилого человека, независимо от роста и веса, имеется хотя бы одно из указанных заболеваний или состояний:
- заболевания околощитовидных или щитовидной желез;
- болезни надпочечников;
- сахарный диабет;
- болезнь Крона (болезнь кишечника);
- остеохондроз;
- хронический колит;
- болезнь Бехтерева;
- ревматоидный артрит;
- вредные привычки;
- рано наступившая менопауза;
- поздно начавшиеся менструации;
- недостаток кальция в пище;
- вынужденная пересадка одного из органов;
- хроническая почечная недостаточность;
- системные заболевания соединительной ткани;
- большое количество беременностей (даже если не все они заканчивались родами);
- прием препаратов: алюминия, кроворазжижающих, противоопухолевых, противосудорожных, гормонов-глюкокортикоидов, тетрациклина;
- малоподвижный образ жизни или длительный постельный режим в результате какой-то болезни.
Симптомы остеопороза

- учащения сердцебиения выше 80 ударов в минуту при нормальном самочувствии;
- раннего поседения;
- усиленного образования налета на зубах;
- шаткость зубов;
- судороги в икроножных мышцах по ночам;
- деформация ногтей.
Когда масса костной ткани уменьшается на 10%, начинают появляться первые переломы. Обычно они появляются под влиянием минимальной травмы: слабого удара, неудачного поворота, вынужденного прыжка, когда человек не заметил ступеньку и с усилием приземлился на ноги. Такие переломы локализуются в грудном или поясничном отделе позвоночника, и, пока их 1 или 2 несвязанных между собой, к появлению каких-то заметных симптомов не приводят.
Когда трещины образуются в нескольких соседних позвонках, появляется боль в спине. Она:
- имеет острый характер;
- слабее утром, а к вечеру нарастает;
- усиливается в дождливую и грозовую погоду;
- распространяется по межреберным промежуткам до передней стенки живота;
- не дает долго сидеть или стоять, заставляя менять положение;
- при кашле, резком повороте тела, чихании, поднятии тяжести в спине возникает прострел;
- длится несколько дней, после этого принимает тупой характер, а потом исчезает.
Тупая боль в спине появляется приступообразно. В основном, ее провоцируют травмы или физическая активность. Между приступами может пройти 1-2 месяца, но межприступный период может длиться и годы.
Следующим симптомом остеопороза позвоночника является уменьшение роста человека, что можно заметить по одежде: за несколько лет теряется 3-5 и более сантиметров роста. Можно также заметить появление складок кожи по бокам живота или, если подкожная клетчатка на животе хорошо выражена, то заметно, что жировая складка идет не четко горизонтально, а под углом.
Остеопороз приводит к нарушениям целостности не только позвонков – пострадать может любая из трубчатых костей. Наиболее часто переломы происходят в лучевой кости предплечья и шейке бедренной кости – как осложнение остеопороза суставных поверхностей этих костей. Еще до нарушения целостности этих костей болезнь можно заподозрить по таким симптомам, как:
- хруст в суставе;
- отечность и деформация сустава;
- плохая подвижность с утра, которая в течение дня проходит.
Перелом возникает после незначительной травмы, которую человек даже не всегда фиксирует сознанием. При нарушении целостности шейки бедра вдруг возникают сильные боли в паху, появляется неудобство при попытках встать на больную ногу, которая становится на несколько сантиметров короче.
Перелом лучевой кости сопровождается появлением боли в лучезапястном суставе, нарушением движения кистью. Он тоже возникает как будто спонтанно, после незаметной травмы.
К счастью, переломы костей и инвалидность можно предотвратить. Для этого нужно ежегодно проходить обследование – денситометрию. Эта безболезненная процедура определяет плотность костной ткани, и дает основание к назначению лечения, укрепляющего кости. Каким методом – ультразвуковым, томографическим или рентгенологическим – ее лучше всего проводить именно в Вашем случае, скажет врач травматолог-ортопед.

Содержание статьи
Что такое остеопороз
В норме наша костная ткань находится в состоянии постоянного обновления. В ней параллельно протекают два противоположных процесса: клетки остеобласты обеспечивают образование новой костной ткани, клетки остеокласты – разрушение (резорбцию) старой. От сбалансированности этих процессов зависит минеральная плотность и прочность кости. Если под воздействием каких-либо факторов баланс сдвигается в сторону резорбции, плотность ткани снижается, нарушается ее микроархитектоника (соотношение структурных элементов), возникает риск спонтанных нетравматических (так называемых низкоэнергетических) переломов.
Таким образом, остеопороз – это прогрессирующее метаболическое заболевание костной ткани, характеризующееся нарушением минерализации, снижением плотности костной ткани и, как следствие, склонностью к образованию низкоэнергетических (не связанных с травмой) переломов.

Остеопороз принято разделять на первичный и вторичный. Первичный остеопороз развивается в процессе естественного старения и составляет 95% у женщин и 80% у мужчин в структуре заболевания. К первичному остеопорозу относят также и постменопаузальный, возникающий у женщин после угасания менструальной функции.
Вторичный остеопороз встречается редко (5% у женщин и 20% у мужчин соответственно) и развивается при различных патологических состояниях, заболеваниях, а также при приеме некоторых медикаментов. К вторичному остеопорозу могут привести:
- нарушения питания (недостаточное употребление кальция и витамина D);
- генетические болезни обмена (гемохроматоз, порфирия);
- эндокринная патология (сахарный диабет, гиперпаратиреоз, тиреотоксикоз и др.);
- дисгормональные нарушения (ранняя менопауза, гиперпролактинемия, болезнь Иценго-Кушинга);
- патология желудочно-кишечного тракта, протекающая с нарушением всасывания микроэлементов (целиакия, болезнь Крона, хирургические вмешательства на органах брюшной полости и др.);
- болезни крови (гемофилия, лейкозы и лимфомы);
- ревматологические заболевания (ревматоидный артрит, болезнь Бехтерева и др.);
- неврологическая патология (эпилепсия, болезнь Паркинсона);
- хроническая соматическая патология (хроническая обструктивная болезнь легких, патология печени, заболевания почек, осложненные хронической почечной недостаточностью, сердечно-сосудистые заболевания в стадии застойной сердечной недостаточности);
- продолжительный или частый прием некоторых лекарств (глюкокортикоидов, противоопухолевых препаратов, препаратов для снижения свертываемости крови, ингибиторов протонной помпы, противосудорожных препаратов и др.)
- прочие патологические состояния (алкоголизм, ВИЧ-инфекция\СПИД, анорексия).
Кроме того, выделяют ряд факторов, которые значительно увеличивают риск возникновения остеопороза даже при отсутствии вышеуказанных причин:
- пожилой возраст (от 65 лет и старше);
- женский пол;
- принадлежность к европеоидной расе;
- длительная иммобилизация (обездвиженность вследствие каких-либо причин);
- дефицит веса (ИМТ ниже 19 кг\м2);
- табакокурение;
- малоподвижный образ жизни.
Как видно из этого длинного перечня, заболеть остеопорозом может практически каждый, поэтому мировое медицинское сообщество всерьез озабочено поиском новых методик профилактики и лечения остеопороза.

Симптомы заболевания
Врач может заподозрить остеопороз у пациента, если:
- присутствуют жалобы на боли в спине (не имеют специфического характера);
- есть указание на перелом, возникший без явной травмы (например, возникновение перелома предплечья при подъеме с опорой на руку);
- рост человека снижается на 2 см и более за 1-3 года или уменьшился на 4 см и больше по сравнению с ростом в 25-летнем возрасте;
- расстояние между затылком и стеной, к которой прислонен пациент – более 5 см (из-за патологического изгиба позвоночного столба в грудном отделе);
- расстояние между крылом подвздошной кости и нижними ребрами – менее ширины двух пальцев (из-за укорочения позвоночного столба).
Диагноз остеопороза помогает установить ряд обследований.
- Остеоденситометрия – измерение минеральной плотности кости специальным методом в области верхней трети бедренной кости и позвоночника. Остеопороз устанавливается, если показатель плотности кости составляет 2,5 и ниже стандартных отклонений пиковой костной массы. Остеоденситометрию рекомендуется проводить всем женщинам после достижения 50-летнего возраста и мужчинам после 60 лет, а также всем пациентам, перенесшим нетравматические переломы вне зависимости от возраста.
- Рентгенологическое обследование (рентгенография, компьютерная томография). Помогает выявить остеопоротические переломы.
- Лабораторная диагностика включает определение уровня ионизированного кальция, фосфора, щелочной фосфатазы и витамина D в крови, определения суточной экскреции (выведения с мочой) кальция и фосфора, определение маркеров костной резорбции – пиридинолина и дезоксипиридинолина, определение остеокальцина, отражающего метаболическую активность остеобластов костной ткани и b-CrossLaps сыворотки крови — продукта деградации коллагена 1 типа. При необходимости проводят исследование гормонального статуса. Данные лабораторного обследования не включаются в критерии постановки диагноза и носят лишь вспомогательный информационный характер.

Чем лечить остеопороз костей
Современные методы лечения остеопороза предполагают прежде всего проведение мероприятий по изменению образа жизни и устранению тех факторов риска, которые возможно исключить:
- отказ от курения и чрезмерного употребления алкоголя;
- отмена или замена, а при невозможности – уменьшение дозировки лекарственных препаратов, прием которых усугубляет остеопороз;
- сбалансированное питание, предполагающее употребление продуктов, богатых кальцием (сыры, молоко, зелень, бобовые, яйца, рыба, овсяная крупа) и витамином D (рыба и ее субпродукты, сметана, сливочное масло, яичный желток);
- поддержание нормального веса тела (индекс массы тела не менее 19 кг/м2);
- лечение имеющихся хронических заболеваний;
- адекватная физическая нагрузка (ходьба, плавание) при исключении экстремальных и динамичных вдов спорта (прыжки и бег также не рекомендуются);
- ношение специальных корсетов с целью уменьшения нагрузки на позвоночник и болевого синдрома;
- применение специальных средств защиты – протекторов бедра (для пациентов, у которых констатирован высокий риск перелома бедренной кости);
- оценка безопасности и, при необходимости, изменении домашней обстановки (оснащение помещения специальными поручнями, противоскользящими покрытиями);
- ношение устойчивой обуви на низком каблуке, использование трости при ходьбе, выполнение упражнений на тренировку равновесия и координации с целью уменьшения риска падений (безопасное передвижение – обязательное условие лечения остеопороза).

В каких случаях подключаются медикаментозные методы лечения остеопороза
Прежде чем решить, лечить ли остеопороз какими бы то ни было лекарствами, врач должен определить – имеются ли у пациента показания к специфической антиостеопоротической терапии. Такие показания возникают, если у женщин в постменопаузе или у мужчин старше 50 лет:
- диагностированы на момент визита к врачу или были ранее патологические нетравматические переломы (кроме нехарактерных для остеопороза переломов костей черепа и пальцев);
- показатель плотности кости по результатам остеоденситометрии составляет 2,5 и ниже стандартных отклонений пиковой костной массы;
- констатирован высокий 10-летний риск низкоэнергетических переломов (при подсчете по специальному алгоритму FRAX).
Если врач определил наличие обозначенных выше показаний, назначаются специальные препараты для лечения остеопороза.
Наиболее популярными препаратами для лечения остеопороза с позиций доказанной эффективности признаны бифосфонаты. Их действие основано на способности подавлять активность остеокластов – клеток, разрушающих костную ткань.
В результате многочисленных исследований доказано, что препараты этой группы повышают минеральную плотность костной ткани и достоверно уменьшают риск патологических переломов. Стоимость бифосфонатов, в зависимости от фирмы-производителя, колеблется от нескольких сотен до нескольких тысяч рублей. Принимают их от 1 раза в неделю до 1 раза в месяц, достаточно длительно – от 3 до 5 лет. Перед тем как лечить остеопороз костей препаратами этой группы, необходимо обязательно проконсультироваться с врачом, т. к. они имеют ряд противопоказаний и нежелательных эффектов (в т. ч. могут усиливать скелетно-мышечные боли в конечностях, провоцировать нарушения со стороны желудочно-кишечного тракта).
До недавнего времени помимо бифосфанатов применялись лекарственные препараты других групп, например стронция ранелат, синтетический кальцитонин и др.
Лечение остеопороза костей подразумевает обязательное соблюдение нескольких правил:
- терапия должна проводиться длительно, не менее трёх, а иногда и более, лет;
- лечение проводится одним препаратом – сочетание двух и более лекарств разных групп не является более эффективным;
- терапия бифосфонатами, Деносумабом, Терипаратидом или Стронция ранелатом должна сопровождаться обязательным назначением препаратов кальция и витамина D, но назначение только витамина D и кальция в виде монотерапии не допускается из-за неэффективности;
- для оценки эффективности терапии, пациенту должен проводиться регулярный (раз в 1-3 года) контроль ДРА остеоденситометрии, а также при возможности – контроль маркеров костной резорбции (пиридинолина и дезоксипиридинолина);
- для достижения хорошего результата лечения, пациент должен строго соблюдать рекомендации врача по продолжительности и частоте приема препаратов!

Какое лечение остеопороза, кроме медикаментозной терапии, может быть эффективным
Отвечая на этот вопрос, стоит упомянуть физиотерапию. В результате проводившихся в нашей стране и за рубежом клинических исследований, было отмечено, что воздействие переменным электромагнитным полем путем активизации остеобластов потенцирует остеогенез (образование костной ткани). Поэтому современное лечение остеопороза предполагает назначение магнитотерапии. Сейчас существуют компактные магнитотерапевтические аппараты, с помощью которых можно проводить процедуры не только в медицинском учреждении, но и дома. Безусловно, это очень удобно для человека, мобильность которого ограничена из-за болезни.
При возникновении такого серьезного осложнения остеопороза, как перелом шейки бедренной кости, пациенту проводится хирургическое лечение. Объем операции зависит от характера перелома, времени, прошедшего с момента его возникновения, и возраста пациента.
В заключение стоит отметить, что лучше в молодом возрасте профилактировать остеопороз, чем лечить его дорогостоящими и не всегда безопасными лекарствами. Женщинам с угасшей менструальной функцией с целью профилактики остеопороза назначается заместительная терапия препаратами, содержащими женские половые гормоны. К применению таких лекарств существуют определенные противопоказания, поэтому решение об их назначении должно приниматься совместно с гинекологом, с учетом соотношения риска и пользы. Кроме того, назначение их женщинам в возрасте после 60 лет нецелесообразно. Но главным методом профилактики, безусловно, является здоровый образ жизни, подразумевающий рациональное питание (с достаточным потреблением витамина D и кальция), активные занятия спортом и отказ от вредных привычек.
Задать вопрос врачу
Читайте также:


