Отмирание нервных окончаний в позвоночнике
Боль — необходимая защитная реакция организма, связанная с работой нервных окончаний. Ими наделен почти каждый орган. Самый протяженный нерв в организме — седалищный.

Его защемление и воспаление получило название ишиас . Это заболевание способно доставить массу проблем со здоровьем. К примеру, многие не знают, отмирают ли нервы при ишиасе.
Только этим, по-видимому, объясняется невнимание к своему состоянию.
Запущенная болезнь приводит к разрушению нервных волокон и другим опасным последствиям.
Ишиас иногда путают с остеохондрозом из-за похожих проявлений. Чтобы отличить заболевание и не допустить последствий, необходимо разобраться со строением и причинами его возникновения .
Седалищный нерв начинается в нескольких местах спинного мозга. Его отростки проходят через тазовую полость в следующие части тела:
- бедро,
- колено,
- голень,
- стопы,
- фаланги пальцев на ногах.
Седалищный нерв контролирует работу ног и малого таза.
Ишиас возникает в том случае, если нервные корешки по какой-либо причине защемляются или растягиваются. В результате возникает воспаление.
Отмирание нервных окончаний и развитие других осложнений возникает из-за ряда причин.
- Чаще это грыжа межпозвоночного диска . Локализация — область поясницы. Диски смягчают нагрузку на позвонки при движении. При грыже (разрушении) их ядро выпячивается и сдавливает нерв.
- Еще один фактор — стеноз позвоночника . Это патология, при которой сужается просвет канала.
- К защемлению нерва при ишиасе приводят и другие болезни позвоночника, например, остеохондроз.
- Чреваты воспалением нерва и инфекции, особенно затяжные и часто повторяющиеся.
К другим причинам относятся:
- спазмы грушевидной мышцы ,
- тромбы,
- опухоли,
- фибромиалгия.
Основное проявление — боль в любой части ноги или таза. Характер боли стреляющий, напоминает удары током, локализация может меняться. При сидении или движении боль обычно усиливается.
Специалисты особо выделяют другой признак — потерю чувствительности, онемение ноги. Контроль над конечностью ослабляется. Это довольно опасный признак, так как возможна полная потеря подвижности (паралич).
Ишиас часто сопровождается высокой температурой . Она обычна, если причиной послужила инфекция (туберкулез, плеврит). Возможны серьезные нарушения в работе органов таза: недержание кала, мочи.
При запущенном ишиасе человек может стать инвалидом. Причем иногда не имеет результата даже оперативное вмешательство . Это случается, если уже атрофировались и отмерли нервные окончания.
Заболевание может развиваться быстро или медленно, поэтапно.
Во многих случаях болезнь проходит в течение нескольких недель или дней. Средний срок – 6-12 недель. Однако нужно помнить, как при ишиасе не допустить отмирания нерва и других тяжелых осложнений.
Эта болезнь, как и многие другие, требует своевременного лечения. Только тогда риск ее развития существенно снижается.
- При подозрении на патологию необходимо провериться. Врач назначит ряд необходимых исследований: МРТ или КТ, УЗИ суставов, рентгенографию.
- Ишиас – коварная болезнь, проявляющаяся множеством запутанных признаков. Чтобы внести ясность, придется сдать анализы крови и, возможно, пройти другие исследования.
- Пациенту первое время (не меньше недели) требуется покой. Пока боль не уменьшится, лучше ограничить движение. Поэтому даже принимать пищу желательно в постели. Это нужно для того, чтобы нерв и суставы не травмировались и восстановились.
- Назначают препараты для снятия боли и воспаления, миорелаксанты. Эти лекарства иногда нарушают работу пищеварительной системы и имеют другие противопоказания. Принимать их следует только по назначению врача в точной дозировке.
- Для повышения эффективности применяют наружные мази, гели ( Диклофенак , Капсикам и другие).
- В дополнение назначают физиопроцедуры (фонофорез, электрофорез). Они также помогают при воспалении и отечности. Физиопроцедуры хорошо восстанавливают кровообращение и обмен веществ.
Если такое лечение не помогло через 6–12 недель, то рекомендуется оперативное вмешательство.
Когда острая форма воспаления прошла, применяют массаж . Он тренирует связочный аппарат и мышцы, улучшает циркуляцию крови. Эффективны для восстановления сероводородные и другие ванны . Применяется лечение грязью.

В дальнейшем пациенту назначаются специальные физические упражнения . Их комплекс и объем выполнения подбираются отдельно. Все зависит от причин заболевания и самочувствия. При выполнении упражнений следует соблюдать осторожность.
После выздоровления рекомендуется ряд профилактических мероприятий. К ним относится, например, активный образ жизни (без перегрузок).
Долго находиться в одном положении вредно для мышц спины. Со временем это ведет к воспалению нерва и возникновению ишиаса.
При отсутствии другой возможности можно делать физические упражнения на работе. Для этого достаточно периодически делать перерыв на несколько минут.
- следить за осанкой и не перегружать позвоночник;
- соблюдать режим;
- контролировать вес;
- вовремя лечить инфекции.
Очень важно правильно организовать прием пищи. Желательно есть 4-5 раз в день умеренными порциями.
Лечение и восстановление после ишиаса в большинстве случаев проходит успешно. Однако если болезнь запустить, нервные окончания постепенно отмирают.
Это грозит серьезными нарушениями здоровья, инвалидностью. Поэтому важно следить за своим самочувствием и вовремя обращаться к специалистам.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2, 3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.
Это заболевание представляет собой симптомокомплекс целого ряда проявлений, связанных с деструктивными процессами позвоночника. Часто корешковый синдром дает о себе знать настолько множественными и разнообразными признаками, что требуется серьезная дифференциальная диагностика для уточнения причин патологии. Поэтому столь важным является своевременный визит к специалисту.
Защемление нервов – это очень серьезное состояние, требующее срочной медицинской помощи. Обращаться следует к неврологу, который проведет осмотр, осуществит ряд диагностических мероприятий, назначит лечение, будет следить за его ходом. Не стоит пытаться себе помочь самостоятельно. Признаки корешкового синдрома могут указывать на другие заболевания, спровоцированные схожими явлениями. Разобраться здесь сможет только опытный специалист.
Причины, симптомы

Клиническая картина обычно отчетливо указывает на то, что такое корешковый синдром. Основным фактором развития этого состояния является защемление нерва в позвоночнике. Возникнуть оно способно по целому ряду причин. Обычно к ним относится остеохондроз. Но, кроме того, это может быть:
- тяжелая физическая работа;
- длительное пребывание в неудобной позе;
- гиподинамия;
- гормональный дисбаланс;
- простуда.
Защемление нерва в позвоночнике проявляет себя не сразу. Поэтому иногда бывает сложно установить причину его возникновения. Патогенный фактор служит лишь толчком к началу дегенеративных изменений хрящевой ткани и отходящих от нее нервных корешков. Возникает отек, развивается венозный застой, формируется сильный воспалительный процесс, в который вовлекаются все окружающие ткани.
Это симптомокомплекс, связанный с возникновением развернутого патологического процесса позвоночника, затрагивающего корешок. При защемлении нерва в спине возникший синдром обычно сопровождает триада, в которую входят: болевые ощущения; изменение чувствительности в пораженной области (на противоположной стороне она сохраняется полностью, что может служить ярким диагностическим признаком); сильнейший спазм мышц, препятствующий осуществлению целостного объема движений.
Корешковый болевой синдром характеризуется также усугублением состояния пациента от любого стресса.
Когда возникает защемление нерва в спине, симптомы обычно бывают достаточно яркими. Пациент испытывает сильную боль. Нередко она отдает в близлежащие области, а также во внутренние органы.
Симптомы защемления нерва в позвоночнике обычно напрямую касаются ограничения подвижности пациента. Каждый небольшой поворот головы или изменение позы вызывает сильный приступ болей. Иногда они продолжаются постоянно, беспокоя его даже по ночам.
Признаки защемления обычно бывают достаточно явственны:
- боль;
- напряжение мышц;
- пребывание в вынужденной позе;
- затруднение движений;
- онемение конечностей;
- отечность;
- снижение чувствительности;
- изменение кровообращения;
- гипорефлексия;
- ишемия тканей.
Зачастую дискомфорт наиболее сильно проявляет себя даже не в позвоночном отделе, а в верхней или нижней конечности. Человек не может поднять руку, двинуть плечом, перевернуться с боку на бок.
Пациент нередко испытывает общее недомогание, озноб, потливость. Если откладывать визит к врачу, то ущемление будет усугубляться, зажатое нервное окончание начнет испытывать все более сильное сдавливание, отек и миоспазм из-за сильной боли станут только увеличиваться. Воспалительный процесс, естественно, продолжит стремительно нарастать. Тогда возможны парезы, дистрофические влияния на окружающие ткани, даже отмирание нерва.
Диагностика патологии
Все это может носить абсолютно необратимый характер повреждения нервов в позвоночнике. Основная причина такой тяжелой патологии заключается в том, что она носит длительный прогрессирующий характер. Все структуры, вовлеченные в этот процесс, постепенно деформируются, утрачивают свои функции и со временем просто начинают отмирать.
Лечение корешкового синдрома начинается с установления его причины. Невролог обычно определяет, что делать в первую очередь. Обычно много явных и достоверных данных предоставляет рентгенография в двух проекциях, компьютерная и магнитно-резонансная томография, электронейромиография.
Очень важно провести дифференциальную диагностику, так как симптомы защемления нерва в спине могут быть сходны с проявлениями других заболеваний спинномозгового нерва. К ним относится межпозвоночная грыжа, спондилоартроз, костный туберкулез, злокачественное или доброкачественное новообразование, врожденные аномалии, травма, переломы позвонков, инфекция, остеопороз.
Они характеризуются развитием патологического процесса в точке соприкосновения нервного окончания с тканями спины и позвоночным столбом. Поэтому возникает очень большая область поражения, включающая внутренние органы. Длиться все это может очень долго, до тех пор, пока пациенту не будет оказана полноценная медицинская помощь.
Фармакотерапия заболевания
Лечение корешкового синдрома обычно бывает связано со степенью поражения нерва. Обычно врач предписывает пациенту строгий постельный режим. Для облегчения его состояния применяются анальгетики (Анальгин, Кетанов, Баралгин), противовоспалительные препараты (Диклофенак, Индометациновая мазь, Ибупрофен), глюкокортикостероиды.

Хороший эффект оказывают местные средства, способствующие снятию вызванного застойными явлениями отека, усилению кровообращения, облегчению движений. Их влияние помогает устранить сдавливание нерва, расслабить мышцы, нормализовать рефлексы. Болевые ощущения начинают постепенно проходить, так же как связанная с ними местная гиперемия и повышение температуры.
Когда врач определяет, что делать для снятия наиболее выраженных проявлений заболевания, то чаще всего используются перцовый пластырь, мази, гели, бальзамы (Фастум гель, Вольтарен, Диклофенак, Финалгон), местные анестетики.
Помогают восстановлению нервных корешков миорелаксанты (Баклофен, Мидокалм, Сирдалуд), спазмолитики, эпидуральная блокада с использованием обезболивающих веществ, антиконвульсанты. Эти меры препятствуют развитию дальнейших дегенеративных процессов и значительно облегчают состояние пациента.
При лечении защемления нерва в позвоночнике помогают восстановлению тканей хондропротекторы (Алфлутоп, Дона, Терафлекс, Хондроксид), иммуностимуляторы, вещества, способствующие регенерации тканей. Для нормализации кровообращения используются ангиопротекторы, сосудорасширяющие препараты, венотоники.
Они активизируют обусловленный развитием корешкового синдрома нарушенный кровоток, снимают лимфостаз, укрепляют стенки сосудов. В результате устраняется угроза мышечной атрофии, ишемии близлежащих тканей и конечностей, а также внутренних органов.
Симптомы межпозвоночной грыжи уменьшаются, нерв освобождается, кровоснабжение и иннервация возобновляются полностью.
Для стабилизации нервного состояния пациента обычно назначаются седативные средства, снотворные, транквилизаторы. Самолечение недопустимо, так как эти медикаменты назначаются только по рецепту и принимаются под строгим контролем специалиста. Кроме того, следует учитывать, что они имеют ряд побочных эффектов и могут вызывать нежелательные реакции организма.
Стабилизирует также состояние пациента регулярный прием витаминов группы В и ряда минеральных веществ, к которым относится Магний, Кальций, Марганец, Бром, Натрий, Калий. Они способствуют значительному укреплению центральной и периферической нервной системы, запускают процессы регенерации тканей, а также препятствуют необратимому сужению отверстий, через которые выходят пораженные спинальные корешки.
Дополнительные методы лечения корешкового синдрома
При решении вопроса о том, как лечить защемление нерва, преимущества отдаются определенным методам воздействия на ткани. Осуществляется целый ряд вспомогательных процедур, к которым относятся массаж спины, физиотерапия, лечебная гимнастика, рефлексотерапия, парафин, грязи, УВЧ, фонофорез, электрофорез, сульфидные и радоновые ванны, иглоукалывание, мануальная терапия, специальное лечебное питание, прием минеральных вод.
Эти методы позволяют устранить основные симптомы поражения корешкового нерва, способствуют восстановлению межпозвоночного хряща и снижению интенсивности воспалительного процесса.
Только врач может с абсолютной уверенностью сказать, как вылечить эту патологию и сколько времени потребуется на восстановление здоровья пациента. При значительном защемлении спинного нерва бывает необходимо хирургическое вмешательство. Тогда проводится освобождение корешка. Для этого осуществляется операция по устранению межпозвоночной грыжи.
Что делать при этом и как хирургическое вмешательство будет осуществляться, может решить только лечащий врач, исходя из состояния пациента, степени запущенности заболевания, возникших осложнений.
Прогноз и профилактика
Своевременно начатое лечение корешкового синдрома обычно заканчивается выздоровлением. Тем не менее, при запущенных формах болезни возможен ее переход в хроническую форму.
Такое течение патологии приводит к постепенному дегенеративному поражению всех окружающих тканей. Функции позвоночника и связанной с ним конечности резко ограничиваются. Следствием этого может стать наступление инвалидности.
Для того, чтобы симптомы корешкового синдрома снова не проявили себя, требуется целый ряд восстановительных и профилактических мероприятий. Необходим постоянный прием препаратов, способствующих нормализации деятельности нерва спины и окружающей его хрящевой ткани, лечебная гимнастика, плавание, бальнеология, ношение корсета, тщательный контроль веса, санаторно-курортное лечение.
Все эти меры следует тщательно и неукоснительно соблюдать, так как пренебрежение указаниями врача может вызвать рецидив заболевания.
Защемление нерва в области позвоночника – это патологическое состояние, которое формируется по причине сдавливания определенных нервных окончаний. Речь идёт о тех, которые отходят к ближайшим позвонкам в спинном мозге. В 30% случаев причиной данного явления может оказаться грыжа, протрузия или спазмированные мышцы. Подобное состояние сопряжено с очевидными болезненными ощущениями. Наиболее часто встречающимися типами защемления нервов в данной области следует считать прищемление седалищного и шейного нерва. С равной долей вероятности оно возникает, как у мужчин, так и у женщин после 35 лет.
Симптомы защемление нерва в позвоночнике
Главные признаки, указывающие на защемление нерва в позвоночнике:
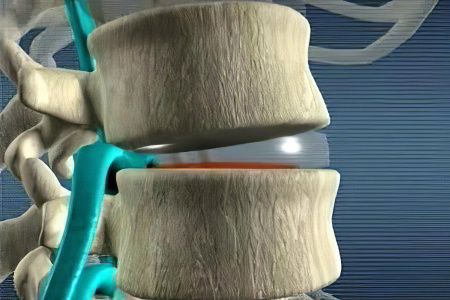
Болезненные ощущения в том нерве, который подвергся поражению;
Аналогичные ощущения во внутренних органах (сердце, желудок);
Внезапные болезненные ощущения провоцирует защемление сенсорного нерва. Однако если защемленным становится двигательный или вегетативный нерв, то боль, даже самая незначительная, не проявляется на начальном этапе. В результате этого человек может столкнуться с дисфункцией работы внутренних органов без видимых причин, но это впечатление обманчиво.
Это название полностью отражает характер болезненных ощущений:
Неожиданно стреляющий и, одновременно, жгучий;
Распределение симптомов может быть незначительным, например, затрагивать лишь поясницу или же отдаваться в остальные области позвоночника. В подобной ситуации дополнительно образуется протекционная реакция мышц в виде спазма. При этом болезненные ощущения настолько сильные и резкие, что человек надолго застывает в специфической позе, в которой его застала боль;
Длительность приступа боли может оказаться самой разной: от двух-трех минут до такого же количества суток;
Завершается приступ настолько же резко, как и начался.
После него формируется незначительная боль в области поясницы, которая достаточно быстро проходит. Но дело в том, что подобные приступы могут повторяться. Со временем они становятся все более длительными. В связи с этим необходимо пройти обследование и определить истинные факторы, из-за которых оказались прищемленными нервы в области позвоночника.
Если запустить этот потенциально опасный процесс, то могут возникнуть серьезные осложнения, допустим, воспалительные процессы нерва спины. Это объясняется тем, что мышцы, столкнувшиеся со спазмами, могут дестабилизировать питание нервов и окружающих тканей в силу их передавливания. В связи с этим важно обратить внимание на то, какие факторы спровоцировали образование защемления нерва в области позвоночника.
Причины защемления нерва в позвоночнике
На данный момент специалисты выделяют две главные категории факторов, влияющих на защемление:
Проблемы с нервом в области позвоночного столба в подавляющем большинстве случаев возникают как отклик на воспаление или просто ухудшение при остеохондрозе, а также на гипертонус мышц спины. При первой проблеме процессы, связанные с дистрофией в межпозвоночных дисках, могут спровоцировать сужение зазоров между ближайшими позвонками. Если же говорить о гипертонусе мышц спины, то это ещё больше отягощает представленный алгоритм, потому что очень часто отмечается защемление ответвлений нервных окончаний спинномозговой жидкости дисками;
Во всех остальных ситуациях нервы в позвоночнике прищемляются мышцами, подвергшимися спазмам. Наряду с нервами также отмечается защемление и кровеносных сосудов. Это может привести к серьезному ухудшению алгоритма кровообращения во внутренних органах и головном мозгу. Если нерв защемлен на протяжении долгого времени, то вероятно отмирание некоторой части нервных клеток, что провоцирует утрату чувствительности в определенных участках кожи и даже в некоторых областях тела.
Диагностика защемления нерва в позвоночнике

На первичном этапе диагностика подразумевает стандартное рентгенографическое исследование позвоночника. В некоторых случаях, если диагноз вызывает сомнения или необходимо его подтверждение, прибегают к дополнительным мерам. Так, выявить весь комплекс причин прищемления нервов можно при помощи МРТ-диагностики, а также компьютерной томографии (КТ). Кроме того, допускается осуществление миелографии, или рентгенологического обследования с использованием контрастного вещества.
Лечение защемления нерва в позвоночнике
Процесс восстановления при защемлении нерва в области позвоночника должен быть максимально полноценным. В связи с этим лечение осуществляется с помощью целого комплекса мероприятий, а также использования специальных препаратов. К наиболее действенным методам относится рефлексотерапия и физиотерапия, а также остеопатия. На ранних стадиях развития недуга эффективным будет точечный и общий массаж, мануальная и ударно-волновая терапия. Если же говорить о более поздних этапах, то правильно будет прибегнуть к электро- и вибромассажу.
В определенных ситуациях появляется необходимость в использовании лекарственных препаратов. Именно они помогают уменьшить болевой синдром. В подавляющем большинстве случаев, если не наблюдается осложнений в виде грыж и протрузий межпозвонковых дисков, восстановление достаточно быстро даёт положительные результаты. В связи с этим специалисты обращают внимание на то, что желательно не останавливаться на данной стадии. Выявление и попытка устранения первопричины защемления – вот ключ к успешному лечению.
В качестве поддерживающих мер отлично подходят всевозможные аппликации (допустим, керосиново-мыльные), а также ванны и компрессы с использованием лекарственных трав. Таким образом, защемление нерва в области позвоночника – это серьезная проблема, которая снижает работоспособность и в целом усложняет жизнь. Поэтому её лечению, а также и профилактике следует уделять особенное внимание.

Читайте также:


