Паховая грыжа и седалищного нерва
Защемление нервов может произойти не только в области шеи, поясницы или конечностей. В некоторых случаях неврологические боли возникают в паху. Это довольно редкий симптом, однако он отмечается у части пациентов. В области паха проходят ветви нервов, располагающихся в области поясницы и крестца. Здесь расположены окончания подвздошно-пахового нерва. Он редко бывает подвержен сдавлению. Однако при некоторых патологиях и травмах наблюдается ущемление этого участка периферической нервной системы. Это сопровождается хронической болью, а иногда и чувством онемения.
Анатомическое строение
Подвздошно-паховый нерв начинается в области поясницы. В зоне паха он разветвляется на 2 части. Одна из них иннервирует бедро. Вторая - называется паховой ветвью. Дальнейшее продолжение этого нервного окончания зависит от пола человека:
- У мужчин паховая ветвь проходит через семенной канатик и заканчивается в мошонке.
- У женщин паховая ветвь выходит в области маточной связки и заканчивается в области больших половых губ.
Паховая ветвь отвечает за иннервацию следующих органов:
- мускулатуры и кожи ануса;
- анального сфинктера;
- наружных половых органов;
- мышц промежности;
- сфинктера мочевого пузыря.
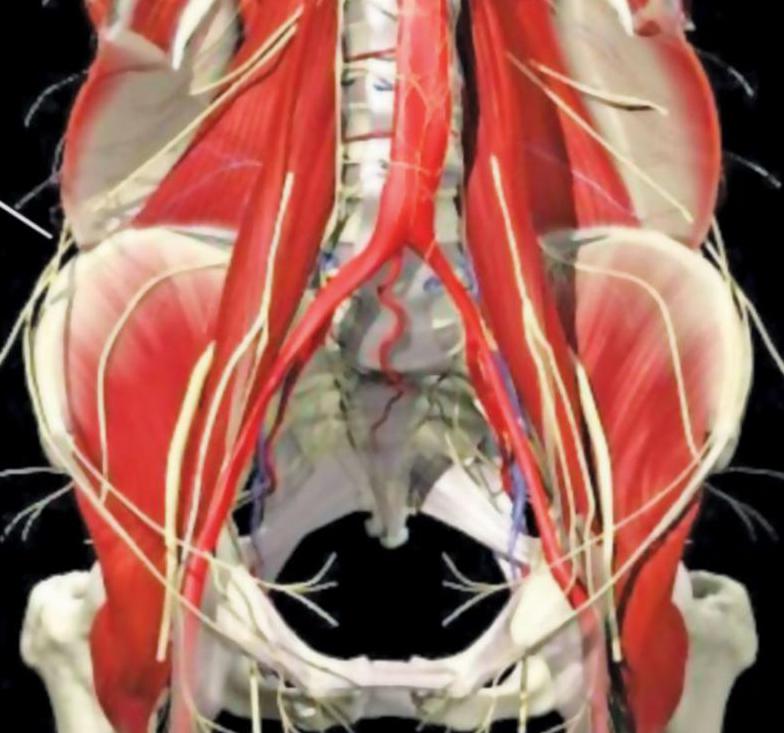
Подвздошно-паховый нерв влияет на ощущения во время полового акта, на процесс дефекации и мочеиспускания. Его работа регулируется вегетативной нервной системой.
При некоторых патологиях происходит сдавление нерва, которое сопровождается хронической ноющей болью.
Причины защемления нерва
Отчего происходит защемление нерва? Чаще всего паховая ветвь сдавливается после операций по поводу грыжи. Во время хирургического вмешательства врач ушивает грыжевое отверстие. При этом нередко повреждаются нервные ветви. Кроме этого, после операции образуется рубцовая ткань, которая может сдавливать нерв.
Существуют и другие факторы, которые могут вызвать нейропатию (защемление нерва):
- переломы таза;
- тяжелые роды;
- опухоли паховой области;
- спазмы анального сфинктера;
- патологии круглой связки матки;
- варикоцеле;
- гипертонус тазовых мышц;
- опоясывающий герпес;
- верховая езда;
- длительные поездки на велосипеде.

Симптоматика
Очень часто бывает сложно диагностировать нейропатию подвздошно-пахового нерва. Симптомы патологии обычно выражены слабо. У пациентов отмечаются следующие признаки заболевания:
- хронические ноющие боли в тазовой области;
- неприятные ощущения в анальном отверстии;
- недержание мочи;
- ощущение инородного тела в паху, а также жжение и покалывание;
- онемение кожи гениталий;
- болезненность во время полового акта и мочеиспускания;
- запоры.
У женщин отмечаются следующие симптомы защемления подвздошно-пахового нерва:
- зуд в области половых органов;
- жжение при мочеиспускании.

По этой причине пациентки часто принимают нейропатию за воспалительное гинекологическое заболевание.
Осложнения и прогноз
В большинстве случаев врачам удается устранить сдавливание подвздошно-пахового нерва. Лечение приводит к исчезновению боли и дискомфорта. Однако благоприятный прогноз возможен лишь в том случае, если пациент своевременно обратился к врачу. Осложнением запущенной формы нейропатии является хронизация процесса. При этом возникают стойкие расстройства половой функции, частое недержание мочи. Больные страдают от хронических запоров. В таких случаях показано хирургическое лечение нейропатии, которое требует длительного восстановления после операции.
Диагностика
Чтобы выявить нейропатию подвздошно-пахового нерва, врачи назначают УЗИ-обследование. При наличии патологии определяется ухудшение кровотока в половой артерии. Этот сосуд обычно сдавливается вместе с паховой ветвью.

Надежным методом диагностики является блокада нерва. Пациенту вводят в пораженный участок раствор анальгетиков и кортикостероидов. Если после этого неприятные ощущения проходят, то это значит, что причиной боли было сдавливание пахового нерва. В этом случае больному назначают курс лечения.
Консервативное лечение
При лечении защемления подвздошно-пахового нерва пациенту назначают следующие препараты:
- Для снятия боли используют противосудорожное средство "Габапентин".
- Для устранения спазмов назначают миорелаксант "Мидокалм".
- Рекомендуется принимать поливитаминный комплекс "Нейромультивит".

При сильной боли проводят блокады нерва с помощью анальгетиков и стероидных гормонов. При дискомфорте в области половых органов или ануса показано применение вагинальных и ректальных суппозиториев на основе диазепама.
Медикаментозное лечение дополняют физиотерапией. При защемлении нерва полезны такие процедуры, как фонофорез и электрофорез.
Рекомендуется также лечебная физкультура. Полезно делать упражнения на разжимание и сжатие мышц промежности. Однако комплекс ЛФК следует выполнять только после купирования болевого синдрома.
Хирургическое вмешательство
При отсутствии эффекта от консервативной терапии показано хирургическое лечение. Под общим наркозом врач проводит декомпрессионную операцию. При этом устраняется защемление нерва близлежащими тканями.
Эта операция эффективно устраняет все неприятные симптомы. Однако реабилитационный период может продолжаться несколько месяцев. В течение этого срока необходимо соблюдать щадящий режим: избегать физических нагрузок и длительного нахождения в сидячем положении.
Важно помнить, что даже после операции возможны рецидивы заболевания. При воздействии неблагоприятных факторов возможно повторное защемление пахового нерва. Поэтому следует соблюдать меры профилактики и рекомендации лечащего врача.
Профилактика
Как предотвратить нейропатию паховой ветви? Прежде всего нужно своевременно вылечивать такие патологии, как грыжа, переломы таза, опоясывающий герпес, гинекологические заболевания. Если после операции в тазовой области или сложных родов долго сохраняются даже незначительные ноющие боли, то необходимо обратиться к врачу.
Следует использовать удобное сидение для верховой езды. Это снизит нагрузку на паховый нерв. При длительных поездках на велосипеде нужно периодически делать перерывы. Это снизит риск повреждения нерва.

Паховая грыжа – довольно частое заболевание, встречающееся у 80% заболевших грыжей. Мужчины чаще страдают от этого заболевания. Из 10 случаев заболевания паховой грыжей 8 приходится на сильный пол. Это в первую очередь относится к анатомии пахового канала. Мужской паховый канал более короткий и широкий, чем женский, а так же меньше укреплен мышечными тканями и сухожилиями. Грыжи возникают так же и у детей.
Паховые грыжи разделяют несколько групп:
по размерам и положению пахового мешка, по месту и характеру локализации, по причинам появления, по наличию ущемлений. Так же грыжи характеризуют по анатомическим особенностям (прямые, косые, комбинированные), как вправимые и невправимые, по возможности рецидива после операции, а так же врождённые и приобретённые.
Вследствие опускания в малый таз или мошонку половых желез проем в брюшине, зарастающий со временем. Если проход не затягивается, то вслед за половыми железами в отверстие проходят органы полости живота.
Другая причина образования – это взаимосвязь малой упругости мышц и связок живота и напряженной физической работы, вызывающей напряжение живота и увеличение внутрибрюшного давления. Примером такой физической нагрузки служит поднятие тяжестей. А иногда грыжа вызывается сильным кашлем, чиханьем, рвотой, беременность, ожирение.
Симптомы
Характер симптомов обусловлен параметрами и видом органов. Грыжа приводит к болевым ощущениям, стеснение передвижения, расстройство функций кишечника и мочевого пузыря, кроме того, возникает выпирание органов. Есть случаи, когда грыжа не проявляется, а больной не испытывает никаких затруднений.
Самым не приятным является сдавливание внутренних органов. Тогда наблюдается тошнота, рвота, грыжа приобретает синюшный оттенок, отекают большие половые губы. Грыжа сама не проходит ее обязательно нужно лечить. Скорое лечение вызывает меньше осложнений после грыжи, такие как замещение органов, воспаление, некроз.
Лечение
Лечится паховая грыжа у женщин и мужчин только хирургическим путем. Были пробы ввести консервативное лечение, но оно не увенчалось успехом из-за дороговизны лекарственных препаратов и осложнениями после проведения инъекций. Единственным консервативным методом является ношение специальных бандажей.
Этот метод применяется, когда нет возможности проведения хирургической операции или при рецидиве грыжи. Использование бандажа является дополнительным средством и применяется ля уменьшения грыжи. Если бандаж перестать носить, происходит возврат симптомов. Ношение бандажа осуществляется под постоянным медицинским контролем. Кроме того, ношение бандажа не возможно длительный период, поэтому со временем придётся проводить хирургическую операцию.
Хирургическая операция по удалению грыжи относится к разряду достаточно простых, и может выполняться при местном наркозе у взрослого пациента. Как любая операция она требует соблюдения осторожности. При неправильном оперировании есть вероятность защемления нервов, повреждения мочевого пузыря, появление воспалительного процесса. Операция по удалению грыжи проводится в четыре стадии: получение прохода к паховому каналу, устранение грыжевого мешка, сшивание пахового проема, пластика пахового канала. Полное восстановление происходит спустя полгода после проведения операции.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
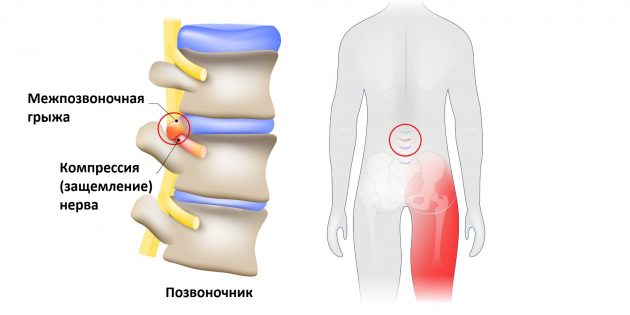
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
При ущемлении нерва пахового канала ухудшается снабжение органов и тканей нервными клетками. Возникает болезненный сидром в области таза, который может отдавать в область спины, ягодицы или бедра. Данное явление происходит по причине травмы или патологий внутренних органов. Необходимо начать своевременное лечение, чтобы избежать негативных последствий.

Причины защемления
Основной причиной ущемления нервного пучка с правой или левой стороны является оперативное вмешательство по удалению паховой грыжи.
Неосторожность хирурга может привести к повреждению ветвей нервов или их ущемлению рубцовой тканью. Существуют другие провоцирующие факторы:
- повышенный тонус грушевидной мышцы;
- онкологические заболевания;
- последствия герпетической инфекции;
- спазм мышц промежности;
- воспаление органов малого таза.
Если нерв защемило, внутренние органы малого таза могли быть травмированы. Привести к ущемлению нервного пучка способны затяжные роды или длительная езда на велосипеде. Еще одна причина — заболевания внутренних органов. К ним относятся: туберкулез, желчнокаменная болезнь, ревматические заболевания, нарушения работы сердечно-сосудистой системы, варикозное расширение вен яичка (варикоцеле).
Как распознать симптомы
Ущемление нерва в паху приводит к возникновению определенных симптомов. Они проявляются с разной интенсивностью: от снижения чувствительности до острых болей в паховой области. Все зависит от запущенности процесса.
На начальной стадии больные жалуются на ноющие боли, которые усиливаются в ночное время. У женщин болевой синдром ощущается остро в положении сидя. Для данного патологического состояния характерны следующие симптомы:

- болезненные ощущения усиливаются при надавливании;
- ощущается зуд и жжение;
- возникает чувство покалывания, онемения в паховой области;
- присутствует дискомфорт в области анального отверстия.
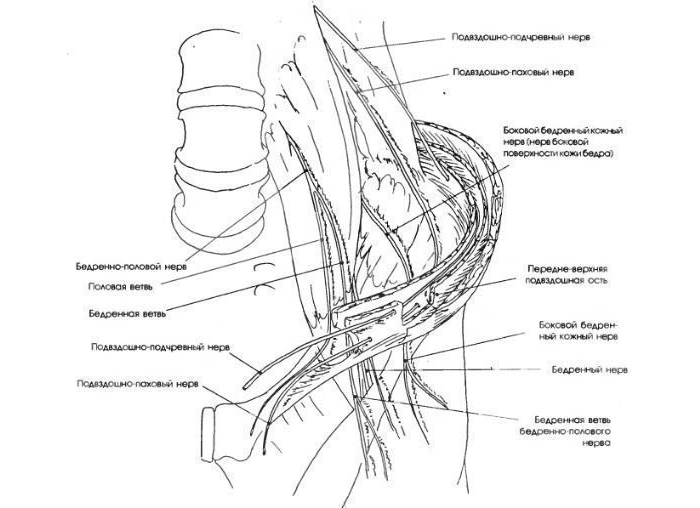
В некоторых случаях снижается чувствительность вверху ягодицы, лобка (при защемлении подвздошно-подчревного нерва) или наружных половых органов (ущемление подвздошно-пахового нерва). Болезненные ощущения всегда возникают слева или справа.
При длительном течении из-за стресса происходит расстройство мочеиспускания и затрудняется процесс опорожнения кишечника (запор).
Лечебные мероприятия

Для начала проводят диагностику, учитывая состояние запирательного нерва и наружного кожного нерва. После обследования пациенту назначают комплексное лечение. Чтобы купировать болевой синдром применяют инъекционную терапию. В место поражения вводят лекарственные блокады, которые начинают действовать моментально. Применяют другие лечебные мероприятия:
- Делают компрессы с Димексидом. Они помогают снять спазмы.
- Назначают стероидные гормоны. К ним относится Дексаметазон.
- Используют противосудорожные препараты для снятия острой боли.
- Назначают витамины группы B и антиоксиданты. Вводят витамины внутримышечно.
- Снять воспаление на начальных стадиях помогает средство Ксефокам.
- Вводят ректальные или вагинальные свечи с анестетиками.
Когда ликвидированы острые проявления назначают физиотерапию. Это может быть электрофорез, ультразвуковая и мануальная терапия. Впоследствии поднять тонус мышц и предотвратить ущемление помогут лечебные физические упражнения. Мышцы необходимо сжимать и расслаблять в тазобедренной области.
Из-за расплывчатой симптоматики больные могут не подозревать о поражении нервного пучка. Болезнь имеет свойство перетекать в хроническую форму и лечение может не ограничиться медикаментозным. В более запущенной стадии применяют хирургическое вмешательство.
При ущемлении нерва пахового канала ухудшается снабжение органов и тканей нервными клетками. Возникает болезненный сидром в области таза, который может отдавать в область спины, ягодицы или бедра. Данное явление происходит по причине травмы или патологий внутренних органов. Необходимо начать своевременное лечение, чтобы избежать негативных последствий.

Причины защемления
Основной причиной ущемления нервного пучка с правой или левой стороны является оперативное вмешательство по удалению паховой грыжи.
Неосторожность хирурга может привести к повреждению ветвей нервов или их ущемлению рубцовой тканью. Существуют другие провоцирующие факторы:
- повышенный тонус грушевидной мышцы;
- онкологические заболевания;
- последствия герпетической инфекции;
- спазм мышц промежности;
- воспаление органов малого таза.
Если нерв защемило, внутренние органы малого таза могли быть травмированы. Привести к ущемлению нервного пучка способны затяжные роды или длительная езда на велосипеде. Еще одна причина — заболевания внутренних органов. К ним относятся: туберкулез, желчнокаменная болезнь, ревматические заболевания, нарушения работы сердечно-сосудистой системы, варикозное расширение вен яичка (варикоцеле).

Как распознать симптомы
Ущемление нерва в паху приводит к возникновению определенных симптомов. Они проявляются с разной интенсивностью: от снижения чувствительности до острых болей в паховой области. Все зависит от запущенности процесса.
На начальной стадии больные жалуются на ноющие боли, которые усиливаются в ночное время. У женщин болевой синдром ощущается остро в положении сидя. Для данного патологического состояния характерны следующие симптомы:

- болезненные ощущения усиливаются при надавливании;
- ощущается зуд и жжение;
- возникает чувство покалывания, онемения в паховой области;
- присутствует дискомфорт в области анального отверстия.
В некоторых случаях снижается чувствительность вверху ягодицы, лобка (при защемлении подвздошно-подчревного нерва) или наружных половых органов (ущемление подвздошно-пахового нерва). Болезненные ощущения всегда возникают слева или справа.
При длительном течении из-за стресса происходит расстройство мочеиспускания и затрудняется процесс опорожнения кишечника (запор).
Лечебные мероприятия

Для начала проводят диагностику, учитывая состояние запирательного нерва и наружного кожного нерва. После обследования пациенту назначают комплексное лечение. Чтобы купировать болевой синдром применяют инъекционную терапию. В место поражения вводят лекарственные блокады, которые начинают действовать моментально. Применяют другие лечебные мероприятия:
- Делают компрессы с Димексидом. Они помогают снять спазмы.
- Назначают стероидные гормоны. К ним относится Дексаметазон.
- Используют противосудорожные препараты для снятия острой боли.
- Назначают витамины группы B и антиоксиданты. Вводят витамины внутримышечно.
- Снять воспаление на начальных стадиях помогает средство Ксефокам.
- Вводят ректальные или вагинальные свечи с анестетиками.
Когда ликвидированы острые проявления назначают физиотерапию. Это может быть электрофорез, ультразвуковая и мануальная терапия. Впоследствии поднять тонус мышц и предотвратить ущемление помогут лечебные физические упражнения. Мышцы необходимо сжимать и расслаблять в тазобедренной области.
Из-за расплывчатой симптоматики больные могут не подозревать о поражении нервного пучка. Болезнь имеет свойство перетекать в хроническую форму и лечение может не ограничиться медикаментозным. В более запущенной стадии применяют хирургическое вмешательство.
Воспаление седалищного нерва: симптомы и лечение

Воспаление седалищного нерва (ишиас) представляет собой патологию, возникающую из-за сжатия нервного ствола в пояснично-крестцовой области. Развивается оно у людей старше 30 лет и характеризуется сильным болевым синдромом, нарушением моторики и чувствительности участков, снабженных пораженными нервными структурами.
- Седалищный нерв — воспаление и его причины
- Симптомы
- Диагностика заболевания
- Лечение воспаления седалищного нерва
- Медикаментозное лечение
- Физические упражнения
- Массаж и рефлексотерапия
- Блокада
- Лечение народными средствами
- Профилактика
Это заболевание обязательно следует лечить, чтобы не только облегчить свое состояние, но и предотвратить развитие рецидивов. Попытаемся разобраться, что такое седалищный нерв, его воспаление, симптомы и способы лечения.
Самой распространенной причиной ишиаса являются грыжи межпозвоночных дисков, которые способствуют сжатию нервных корешков, и остеохондроз в пояснично-крестцовом отделе позвоночного столба. Значительно реже такая патология возникает из-за травм или воспаления крестцово-подвздошных суставов.
Вторично ишиас развивается при следующих состояниях:
- ревматизм;
- внутренние кровотечения;
- раздражение нерва опухолями;
- диабет;
- гинекологических заболеваниях.
Причинами ишиаса также могут быть различные инфекции, в том числе туберкулез и грипп. Помимо этого, развитие патологии происходит из-за сужения спинномозгового канала. Обычно этому подвержены пожилые люди. Раздражение нервных окончаний, формирующих седалищный нерв, также наблюдается при развитии спондидолистоза, поэтому боль можно устранить только в результате коррекции патологических изменений в позвоночном столбе.
Следует отметить, что заболевание способно развиться после обычного переохлаждения, спазма мышц или физических перегрузок. Гораздо реже оно провоцируется абсцессами, тромбами, фибромиалгией, заболеванием Лайма и синдромом Рейтера.
Кроме этого, ишиас обычно наблюдается на поздних сроках беременности. Объясняется это слабостью связок и мышц, расположенных вокруг позвоночника, на которые в этот период приходит увеличившаяся нагрузка. У беременных воспалительный процесс часто возникает из-за хронических запоров, в результате чего развивается синдром грушевидной мышцы, расположенной под большой ягодичной мышцей, и которая при перенапряжении начинает сжимать седалищный нерв, вызывая его воспаление.
Ишиас, как и любое заболевание, обладает своими особенными симптомами, которые начинают доставлять человеку определенный дискомфорт, вынуждая обратиться его за медицинской помощью.
Невралгия седалищного нерва проявляется следующим образом:
![]()
Боль в области поясницы, быстро переходящая в нижние конечности и затрагивающую только одну из них, так как обычно защемляется один нерв. Больные обычно жалуются на два вида боли. Это постоянная, локализующейся на задней поверхности ноги, и стреляющая, возникновение которой происходит тогда, когда человек находится в неудобном положении.- Покалывание, онемение, чувство жжения на коже и в области поясницы.
- Трудность в передвижении. Очень сильная боль осложняет жизнь человека, не давая ему нормально сидеть, передвигаться и т. д.
- Еще одним симптомом невралгии седалищного нерва является трудность в принятии определенного положения и возникновении боли во время чихания и кашля.
Все эти симптомы и сила их проявления зависят от того, насколько сильно произошло повреждение нервных корешков, потому что в тяжелых случаях боль становится невыносимой. Пациенты часто отмечают, что болевой синдром чаще всего локализуется в ногах, но иногда он может ощущаться и в спине. В этом случае боль является не слишком сильной, но все-таки для снятия такого симптома необходимо принять обезболивающие средства.
Если присутствует хотя бы один из вышеперечисленных симптомов необходимо посетить врача, так как боль с каждым днем будет только увеличиваться.

Симптомы ишиаса не позволяют врачу поставить правильный диагноз, потому что довольно часто к ним добавляются и другие, свидетельствующие о проблемах в других внутренних органах человека. Именно поэтому врач направляет пациента на различные диагностические исследования для того, чтобы определиться с диагнозом.
В первую очередь больному назначают рентгенографию, позволяющей выявить все происходящие с позвоночником изменения, например, спондилолитез и остеохондроз. Чтобы обнаружить межпозвоночную грыжу, которая часто становится причиной невралгии седалищного нерва, проводят магнитно-резонансную и компьютерную томографию позвоночника.
Кроме того, с помощью тестов невролог способен определить силу боли и место ее локализации. Среди них выделяют тест Ласега. Для этого пациент ложится на кушетку, а врач поднимает его ногу. При ишиасе боль будет практически невыносимой, но по мере того, как врач будет ее опускать, боль начинает стихать.
Также пациенту следует сдать анализ крови, чтобы узнать состояние кровеносной системы. С помощью такой диагностики выявляют истинные причины развития ишиаса. Это необходимо для назначения правильного лечения врачом-неврологом.
Стоит отметить, что во время неврологического осмотра часто обнаруживают специфические симптомы, среди которых выделяют следующие:
- симптом Леррея – при разведенных в разные стороны ногах появляется сильнейшая боль;
- симптом Файерштейна – если человек в сидячем положении скрещивает ноги, оставляя больную ногу внизу, а здоровую наверху, то сильная боль будет пронизывать ту, которая болит;
- симптом Деженерина – чихание и кашель способствуют появлению боли в пояснице.
При несвоевременном лечении симптомы хоть и немного затихают, но никуда не исчезают. В запущенном случае отмечается покалывание, онемение конечностей, при этом боли в пояснице отсутствуют. Иногда это может привести к необходимости хирургического вмешательства.
Сильно выраженные симптомы заболевания вынуждают больного обратиться за медицинской помощью. После обследования и установления правильного диагноза, врач назначает лечение, которое должно проводиться комплексно.
Чем лечится неврит седалищного нерва? При резком обострении применяют следующие обезболивающие препараты:
Лечение воспаления седалищного нерва обязательно проводится с использованием нестероидных противовоспалительных препаратов. К ним относят следующие лекарственные средства:
Лечение ишиаса у беременных женщин проводится по-особому. Так как в этот период запрещены практически все лекарственные препараты, то обязательно следует проконсультироваться со своим лечащим врачом. Самым щадящим средством считаются обезболивающие свечи. Также безопасным вариантом лечения считается гомеопатия.
Обычно острый период заболевания длится 5-10 дней. За это время рекомендуется снизить физическую нагрузку и дать пояснично-крестцовому отделу покой, побольше находясь в лежачем положении на твердой поверхности, желательно ортопедической. Если симптомы недуга затихнут, то это не повод увеличивать спортивные нагрузки.
Невропатолог определяет оптимальный период, когда можно приступать к лечению физическими упражнениями и лечебной гимнастикой. На основании симптомов и причин возникновения заболевания врач-физиотерапевт начинает разрабатывать специальную программу. Беременным женщинам ее составляет специальная комиссия, куда входят такие врачи, как терапевт, гинеколог, физиотерапевт.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Массаж в качестве лечения ишиаса делают очень аккуратно, применяя легкое растирание и поглаживание. После того как боль затихнет, приступают к более интенсивной технике массажа – похлопыванию и разминанию. Дополнить его можно согревающими мазями и эфирными маслами. В результате улучшается приток крови к ущемленным нервным окончаниям, снимаются мышечные спазмы, уменьшается отечность, увеличивается выработка эндорфинов.
Такие методы релаксации, как иглоукалывание и мануальная точечная терапия, способны избавить от болевого синдрома. Если лечение иглами проводить около трех месяцев, то можно не только избавиться от проявлений заболевания, но и на долгое время справиться с причинами его обострения. Однако такой метод противопоказан при онкологии, беременности, повреждениях кожного покрова.
Если вышеперечисленные методы лечения не принесли нужного результата, врач может назначить новокаиновые блокады. Это позволит блокировать нервные импульсы седалищного нерва, устраняя симптомы воспаления. Основаниями для назначения блокады является невозможность двигаться, апатия или возбуждение, болевой синдром в положении стоя и лежа.
Воспаление седалищного нерва помогают снять в домашних условиях разогревающие мази. Камфорная, скипидарная мазь, пчелиный воск – все эти средства замечательно согревают воспаленный участок, убирают спазмы, улучшают приток крови к нервным окончаниям. Настойка на водке и красном перце, которая используется в качестве компресса, улучшает проводимость седалищного нерва и помогает выработке эндорфинов.
Следующий настой также хорошо помогает при лечении ишиаса. Для его приготовления берут по 2 ст. л. полевого хвоща, календулы, калины и чабреца, добавляют в пол-литра воды, кипятят и принимают в теплом виде три раза в день по 100 мл ежедневно перед едой.
Если консервативное лечение не помогло, приходится прибегать к оперативному вмешательству. В зависимости от причины возникновения заболевания выбирают ту или иную операцию.

Для здоровья седалищного нерва и избежания рецидивов заболевания следует укреплять мышцы спины. В этих целях осуществляют умеренные физические нагрузки, лечебную гимнастику, занятия йогой. Стройная осанка во время движения и ровная спина в сидячем положении – основа отсутствия воспаления нервных отростков. Женщинам при первых симптомах следует отказаться от каблуков. Хорошо укрепляют мышцы спины плавание и аквааэробика. Рекомендуется избегать переохлаждения, одеваться по погоде, закрывать поясницу и держать ноги в тепле.
Таким образом, воспаление седалищного нерва – очень неприятный недуг, потому что не дает человеку полноценно двигаться, из-за чего снижается уровень его жизни. Но если своевременно обратиться к врачу, то благодаря современным способам лечения можно за небольшой промежуток времени облегчить свое состояние и снова наслаждаться жизнью.
Причины и лечение паховой грыжи
В передней брюшной стенке есть, как выяснили ученые, несколько слабых мест. Именно через них при определенных условиях внутренним органам удается выйти в подкожное пространство, сформировав грыжевой мешок. Относится к их числу и паховый канал, причем наиболее уязвим он у мужчин. Женщины сталкиваются с такой патологией куда реже (вызывает ее, как правило, беременность).
По какой еще причине возникает грыжа? Чаще всего проблему обуславливает сочетание предрасполагающих факторов и провоцирующих. К числу первых относится слабость мышц и связок, которые контролируют размер пахового канала. Проблема появляется обычно на фоне возрастных изменений в организме, приводящих к деградации соединительной ткани. Однако у некоторых людей такие дефекты носят врожденный характер.
Чтобы органы брюшной полости вышли наружу, внутри нее должно ощутимо повыситься давление. К этому способны привести разные физиологические состояния:
- асцит;
- хронический запор;
- надсадный кашель.
Нередко паховая грыжа возникает у тех, кто вынужденно занимается тяжелым физическим трудом.
В плане диагностики патология не представляет каких-то трудностей. Даже сам пациент обнаружит ее, если обратит внимание на округлое выпячивание, расположенное в низу живота. Это и есть грыжевой мешок. Внутри могут находиться разные органы от петель кишечника до мочевого пузыря.
Этим и определяется сопутствующая недугу симптоматика. Ее устранение, впрочем, не является для врачей основной целью. Эффективным лечение паховой грыжи будет названо лишь при условии восстановления целостности передней брюшной стенки.
Для этого ранее использовали собственные ткани больного. Почти сразу, правда, врачи выяснили: такой подход чреват высокой вероятностью рецидивов. Чтобы снизить ее, стали применять особые протезы. Они изготовлены из искусственных материалов, которые полностью совместимы с тканями организма человека.
Благодаря этому удается полностью заменить поврежденные структуры, которые контролируют размер пахового канала и не позволяют органам брюшной полости выходить через него наружу. Здесь важно понимать: такая популярная мера, как ношение бандаж, может рассматриваться лишь как временное решение, причем лишь в случае, если проведение операции признано невозможным.
Ни прием лекарств, ни выполнение специальных упражнений не способны устранить или даже уменьшить в диаметре паховую грыжу. Больной, откладывая хирургическое вмешательство, только повышает риск осложнений, наиболее опасное из которых — ущемление.
Читайте также:



