Паралич 3 пары черепных нервов
III пара — глазодвигательный нерв (п. oculomotorius). Иннервирует наружные мышцы глаза, (за исключением наружной прямой и верхней косой), мышцу, поднимающую верхнее веко (т. levator palpebrae superioris), мышцу, суживающую зрачок (т. sphincter pupillae) и ресничную мышцу (т. ciliaris), которая регулирует конфигурацию хрусталика (его выпуклость), что позволяет глазу приспосабливаться к близкому и дальнему видению
Симптомы поражения. Нарушение иннервации отдельных наружных мышц глаза обусловлено поражением той или иной части крупноклеточного ядра, паралич всех мышц глаза связан с поражением самого ствола нерва. Важным клиническим признаком, помогающим отличать поражение ядра и самого нерва, является состояние иннервации мышцы, поднимающей верхнее веко, и внутренней прямой мышцы глаза. Клетки, от которых идут волокна к мышце, поднимающей верхнее веко, расположены глубже остальных клеток ядра, а волокна, идущие к этой мышце в самом нерве, расположены наиболее поверхностно. Волокна, иннервирующие внутреннюю прямую мышцу глаза, идут в стволе противоположного нерва. Поэтому при поражении ствола глазодвигательного нерва первыми поражаются волокна, иннервирующие мышцу, поднимающую верхнее веко. Развивается слабость этой мышцы или полный паралич, и больной может либо только частично открыть глаз или совсем его не открывает При ядерном поражении мышца, поднимающая верхнее веко, поражается одной из последних. При поражении ядра "драма заканчивается опусканием занавеса". В случае ядерного поражения страдают все наружные мышцы на стороне поражения, за исключением внутренней прямой, которая изолированно выключается на противоположной стороне. В результате этого глазное яблоко на противоположной стороне будет повернуто кнаружи за счет наружной прямой мышцы глаза — расходящееся косоглазие (strabismus divergens). Если страдает только крупноклеточное ядро, поражаются наружные мышцы глаза,— наружная офтальмоплегия. Так как при поражении ядра процесс локализуется в ножке мозга, то при этом нередко в патологический процесс вовлекается пирамидный путь и волокна спиноталамического пути, возникает альтернирующий синдромВебера, т. е. поражение III пары с одной стороны и гемиплегия на противоположной стороне.
В тех случаях, когда поражается ствол глазодвигательного нерва, картина наружной офтальмоплегии дополняется симптомами внутренней офтальмоплегии: вследствие паралича мышцы, суживающей зрачок, возникает расширение зрачка (мидриаз), нарушается его реакция на свет и аккомодацию. Зрачки имеют разную величину (анизокория).
Глазодвигательный нерв при выходе из ножки мозга располагается в межножковом пространстве, где окутывается мягкими мозговыми оболочками, при воспалении которых часто вовлекается в патологический процесс. Одной из первых поражается мышца, поднимающая верхнее веко,— развивается птоз.
IV пара — блоковый нерв (п. trochlearis иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко вниз и кнаружи.
Симптомы поражения. При изолированном поражении блокового нерва, которое встречается очень редко, отмечается ограничение движений глазного яблока вниз и кнаружи, оно повернуто кверху и несколько кнутри. Больные жалуются на двоение в глазах (диплопия) при взгляде под ноги и несколько в сторону.
VI пара — отводящий нерв (п. abducens). Иннервирует наружную прямую мышцу
глаза (поворот глазного яблока кнаружи).
Частичное поражение медиального продольного пучка может привести к тому, что глазные яблоки находятся в различном положении по отношению к горизонтальной линии — расходящееся косоглазие по вертикали: глазное яблоко на стороне очага отклоняется книзу и кнутри, а другое — кверху и кнаружи (симптом Гертвига — Мажанди). При полном перерыве медиального продольного пучка возникают интернуклеарные (межъядерные) офтальмоплегии. Поражение системы медиального продольного пучка обычно сопровождается нистагмом.
Неравномерность зрачков (анизокория) может быть результатом поражения глазодвигательного нерва (паралитический мидриаз) или нарушения симпатической иннервации глаза (паралитический миоз). Анизокория может быть также следствием местного заболевания и травмы глаза. Отсутствие реакции зрачка на свет при сохранении реакции на аккомодацию и конвергенцию (синдром Аргайла Робертсона) встречается при нейросифилисе и, в частности, при спинной сухотке и прогрессивном параличе одновременно с анизокорией.
Аккомодация может отсутствовать при паркинсонизме, при котором отсутствует также сужение зрачков при конвергенции, а реакция зрачков на свет остается сохранной (синдром, обратный синдрому Робертсона ) Отсутствие подвижности или недоведение глазного яблока в ту или иную сторону свидетельствует о параличе или парезе какой-либо из наружных мышц глаза и позволяет определить пораженный нерв. При парезах или параличах глазных мышц возникает двоение (диплопия), которое появляется лишь в том случае, если больной смотрит двумя глазами.
При поражении ствола глазодвигательного нерва возникает полный паралич глазных мышц, почти всегда страдают волокна, иннервирующие зрачок. При этом часто вовлекаются в процесс и другие черепные нервы. При ядерном поражении возникают параличи отдельных глазодвигательных мышц и зрачковые реакции сохраняются.
Большинство случаев односторонние; чаще всего клинический контекст помогает установить этиологию.
а) Травма как причина паралича глазодвигательного нерва (3 пары ЧМН). Наиболее частая причина — закрытая травма головы при несчастных случаях, например дорожно-транспортных происшествиях. Изолированный паралич III нерва вызывается отрывом корешков нерва от ствола головного мозга. При переломах основания черепа вероятно возникновение нескольких черепных нейропатий.
Паралич III нерва, развившийся после нетяжелой травмы, может указывать на наличие предрасполагающих факторов. Описан паралич III нерва после преднамеренно нанесенных повреждений и после оперативного вмешательства. В течение года можно ожидать некоторого восстановления, часто за счет аномальной регенерации.
б) Инфекция как причина паралича глазодвигательного нерва (3 пары ЧМН):
1. Бактериальный менингит. У новорожденных менингит, вызванный инфекцией стрептококков группы В (также Escherichia coli/листерия в сочетании со стволовым энцефалитом) может осложняться односторонним или двусторонним параличом III нерва; восстановление после таких параличей обычно плохое. Также часто наблюдается церебральное нарушение зрения. Паралич III нерва также может развиваться при менингитах в младенческом или детском возрасте.
2. Туберкулезный менингит. Он может проявляться или осложняться односторонним или двусторонним прогрессирующим параличом III нерва.
3. Пара-инфекционный паралич. Предполагается, что он вызывается иммуноопосредованными механизмами; случаи пара-инфекционнного паралича описаны, например, после вакцинации против гриппа или введения вакцины MMR (measles, mumps, rubella — корь, паротит, краснуха). Может наблюдаться рецидивирующее течение.
4. Вирусный менингит. Может вызываться вирусами herpes simplex, вирусом Эпштейна-Барр, цитомегаловирусом и вирусом herpes zoster.
в) Опухоль как причина паралича глазодвигательного нерва (3 пары ЧМН). Внутричерепные и внутриглазничные опухоли могут манифестировать в том числе параличом III нерва, обычно прогрессирующим, который может вызываться внешним сдавлением, прямым поражением нерва (например, шванномой), инфильтрацией или малигнантным менингитом. Компрессия может возникать в любом месте по ходу нерва (например, глиомой ствола головного мозга или параселлярной опухолью).
Повышение внутричерепного давления может являться первичной причиной или осложняющим фактором. Следует искать и другие нейроофтальмологические нарушения, которые помогут уточнить локализацию поражения; обязательно выполнение лучевого исследования.
г) Сосудистые причины:
1. Сдавление аневризмой может развиваться в первое или второе десятилетие жизни и вызываться аневризмой задней соединительной артерии, а также (обычно с параличом VI нерва) интракавернозной аневризмой внутренней сонной артерии, например, при синдроме Loewys-Dietz.
2. Васкулит. Описаны случаи, развившиеся вторично на фоне болезни Кавасаки, в сочетании с асептическим менингитом и внутричерепной гипертензией или без них, а также при узелковом полиартериите.
3. Сосудистые мальформации. Кровоизлияния в каверному ствола головного мозга или другие сосудистые мальформации могут проявляться частичным параличом III нерва.
д) Офтальмоплегическая мигрень. Этот диагноз является диагнозом исключения и выставляется после проведения полного обследования. Эту патологию нельзя диагностировать только на основе клинической картины. Этот синдром не обязательно вызывается мигренью. Диагностические критерии следующие:
• Дебютирующий в детском возрасте паралич III нерва, сопровождающийся головной болью, светобоязнью/фотопсиями и тошнотой.
• Нарушение реакций зрачка, обычно полный паралич. При лучевом обследовании патологии не выявляется, за исключением увеличения и повышения контрастности идущей в цистерне порции III нерва на МРТ с гадолиниевым усилением (не обязательно). При исследовании цереброспинальной жидкости патологических изменений также не выявляется.
• Эффективно лечение стероидами (но без лечения проходит самостоятельно).
• Мигрень в семейном анамнезе.
Дифференциальный диагноз включает в себя шванному, гемангиому и лимфому. Заболевание может рецидивировать.
Обычно поражается III нерв, но также встречаются поражения IV или VI нервов.
е) Неврома. Неврома III нерва вызывает медленно прогрессирующий паралич, она может осложнять течение нейрофиброматоза 2 типа или возникать как изолированная опухоль. В начале заболевания клиническая картина может быть изменчивой.
ж) Воспалительные причины. Фасцикулярный паралич III нерва может развиваться при остром диссеминированном энцефаломиелите и при дебютирующем в детстве рассеянном склерозе.
з) Идиопатический/криптогенный паралич глазодвигательного нерва. Несмотря на проведенное полное обследование, небольшая часть параличей III нерва у детей остается необъясненной. Следует быть готовым к повторному обследованию при появлении новых симптомов; например, офтальмомиастения может проявляться односторонним параличом III нерва с сохранением зрачковых реакций, отрицательными результатами анализов на антитела и нормальной электромиограммой.
и) Ведение и лечение паралича глазодвигательного нерва (3 пары ЧМН). Первоочередной задачей является выяснение этиологии. Выявленные излечимые причины должны лечиться соответствующим образом.
У детей при незрелости зрительного анализатора неизбежно развитие амблиопии пораженного глаза, которая также требует проведения адекватного лечения.
Перед тем как планировать хирургическое лечение, следует выждать по меньшей мере один год после начала заболевания (например травматического паралича), в течение которого возможно спонтанное выздоровление. Попытки корректировать нейрогенную гипотропию с помощью рецессии нижней прямой мышцы всегда приводит к аномальной ретракции нижнего века: правильнее переместить обе горизонтальные мышцы вверх и при необходимости наложить усиливающие швы.
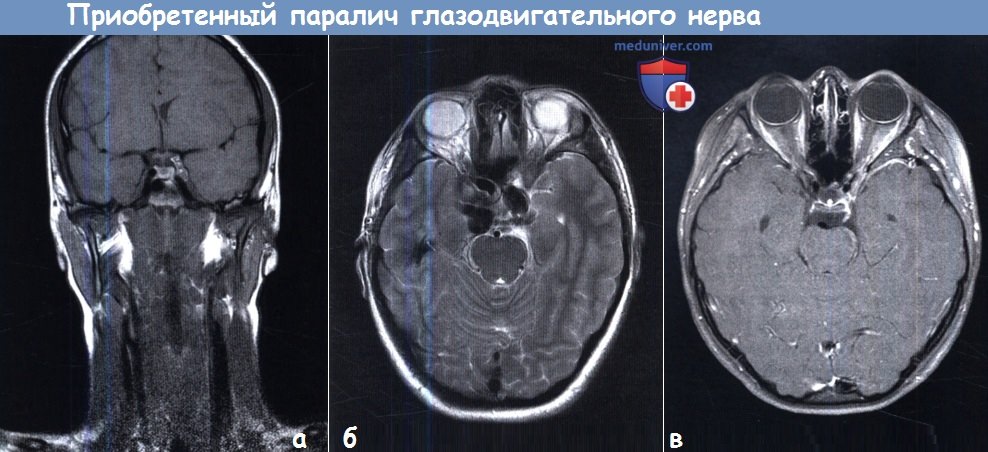
а - Интракаверозный дермоид слева. Корональная Т1 -взвешенная томограмма; заболевание манифестировало у восьмилетнего мальчика прогрессирующим параличом III нерва слева.
б - Синдром Loeys-Dietz. На аксиальной Т2-взвешенной томограмме видны крупные зоны потери сигнала в двусторонних аневризмах внутренних сонных артерий. У пациента отмечается двусторонний парез VI нерва.
в - Трижды рецидивирующий в возрасте с пяти до девяти лет паралич III нерва справа. Аксиальная Т1-взвешенная с насыщением жира (FS) после гадолиниевого усиления томограмма; на правом III нерве виден контрастный узел.
Также на томограмме видны двусторонние вестибулярные шванномы, что указывает на нейрофиброматоз 2 типа.
Поражение III, IV, V пары черепных нервов.
Поражение III пары черепных нервов
При параличе III пары черепных нервов ограничивается подвижность глазных яблок и/или могут нарушаться зрачковые реакции. Среди симптомов - диплопия, птоз, парез аддукции глаза и взора вверх и вниз, возможен мидриаз. При изменениях зрачка или нарастании угнетения сознания пациента показана срочная КТ.
Параличи III пары черепных нервов с вовлечением зрачка часто возникают при аневризмах и транстенториальном вклинении, реже при менингите с вовлечением ствола мозга (например, туберкулезном). Частой причиной параличей с сохранением зрачковых функций является ишемия III пары черепных нервов или среднего мозга.
Среди клинических проявлений - диплопия и птоз. Пораженный глаз может при взгляде прямо отклоняться кнаружи и вниз; приведение ослаблено: глаз не пересекает среднюю линию. Нарушен взор вверх. Зрачок может быть нормальным или расширенным; прямая или содружественная реакция на свет может снижаться или исчезать (эфферентный дефект). Ранним признаком может быть расширение зрачка (мидриаз).
- Клиническое обследование.
- КТ или МРТ.
Дифференциальный диагноз проводят с ограничивающими подвижность глаза интраорбитальными структурными поражениями, затрагивающие путь глазодвигательного нерва (симптом Клода, симптом Бенедикта), лептоменингеальной опухолью или инфекцией, заболеванием кавернозного синуса (например, гигантская аневризма, фистула или тромбоз), интраорбитальными поражениями (например, мукормикоз глазницы), которые ограничивают подвижность глазного яблока, глазными миопатиями (например, при гипотиреозе, митохондриальных нарушениях или полимиозите). Дифференциальный диагноз можно проводить, основываясь только на клинических симптомах. Наличие экзофтальма или анофтальма, тяжелой травмы глазницы в анамнезе или очевидное воспаление в области глазницы предполагают интраорбитальное структурное поражение. Орбитопатия при болезни Грейвса (офтальмопатия) должна предполагаться у пациентов с двусторонней слабостью мышц глаза, парезом взгляда вверх или отведения, экзофтальмом, ретракцией века, отставанием века при взгляде вниз и нормальным зрачком.
Показано проведение КТ или МРТ. Если вместе с расширением зрачка внезапно возникает сильная головная боль (возможен разрыв аневризмы) или нарастает ухудшение состояния (возможно вклинение мозга), показано неотложное проведение КТ. Если при подозрении на разрыв аневризмы КТ недоступна или не выявила наличие крови, показана люмбальная пункция, MP- или КТ-ангиография или церебральная ангиография. При поражении кавернозного синуса или при мукормикозе для своевременного лечения необходимо немедленно провести МРТ.
Лечение зависит от причины заболевания.
Поражение IV пары черепных нервов
При параличе IV пары черепных нервов страдает верхняя косая мышца глаза, что проявляется парезом взора в вертикальной плоскости, особенно при приведении.
Среди причин пареза черепных нервов IV пары (блокового нерва) - идиопатическое поражение и черепно-мозговые травмы, приводящие к уни- или билатеральным нарушениям, и инфаркты в связи с патологией мелких артерий, реже - аневризмы, опухоли (например, текториальная менингиома, пинеалома) и рассеянный склероз.
Паралич верхней косой мышцы глаза препятствует нормальному приведению. Изображение раздваивается по вертикали и слегка по диагонали; соответственно пациент испытывает затруднения в тех случаях, когда требуется посмотреть вниз и внутрь, например при подъеме по лестнице.
При обследовании можно выявить легкое ограничение подвижности глаза.
Упражнения мышц глаз помогают восстановить бинокулярное зрение.
Поражение VI пары черепных нервов
При параличе VI пары черепных нервов страдает латеральная прямая мышца глаза, что нарушает отведение глаза. При взгляде прямо глаз может быть немного приведен. Паралич обычно идиопатический или является следствием инфаркта, энцефалопатии Вернике, травмы, инфекции или повышения ВЧД. Для выяснения причины поражения необходимо проведение МРТ и, часто, люмбальной пункции и исследований на предмет васкулита.
Паралич отводящего нерва часто развивается при окклюзии мелких сосудов, в частности при сахарном диабете как компонент множественной мононевропатии. Он может быть результатом компрессии нерва при поражении кавернозного синуса (например, назофарингеальные опухоли), глазницы или основания черепа. Паралич также может развиваться вследствие повышения ВЧД и/или черепно-мозговой травмы. Среди других причин - менингит, менингеальный карциноматоз, менингеальные опухоли, энцефалопатия Вернике, аневризмы, васкулит, рассеянный склероз, инсульт в мосту и, в редких случаях, головная боль, связанная со снижением ВЧД. У детей к рецидивирующему параличу может приводить инфекция дыхательных путей. Иногда причина паралича VI пары остается неизвестной.
Среди симптомов - бинокулярная диплопия в горизонтальной плоскости. При взгляде прямо глаз несколько приведен, что связано с отсутствием компенсации действия медиальной прямой мышцы. Глаз лишь слегка отводится и даже при максимальной абдукции виден боковой участок склеры. При полном параличе глаз не отводится за среднюю линию.
Парез развивается вследствие компрессии нерва за счет гематомы, опухоли или аневризмы кавернозного синуса, что сопровождается тяжелой головной болью, хемозом (отек конъюнктивы), анестезии в зоне иннервации первой ветви V пары, сдавлением зрительного нерва с потерей зрения и параличом III, IV и IV пар черепных нервов. Поражение обычно развивается с 2 сторон, но не является симметричным.
Диагноз паралича VI пары черепных нервов обычно очевиден, а причина обычно устанавливается в ходе обследования. Если при офтальмоскопии на сетчатке видна пульсация вен, то повышение ВЧД маловероятно. Обычно проводится КТ, как более доступный метод, хотя МРТ более информативная в плане оценки состояния глазницы, кавернозного синуса, задней черепной ямки и черепных нервов. Если при нейровизуализации не было выявлено никаких нарушений, но есть подозрения на менингит или повышение ВЧД, то нужно выполнить люмбальную пункцию.
При подозрении на васкулит необходимо определить СОЭ, уровни антинуклеарных антител и ревматоидного фактора. У детей, если нет повышения ВЧД, предполагается наличие респираторной инфекции.
Нередко паралич VI пары черепных нервов уменьшается в ходе лечения основного заболевания.
3. III пара черепных нервов – глазодвигательный нерв
Проводящий путь нерва – двухнейронный. Центральный нейрон расположен в клетках коры прецентральной извилины головного мозга. Аксоны первых нейронов образуют корково-ядерный путь, направляющийся к ядрам глазодвигательного нерва, находящихся с обеих сторон.
В головном мозге располагаются пять ядер глазодвигательного нерва, в которых находятся тела вторых нейронов. Эти ядра являются мелко– и крупноклеточными. Ядра располагаются в среднем мозге на уровне верхних холмиков четверохолмия в ножках мозга. Из ядер нерва осуществляется иннервация наружных мышц глаза, мышцы, поднимающей верхнее веко, мышцы, суживающей зрачок, ресничной мышцы. Все волокна, идущие от ядер глазодвигательного нерва, выходят из ножек мозга, проходят через твердую мозговую оболочку, пещеристый синус, через верхнюю глазничную щель покидают полость черепа и попадает в орбиту.
Симптомы поражения. Поражение нервного ствола приводит к параличу всех глазодвигательных мышц. При поражении части крупноклеточного ядра нарушается иннервация наружной мышцы глаза. Клинически наблюдается полный паралич или слабость этой мышцы.
В случае полного паралича больной не может открыть глаз. При слабости мышцы, поднимающей верхнее веко, больной открывает глаз частично. Если поражается крупноклеточное ядро глазодвигательного нерва, мышца, поднимающая верхнее веко, поражается в последнюю очередь, наблюдаются расходящееся косоглазие или наружная офтальмоплегия при повреждении только наружных мышц.
Повреждение ядра глазодвигательного часто сопровождается развитием альтернирующего синдрома Вебера, что связано с одновременным поражением волокон пирамидного и спиноталами-ческого путей. К клиническим проявлениям присоединяется гемиплегия на стороне, противоположной поражению. Поражение ствола нерва характеризуется наружной и внутренней офтальмоплегией. Внутренняя офтальмоплегия сопровождается появлением мидриаза, анизокорией, нарушением аккомодации и реакции зрачка на свет. Мидриаз возникает в результате паралича сфинктера зрачка.
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
52. Поражение V пары черепных нервов V пара черепных нервов является смешанной. Чувствительный проводящий путь нерва состоит из нейронов. Первый нейрон находится в полулунном узле тройничного нерва, расположенном между листками твердой мозговой оболочки на передней
53. Поражение VI пары черепных нервов Поражение VI пары черепных нервов клинически характеризуются появлением сходящегося косоглазия. Характерной жалобой больных является двоение изображения, располагающееся в горизонтальной плоскости. Часто присоединяется
55. Поражение IX–X пар черепных нервов IX–X пара черепных нервов смешанные. Чувствительный проводящий путь нерва является трехней-ронным. Тела первого нейрона располагаются в узлах языкоглоточного нерва. Их дендриты заканчиваются рецепторами в задней трети языка, мягком
56. Поражение XI–XII пары черепных нервов В его состав входят две части: блуждающая и спинномозговая. Проводящий двигательный путь является двухнейронным.Первый нейрон находится в нижней части прецен-тральной извилины. Его аксоны входят в ножку мозга, мост, продолговатый
1. I пара черепных нервов – обонятельный нерв Проводящий путь обонятельного нерва состоит из трех нейронов. Первый нейрон имеет два вида отростков: дендриты и аксоны. Окончания дендритов формируют обонятельные рецепторы, располагающиеся в слизистой оболочке полости
2. II пара черепных нервов – зрительный нерв Первые три нейрона проводящего зрительного пути расположены в сетчатке глаза. Первый нейрон представлен палочками и колбочками. Вторые нейроны представляют собой биполярные клетки.Ганглиозные клетки – третьи нейроны
4. IV пара черепных нервов – блоковый нерв Проводящий путь является двухнейронным. Центральный нейрон расположен в коре нижнего отдела прецентральной извилины. Аксоны центральных нейронов заканчиваются в клетках ядра блокового нерва с обеих сторон. Ядро располагается в
5. V пара черепных нервов – тройничный нерв Он является смешанным. Чувствительный проводящий путь нерва состоит из нейронов. Первый нейрон находится в полулунном узле тройничного нерва, расположенном между листками твердой мозговой оболочки на передней поверхности
6. VI пара черепных нервов – отводящий нерв Проводящий путь является двухнейронным. Центральный нейрон находится в нижнем отделе коры прецентральной извилины. Их аксоны оканчиваются на клетках ядра отводящего нерва с обеих сторон, которые являются периферическими
7. VII пара черепных нервов – лицевой нерв Он является смешанным. Двигательный проводящий путь нерва – двухнейронный. Центральный нейрон расположен в коре головного мозга, в нижней трети прецентральной извилины. Аксоны центральных нейронов направляются к ядру лицевого
8. VIII пара черепных нервов – преддверно-улитковый нерв В состав нерва входят два корешка: улитковый, являющийся нижним, и преддверный, являющийся верхним корешком.Улитковая часть нерва является чувствительной, слуховой. Она начинается от клеток спирального узла, в
9. IX пара черепных нервов – языкоглоточный нерв Данный нерв смешанный. Чувствительный проводящий путь нерва является трехнейронным. Тела первого нейрона располагаются в узлах языкоглоточного нерва. Их дендриты заканчиваются рецепторами в задней трети языка, мягком
10. X пара черепных нервов – блуждающий нерв Он является смешанным. Чувствительный проводящий путь является трехнейронным. Первые нейроны образуют узлы блуждающего нерва. Их дендриты заканчиваются рецепторами на твердой мозговой оболочке задней черепной ямки,
11. XI пара черепных нервов – добавочный нерв В его состав входят две части: блуждающая и спинномозговая. Проводящий двигательный путь является двухнейронным.Первый нейрон находится в нижней части прецентральной извилины. Его аксоны входят в ножку мозга, мост,
12. XII пара черепных нервов – подъязычный нерв По большей части нерв является двигательным, но в нем имеется и малая часть чувствительных волокон веточки язычного нерва. Двигательный проводящий путь является двухнейронным. Центральный нейрон располагается в коре нижней
21.7. Невралгии черепных и спинальных нервов Невралгии – поражение периферического отрезка нерва (ветви или корешка), проявляющееся симптомами раздражения. Если для невропатий характерны симптомы выпадения функции нерва, для невралгий характерны симптомы раздражения.
, MDCM, Weill Cornell Medical College
Last full review/revision November 2017 by Michael Rubin, MDCM
Этиология
Патологии третьей пары (глазодвигательных) черепных нервов, которые вызывают паралич и влияют на зрачок, как правило, являются результатом
Аневризмы (особенно в задней соединительной артерии)
Реже менингита с поражением ствола мозга (например, туберкулезный менингит)
Наиболее распространенной причиной параличей с полным или частичным сохранением функций зрачка, является
Ишемия 3-го черепно-мозгового нерва (обычно из-за диабета или гипертонии) или его пучка в среднем мозге
Иногда, аневризма задней соединительной артерии вызывает двигательный паралич глазного нерва и сохраняет зрачок.
Клинические проявления
Среди клинических проявлений – диплопия и птоз (опущение верхнего века). Пораженный глаз может при взгляде прямо отклоняться кнаружи и вниз; приведение ослаблено: глаз не пересекает среднюю линию. Нарушен взор вверх. При взгляде вниз верхняя косая мышца приводит глаз.
Зрачок может быть нормальным или расширенным; прямая или содружественная реакция на свет может снижаться или исчезать (эфферентный дефект). Ранним признаком может быть расширение зрачка (мидриаз).
Диагностика
Дифференциальный диагноз включает:
Поражения среднего мозга с нарушением целостности глазодвигательного пучка (синдром Клода, синдром Бенедикта)
Лептоменингеальную опухоль или инфекцию
Патологию кавернозного синуса (гигантская аневризма сонной артерии, свищ или тромбоз)
Интраорбитальные структурные повреждения (например, орбитальный мукормикоз), которые ограничивают моторику глазного яблока
Глазные миопатии (например, вследствии гипертиреоза или митохондриальных нарушений)
Заболевания с поражением нервно-мышечного аппарата (например, из-за тяжелой миастении или ботулизма)
Дифференциальный диагноз можно проводить, основываясь только на клинических симптомах. Наличие экзофтальма или энофтальма, тяжелой травмы глазницы в анамнезе или очевидное воспаление в области глазницы предполагают интраорбитальное структурное поражение. Орбитопатия при болезни Грейвса (офтальмопатия) должна предполагаться у пациентов с двусторонней слабостью мышц глаза, парезом взгляда вверх или отведения, экзофтальмом, ретракцией века, отставанием века при взгляде вниз (симптом Грефе) и нормальным зрачком.
Показано проведение КТ или МРТ. Если вместе с расширением зрачка внезапно возникает сильная головная боль (возможен разрыв аневризмы) или нарастает ухудшение состояния (возможно вклинение мозга), показано неотложное проведение КТ. Если при подозрении на разрыв аневризмы КТ (или МРТ) недоступна или не выявила наличие крови, показана люмбальная пункция, МР- или КТ-ангиография или церебральная ангиография. При поражении кавернозного синуса или при мукормикозе для своевременного лечения необходимо немедленно провести МРТ.
Лечение
Различные, зависят от причины заболевания
Лечение патологии 3 черепного нерва зависит от причины их развития.
Органы чувств играют колоссальную роль в жизни людей. Без зрения, обоняния, осязания, слуха и возможности ощущать различные вкусы жизнь теряет часть своей привлекательности и становится сложной и опасной. Большинством органов чувств у человека управляют 12 пар черепно-мозговых нервов.
Черепные нервные пары и их ядра
Закладка и развитие нервных структур происходит уже на этапе внутриутробного формирования плода – отдельные структуры, к примеру, черепные нервы начинают свою деятельность еще до момента родов. Окончательное их созревание отнимает больше времени, но, в целом, большая часть центральной нервной системы новорожденного обеспечивает его полноценное взаимодействие с внешней средой.
Всего принято выделять 12 пар нервов. Их центральная часть в виде ядер остается внутри головного мозга. Тогда как до иннервируемых органов импульсы доходят через специальные волокна – совокупности отростков нервных клеток. В прямой зависимости от того, какую функцию выполняют эти структуры, специалисты традиционно выделяют несколько подгрупп пар нервов черепа:
- двигательные;
- сенситивные;
- смешанные.
Большое значение имеет и расположение выхода нервного волокна – выше мозгового ствола или же ниже его. Этот критерий врачи рассматривают при диагностировании различных патологий черепно-мозговых нервов.
Заболевания периферических отростков
К заболеваниям, которые протекают с нарушением функций корешков, относятся: дегенеративные и дистрофические процессы, расстройства метаболизма, воспаление корешков и защемление опухолью, остеофитами, грыжей или другим новообразованием.
Другие нарушения работы периферических сплетений:
- полиневропатия, когда в поражение вовлечено несколько или много отростков;
- плексит – заболевание, характеризующееся поражением целого сплетения;
- радикулоневрит – одновременный патологический процесс в корешках спинномозгового канала и стволах;
- миелорадикулоневрит – состояние, характерное для поражения спинного мозга, нервных стволов и корешков;
- радикулит – симптомы, характерные для травмирования корешков спинного мозга;
- ганглионит – патологический процесс, характеризующийся поражением межпозвоночных узлов.
Распространенные формы нарушения работы периферической нервной системы – вертеброгенные заболевания, например, остеохондроз. Чаще в поражение вовлекаются структуры, которые проходят через узкие костные каналы, например, седалищный отросток.
Сенситивные нервные структуры
Все мозговые нервы важны для полноценного функционирования человеческого организма. Если преобладающей деятельностью пары является восприятие и передача информации, то их именуют чувствительные нервные волокна.
Так, от клеток слизистой ткани носа берет начало обонятельный нерв. Затем он пролегает через решетчатую пластинку черепа и перемещается в глубину мозга – к структуре под названием обонятельная луковица. Далее нервное волокно формирует своеобразный тракт, который переходит в обонятельный треугольник. Оканчивается чувствительная структура в бугорке коры головного мозга.
Еще одна важная сенситивная единица – зрительный нерв. Его ганглионарные клетки от сетчатки глаза устремляются в черепную коробку, где пара формирует своеобразный перекрест, от которого волокна пролегают до боковой коленчатой структуры мозга. Отсюда уже глазной нерв будет продолжен до конечной цели – затылочной части коры больших полушарий.
Клетки восьмой пары черепных нервов – слухового или же преддверно-улиткового. Ему присуще не только воспринимать и передавать звуки окружающего мира, но и нести ответственность за равновесие тела человека в пространстве. Обе части нервного волокна – от улиткового корешка и от преддверного, который начинается от вестибулярного ганглия, направляются к своим конечным целям – мозжечку, а также коре четверохолмия и срединному коленчатому телу. Оканчивается слуховой нерв в височной извилине.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
С помощью дополнительного обследования дифференцируют невралгию носо-ресничного нерва от других заболеваний. И устанавливают точный диагноз.
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
Двигательные нервные структуры
В ядрах среднего отдела головного мозга, чуть ниже его водопровода, начинает свой путь глазодвигательный нерв. По мере продвижения он формирует разветвленную систему волокон – верхние отделы пары несут ответственность за функционирование глазных век. Тогда как нижние три его части иннервируют прямые мышечные группы глазницы.
Еще несколько пар черепных нервных структур обеспечивают полноценное движение глазных яблок и прилегающих к ним тканей:
- блоковая – ядра пары локализованы кпереди от водопровода мозга, а волокна тянутся до верхней косой мышцы глазницы;
- отводящая – начало пара берет от ядер покрышки моста мозга, волокна протянуты до боковой прямой мышцы глазницы;
- добавочный нерв – верхняя его часть начинается в области продолговатого мозга, тогда как нижняя в верхней части спинного мозга, после выхода из полости черепа через затылочное отверстие, он вновь распадается на две части, которые идут к волокнам блуждающего нерва, а также к мышечным структурам плечевого пояса;
- подъязычная – пара локализована преимущественно в ромбовидной ямке своим ядром, затем ее волокна перемещаются через продолговатый мозг и покидают черепную полость, чтобы иннервировать мышечные структуры языка.
О поражении волокна внутричерепных пар человек узнает сразу же – отклонениями в функционировании мышц глазницы и ротовой полости.
Профилактика нарушений
Также нужно соблюдать сбалансированный рацион, включая достаточное количество овощей и фруктов, мяса, рыбы, морепродуктов, орехов. Рекомендуется своевременно выявлять и лечить провоцирующие инфекционные заболевания и патологии неинфекционной этиологии.
Нужно исключать переохлаждение, особенно, местное. Оно становится причиной развития воспалительного процесса в мышечных структурах, которые сдавливают окончания, вызывая тем самым болевую симптоматику.
Если обнаружены неврологические симптомы, нужно сразу посетить врача и пройти комплексную диагностику. Чем раньше будет обнаружена причина нарушения структуры и функций сплетений, тем благоприятнее прогноз.
Смешанные нервные волокна
Сложное строение – присутствие одновременно сенситивных и двигательных нервных клеток позволяет этим черепно-мозговым нервам выполнять множество важных для людей функций.
Так, точкой выхода тройничного нерва можно назвать зону между средней мозжечковой ножкой и мостом. Чувствительные волокна пары – глазничный с верхнечелюстным, а также нижнечелюстным соединяются с двигательными, чтобы затем разветвляться на множество более мелких веточек. В общей сложности их число достигает 15, и они охватывают своей деятельностью практически всю лицевую часть черепных мышц.
В варолиевом мосту, точнее его покрышке, располагается ядро седьмой черепно-мозговой пары. Ее еще называют лицевой нерв. Он устремляется через слои моста по направлению к основанию головного мозга, где пара будет разделена на несколько ветвей:
- большой каменистый;
- стременной;
- барабанная струна.
Не менее сложен по строению языкоглоточный нерв. Специалисты прослеживают пару от нижней оливы до глоточного сплетения и толщи языка. Множество ответвлений и переплетений с другими черепно-мозговыми пучками нейроцитов позволяют ей выполнять разнообразные функции. Тогда как блуждающая пара, переплетаясь с волокнами языкоглоточного и добавочного внутричерепного образования, а также сосудами, создает сложную нервно-сосудистую структуру. Ее функционирование сказывается на органах живота и солнечного сплетения.
Функции черепно-мозговых нервов
Всем 12 парам черепно-мозговых нервов присущи свои функциональные особенности. Они возникают из их анатомического строения и расположения в иерархии центральной нервной системы. Отдельные их реакции можно проследить визуально – к примеру, движение глазных яблок при ярком свете или асимметрию мимических мышц при парезе лицевого сегмента.
Функции черепно-мозговых нервов заключаются в иннервации определенных участков мышечных групп или целых органов – зарождение импульса в клетках ядер и перемещение их по волокнам парных нервных структур до конечной цели. К примеру, I паре присуще нести ответственность за восприятие человеком запахов. Тогда как II пара – это полнота и качество передачи зрительной информации.
Функция глазодвигательной пары – волокна к ядрам черепных нервов 3, 4 и 6, заключается в согласованности движений глазных век, мышц глазницы. Так, если повредить нервное волокно, которое отвечает за движение глазного яблока, то у человека формируется косоглазие, птоз.
О деятельности тройничного нерва – 5 пара черепных волокон, судят по полноте восприятия чувствительной и двигательной информации от тканей лица, жевательных мышц. Передача сведений от вкусовых рецепторов – задача 7 и 9 пары черепных нервов. А вот от слуховых рецепторов, сетчатки глаза и верхних/нижних конечностей о расположении тела в пространстве – 8 пары черепных нервов. За состоянием и деятельностью легочно-желудочных структур следит 10 и 12 пара черепных нервов.
Диагностика невралгии
Дифференциальной диагностикой занимается невролог. Диагностика невралгии начинается с неврологического осмотра пациента с типичными жалобами для этого заболевания. Перечисленные причины невралгий требуют более полного обследования для выявления или исключения основного заболевания.
В отдельных случаях может потребоваться дополнительное инструментальное обследование (электронейрография), если причина появления невралгии была травма в проекции нерва. Может потребоваться проведение МРТ позвоночника или какого либо из нервных сплетений в случае какого-либо объёмного воздействия на нервные структуры, как это бывает при грыже или протрузии межпозвонкового диска или опухолях мягких тканей.
Классификация черепно-мозговых нервных образований
Для облегчения понимания особенностей строения, расположения и функциональной нагрузки черепно-мозговых пар специалистами была создана их краткая классификация:
| Нумерация | Название пары | Функция в организме |
| 1 | Обонятельный | Восприятие людьми всего разнообразия запахов |
| 2 | Зрительный | Передача воспринимаемых зрительных образов к коре затылочных долей головного мозга |
| 3 | Глазодвигательный | Реакция зрачков на световые раздражители, перемещение глазного яблока в глазнице |
| 4 | Блоковый | Перемещение глаз книзу либо в стороны |
| 5 | Тройничный | Чувствительность лицевых, ротовых и глоточных структур, а также передача команд к мышечным группам, ответственным за жевание пищи |
| 6 | Отводящий | Перемещение глаз кнаружи |
| 7 | Лицевой | Активность мимических и стременной мышц, работоспособность слюнных желез, а также восприятие информации от кончика языка |
| 8 | Слуховой | Передача слуховых сигналов от структур внутреннего уха к слуховой зоне коры мозга |
| 9 | Языкоглоточный | Детальность мышцы-поднимателя в глотке, работа парных слюнных желез, сенситивность горла, структур среднего уха и слуховой трубы |
| 10 | Блуждающий | Иннервация структур от глотки до внутрибрюшного пространства и солнечного сплетения |
| 11 | Добавочный | Способность отводить голову в разных направлениях – от пожатия плечами до приведения угла лопатки к позвоночнику |
| 12 | Подъязычный | Движения языком, ответственность за полноценность акта глотания с жеванием |
Все количество черепно-мозговых нервов – двенадцать их пар, позволяет создать сложноорганизованную систему взаимосвязи между головным мозгом и отдаленными, зависимыми от него органами.
Патологии чувствительных ЧМН
В большинстве случаев поражения сенситивных нейроцитов черепных нервов взаимосвязаны с их переохлаждением либо повреждением, иногда – с перенесенными человеком нейроинфекциями.
К примеру, нарушение слуха находит выражение в жалобах людей на стойкое ухудшение восприятия ими звуков из внешнего мира, вплоть до стойкой глухоты. Одновременно больные могут испытывать шум в голове различной интенсивности. В случае присоединения расстройств в вестибулярных парах будут присоединяться симптомы головокружения, дезориентации в пространстве, позывы на тошноту и даже рвоту.
Зрительные нарушения встречаются не менее часто – из-за застоя, отека или травмы нервного волокна происходит значимое для больных снижение остроты зрения. Могут возникать зоны отсутствия изображения на сетчатке глазных яблок, чрезмерная светочувствительность.
Реже встречается в практике врачей поражения обонятельной пары – поскольку она самая короткая среди черепных нервных волокон и располагается в глубине головного мозга. У людей могут появляться обонятельные галлюцинации либо ухудшение/утрата способности различать запахи.
Патологии смешанных черепно-мозговых образований ведут к снижению качества жизни человека – сбои сердечной и дыхательной деятельности, усвоения пищи, искажение вкусового восприятия, неприятные ощущения в лицевой части черепа, вплоть до стойкого болевого синдрома при хроническом воспалении, к примеру, тройничной пары. Справиться с подобными изменениями иннервации черепно-мозговыми нервами способно исключительно грамотно подобранное комплексное лечение, которое подберет врач с учетом этиологии расстройства.
Читайте также:


