Параличи периферической нервной системы

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
Периферический паралич (flæksɪd pəræləsɪs) - симптом, который характеризуется мышечной слабостью и снижением тонуса мышц и полному или частичному обездвиживанию вследствие различных причин (например, травмы, инфекционные болезни). В основе развития - поражение периферических нейронов двигательной системы (так называемых клеток рогов передней части спинного мозга), а также волокон или ядер черепных или соматических нервов, иннервируемых скелетные мышцы.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Причины периферического паралича
Периферический паралич является наиболее распространенным признаком острого полиомиелита. Также он сопровождает болезни, вызванные энтеровирусами, эховирусами, вирусом Западного Нила и аденовирусами.

[10], [11], [12]
Ботулинические бактерии Clostridium являются причиной ботулизма и вызывают вялый паралич вследствие блокирования высвобождения ацетилхолина тем самым останавливая постсинаптическую передачу импулься через нервно-мышечное соединение. Другие симптомы, связанные с инфекцией от нейротоксина включают двоение, помутнение зрения, опущение век, невнятная речь, затрудненное глотание, сухость во рту и мышечная слабость.

[13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23], [24]
Кураре это растительный яд. Растение растет в тропических лесах Южной Америки. Дикие племена Южной Америки растирают и варят корни и стебли кураре, а затем смешивают его с ядом из других растений и животных. Затем они смазывают кончики своих стрел для охоты на зверей. Этот яд также используется южноамериканцами для лечения водянки, безумия, отеков, лихорадки, камней в почках, и синяков. Кураре блокирует нервно-мышечную передачу, вызывая периферический паралич. Этот яд связывается с ацетилхолиновыми рецепторами в мышцах, блокируя их от взаимодействие с ацетилхолином.

[25], [26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
Поперечный миелит, синдром Гийена-Барре, энтеровирусные энцефалопатии, травматический неврит, синдром Рейе и т.д.
Патогенез
Атония и утрата рефлексов происходят из-за нарушения целостности рефлекторной дуги, который ведет за собой утрату тонуса мышц. Развивается мышечная атрофия вследствие разобщенности мышечных волокон с нейронами в спинном мозге.
Могут проявляться фибриллярные подергивания в мышцах.

[37], [38], [39], [40], [41], [42], [43], [44], [45], [46]
Симптомы периферического паралича
Главными симптомами и первыми признаками, которые отличают периферический паралич от центрального паралича, являются:
- Полное отсутствие или сильное снижение основных рефлексов (арефлексия, гипорефлексия).
- Сниженный или полностью отсутствующий мышечный тонус (гипотония, атония).
- Мышечная ткань атрофируется.
- Вялая форма оцепенения.
- Паралич может охватывать только некоторые части тела (это зависит от поврежденных рогов спинного мозга и их расположения).
Нарушения в каком-либо периферическом нерве приводят к тому, что возникает синдром периферического паралича тех мышечных групп, которые иннервируются им. В таких случаях могут проявляться вегетативные расстройства и изменения чувствительности. Это объясняется тем фактом, что периферический нерв считается смешанным – в нем присутствуют и чувствительные, и двигательные волокна.
Хорошим примером данного синдрома считается поражение конечностей, которое возникает вследствие полиомиелита. Кроме того, у пациента может возникать паралич дыхательных мышц, что приводит к нарушению дыхательных движений, вплоть до остановки дыхания.
Почти всегда, когда повреждается периферический нерв, происходит выпадение его чувствительности. Паралич проявляется по причине нарушения двигательных свойств нерва. При этом наблюдается вялость тех мышечных групп, которые отходят по стволу ниже поврежденного нерва. Благодаря этому важному диагностическому признаку, врач сможет определить, в каком именно месте произошло повреждение.
Паралич периферических нервов является частым проявлением при таких заболеваниях:
- Инсульт.
- Полиомиелит.
- Травма, вследствие которой был поврежден нерв.
- Ботулизм.
- Амиотрофический боковой склероз.
- Синдром Гийена-Барре.
- Рассеянный склероз.
- Некоторые отравления.
- Паралич из-за клеща.
Когда происходит нарушение функционирования передних рогов спинного мозга в области поясничного утолщения, это может привести к периферическому параличу в нижних конечностях. Если поражение затрагивает поясничный или шейный отдел уплотнения с обеих сторон, то может проявиться паралич как ног, так и рук, или же какой-то одной области.
Чаще всего периферический паралич поражает только одну ногу. В этом случае движение стопами невозможно, так как происходит поражение тибиальной мышечной группы.
Дистальный периферический паралич обеих нижних конечностей часто развивается у тех, кто пережил ишемический инсульт.
Перед проявлением периферического паралича нижних конечностей пациент чувствует острую боль в области поясницы.
В некоторых случаях паралич обеих ног может развиваться из-за алкогольной интоксикации. Поэтому больным на алкогольную зависимость необходимо обращать особое внимание на парестезии. В таком случае мышцы на руках становятся паретичными. Заболевание может развиваться в течении нескольких дней.
Осложнения и последствия
- Контрактура – затвердевание мышц, которое невозможно предотвратить.
- Анкилоз суставов (сустав становится неподвижным).
- Стойкий дефект, который отличается снижением мышечной силы (или ее отсутствием) в мышечной группе (ноги, руки или шеи).

[47], [48], [49], [50], [51], [52]
Диагностика периферического паралича
- Анализ анамнеза болезни и жалоб пациента:
- Сколько времени в мышечной группе отсутствует сила.
- Что стало причиной появления жалобы.
- Были ли такие жалобы у других членов семьи?
- Связаны ли место проживания или профессия пациента с вредными токсическими веществами.
- Невролог проводит осмотр: мышечная сила больного оценивается по пятибалльной шкале, также врач ищет и другие симптомы патологии (нет рефлексов, лицо приобретает асимметрию, мышцы истончаются, глотание нарушено, появляется косоглазие).
- Проводятся анализы, а также инструментальная диагностика.
- В некоторых случаях необходима консультация нейрохирурга.

[53], [54], [55], [56], [57], [58], [59], [60], [61]
Самыми распространенными анализами, которые должен сдать больной, являются:
- Общий анализ крови: благодаря этому можно обнаружить маркеры воспаления (ускоренное СОЭ, С-реактивный белок) или повышение креатинкиназы.
- Токсикологический анализ крови помогает выявить определенные токсические вещества в крови.
В некоторых случаях проводится проба на прозелин. Она помогает выявить миастению. Это патологическая утомляемость мышечных групп. После введения данного препарата сила мышц очень быстро возвращается.

[62], [63], [64], [65], [66], [67]
- Электронейромиография (ЭНМГ) – благодаря данному методу можно провести оценку электрической активности мышц, а также увидеть, насколько быстро проводится нервный импульс по волокнам.
- Электроэнцефалография (ЭЭГ) – метод позволяет проверить электрическую активность различных областей головного мозга, которая может меняться при периферическом параличе.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) – методы, благодаря которым можно проверить активность спинного и головного мозга и увидеть, какие их ткани были повреждены.
- Магнитно-резонансная ангиография (МРА) – благодаря этому методу оценивается проходимость артерий в черепной полости. Также он позволяет увидеть развитие опухолей.
Дифференциальная диагностика
Во время проведения диагностики очень важно не спутать периферический паралич с центральным параличом тела. Последний развивается в том случае, если происходит повреждение пирамидального пути. В симптоматике отсутствует атрофия мышечных групп. Сначала у пациента заметна гипотония мышц, из которой развивается гипертония и гипертрофия.
Также важно отличать периферический паралич от ограниченного движения из-за различных травм, повреждения сухожилья или контрактуры суставов.

[68], [69], [70], [71]
К кому обратиться?
Лечение периферического паралича
При лечении периферического паралича очень важно сначала избавиться от причины, которая вызвала его. В сложных случаях необходимо хирургическое вмешательство. Операция проводится на той части спинного мозга, где был повреждены мышцы.
Но также стоит понимать, что периферический паралич представляет собой не только признак какого-то заболевания, но и может быть отдельной болезнью.
Лечебные мероприятия, которые используются в таком случае, представляют собой целый комплекс. Он разрабатывается так, чтобы ликвидировать признаки и последствия болезни. Но некоторые врачи считают, что необходимо использовать также и симптоматическое лечение. Но в этом комплексе основную роль играет лечебная физкультура и различные массажи.
Очень важно во время лечения периферического паралича – восстановить двигательную активность пациента. Это поможет соблюсти правильную координацию движений и предупредить возможное развитие других процессов деформации.
Во время лечебной ходьбы, к примеру, больной должен научиться снова наступать на парализованную конечность, поэтому задействуется в первую очередь именно она.
Медикаментозное лечение основывается, прежде всего, на рекомендациях невропатолога. Также очень важно, чтобы пациент постоянно находится под его наблюдением.
Прозерин. Это синтетическое средство, которое используется для лечения различных заболеваний нервной системы. Активное действующее вещество – прозерин. Оно приводит к накоплению ацетилхолина в синаптическом пространстве. Выпускают в двух основных формах: раствор для инъекций и таблетки.
Таблетки Прозерин употребляют трижды в сутки (одна капсула) за полчаса до приема пищи. Подкожно этот препарат используют два раза в день. Дозировка при этом не должна превышать 2 мг. Как правило, инъекции рекомендовано делать днем, так как именно в это время человек сильнее всего устает.
Средство противопоказано пациентам с: брадикардией, эпилепсией, стенокардией, язвой желудка, атеросклерозом, ишемической болезнью сердца, интоксикациями, бронхиальной астмой, перитонитом. Побочные действия от использования Прозерина: тошнота с рвотой, метеоризм, тремор, судороги, потеря сознания, цефалгия, сонливость, одышка, учащение мочеиспускания, утомляемость.
Дибазол. Активным действующим веществом препарата является бендазол. Выпускается в форме растворов для введения инъекций, таблеток и суспензий (детская форма).
Дозировка для взрослых пациентов составляет 5 мг пять-десять раз в день (в некоторых случаях можно вводить через день). Через четыре недели курс повторяют снова. Далее перерыв между курсами составляет один-два месяца.
Препарат противопоказан при непереносимости его компонентов, а также для использования пожилыми пациентами. Среди основных побочных эффектов выделяют: аллергия, сильное выделение пота, головные боли, тошнота, ощущение повышенной температуры.
Мелликтин. Активным действующим веществом в составе препарата является гидройодид алкалоида. Выпускается в форме порошка и таблеток.
При различных параличах применяются один-пять раз в день по 0,02 г. Длительность терапии – до восьми недель. Курс можно повторить через три-четыре месяца.
Препарат противопоказан при сердечной недостаточности, почечной или печеночной недостаточности, миастении.
Побочные действия от использования средства: слабость в конечностях, тяжесть, апноэ, гипотензия.
Раствор тиамина хлорида. Активным действующим веществом является тиамин. Является витаминоподобным средством. Выпускается в форме раствора, который используется для введения инъекций.
Вводить рекомендовано медленно и достаточно глубоко. Лечение проводить каждый день. Одна доза составляет 50 мг. Курс длиться десять-тридцать дней.
Противопоказан при непереносимости компонентов препарата. Среди основных побочных эффектов можно выделить: тахикардию, потливость, аллергические реакции.
Физиотерапевтическое лечение периферического паралича является длительным, но довольно эффективным методом, результат которого зависит от серьезности заболевания и той области, где оно протекает. Кроме того, физиотерапия не нуждается в больших денежных затратах.
Обратите внимание, что физиотерапевтические процедуры помогут восстановить двигательные функции только частично, поэтому ее рекомендовано проводить комплексно с другими методами лечения.
- Взять одну чайную ложку пиона уклоняющегося (сухие корни) и залить тремя стаканами горячей кипяченой воды. Настоять один час, затем процедить. Необходимо принимать по одной столовой ложке трижды в сутки за четверть часа до приема пищи.
- Взять одну чайную ложку свежих листьев сумаха красильного и сумаха дубильного. Залить одним стаканом горячей кипяченой воды. Настоять один час и процедить. Принимается за полчаса до еды по одной столовой ложке трижды в сутки.
- Настой из плодов шиповника можно использовать для приготовления специальных ванн, которые являются довольно эффективными при параличах нижних конечностей.
Физическая реабилитация при периферическом параличе
Основную роль в физической реабилитации при периферическом параличе играет лечебная физкультура. Она помогает частично восстановить движение. Комплекс физических упражнений для лечения периферического паралича состоит из:
- Укладывание в правильное положение парализованной конечности (конечностей).
- Проведение массажа.
- Проведение активных и пассивных движений.
При периферическом параличе очень важно придать телу такое положение, которое поможет в будущем предотвратить развитие контрактур. Массаж при этом должен иметь избирательный характер. Паретичные мышцы можно массировать с помощью всех приемов, а вот антагонистические – только поглаживать. Вместе с массажем также проводят пассивные движения. Когда у пациента появляются самостоятельные движения, то к ним постепенно добавляют и активные упражнения. Большой эффективностью отличается гимнастика, которая проводится в бассейне или ванне.

[72], [73], [74], [75], [76], [77], [78], [79], [80], [81]

Общие сведения
В организме периферические нервы отвечают за связь определенного органа и центральной нервной системы. Именно так осуществляются все движения, которые делает человек. Если происходит сбой в обеспечении такой связи, то у человека проявляется патологическое состояние, которое называется полиневропатией.
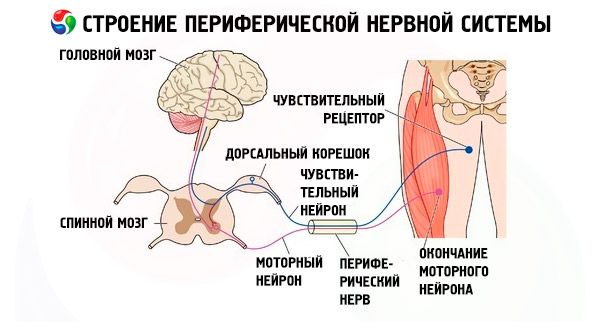
Строение периферической нервной системы
Периферическая нервная система человека соединяет органы и конечности человека с центральной нервной системой. Нейроны ПНС расположены в организме вне пределов ЦНС, то есть спинного и головного мозга.
Периферическая нервная система человека фактически не имеет такой защиты, как ЦНС, поэтому она может подвергаться воздействию токсинов, а также повреждаться механически. Следовательно, заболевания периферической нервной системы – явление относительно частое. Их лечение, как и терапия болезней, которыми поражается центральная нервная система, необходимо производить незамедлительно. Принято подразделять периферическую нервную систему на соматическую нервную систему и вегетативную нервную систему.
Периферический отдел нервной системы человека имеет определенное строение. Его составляют ганглии, нервы, а также нервные окончания и специализированные органы чувств. Ганглии – это скопление нейронов, которые составляют узелки различного размера, находящиеся в разных местах тела человека. Классифицируются два вида ганглий — цереброспинальные и вегетативные.
Нервы ПНС снабжены большим количеством кровеносных сосудов. Его составляют нервные волокна, причем, каждый из нервов состоит из разного числа таких волокон. Поражение любого из компонентов ПНС ведет к тому, что ее функции нарушаются. Как следствие, развиваются болезни периферической нервной системы.
Поражения периферической нервной системы
Среди болезней, которые поражают нервную систему, выделяются следующие разновидности: множественные мононевропатии, фокальные мононевропатии, полиневропатии.
При развитии фокальных невропатий поражается отдельный нерв, сплетение, его часть или корешок. Такое поражение происходит из-за травмы, сильного сдавливания или воздействия других факторов. Как следствие, в зоне поражения наблюдаются нарушения двигательного, чувствительного и вегетативного характера.
При множественной мононевропатии одновременно поражается не один, а несколько нервных стволов. Поражение происходит не симметрически. Как правило, такая патология наблюдается у больных васкулитом, нейрофиброматозом, гипотиреозом, саркоидозом и др.
При полиневропатии наблюдается симметричное поражение периферических волокон, имеющее диффузный характер. Среди причин проявления полиневропатии определяется воспалительное поражение нервной системы, серьезные нарушения в питании и метаболизме, эндогенные интоксикации. Полиневропатии развиваются и у пациентов с системными и инфекционными недугами, как последствие вакцинации. Это системное заболевание часто наблюдается у больных сахарным диабетом и хроническим алкоголизмом.
Причины полиневропатии
Острую полиневропатию провоцирует целый ряд разных факторов. Чаще всего острая форма заболевания возникает под воздействием бактериальных инфекций, которые сопровождаются токсикозом. Также в качестве причин острой полиневропатии определяется аутоиммунная реакция, отравление, употребление ряда медикаментов, в частности, антибиотиков, а также тех препаратов, которые используются во время проведения химиотерапии. Недуг может развиваться у людей, страдающих онкологическими заболеваниями, которые сопровождаются повреждением нервов.
Хроническая полиневропатия развивается под воздействием сахарного диабета, систематического употребления алкоголя, понижения функций щитовидной железы, дисфункции печени, недостатком в организме витамина B12 или избытка витамина B6.
Чаще всего в настоящее время хроническая форма болезни развивается как последствие постоянного высокого уровня сахара в крови больного, который не принимает мер для его снижения. В этом случае определяется отдельная форма заболевания — диабетическая полиневропатия. Устанавливая диагноз и назначая больному лечение полиневропатии, врач обязательно учитывает и те факторы, которые повлияли на ее развитие.
Симптомы полиневропатии

Основным клиническим проявлением полиневропатии является наличие двигательных нарушений, а также нарушений чувствительности и вегетативных нарушений. В большинстве случаев при полиневропатии поражаются нервные волокна наибольшей длинны. Именно поэтому изначально симптомы болезни появляются в дистальных отделах конечностей. Ввиду диффузного характера поражений нервных волокон отмечается симметричное проявление симптомов.
В процессе развития полиневропатии у человека происходит нарушение чувствительности, проявлением вегетативных и двигательных признаков. Наиболее частым нарушением двигательной функции у больного полиневропатии является парез, сопровождающийся гипотонией и гипотрофией мышц. Парез чаще всего отмечается в конечностях. При тяжелом течении болезни в процесс вовлекается мускулатура туловища и черепа. Принято различать два вида симптомов при полиневропатии: негативные и позитивные симптомы. Негативными симптомами является гипестезия, слабость и последующая мышц, сенситивная атаксия (нарушается координация движений), ослабленная моторика ЖКТ, фиусированный пульс, сильное или слабое потоотделение, импотенция. Позитивными симптомами являются тремор, нейромиотония, фасцикуляции, парестезии, проявление боли и синдрома беспокойных ног, повышенное давление, тахикардия, кишечная колика.
Также признаком полиневропатии является невралгия, проявляющаяся болью в месте иннервации нерва. Как правило, это обычно пронизывающая или простреливающая боль. Проявляется также каузалгия. Это жгучая и стойкая боль, которая развивается в месте иннервации нерва в связи с его повреждением. При этом часто развиваются разнообразные вегетативные расстройства, нарушается питание тканей.
Еще одно проявление полиневропатии, связанное с вегетативной нервной системой, это эректильная дисфункция у мужчин, которая характеризуется нарушениями эрекции и невозможностью осуществлять нормальный половой акт.
Классификация
Оценивая течение заболевания, специалисты выделяют острые, подострые и хронические полиневропатии. При острой форме болезни ее симптомы становятся наиболее выраженными спустя несколько дней или недель после начала болезни. Подострые полиневропатии характеризуются нарастанием симптомов на протяжении нескольких недель. Но при этом они имеют место не больше двух месяцев. Хронические полиневропатии могут развиваться на протяжении нескольких лет.
Выделяются также токсические полиневропатии (другое название болезни — синдром Гийена-Барре), при которых отмечается монофазное течение. Следовательно, симптомы усугубляются однократно, после чего болезнь постепенно регрессирует. Изначально у больного могут появиться признаки инфекционного желудочно-кишечного или респираторного заболевания.
Выделяется также порфирийная полиневропатия, воспалительная демиелинизирующия полиневропатия, протекающие с периодическими рецидивами и ремиссиями. Когда происходит очередное обострение заболевания, неврологический дефект каждый раз становится боле глубоким.
При аксональных полиневропатиях болезнь развивается постепенно, и в первую очередь, в нее вовлекаются дистальные отделы ног. При данном типе полиневропатии в мышцах пациента очень быстро появляются трофические изменения, беспокоит боль, нарушение вегетативных функций. У больного отмечается сенсорная и моторная недостаточность.
При демиелинизирующих полиневропатиях у пациента рано проявляются сухожильные рефлексы. Нарушается чувствительность мышц и суставов. В процесс вовлекаются и проксимальные, и дистальные отделы конечностей, при этом более выражены парезы, а вот атрофия мышц проявляется меньше.
Диагностика

При правильном подходе к установлению диагноза определить наличие полиневропатии у человека несложно. Как правило, специалисты испытывают затруднения при установлении этиологии болезни. Чтобы получить точную картину, больному назначается проведение клинического анализа крои и мочи, определение содержания в крови глюкозы, мочевины, печеночных ферментов. Также проводится рентгенография грудной клетки, электрофорез белков плазмы. В некоторых случаях больным назначается проведение УЗИ брюшной полости. При наличии показаний возможно проведение инструментальных исследований мочеполовой системы, ЖКТ, забор люмбальной пункции, тесты на наличие ревматических болезней.
Лечение
Назначая схему терапии полиневропатии, врач обязательно комплексно подходит к данной проблеме. Учитывая тот факт, что при этой болезни очень часто имеют место аутоиммунные процессы, то больному следует сразу же назначить прием глюкокортикоидных средств (преднизолон), а также препаратов, которые способны подавлять иммунные процессы в организме. Кроме того, при лечении полиневропатии применяются большие дозы витаминов, преимущественно группы В и витамин С, соли калия. В процессе терапии назначается белковая диета, которой пациент должен некоторый период строго придерживаться. Также практикуется применение антигистаминных препаратов и средств, действие которых предполагает улучшение нервно-мышечной проводимости. Также назначается дезинтоксикационная терапия. Для этого больному вводится много жидкости, чтобы обеспечить выведение токсинов из крови. Кровь также очищается с помощью гемосорбции и плазмафереза.
Важно учесть и тот факт, что лечение полиневропатии назначается с учетом причин, которые спровоцировали такое расстройство. Так, если фактором, повлиявшим на развитие недуга, является слишком высокое содержание в организме витамина B6, то после нормализации его уровня такие симптомы исчезают. Диабетическая полиневропатия замедляется, а ее симптомы становятся менее заметными, если постоянно контролировать содержание сахара в крови. При излечении дисфункции печени, почек, онкозаболеваний постепенно исчезают и симптомы полиневропатии. Если больным некоторыми онкологическими недугами опухоль удаляется хирургически, то в некоторых случаях устраняется давление на нерв и, как следствие, симптомы полиневропатии прекращаются. При гипотиреозе практикуется терапия гормональными средствами. При алкогольной полиневропатии в организме наблюдается недостаток витамина В и фолиевой кислоты. Если устранить токсическое воздействие алкоголя, а также восполнить дефицит витаминов, то состояние больного нормализуется.
Но иногда определить, какая именно причина спровоцировала проявление болезни, невозможно. В таком случае терапия неврологического расстройства предусматривает облегчение болевого синдрома и уменьшение слабости мышц.
Практикуется прием обезболивающих препаратов, также эффективны некоторые методы физиотерапии. Если тактика лечения заболевания была выстроена правильно, и терапия применялась своевременно, то в большинстве случаев недуг успешно излечивается.
Методы реабилитации после перенесенного заболевания включают физиотерапию, лечебную гимнастику, сеансы массажа. Важно проводить реабилитацию поэтапно и полноценно.
Народные методы лечения полиневропатии предполагают прием растительных сборов с высоким содержанием витаминов и укрепляющим воздействием, применение адекватных физических нагрузок, тепловых процедур.
Чтобы не допустить развития этого недуга, важно лечить основные болезни сразу же после их выявления, а также предупредить токсическое влияние в случае работы с вредными веществами.

Периферический паралич возникает при поражении периферических нейронов, которые отвечают непосредственно за двигательные функции. Из-за этого пациент утрачивает рефлексы, возникает гипотония и появляется дегенеративная атрофия мышц.
При заболевании запускаются в поражённых нервах изменения электровозбудимости. Именно из-за этого и возникают негативные симптомы, которые можно наблюдать при заболевании.
Если человек подозревает у себя паралич, тогда ему понадобится обратиться к врачу, чтобы пройти диагностику. Крайне важно будет своевременно начать лечение, чтобы была возможность улучшить самочувствие.
Основные признаки
Когда возникает периферический паралич, можно наблюдать характерные для него симптомы. Они зависят от различных факторов, в том числе от причины патологии и от общего состояния здоровья человека.
В любом случае важно запомнить, как именно проявляется заболевание. Только в этом случае удастся вовремя его распознать и начать лечение.
Симптоматика:
- Частичная или полная утрата двигательных функций.
- Отсутствие естественной реакции на внезапное раздражение мышц, которые парализованы.
- Ухудшение мышечного тонуса, который происходит в поражённой части.
- Человек может потерять мышечную массу, из-за чего будет выглядеть истощённым.
- Паралич способен охватывать исключительно некоторые части тела. Всё это будет зависеть от того, какие части спинного мозга повреждены.

Если не начать лечить заболевание, тогда состояние будет значительно ухудшаться. Из-за этого патология перейдёт в другую форму, может приобрести вид инфекционного заболевания. Нередко у людей диагностируется полиомиелит, при нём может наблюдаться интоксикация, из-за которой ухудшается функция нервной системы, а также развиваются параличи и парезы.
Острый вялый паралич возникает по определённым причинам. Именно поэтому человеку важно выяснить, что именно провоцирует возникновение заболевания. Уже после этого можно будет определить конкретную схему лечения, которая позволит улучшить самочувствие.
Возможные причины патологии
Обязательно важно выяснить причины появления периферического паралича. Исходя из этого, можно будет однозначно понять, как осуществлять лечение патологии. Естественно, самостоятельно будет сложно определить провоцирующий фактор, поэтому понадобится обратиться к врачу
Главные причины патологии:
- Инсульт. Из-за него происходит поражение головного мозга, в частности к параличу.
- Сильная травма. Из-за неё может значительно повредиться нерв.
- Рассеянный склероз. Он приводит к значительному ухудшению самочувствия, в частности к параличу.
- Энцефалит. Например, если человека укусил клещ, у него может ухудшиться двигательная функция.
- Интоксикация. При сильном отравлении, к примеру, медикаментами или токсическими веществами, может появиться паралич.
- Побочные эффекты от приёма различных медикаментов. В этом случае у человека может возникнуть нарушение двигательной функции.
- Значительное ухудшение работы иммунной системы на фоне различных заболеваний.
- Различные инфекции, среди которых можно выделить сифилис, герпес, боррелиоз, дифтерию и даже грипп.
- Сахарный диабет. Наличие данной патологии повышает вероятность столкновения с периферическим параличом.

Под воздействием данных факторов у человека может появиться острый вялый паралич. Его важно незамедлительно начать лечить, если не хочется столкнуться с негативными последствиями и осложнениями. Самостоятельно понять, почему появился паралич, не во всех случаях удаётся. По этой причине важно пройти диагностику, потому как, стоит помнить о том, что достаточно часто к появлению болезни приводят другие проблемы со здоровьем.
Методы диагностики
При подозрениях на вялый паралич человеку назначают различные обследования, с помощью которых можно подтвердить наличие заболевания. Предварительно врач выслушает жалобы человека и проведёт осмотр. При этом обследовать состояние пациента должен невролог. Понадобится сдать базовые анализы, непосредственно, у человека берётся кровь. Потребуется ориентироваться на отклонения в показателях, чтобы можно было понять, какие имеются проблемы со здоровьем.

Помимо этого, выполняется инструментальная диагностика. Человека направляют на компьютерную томографию, а также на МРТ. Данные исследования являются доступными и безопасными, при этом они отличаются информативностью. По их результатам можно выявить многие отклонения в состоянии здоровья, которые могли спровоцировать развитие паралича.

В некоторых случаях человеку необходимо посетить нейрохирурга. Обязательно потребуется понять, действительно ли приходится иметь дело с периферическим параличом или же человека тревожит иное заболевания. Возможно, проблема с двигательной функцией была вызвана травмой, которая и привела к появлению негативных симптомов. Только врач сможет однозначно сказать, с чем именно приходится иметь дело в конкретной ситуации.
Варианты лечения
Острый вялый паралич у детей и взрослых нужно лечить, чтобы состояние здоровья не ухудшилось. В первую очередь важно будет избавиться от первопричины, и тогда негативные симптомы должны исчезнуть. Для этого обязательно врач выясняет, какая проблема со здоровьем потревожила человека. В особо тяжёлых ситуациях пациенту будет рекомендовано хирургическое вмешательство, если консервативные методы не помогут.
Для лечения вялых параличей используется комплекс мероприятий, благодаря которым появляется возможность улучшить самочувствие. Понадобится выполнять лечебную физкультуру, чтобы улучшить эластичность и тонус мышц. Также человеку рекомендован массаж, при этом важно записаться к специалисту.

Главная задача всех процедур – вернуть двигательные функции человека. Если данная цель будет достигнута, тогда снижается шанс развития иных процессов, которые приводят к деформации.
В период лечения пациент обязан находиться под присмотром невролога, при этом понадобится выполнять все предписания врача. В частности необходимо будет принимать медикаментозные препараты для улучшения самочувствия.
Среди лекарств людям с параличом часто назначаются следующие средства:
- Мелликтин.
- Прозерин.
- Раствор тиамина хлорида.
- Дибазол.

Помимо этого, сейчас активно практикуется физиотерапевтическое лечение, потому как оно отличается высокой эффективностью. С помощью него удастся быстрее вернуть мышцам свои функции. При этом данный метод лечения потребуется дополнять другими способами терапии.
Длялечении ребёнка подбирается индивидуальная схема терапии. При этом ему тоже назначают лекарственные средства, подходящие по возрасту, и направляют на физиопроцедуры. Чем раньше начать лечение, тем проще будет нормализовать самочувствие. Именно по этой причине не стоит ждать, пока состояние самостоятельно улучшится. Нужно уже сейчас позаботиться о том, чтобы восстановить состояние здоровья.
Профилактика
Следует понимать, что без должной терапии могут возникнуть негативные последствия периферического паралича. В частности в мышцах снижается сила, причём это невозможно будет обратить. Также формируется неподвижность сустава, из-за чего становится невозможна двигательная активность. Если человек не хочет столкнуться с патологией, тогда важно будет позаботиться не только о лечении, но и о профилактике.
В первую очередь важно сразу обращаться к врачу, как только появляются симптомы различных болезней. Важно сразу начинать лечить инфекции, пока они находятся на ранних стадиях. Важно не допускать появления осложнений, одним из которых может быть периферический паралич.
Правильным решением будет избавиться от пристрастия к алкоголю и к курению, потому как вредные привычки способствуют значительному ухудшению самочувствия. Также важно держать артериальное давление под контролем, иначе могут появиться необратимые последствия. В целом человеку можно порекомендовать вести здоровый образ жизни, правильно питаться, соблюдать режим дня и больше отдыхать. Также стоит не забывать о физических нагрузках, потому как важно держать тело в тонусе.
Читайте также:


