Парестезия нижнечелюстного нерва после анестезии
Удаление зуба мудрости является хирургическим вмешательством, после которого у пациента могут возникнуть различные осложнения. Онемение после вырывания единицы похоже на ощущение, беспокоящее человека при местном обезболивании. В стоматологии такое последствие экстракции отмечается у многих пациентов, но в большинстве случаев носит временный характер. Иногда оно рассматривается как следствие анестезии (если медикамент рассчитан на многочасовое действие).
Парестезия после удаления зубов
ЧИТАЕМ ТАКЖЕ: способы лечения лунки после удаления зуба мудрости
Утрата восприимчивости может распространяться на одну или обе стороны зубного ряда. Степень нарушений может быть легкой или тяжелой, не исключена возможность болей, родственных неврологическим проблемам.
Осложнения при использовании местной анестезии возникают чаще всего по вине врача. При манипуляциях он задевает нерв нижней кости черепа. Это случается, когда нерв расположен близко к зубу или корень имеет аномальный наклон, из-за чего и требуется в большинстве случаев выполнять удаление единицы. Парестезия возникает по целому ряду других причин:
ЧИТАЕМ ТАКЖЕ: как долго заживает десна после удаления зуба мудрости, если он был снизу?
![]()
обильное кровотечение,- сильные болезненные ощущения после операции,
- общий отек десны,
- неправильное расположение восьмерки (особенно в нижнем ряду),
- задевание специалистом язычного нерва.
После экстракции органа потеря восприимчивости при пальпации отмечается в 7% случаев, чаще всего на это жалуются пожилые люди и женщины. Склонность к заболеванию есть у некоторых групп пациентов, страдающих от разных патологий:
- онкология,
- остеохондроз,
- нарушения в работе сердечно-сосудистой системы,
- неврологические болезни,
- отравления организма и дисфункция эндокринной системы,
- сахарный диабет,
- проблемы ЖКТ,
- неправильное функционирование ЛОР-органов,
- общий авитаминоз.
Онемение языка, слизистой и кожи вокруг участка, где проходила операция, чаще проявляется при манипуляциях на нижних рядах органов. Причина кроется в повреждении ветвей тройничкового нерва, который находится близко к зубу мудрости, стоматологическими инструментами или иглой (при выполнении проводниковой анестезии).
Когда зуб мудрости удален, многие пациенты отмечают, что пропала чувствительность отдельных участков лица. Если ощущения не исчезают в течение нескольких дней, тогда диагностируется парестезия. Наличие заболевания определяется по следующим симптомам:
- онемение языка и губ,
- изменение вкусовых реакций,
- зуд или покалывания в области подбородка,
- частое слюнотечение,
- деформация мимики,
- непроизвольное закусывание губ, прикусывание языка,
- отсутствие паралича.
Ощущения у каждого человека при местном наркозе отличаются. У некоторых пациентов невосприимчивость тканей сохраняется долго, затрагивая органы лицевой части тела полностью или их отдельные участки. Другие больные жалуются на неприятные ощущения только в области нижней части лица, включая подбородок. Это причиняет дискомфорт, но его можно устранить.
Лечение
Если специалист задел нерв, он восстановится у пациента за 1-2 недели. Для ускорения процесса врач назначает специальные процедуры. Когда проблема беспокоит человека на протяжении месяца и дольше, стоматолог может прописать препараты и направить больного на физиотерапевтические процедуры. Также пациент должен проконсультироваться у невролога или нейростоматолога. Чувство покалывания – первый признак того, что функции организма начинают приходить в норму.
Радикальным решением проблемы является оперативное вмешательство. Операция выполняется челюстно-лицевым хирургом, но проводится только в случаях, когда восприимчивость тканей не восстановилась по прошествии 1-2 лет.
Онемение после экстракции зуба мудрости – нормальное явление. Оно может появиться вследствие длительного давления на определенную область мягких тканей при проведении манипуляций. При благоприятных обстоятельствах это явление исчезает в течение 1-10 дней. В противном случае развивается персистирующая парестезия, когда участок головы онемел и не ощущается пациентом на протяжении от 2-3 недель до полугода.
При проведении процедуры по удалению зуба врач назначает витамины B и C в высокой концентрации. Также специалист может прописать нейромультивитаминные средства, направленные на восстановление микроциркуляции крови. Инъекционно вводятся Дибазол и Галантамин.
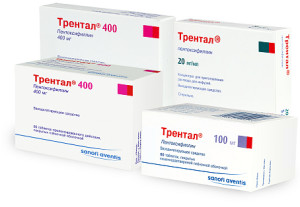
Для снижения вязкости крови, налаживания нормального кровообращения и насыщения организма полезными минералами прописывают Трентал, Актовегин и Пирацетам. Существует комплекс гомеопатических препаратов, которые способны устранить неприятные симптомы. Пациенты могут использовать для лечения экстракт алоэ и Гинкго Билоба, принимать настойку спорыньи ржи (секале корнутум) и препарат Вискум альбум.
Если дискомфорт не проходит, то больному чаще всего назначают процедуру УВЧ – ультравысокочастотную терапию. Это физиотерапевтический метод, в котором используются электромагнитные поля высокой частоты. С применением специального оборудования тепло проникает во внутренние ткани человека. Благодаря такому способу лечения меняется структура клеток на молекулярном и физико-химическом уровне, а тепловая энергия способствует прогреванию проблемных зон.
Для устранения парестезии специалисты назначают другие полезные для человека процедуры, восстанавливающие ткани и их восприимчивость:
- электрофорез для введения через кожу и слизистые оболочки лекарств с помощью электрического тока,
- магнитотерапия, подразумевающая воздействие магнитным полем,
- грязелечение с применением лечебных смесей,
- диадинамотерапия с использованием импульсов тока различной частоты.
Для терапии народными средствами пациент обязан проконсультироваться у специалиста. Как лечить парестезию дома? Для облегчения состояния и устранения симптомов можно использовать некоторые сборы для отваров:
![]()
Взять по 2 части коры калины, крапивы и плодов петрушки и смешать с фиалкой, донником и травой золотарника (по 3 части). 2 ст.л. сбора залить 500 мл воды, кипятить 5 минут, настоять, пить по 1/2 стакана трижды в день.- Смешать корень сельдерея, валерианы и травы дубровника по 1 ст.л., залить 600 мл кипятка, настоять 2 часа и добавить мед. Пить по 100 мл дважды в сутки.
Для лечения дома также можно использовать конский каштан или БАДы, включающие его экстракт. Хороший эффект дает терапия с помощью тысячелистника и первоцвета.
Возможные осложнения при парестезии
Удаление зуба может привести к появлению общих осложнений: кровотечения, воспаления и отека десны, сухости лунки, разрыву дна пазухи верхней челюсти, стоматиту, перелому или вывиху нижней кости черепа, в ямке может остаться осколок корня (рекомендуем прочитать: могут ли в десне оставаться осколки зуба после его удаления?). Основным осложнением при отсутствии терапии парестезии является повреждение нерва, из-за чего впоследствии немеет кожа. Заболевание может сопровождаться частичной или полной утратой чувствительности крупных участков лица навсегда.
ЧИТАЕМ ПОДРОБНО: какие бывают осложнения после удаления зуба?
При проводниковой анестезии появляется осложнение в виде образования гематомы. Игла повреждает кровеносный сосуд, вследствие чего кровь изливается в окружающие ткани. Наиболее вероятно их появление в васкуляризированных областях. Чаще гематомы образуются при обезболивании нижней челюсти (см. также: что делать, если нижняя челюсть немеет?).
ЧИТАЕМ ТАКЖЕ: сколько обычно отходит анестезия зуба?
Профилактические меры
Любую патологию проще предупредить, чем лечить. Если пациент боится осложнений при местной анестезии, необходимо соблюдать правильный режим питания и контролировать состояние организма.
Профилактика парестезии сводится к исключению факторов, которые могут способствовать потере чувствительности после оперативного вмешательства:
- отказ от употребления алкогольных напитков,
- контроль уровня сахара в крови,
- ведение здорового образа жизни,
- соблюдение питьевого режима,
- отслеживание изменений артериального давления,
- дробное питание (4-6 раз в день).
В большинстве случаев заболевание является безобидным нарушением функциональности зубо-челюстной системы, которое не требует лечения. В некоторых ситуациях оно может быть признаком серьезной хронической болезни или патологии органов. Если проблема доставляет ощутимый дискомфорт, стоит посетить врача, осуществившего удаление зуба, после чего обратиться к невропатологу.
-
Вход Регистрация
- Главная →
- Новости и статьи по стоматологии →
- Терапия →
- Лицевая парестезия, возникшая вследствие эндодонтического лечения
Парестезия – это нарушение нейрочувствительности, вызванное поражением нервной ткани, которое характеризуется субъективными ощущениями жжения, онемения или приступами боли, а также частичной потерей чувствительности. Важно дифференцировать парестезию, дизестезию и анестезию. Дизестезия проявляется в виде неприятных анормальных ощущений, которые возникают спонтанно или в результате действия провоцирующего фактора. Особые случаи дизестезии включают гипералгезию и аллодинию. Дизестезия всегда сопровождается неприятными ощущениями, в отличие от парестезии. С практической точки зрения, парестезия относится к случаю анормальной чувствительности и, следовательно, может быть классифицирована как отдельный вариант дизестезии. Анестезия характеризуется сенсорной потерей восприятия, вызванной лекарственным воздействием или нервной дисфункцией.
Эндодонтически спровоцированные парестезии нуждаются в тщательном исследовании из-за непосредственной анатомической близости апекса корня и сосудисто-нервного пучка челюсти. Кроме того, при серьезном повреждении могут возникнуть необратимые нервные патологии. Цель нашего исследования заключалась в анализе литературных данных, касающихся парестезии как осложнения эндодонтического лечения, а также ее причин, особенностей диагностики, наиболее тяжелых осложнений и вариантов лечения.
Парестезии как осложнения эндодонтического лечения
Парестезии, связанные с эндодонтическим лечением, наиболее характерны для нижнеальвеолярного нерва (НН) и его ментальной ветви. Тем не менее, распространенность парестезии, связанной с конкретными эндодонтическими проблемами отдельных зубов, до сих пор не установлена. Ретроспективное исследование случаев парестезии, связанных с лечением нижних премоляров, установило, что частота патологии составляет 0,96% (8/832). Однако во многих случаях парестезия может оставаться незамеченной эндодонтистом, следовательно, такие случаи не регистрируются.
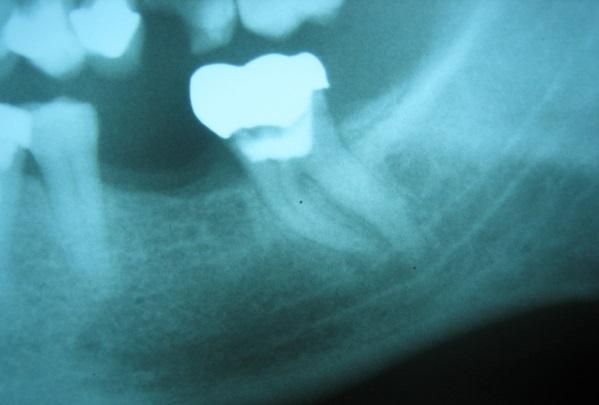
Некоторые исследования, посвященные изучению взаимосвязи между парестезией и эндодонтической инфекцией, обнаружили обе эти проблемы преимущественно в зубах с обширными перирадикулярными поражениями (фото 1). Такой тип нервного нарушения имеет в основном компрессионную природу, но возможная миграция медиаторов воспаления и бактериальных продуктов из области поражения к нервным образованиям также остается не менее важным этиологическим фактором. В частности, таким медиаторам воспаления, как интерлейкин 1, фактор некроза опухолей и оксид азота присуща нейротоксическая активность, а бактериальные эндотоксины, такие как липополисахариды, также могут нанести вред нервной ткани.
Фото 1. Периапикальная рентгенограмма второго моляра нижней челюсти: визуализируется анатомическая близость между верхушкой корня и нижнечелюстным каналом.
Что касается эндодонтического лечения, как возможной причины парестезии, Rowe предположил, что нерв может быть поврежден непосредственно во время лечения корневого канала по причине чрезмерной его обработки (фото 1). Тем не менее, Rowe также утверждал, что механическое повреждение нерва эндодонтическим инструментом легко поддается репарации, поэтому такая форма парестезии имеет временный характер.
Возможность возникновения парестезии в результате непосредственной контаминации микроорганизмами требует детального рассмотрения с учетом возможностей их биологической агрессии, поскольку именно этот патогенетический механизм еще не был детально изучен в литературе. Цитотоксичность и механическое давление силеров в областях, близких к нижнечелюстному каналу, также являются потенциальными механизмами возможного повреждения нерва вследствие эндодонтических манипуляций. В таком случае уже упомянутые нижний альвеолярный нерв и его подбородочная ветвь являются наиболее часто повреждаемыми структурами. Материалы, которые могут инициировать подобные осложнениями, содержат в своем составе параформальдегид.
Для данного системного обзора был произведен поиск по базе данных PubMed с использованием комбинации ключевых слов "эндодонтический и парестезии" для отбора всех сообщений о случаях парестезии, связанной с эндодонтическими осложнениями, опубликованных за последние 10 лет (с января 2002 года по декабрь 2012 года). В общей сложности было найдено 40 случаев. Некоторые клинические случаи, опубликованные ранее заданного периода, также будут обсуждаться в данной статье.
Несколько случаев парестезии, связанных с эндодонтическими осложнениями на верхней челюсти, также были найдены в литературе. Orr описал 2 случая парестезии верхнечелюстного нерва, вызванной выведением за верхушку пасты N2 (Indrag-Agsa, Болонья, Италия). Orr подчеркнул, что в состав пасты N2 входит параформальдегид, что вполне объясняет картину патологии. Рее и Messer описали парестезию, возникшую при перелечивании центрального резца верхней челюсти. Перфорация верхушки корня привела к транссудации гипохлорита натрия (NaOCl) в перирадикулярные ткани. Последствия этого инцидента не заставили себя ждать, поэтому сразу возникли боль, отек и парестезия в областях нижней орбиты и носа. Pelka и Petschelt представил еще один случай парестезии, вызванной случайным выведением NaOCl за апикальное отверстие в верхнем левом боковом резце. Это привело к парестезии левого лицевого и подглазничного нервов. Во время проведения исследований in vitro, Schwarze и коллеги заметили, что силеры/пасты, содержащие параформальдегид, например, Endomethasone (Эндометазон, Septodont, Saint-Maur, Франция) и N2, являются более токсичными и мутагенными, чем силеры, содержащие гидроксид кальция.
Чрезмерное препарирование корневого канала часто заканчивается расширением апикального отверстия и нивелированием апикального сужения, что способствует выводу растворов для ирригации или пломбировочного материала за пределы верхушки корня. Это, в свою очередь, может вызвать химическое или механическое повреждение нервного пучка. Диаметр костных поражений эндодонтического происхождения также может повлиять на процесс возникновения парестезии, особенно в случаях с премолярами и нижними молярами.
Анатомическое соотношения нижнего альвеолярного нерва и верхушек корней
Tilotta-Yasukawa с коллегами определили близость апексов премоляров и моляров по отношению к нижнечелюстному каналу, а также соотношение между нижним альвеолярным нервом и соответствующей ему артерией, чтобы понять, как эндодонтический материал распространяется через кость перед проникновением в нижнечелюстной канал. Они отметили, что расстояние между верхушкой корня и нижнечелюстным каналом было более переменчиво (и, как правило, большее) у первого моляра по сравнению с вторым и третьим молярами (1-4 мм и менее 1 мм соответственно в 35 из 40 исследованных случаев на нижней челюсти). Авторы пришли к выводу, что в задней своей области, нижняя челюсть менее плотна и имеет большее количество губчатой кости. Следует отметить, что сама по себе нижняя альвеолярная артерия может быть связана с возникновением парестезии, так как она может выступать в качестве маршрутизатора для распространения материалов, микроорганизмов и растворов для ирригации к нервным образованиям.
Littner и коллеги изучили 22 челюсти и обнаружили, что верхняя часть нижнечелюстного канала может быть расположена на расстоянии от 3,5 до 5,4 мм ниже апексов первого и второго моляров. Апексы же третьих моляров расположены очень близко к альвеолярному нерву. Denio и коллеги изучили, что вершины корней вторых моляров расположены в среднем на расстоянии 3,7 мм от нижнечелюстного канала, а верхушка медиального корня первых моляров – до 6,9 мм. Другие авторы подтвердили симметрию полудуг нижней челюсти по отношению к расстоянию между верхушками корней и нижнечелюстным каналом.
Наличие многочисленных пространств в толще нижней челюсти в области моляров способствует распространению ирригационных растворов и пломбировочного материала в направлении к нижнеальвеолярному сосудисто-нервному пучку (фото 2). Эта диффузия облегчается при наличии перирадикулярных инфекций, которые ослабляют костный барьер между апексом и сосудисто-нервным образованием. Кроме того, следует отметить, что нижнечелюстной канал не всегда окружен плотной кортикальной пластинкой. В большинстве случаев, сосудисто-нервный пучок проходит через губчатую часть кости без какого-либо дополнительного костного барьера, что делает его более уязвимым при воздействии различных механических или химических агентов из зоны корневого канала.
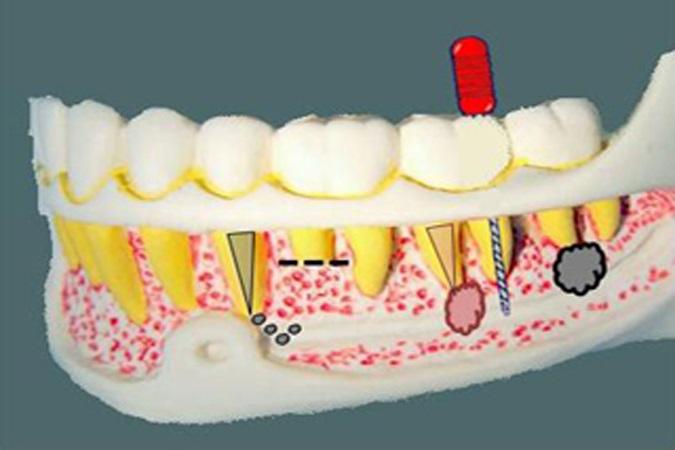
Фото 2. Схематическое изображение различных причин парестезии вследствие эндодонтических проблем. В области от второго премоляра до третьего моляра типичными причинами парестезии являются выведение за верхушку или распространение эндодонтических лекарственных средств, апикальная хирургия, чрезмерное препарирование канала за областью верхушки и верхушечный периодонтит.
Диагностика лицевой парестезии
Диагностика парестезии или нервной анестезии основывается на данных анамнеза с оценкой присущих симптомов. Реакции пораженной области на термические раздражители, механические воздействия, проведение электрических или химических тестов – все это также способствует процессу диагностики, хотя такие реакции являются чисто субъективными. Периапикальные рентгенограммы имеют ключевое значение для верификации соотношения между верхушкой корня и нервными окончаниями, особенно на нижней челюсти (фото 3).
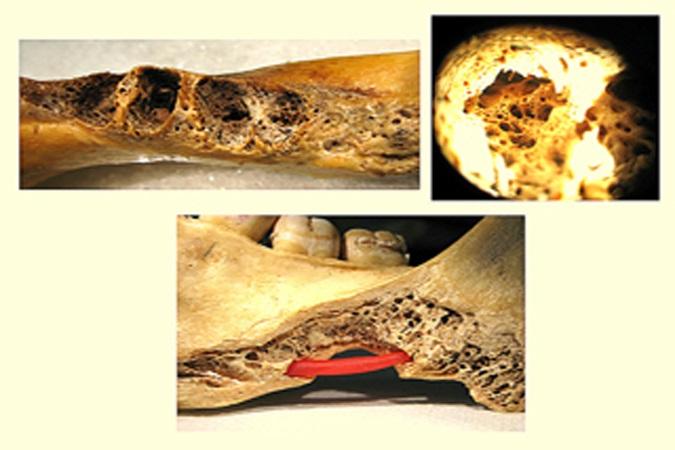
Фото 3.
а) Кость в области моляров нижней челюсти.
б) Визуальное увеличение структуры альвеолярной кости в области третьего моляра; примечательным является наличие многочисленных пространств в толще костной ткани.
в) Иллюстрация возможной миграции бактерий или эндодонтических материалов через отмеченные пространства в структуре челюсти к области нижнего альвеолярного нерва (показано красным цветом).
De Beukelaer и коллеги описали использование тестов на чувствительность для определения степени и тяжести парестезии. Механические, термические и вкусовые тесты проводились через определенные интервалы времени, сопровождая, таким образом, ход лечения. По мнению этих авторов, клиническое обследование больных с поражением язычного нерва должно начинаться с определения функции нерва, в частности, по оценке произношения и акта глотания. Необходимо также выполнить пальпацию области поражения.
Можно провести два типа клинических исследований нейрочувствительности в соответствии с существующими специфическими рецепторами (механоцепторы и ноцицепторы), которые стимулируются при контакте с кожей. Тестирование механоцептивной чувствительности основано на ответных реакциях на легкие статичные прикосновения и направленные поглаживания щеткой, в то время как ноцицептивная чувствительность определяется реакцией на температурные раздражители, при воздействии которых определенные группы чувствительных нервных волокон стимулируются в дополнение к сенсорным ощущениям, вызванных действием острых инструментов.
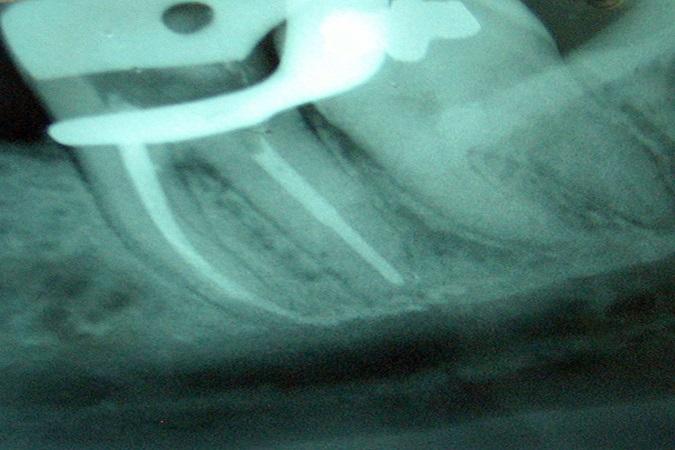
Парестезия, вызванная выведением материалов за зону апекса и последующим сжатием нижнеальвеолярного нервно-сосудистого пучка, также описана в литературных источниках. Однако, учитывая, что большинство эндодонтических материалов обладают определенным химическим эффектом, в случаях вывода материала за верхушку трудно определить патогенез нервного нарушения: является ли он механическим, вследствие компрессии, или же химическим, вызванным цитотоксичностью материала. Фото 4 иллюстрирует случай выведения материала за верхушку, в котором силер был депонирован в области, граничащей с кортикальной частью нижнечелюстного канала. В зависимости от цитотоксичности силера, парестезия в таком случае может быть осложнением. Чтобы свести к минимуму риск возникновение подобных ситуаций, необходимо более тщательно проводить предварительную оценку первоначальной рентгенограммы, чтобы определить соотношение анатомических структур.
Фото 4. Выведение силера за верхушку на границе с кортикальной частью нижнечелюстного канала.
Конусно-лучевая компьютерная томография является важной дополнительной возможностью для профилактики, диагностики и лечения парестезии эндодонтического происхождения. Возможность предварительного просмотра срезов толщиной до 1 мм в трехмерном измерении позволяет детально изучить соотношение верхушек корней и костных поражений с нервными структурами.
Лечение лицевой парестезии
Поскольку парестезии, связанные с эндодонтическими проблемами, являются полиэтиологическими патологиями, универсальный протокол не может быть использован для лечения всех ее случаев. Варианты лечения парестезии описаны ниже в зависимости от причины возникновения.
Если парестезия вызвана выведением эндодонтических силеров или лечащих паст за верхушку корня, то, по данным некоторых исследований, хирургическое их удаление демонстрирует высокий уровень успеха с возвращением нормальной чувствительности в причинной зоне. Однако следует учесть, что время, прошедшее с момента вывода материала за верхушку, а также его объем и топография влияют на успех подобного лечения.
Случаи парестезии, вызванной инфекцией и воспалением, решаются путем эндодонтического лечения, апикальной хирургии, антибиотикотерапии или удалением зуба, в то время как парестезии, вызванные применением местной анестезии или чрезмерной разработкой канала, как правило, проходят в течение нескольких дней без какого-либо лечения. Случаи длительной или постоянной парестезии, как правило, объясняются разрывом нервных волокон, длительным давлением или экструзией токсичных эндодонтических материалов. В этих случаях необходимо проводить удаление причинного фактора.
Хирургическое вмешательство предусматривает удаление кортикальной пластинки с последующей апикальной резекцией. Такой подход является наиболее распространенным для удаления силеров и паст, выведенных за верхушку. Сагиттальная остеотомия также является вариантом лечения, особенно когда компрессия альвеолярного нерва происходит в области вторых или третьих моляров.
При декомпрессии нерва благоприятные результаты были достигнуты путем проведения сначала сагиттальной мандибулоэктомии для лучшей визуализации нижнечелюстного канала, а затем удаления посторонних материалов, с или без проведения апикальной резекции. Микронейрохирургические техники лечения, которые связаны с использованием микроинструментария и увеличительного оборудования, используются для восстановления функции некоторых сенсорных или двигательных окончаний. Показания и противопоказания к проведению микронейрохирургического вмешательства приведены в Таблице.
| Показания | Противопоказания |
| Обследование или пересечение подозреваемого нерва | Центральная нейропатичная боль |
| Продолжительная парестезия на протяжении 3 месяцев | Признаки улучшения парестезии |
| Боль, вызванная формированием нейромы | Нейропраксия |
| Боль, вызванная сторонним телом или деформацией канала | Сносная парестезия (определяется пациентом) |
| Прогрессивное снижение чувствительности или усиление боли | Метаболическая нейропатия |
| Возможность медикаментозного лечения | |
| Преклонный возраст | |
| Очень длительный период со времени возникновения травмы |
Pogrel предложил выполнять диагностическую операцию сразу же после постановки диагноза, поскольку данные радиографического обследования и других диагностических тестов не могут определить степень повреждения нерва. Pogrel также предположил, что время ожидания перед вмешательством является спорным вопросом, но восстановительные манипуляции, проведенные вскоре после травмы, являются впоследствии более успешными, чем те, которые выполнялись после некоторого ожидания. Однако было отмечено, что некоторые мероприятия, выполненные через 12 месяцев после травмы, также демонстрируют не менее успешный результат.
Хотя некоторые авторы предпочитают более радикальное лечение парестезии, не стоит забывать, что в случаях экстравазации цитотоксичность силеров имеет тенденцию к снижению со временем.
Еще одним вариантом лечения является применение лазеров. Этот метод может ускорить процесс восстановления травмированных биологических тканей путем инициации ангионеогенеза, что является важным аспектом для нервной регенерации. Согласно Schultze-Mosgau и Reich, самопроизвольное выздоровления от парестезии возможно в течение от 3 до 6 месяцев, но данный период является слишком долгим. Эти авторы предположили, что пациентам с парестезией следует прописывать прием комплекса витаминов группы B, что способствует развитию миелиновой оболочки нервов.
Профилактика лицевой парестезии
Меры предосторожности для профилактики парестезии, связанной с эндодонтическими проблемами, состоят в проведении тщательного рентгенографического обследования, верификации соотношения верхушек корней и/или периапикальных поражений к нервным структурам, использовании инструментов соответствующей рабочей длины, избегании чрезмерного препарирования каналов и расширения апикальных отверстий, ирригации лишь хлоргексидином в случаях очень широкой или не полностью сформированной верхушки, приеме витаминов немедленно после экструзии пломбировочного материала или ирригационного раствора вблизи нервного волокна.
В общем, если парестезия возникает вскоре после эндодонтического лечения, необходимо, чтобы стоматолог следил за пациентом, чтобы узнать о симптомах в течение первых 24 часов. Такой подход позволит рано диагностировать парестезию, и тем самым будет способствовать более эффективному лечению.
Выводы
Нижний альвеолярный и подбородочный нервы, которые наиболее часто подвергаются парестезии, находятся в толще челюсти. Для диагностики парестезии стоматолог должен собрать анамнез, оценить результаты ноцицептивных и механоцептивных тестов пораженной области, данные периапикальной и панорамной радиографии, а в некоторых случаях и данные конусно-лучевой компьютерной томографии. При выборе метода лечения следует принимать во внимание причины парестезии, степень травмы, время, прошедшее с момента появления первых симптомов, и реакцию пациента на системное введение лекарственных препаратов. Для предотвращения парестезии стоматолог не должен забывать о близости верхушек корней с нервными структурами, и помнить об этом еще до начала эндодонтических процедур.
Авторы:
Flavio R. Alves, PHD
Mariana S. Coutinho, DDS
Lucio S. Goncalves, PHD
Под контрактурой подразумевается резкое ограничение подвижности нижней челюсти вследствие патологических изменений мягких тканей, функционально связанных с ВНЧС (височно-нижнечелюстным суставом).
Нарушения движений нижней челюсти и вследствие этого нарушение ее функции могут быть обусловлены различными причинами. Различают воспалительные, рубцовые и послеинъекционные контрактуры нижней челюсти. Также выделяют контрактуры центрального присхождения, связанные с повреждением центральных структур тройничного нерва (нейроинфекции).
У больных, которым вместо анестетика ошибочно введены раздражающие вещества, имеющиеся в кабинете стоматолога (перекись водорода, нашатырный спирт), на месте введения возникают некроз тканей и последующее рубцевание. В результате нарушения техники мандибулярной или торусальной анестезии, происходит повреждение нервов или мышц, образование гематом в крыловидно-челюстном пространстве. Спаечный процесс в мышце, между мышцей и надкостницей создает условия для развития стойкой контрактуры нижней челюсти. Причинами развития рубцовой внесуставной контрактуры могут быть травма, в том числе огнестрельная, с повреждением жевательной мышцы и последующим развитием оссифицирующего миозита.
Инфильтрационная анестезия
Инфильтрационный способ обезболивания широко применяется для лечения, удаления и протезирования зубов. При таком виде анестезии лекарственное средство вводится непосредственно в зону около зубного корня, позволяя быстро обезболить место, где планируется вмешательство. Инфильтрационная анестезия является основной для обезболивания зубов на верхней челюсти, однако плотная костная ткань нижней челюсти позволяет использовать этот тип обезболивания только во время лечения передних нижних зубов (резцов и клыков). Преимущество инфильтративной анальгезии заключается в том, что к операции можно приступить сразу после введения анестетика.
Показания к проведению
Блокирование нервов нижней челюсти проводится в следующих случаях:
- лечение осложненного кариеса;
- вскрытие очагов воспаления, сопровождающихся образование экссудата;
- переломах челюсти;
- в комплексном лечении парестезий, невритов, невралгии и контрактур;
- ортопедическом вмешательстве;
- лечение заболеваний пародонта и других мягких тканей рта;
- при невозможности проведения общего обезболивания;
- при неэффективности других методов.
Проводниковая анестезия
Оперативное лечение на боковых (жевательных) зубах требует проведения проводниковой анестезии – блокирование болевой проводимости на уровне нервного ствола. Анестетик при этом вводится в месте выхода нерва из кости или его входа в кость. После введения лекарственного средства необходимо время, чтобы анестетик проник вглубь нервного волокна (десять – пятнадцать минут). Проведение проводниковой анестезии на нижней челюсти может быть выполнено несколькими способами.
После мандибулярной анестезии блокируются периферические нервные волокна нижнечелюстного нерва (нижнеальвеолярная и язычная ветви). В результате анестезируется костная ткань альвеолярного отростка и нижний зубной ряд на стороне манипуляции.
Перед проведением мандибулярной анестезии врачу необходимо найти точное расположение нервного ствола, для этого существует несколько способов:
- Аподактильный. Инъекцию проводят по анатомическим ориентирам внутри полости рта, без прощупывания пальцем. Укол выполняют в зону под крыловидно-нижнечелюстной складкой. Во время выполнения инъекции рот пациента открывается максимально.
- Пальцевой. Пальцами врач пальпирует место будущей инъекции, определяя расположение височного гребешка за последним зубом (ретромолярное пространство), после этого выполняется инъекция.
Ощупывание переднего края ветви нижней челюсти
Проведение мандибулярной анестезии может быть выполнено не только изнутри полости рта, но и снаружи, через кожу: доступом из поднижнечелюстной области и подскуловым способом. Как правило, наружным способом пользуются, когда рот пациента плохо открывается, например, после травмы лица и нижней челюсти.
Этот способ предполагает более обширную зону выключения болевой чувствительности, чем при мандибулярной технике, так как блокирует сразу три ветви нижнечелюстного нерва, в результате обезболивание наступает в области нижней десны и зубов, щеки, половины языка и подбородка со стороны инъекции.
Для проведения торусальной анестезии используют следующие методики:
Способ Гоу-Гейтса. Укол проводится в области мыщелкового отростка, рот открывается максимально.
Метод Акиноси. Таким способом на нижней челюсти выбирают, если рот больного плохо открывается. Инъекцию выполняют в ретромалярное пространство, на границе со слизистой щеки при сомкнутых зубах.
Как облегчить боль: что можно делать, а чего делать нельзя
Если после посещения стоматологии и укола в десну появились боли, которые вызывают беспокойство, то можно принять следующие меры:
Читайте статью по теме: что делать, если десна опухла и болит.
Осложнения местного обезболивания
При проведении поверхностной (аппликационной) анестезии нижней челюсти основным видом осложнений является развитие аллергических реакций на анестетик.
При применении поверхностной анестезии возможно развитие аллергической реакции на препарат
Проведение инъекционного обезболивания также может иметь осложнения в виде аллергической реакции, вплоть до развития анафилактического шока, но кроме сенсибилизации, могут развиваться и другие виды осложнений:
- Повреждение сосуда, после чего в области обезболивания возникает гематома, которая может вызывать длительный болевой синдром сама по себе, сдавливая мягкие ткани, а также являться причиной развития гнойных осложнений (абсцессов, флегмон) полости рта. Требует дополнительного, часто более обширного хирургического лечения, чем основная причина, по которой выполнялась мандибулярная анестезия.
- Повреждение нервного ствола может стать причиной развития неврита нижнечелюстного нерва, который сопровождает длительный болевой синдром, часто после развития неврита, возникают осложнения в виде парезов жевательных мышц, онемения участков лица и ротовой полости. Как правило, такие осложнения требуют длительного лечения, иногда достигающего нескольких месяцев, и даже года после манипуляции.
- Повреждение крыловидной мышцы, в результате, как осложнение, развивается контрактура нижней челюсти (рот плохо открывается).
- Отлом иглы в тканях. Если отломок полностью погружен в мягкие ткани, извлекать его придется в условиях челюстно-лицевой хирургии, что также может потребовать дополнительного оперативного вмешательства на нижней челюсти.
Одним из возможных осложнений при проведении анестезии является отлом иглы
- Токсическое действие анестетика. Этот тип осложнений часто ошибочно принимают за проявление аллергической реакции. Однако такое состояние не имеет отношения к сенсибилизации организма и является следствием поступления препарата в общий кровоток, например, если во время анестезии игла попала в сосуд, и анестетик болюсно введен в кровеносное русло. Как правило, токсическое действие проявляется общими симптомами: головокружением, слабостью, затруднением дыхания, тахикардией или брадикардией, тремором конечностей, повышенной влажностью кожных покровов.
Кроме вышеописанных осложнений, иногда, если место для инъекции анестетика выбрано неточно, что может быть следствием индивидуальных особенностей строения каждого человеческого организма, после обезболивания может происходить потеря чувствительности глотки, двоение в глазах. Такие неприятные явления проходят без лечения после прекращения действия анестетика.
(Оценок: 5, средняя: 5,00)
Симптомы, которые должны насторожить
Вам делали укол в десну перед тем, как лечить зубы, а после лечения дискомфорт изо дня в день нарастает? Тогда нужно знать, что боль – не единственный симптом, который должен насторожить. Обратите внимание на ряд других тревожных симптомов, которые могут свидетельствовать о патологии, и требуют скорейшего обращения к врачу:
- повышение местной и общей температуры тела,
- жжение и зуд на слизистой,
- появление язвочек на слизистой,
- отечность и гиперемия слизистой,
- асимметрия лица,
- появление кисты или флюса,
- общая слабость и потеря аппетита,
- появление зловонного дыхания,
- трудности с открыванием рта и пережевыванием пищи,
- иррадиация боли в другие части челюстно-лицевого аппарата.
Александр К, отзыв с сайта otzovik.com
Физиотерапевтические методы
При этом осуществляется введение разнообразных лекарственных препаратов (суспензии гидрокортизона, раствора цинка сульфата) под действием гальванического тока или ультразвука. Кроме того, рекомендуется применять ультразвуковое воздействие на область пазух с целью прогревания и улучшения кровоснабжения.
Лечение гайморита антибиотиками убийственно действует на микробы и снимает отек слизистой оболочки. Антибиотики также расширят суженные каналы гайморовой пазухи, что поспособствует быстрому оттоку гнойной слизи. Антибактериальные препараты можно вводить как внутримышечно, так и перорально (через рот).
Лечение гайморита на дому с помощью Синуфорте, цена которого относительно невелика, может дать совсем неплохие результаты. Этот назальный спрей применять легко, так как его следует просто распылить на слизистую. При этом происходит лечение гайморита цикламеном, так как именно это растение заявлено в составе препарата.
Прокол при гайморите, ужасный и спасительный
Нешуточные страсти, бушующие вокруг гайморита,— во многом плод эмоциональных отзывов людей, прошедших через прокол гайморовой пазухи. Эта процедура обросла мхом легенд и лишайником страхов. Мы попытаемся очистить ее облик от всего лишнего и описать без прикрас, когда и как делается прокол при гайморите, и так ли страшен он, как его малюют.
ЯМИК-катетер
Раздуваясь, баллончики создают герметичное пространство, из которого легко отсосать гной при помощи шприца. В то же самое время с помощью другого шприца в околоносовые пазухи пациента вводятся лекарственные препараты. Такое лечение гайморита дает очень хороший результат, в особенности если сочетается с лазерным прогреванием – еще одним современным способом лечения острого или хронического гайморита без прокола.
Они необходимы для уменьшения отека слизистой оболочки и лучшего выхода содержимого из гайморовой пазухи. Применяются сосудосуживающие средства. такие как
Их используют несколько раз в день перед процедурой промывания носа. Закапывают по несколько капель в ноздрю или ставят турунды, смоченные в одном из препаратов.
Используются ингаляции при гайморите для снятия отека слизистой, разжижения гноя и обеззараживания гайморовой пазухи. Перед тем как провести ингаляцию, необходимо тщательно промыть нос. Для ингаляций подойдет использование любых настоев трав (чистотела, ромашки аптечной, тысячелистника).
Синяк после обезболивания зуба: причины появления, чем опасен, как лечить
Читайте также:




