Периферическая невропатия при гепатите с
Общение гепCников, эскулапов и примкнувших к ним.
- Темы без ответов
- Активные темы
- Поиск
- PHOTO
- Статистика
- Остановка "Гепатит С"Форум (главная)Консультации, обсуждениеСоветы бывалых.
- Поиск
Гепатит и нервная система. Полинейропатия, Фибромиалгия

Полинейропатия, Энцефалопатия и Фибромиалгия при вирусном гепатите
Часто встречаются следующие внепеченочные проявления вирусного гепатита:
- Головной мозг – депрессия, утомляемость, вегетососудистая дистония (возможны даже панические атаки), расстройство сна, сексуальные расстройства, расстройство памяти и др.;
- Периферические нервы – полинейропатия с извращением или снижением чувствительности, иногда с параличами и парезами;
- Суставы и сухожилия – воспаление сухожилий (фибромиалгия) и/или суставов (артриты).
- Кожа – аллергические и псевдоаллергические высыпания.
Полинейропатия, фибромиалгия и боль в суставах при вирусном гепатите
Вирусы гепатита провоцируют различные аутоиммунные процессы:
- Повреждение периферических нервов ( полинейропатия, полиневрит). В результате гибели нервных волокон могут появиться снижение или извращение чувствительности рук и ног, слабость мышц (парез), боль по ходу нервов.
- Воспаление сухожилий в местах их прикрепления к костям ( Фибромиалгия). Боли в пятках, спине, ребрах, в области крупных суставов, в копчике.
- Воспаление суставов ( артрит) и хрящей. Боль, нарушение подвижности и припухлость одного или нескольких суставов.
- Воспаление щитовидной железы ( тиреоидит). Повышение антител к щитовидной железе (АТ-ТГ, АТ-ТПО), снижение или повышение продукции щитовидных гормонов.
Также эти осложнения могут быть спровоцированы введением интерферонов. Но интерфероны очень важны при лечении вирусного гепатита. Если Вы ощущаете осложнения гепатита или побочные явления лечения, нужно приложить все усилия, чтобы сохранить Свое здоровье, не отменяя основного лечения гепатита.
Полинейропатия и полиневропатия – это синонимы. Они означают страдание нервных волокон в результате их повреждения воспалением (инфекционным или аутоиммунным), нарушенным обменом веществ или токсическим веществом. Радикулопатия, полирадикулопатия – страдание нервных корешков спинного мозга, обусловленное теми же причинами или сдавлением корешка (например, грыжей позвоночного диска).
Неврит, полиневрит, радикулит, радикулоневрит, полирадикулоневрит – это текущее воспаление периферических нервов и/или нервных корешков спинного мозга, обусловленное агрессией инфекции или собственного иммунитета.
Пострадавшие периферические нервы восстанавливаются довольно медленно и не всегда полностью. Поэтому нужно стремимся как можно скорее установить причину происходящего и остановить разрушение нервов. В восстановительном периоде нервы обычно хорошо откликаются на разного рода стимуляцию. Для ускорения регенерации нервных волокон успешно используют магнитную стимуляцию, витамины, ноотропы и антиоксиданты, сосудистые средства.
Фибромиалгия и Синдром хронической усталости
Фибромиалгия – это воспаление отдельных участков мышц и мест прикрепления мышц к костям (сухожилий). Заболевание связано со стрессом, снижением иммунитета и инфекцией. Болеют, в основном, люди определенного психологического склада: эмоциональные, но с хорошо развитым самообладанием, подробнее здесь.
Хроническая утомляемость (хроническая усталость) – обычный спутник фибромиалгии. Это состояние истощения нервной системы на фоне хронического стресса и хронической инфекции. Основные признаки – чувство усталости, начинающееся утром, трудности при выполнении привычной работы.
Фибромиалгия и хроническая усталость хорошо поддаются лечению. Важны три условия: одновременное лечение инфекции, иммунных нарушений и нервного истощения.
Ставить такой диагноз стали недавно, но, на самом деле, люди болели фибромиалгией всегда, просто симптомы списывали на неврозы, госпитализировали в психиатрические больницы, или лечили от чего-нибудь не того.
Причины
Начинается заболевание с длительного пребывания нервной системы в состоянии стресса. Причём, это не обязательно может быть психический стресс, это может быть недосыпание, переутомление, какая-либо перегрузка, которая вызывает включение резервных возможностей организма для адаптации к тяжёлым обстоятельствам, например, хирургическая операция. То есть именно то, что приводит к развитию синдрома хронической усталости.
В норме стресс является полезной защитной реакцией нервной системы, а проблемы со здоровьем вызывает слишком сильный и/или слишком продолжительный стресс. Любой такой стресс, это, в первую очередь, ситуация, когда нервная система, давая команду на выработку стрессовых гормонов, повышает возможность организма физически ответить на опасность. А физический ответ на опасность у человека, так же, как у любого животного, это активация возможности бегать, прыгать, драться и кусаться.
Кроме того, возникает агрессия иммунной системы к собственной нервной системе и нервная система под действием этой агрессии застревает в ещё большем стрессе. Соответственно, продолжается активное выделение стрессовых гормонов, продолжается избыточная стимуляция и истощение иммунитета, вся эта ситуация нарастает, как снежный ком.
Симптомы
Болезненность характерна при надавливании на точки, где мышцы прикрепляются к костям. При фибромиалгии возможны различные мышечные боли (обычно одна или несколько из перечисленных групп мышц):
- Боль в мышцах скальпа, имитирующая другие виды головной боли (при надавливании на голову можно нащупать болезненные точки);
- Боль в мышцах шеи и плечевого пояса;
- Боль в мышцах поясницы, крестца и спины;
- Боль в области крупных суставов (локтевые, плечевые, коленные, тазобедренные);
- Боль в области голеней, пяток и стоп, возможно с затруднением ходьбы;
- Боли в мышцах лица, иногда ощущение боли и усталости при жевании.
Другие симптомы фибромиалгии:
· Боли в животе, болезненность при пальпации (прощупывании) живота, обычно это болезненность внутренних мышц и связок.
· Головная боль, возможно головокружение.
· Бессонница или недостаточно глубокий сон (сохраняющийся стресс).
· Синдром хронической утомляемости (усталости). Это состояние связано с истощением нервной системы из-за застревания в стрессе и хронической интоксикации (отравлении) продуктами жизнедеятельности инфекций. Основные симптомы: постоянная усталость, даже утром, депрессия, снижение работоспособности.
· Фибромиалгия может сопровождаться продолжительным повышение температуры без определённой причины.
· Утренняя скованность.
· Частые простудные заболевания.
Гепатит С - инфекционное заболевание, которое приводит к деструкции клеток печени. Специфические симптомы в виде боли и тяжести в правом подреберье, обесцвечивания кала и потемнения мочи не проявляются на протяжении десятилетий. Патологический процесс при этом продолжает медленно прогрессировать. Первыми тревожными “звоночками” могут стать симптомы со стороны центральной нервной системы. Дисфункция печени сказывается на психоэмоциональном состоянии пациента. Наблюдаются нарушения сна, повышенное беспокойство и утомляемость, подавленное настроение. В тяжелых ситуация возникают депрессивные расстройства.
Важно! У пациентов с гепатитом С значительно снижена память, ухудшается концентрация внимания. Это ухудшает качество жизни, вызывает психоэмоциональные нарушения.
Внепеченочные проявления гепатите
До 70% пациентов с гепатитом С предъявляют жалобы на 1-2 внепеченочных симптома. Это обусловлено нарушениями регуляции стволовых клеток системы кровообразования. Гепатит С часто вызывает смешанную криоглобулинемию - системный васкулит, поражающий мелкие и крупные сосуды. В этот патологический процесс вовлечены различные органы и системы.
Вирусная патология оказывает воздействие на функционирование:
периферических нервов: прогрессирующая полинейропатия, которая сопровождается нарушениями чувствительности, парезом, параличом.
головного мозга: возникают жалобы на депрессию, повышенную утомляемость, вегетососудистую дистонию, расстройства сна, нарушения памяти, сексуальную дисфункцию;
кожных покровов: аллергические и псевдоаллергические проявления;
опороно-двигательного аппарата: воспалительные процессы, поражающие суставы и сухожилия.
При развитии описанных или любых других внепеченочных проявлений вирусного гепатита рекомендовано воздерживаться от самолечения и обратиться за консультацией к врачу.
Важно! Помимо прогрессирования вирусного гепатита, одной из самых распространенных причин депрессивных нарушений является терапия препаратами Интерферона.
Гепатит С способен оказывать непосредственное воздействие на психику, поведенческие реакции пациента. Симптомы нарушений нервной системы могут быть многообразны. По мере того, как нарушаются обе фазы детоксикации печени, внешне это может проявляться:
синдромом хронической усталости.
При осложнениях вирусного гепатита и развитии цирроза клиническая картина усугубляется. Чтобы уменьшить выраженность осложнений может потребоваться скорректировать схему лечения и дозировки лекарственных препаратов, подобрать средства для замены. Современные противовирусные лекарства для лечения гепатита лучше переносятся пациентам и реже вызывают депрессивные расстройства.
Сенсорные нарушения - одно из наиболее распространенных осложнений ВГС. Полинейропатия возникает в результате разрушения аксонов - длинных цилиндрических отростков нервной системы. При полинейропатии наблюдается системное поражение периферических нервов, которое приводит к моторным, вегетативным, сенсорным нарушениям.
У пациентов с гепатитом С полинейропатия приводит к развитию такой клинической картины:
мышечной слабости, которая берет начало с кистей или стоп и распространяется вверх;
онемению, значительному снижению чувствительности в верхних и нижних конечностях;
болевым ощущениям по ходу пораженных нервов;
повышению чувствительности к температурному воздействию, прикосновениям;
снижению остроты зрения;
головокружению, нарушению равновесия;
повышению температуры тела;
нарушениям восприятия вкуса;
расстройству функционирования мочевого пузыря, нарушениям дефекации.
Восстановление пораженных нервов требует много времени. Чтобы остановить их деструкцию требуется прицельное воздействие на вирус, провоцирующий нарушение. Помимо противовирусных лекарств прямого действия, в схемах терапии часто пользуются сосудистыми средствами, витаминными комплексами, ноотропами, антиоксидантами.
Фибромиалгия - воспалительный процесс, который поражает мышечные ткани и сухожилия. Возникает на фоне стресса, вирусной нагрузки, снижения защитных сил организма. Заболевание сопровождается чувством усталости, затруднениями при выполнении привычных бытовых дел. Может быть сразу несколько триггеров, провоцирующих фибромиалгию: помимо воздействия вируса, влияние оказывает хронической стресс.
Основное проявление фибромиалгии - мышечная боль, которая поражает плечевой пояс, шею, скальп, поясницу, спину, крестец, голени, пятки, стопы, крупные суставы: локтевой, плечевой, тазобедренный, коленный. Возможно другие симптомы:
чувство болезненности в абдоминальной области;
постоянные жалобы на головную боль и головокружение;
нарушения сна, частые пробуждения в течение ночи.
Пациентов часто беспокоит продолжительное, беспричинное повышение температуры тела. Подвижность ограничена, в особенности, в утреннее время суток. Частое присоединяются вторичные инфекционные заболевания: ОРВИ, простуды.
Чтобы подтвердить диагноз врач воздействует на характерные точки, которые вызывают боль при фибромиалгии.
Боль в суставах - одно из наиболее характерных проявлений смешанной криоглобулинемии, которую часто вызывает гепатит С. Чаще всего наблюдается поражение коленных, локтевых суставов, кистей, голеностопа. Артрит проявляется редко. Продолжительное течение патологического процесса может вызывать незначительную деформацию суставов. При хроническом течении гепатита С характерные суставные проявления в большинстве случаев отсутствуют.
Важно! Выявлена взаимосвязь между вирусом гепатита С и аутоиммунному процессами : прогрессирующего ревматоидного артрита и узелкового полиартериита. Мышечно-скелетные проявления наблюдаются у пациентов с антитела к вирусу гепатита С.
Суставной синдром наблюдается у 20% пациентов. В группу риска попадают представительницы женского пола. В большинстве случаев возникают жалобы на артралгию, которой часто сопутствует миалгия, кожный васкулит. При воспалении суставов наблюдается острое начало патологического процесса: возникают жалобы на боль, припухлость суставов. Артрит отличается рецидивирующим характером и поражает крупные и средние суставы. В некоторых случаях схож с ревматоидным артритом.
Вирус гепатита С может спровоцировать дисфункцию щитовидной железы и быстрое прогрессирование таких патологических состояний:
В большинстве случаев наблюдается снижение активности железы. Дисфункция органа напрямую сказывается на психоэмоциональном состоянии пациентов с гепатитом С. Проявляется повышенная тревожность, утомляемость, вспыльчивость, раздражительность. Чтобы предотвратить дальнейшее прогрессирование патологий ЩЖ требуется незамедлительная терапия первопричинного состояния - гепатита С.
Лечение
Чтобы предотвратить прогрессирование патологического процесса и снизить вероятность развития осложнений терапию необходимо начинать сразу, после подтверждения диагноза. Помимо использования симптоматических лекарств, необходимо воздействовать на первопричину внепеченочных проявлений: вирусный гепатит С.
Современное лечение гепатита С препятствуют размножению и распространению вирусной инфекции. В 96% приводят к выздоровлению пациента. В протоколах терапии врачи-гепатологи используют противовирусные препараты прямого действия на основе софосбувира, даклатасвира, ледипасвира, велпатасвира. Перед началом использования лекарств рекомендовано проконсультироваться с врачом.
Профилактика нарушений нервной системы
Для профилактики развития нарушений нервной системы необходимо придерживаться следующих рекомендаций:
пользоваться симптоматическими лекарствами: антидепрессантами, легкими седативными средствами;
отдавать предпочтение умеренной физической активности: ежедневные пешие прогулки на свежем воздухе;
организовать режим дня, расписать список задач на день и выполнять по мере возможности, с учетом общего самочувствия;
воздерживаться от общения с людьми, которые вызывают всплеск неприятных эмоций;
пересмотреть рацион питания;
заниматься йогой, медитацией, дыхательными практиками;
организовать здоровый сон: ложиться спать не позднее 23:00 в абсолютно темном помещении, в тишине, спать не менее 8 часов;
устранить источник стресса;
соблюдать режим труда и отдыха, не допускать перенапряжения;
заменить препараты Интерферона современными противовирусными средствами прямого действия.
Важно! Фармакокинетика Интерферона связана с синтезом веществ, которые блокируют гормон радости - серотонин. Это может вызывать тяжелые нарушения психики и нежелательные поведенческие реакции у пациентов с вирусным гепатитом.
Чтобы легче перенести сопутствующие проявления вирусного гепатита важно следовать рекомендациям лечащего врача. В случае необходимости, обратиться за оказанием профессиональной психотерапевтической поддержки. Поддержка близких людей помогает пациенту справиться с неприятными симптомами и настроиться на выздоровление.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Формы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз

На начальной стадии нейропатии больной может не подозревать о существовании у него заболевания: например, периферическая нейропатия конечностей часто начинает проявляться щекочущими или покалывающими ощущениями в пальцах рук или ног. Далее симптомы становятся более тревожными, и только тогда человек задумывается о посещении врача.
Что же нужно знать о периферической нейропатии, чтобы вовремя выявить проблему и предупредить её дальнейшее развитие? Все необходимые моменты можно узнать из этой статьи.

[1], [2], [3]
Код по МКБ-10
Эпидемиология
Периферическую нейропатию диагностируют примерно у 2,5% людей. Если заболевание выявляется в детском и подростковом возрасте, то наиболее частой причиной его становится наследственная предрасположенность. У пациентов старшего возраста периферическая нейропатия обнаруживается в 8% случаев.
Подавляющая категория пациентов, страдающих периферической нейропатией, относится к возрасту от 35 до 50 лет.

[4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Причины периферической нейропатии
Различные формы нейропатии, по сути, начинают свое развитие с практически одинаковых причин:
- ушиб, рассечение нерва;
- поражение нервных волокон опухолевым процессом;
- критическое снижение иммунной защиты;
- критическая недостача витаминов;
- хроническая интоксикация, в том числе и алкогольная;
- болезни сосудов, воспалительные изменения сосудистых стенок;
- болезни системы кровообращения, тромбофлебиты;
- обменные, эндокринные расстройства;
- микробные и вирусные инфекционные патологии;
- длительный прием некоторых медикаментов – например, при химиотерапии;
- острый полирадикулоневрит;
- наследственное поражение периферических нервов.
Периферическая нейропатия после химиотерапии
Развитие нейропатии после химиотерапии часто является побочным проявлением конкретного химиопрепарата. Однако так бывает не всегда: у многих пациентов развитие периферической нейропатии после химиотерапии связано с токсическим распадом опухолевого процесса. Считается, что некоторые конечные продукты способны значительно ускорить течение системного воспалительного процесса. В подобном случае пациент жалуется на общую слабость, нарушение сна, утрату аппетита. Лабораторно токсический распад опухоли отражается на всех показателях крови.
Нейротоксическая реакция причисляется к своеобразным системным последствиям всех химиотерапевтических схем. Поэтому избежать такого последствия практически невозможно: если снизить дозировку химиопрепарата или вообще отменить его, то прогноз лечения значительно ухудшается. Для продолжения химиотерапии и облегчения состояния пациента врачи дополнительно назначают сильные анальгетики и антивоспалительные средства. В качестве вспомогательного лечения применяют витаминные препараты и иммунодепрессанты.

[15], [16], [17], [18], [19], [20]
Факторы риска
Периферическая нейропатия возникает в результате других факторов и болезней, хотя в ряде случаев причину определить не удается.
На сегодняшний день медиками озвучены почти две сотни факторов, способных привести к развитию периферической нейропатии. Среди них особенно выделяются следующие:
- эндокринные расстройства, ожирение, диабет;
- длительные воздействия токсических веществ (красок, растворителей, химикатов, алкоголя);
- злокачественные заболевания, требующие проведения химиотерапии;
- ВИЧ, вирусное поражение суставов, герпес, ветрянка, аутоиммунные заболевания;
- специфическая вакцинация (к примеру, от бешенства, гриппа);
- возможное травматическое повреждение нервов (к примеру, при ДТП, ножевых и огнестрельных ранениях, открытых переломах, длительных компрессиях);
- хронические переохлаждения, вибрации;
- длительное лечение противосудорожными средствами, антибиотиками, цитостатиками;
- недостаточное питание, недостаточное поступление витаминов B-группы;
- наследственная предрасположенность.

[21], [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Патогенез
В основе периферической нейропатии лежит дистрофический дегенеративный процесс. То есть, разрушаются нервные волокна одновременно с ухудшением трофики, интоксикацией.
Разрушению подвергаются оболочки нейронов, аксоны (нервные стержни).
Периферическая нейропатия поражает нервные волокна, расположенные вне головного и спинного мозга. Наиболее часто диагностируют нейропатию нижних конечностей, что связано с большей протяженностью нервных волокон. Эти волокна ответственны за общую чувствительность, за трофику тканей и работу мускулатуры.
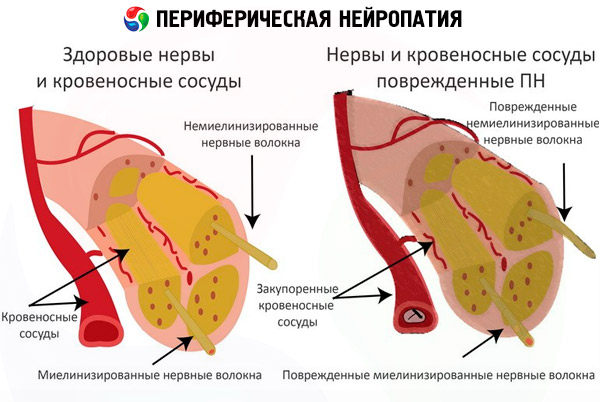

[32], [33], [34], [35], [36], [37], [38], [39], [40], [41], [42]
Симптомы периферической нейропатии
Клиническая картина периферической нейропатии зависит от типа пораженных нервных волокон. Симптомы могут давать о себе знать далеко не сразу: заболевание проявляется по нарастающему графику, усугубляясь на протяжении многих дней, месяцев и даже лет.
Основным признаком, на которые пациенты обращают внимание, становится мышечная слабость – человек быстро устает, например, при ходьбе или при физической работе. Среди других симптомов выступают боли и судороги в мускулатуре (на начальных стадиях судороги часто проявляются небольшими подергиваниями поверхностных мышечных волокон).
Далее клинические симптомы расширяются. Наблюдается мышечные атрофические изменения, дегенеративные процессы в костных тканях. Нарушается структура кожных покровов, волос, ногтевых пластин. Такие нарушения обычно вызваны поражением сенсорных или вегетативных волокон.
Если поражаются нервные структуры, ответственные за боль и температурную чувствительность, то пациент становится невосприимчивым к болевым и температурным раздражителям. Реже бывает наоборот – когда больной даже незначительное прикосновение воспринимает, как сильную и нестерпимую боль.
При повреждении скоплений вегетативных нервных волокон последствия могут стать более опасными – например, если такие нервы иннервировали дыхательные органы или сердце, то могут возникать неполадки с дыханием, аритмия и пр. Зачастую нарушается функция потовых желез, нарушается мочеиспускательная функция, выходит из-под контроля кровяное давление, в зависимости от того, какие нервы оказываются пораженными.
Первые признаки чаще всего проявляются болями в конечностях и мышцах, однако случается, что периферическая нейропатия обнаруживает себя другими симптомами:
Возможны и другие, неспецифические проявления периферической нейропатии, о которых нужно обязательно сообщить доктору.
Периферическая нейропатия у детей
Появление периферической нейропатии в детском возрасте чаще всего имеет наследственный характер. Такие нейропатии у многих детей проявляются развитием симметричной, нарастающей атрофии мышц – преимущественно дистального типа.
Например, болезнь Шарко-Мари-Тута передается аутосомно-доминантным способом и встречается наиболее часто. Патология характеризуется демиелинизацией поврежденных нервных волокон, с дальнейшей ремиелинизацией и гипертрофией, что приводит к деформации нервов. При этом поражаются чаще нижние конечности.
Острая детская полирадикулонейропатия встречается несколько реже. Эта разновидность детской нейропатии возникает через 15-20 дней после перенесенного инфекционного заболевания. Осложнение проявляется нарушением чувствительности в нижних конечностях, симметричной слабостью, потерей рефлексов. Если в процесс вовлекается бульбарная мускулатура, то наблюдаются трудности с жеванием и глотанием. Прогноз акого заболевания относительно благоприятный: как правило, восстанавливаются 95% пациентов, однако период реабилитации может затянуться до 2-х лет.
Формы
Периферическая нейропатия включает в себя целый ряд болезненных состояний, которые, хоть и имеют общие характеристики, могут быть достаточно разнообразными. Это позволяет выделить различные виды периферических нейропатий, что зависит, как от локализации поражения, так и от механизма развития патологии.
Классификация распространяется также на преимущественное повреждение нервов. Как известно, нервы бывают трех видов, и отвечают они за чувствительность, двигательную активность и вегетативную функцию. Соответственно, периферическая нейропатия может быть нескольких видов:
- Периферическая сенсорная нейропатия диагностируется при повреждении чувствительных нервных волокон. Для патологии характерны острые боли, чувство покалывания, изменение чувствительности в сторону повышения (понижение тоже случается, но значительно реже).
- Периферическая моторная нейропатия протекает с поражением двигательных нервных волокон. Такая патология проявляется слабостью мускулатуры, которая расходится от нижних отделов к верхним, что может вызвать полную утрату двигательной способности. Нарушение двигательной функции сопровождается частыми судорогами.
- Периферическая сенсомоторная нейропатия обладает смешанным характером поражения и проявляется всеми перечисленными клиническими признаками.
- Периферическая вегетативная нейропатия представляет собой поражение нервов вегетативной нервной системы. Для клинической картины характерны повышение потовыделения, нарушение потенции, трудности с мочеиспусканием.
Имеется также клиническая классификация периферической нейропатии, согласно которой различают такие стадии патологии:
- Субклиническая стадия начальных проявлений.
- Клиническая стадия нейропатии – это этап яркой клинической картины, который подразделяется на такие категории:
- хроническая болевая стадия;
- острая болевая стадия;
- стадия без болей на фоне понижения или полной утраты чувствительности.
- Стадия поздних последствий и осложнений.

[43], [44], [45], [46], [47]
Периферическая нейропатия – это результат поражения периферических нервов, часто вызывающий слабость, онемение и боль, как правило, в руках и ногах. Однако это состояние может также затрагивать и другие области вашего тела. Ниже вы подробно узнаете о том, что такое периферическая нейропатия – симптомы, причины возникновения и методы лечения этого состояния.

Что такое периферическая нейропатия
Ваша периферическая нервная система соединяет нервы в вашем головном и спинном мозге или центральную нервную систему с остальной частью вашего тела, включая:
- руки
- ладони
- ноги
- ступни
- внутренние органы
- рот
- лицо
Работа этих нервов заключается в доставке сигналов о физических ощущениях обратно в ваш головной мозг.
Периферическая нейропатия – это расстройство, которое возникает, когда эти нервы неисправны из-за их повреждения или разрушения. Это становится причиной нарушения нормального функционирования нервов. Они могут посылать болевые сигналы, когда нет ничего причиняющего боль, или они могут не послать сигналы боли, даже если что-то причиняет вам вред. Это состояние может быть вызвано:
- повреждением
- системным заболеванием
- инфекцией
- наследственным заболеванием
Это расстройство вызывает дискомфорт, но лечение может оказаться весьма полезным. Самое важное – необходимо определить, является ли периферийная нейропатия результатом серьезного основного заболевания, или нет.
Симптомы периферической нейропатии
Три типа периферических нервов:
- Сенсорные нервы - соединяются с вашей кожей;
- Двигательные нервы - соединяются с вашими мышцами;
- Автономные нервы - соединяются с вашими внутренними органами.
Периферическая нейропатия может затронуть одну нервную группу или все три.
Симптомы периферической невропатии включают:
- покалывание в руках или ногах
- ощущение, будто вы носите плотную перчатку или носок
- острые, колющие боли
- онемение рук или ног
- регулярно роняете вещи из ваших рук
- ощущение мелкой вибрации в конечностях
- истончение кожи
- низкое артериальное давление
- сексуальная дисфункция, особенно у мужчин
- запор
- ухудшение пищеварения
- диарея (понос)
- чрезмерное потоотделение
Эти симптомы могут также указывать на другие заболевания, поэтому вам следует сообщить о них вашему врачу.
Причины возникновения
Люди с семейной историей периферической нейропатии, более склонны к развитию этого расстройства. Тем не менее существует множество факторов и основных заболеваний, которые также могут вызывать это состояние.
Повреждение нервов, вызванное сахарным диабетом, является одной из наиболее распространенных форм нейропатии. Это приводит к онемению, боли и потере ощущения в конечностях. Риск нейропатии увеличивается у людей, которые:
- имеют избыточный вес
- имеют высокое кровяное давление
- старше 40 лет
- имеют сахарный диабет
По данным Центра периферической нейропатии Чикагского Университета (UCCPN), почти 60 процентов людей с сахарным диабетом имеют какую-либо степень повреждения нервов. Эти повреждения часто связаны с высоким уровнем сахара в крови.
К другим хроническим заболеваниям, которые могут вызвать повреждение нервов, относятся:
- Заболевания почек, при которых в организме происходит накопление большого количества токсинов и повреждение нервной ткани.
- Гипотиреоз, который возникает, когда организм не производит достаточного количества гормонов щитовидной железы, что приводит к задержке жидкости и давлению в области нервных тканей.
- Заболевания, вызывающие хроническое воспаление, способные распространяться на нервы или повреждать окружающую нервные волокна соединительную ткань.
- Недостаток витаминов Е, В1, В6 и В12, которые необходимы для здоровья и полноценного функционирования нервной системы.
Физическая травма является наиболее распространенной причиной повреждения нервов. Это могут быть дорожно-транспортные происшествия, падения или переломы. Отсутствие физической активности или слишком длительное пребывание в одном положении также могут вызвать нейропатию. Повышенное давление на срединный нерв (нерв в запястье, который позволяет чувствовать руку и двигать ей), вызывает синдром запястного канала. Это распространенный тип периферической нейропатии.
Алкоголь может оказывать токсическое воздействие на нервную ткань, вызывая у людей с тяжелым алкоголизмом повышенный риск развития периферической нейропатии.
Воздействие токсичных химических веществ, присутствующих в клеях, растворителях или инсектицидах также может вызвать повреждение нервов. Кроме того, такое состояние может вызывать воздействие тяжелых металлов, таких как свинец и ртуть.
Некоторые вирусы и бактерии непосредственно атакуют нервную ткань.
Вирусы, такие как простой герпес, вирус ветряной оспы, вызывающий ветряную оспу и опоясывающий лишай, и вирусные повреждения, вызванные вирусом Эпштейна-Барра, приводят к сильным эпизодам стреляющей боли.
Бактериальные инфекции, такие как болезнь Лайма, также могут вызывать повреждение нервов и боль, если их не лечить.
Аутоиммунные заболевания, такие как ревматоидный артрит и системная красная волчанка, различными способами влияют на периферическую нервную систему. Хроническое воспаление и повреждение тканей по всему телу, а также давление, вызванное воспалением, могут привести к сильной нервной боли в конечностях.
Некоторые лекарства могут также вызывать повреждение нервов. К ним относятся:
- Антиконвульсанты, которые люди принимают для лечения судорог.
- Препараты для борьбы с бактериальными инфекциями.
- Некоторые лекарства от артериального давления.
- Лекарства, используемые для лечения рака.
Недавние исследования в журнале Family Practice также показывают, что статины (класс препаратов, используемых для снижения уровня холестерина и предотвращения сердечно-сосудистых заболеваний), также могут вызывать повреждение нервов и повышать риск развития нейропатии.
Диагностика периферической нейропатии
Ваш врач проведет физический осмотр и проанализирует вашу историю болезни. Если на основании этого он все еще не может определить, вызваны ли ваши симптомы периферической нейропатией, вам будет предложено пройти другие тесты, такие как:
- Анализы крови. Для измерения уровней содержания витаминов и сахара в крови, и определения того, насколько корректно функционирует ваша щитовидная железа.
- Компьютерная томография (КТ). Ваш врач может также направить вас на компьютерную томографию или магнитно-резонансную томографию, чтобы убедиться, что ничто не сдавливает ваш нерв, например, межпозвоночная грыжа или опухоль.
- Биопсия нерва. Это незначительная операция, включающая удаление небольшого количества нервной ткани, которую затем можно исследовать под микроскопом.
Электромиография может показать проблемы с тем, как нервные сигналы вашего тела двигаются к вашим мышцам. Для этого теста врач поместит маленькую иглу в вашу мышцу и попросит вас аккуратно двигать мышцами. Зонды в игле будут измерять количество электричества, проходящего через вашу мышцу. Во время этого теста может показаться, как будто вам сделали инъекцию. Иногда область куда вставлялась игла становится болезненной в течение нескольких дней после теста.
В исследовании нервной проводимости диагност размещает электроды на вашей коже. Затем они пропускают небольшое количество электричества через ваши нервы, чтобы проверить, правильно ли передаются нервные сигналы. Эта процедура вызывает незначительный дискомфорт, но никаких побочных действий после ее проведения не наблюдается.
Лечение периферической нейропатии
Лечение базируется на лечении основного заболевания, которое и привело к периферической нейропатии. Если причиной является сахарный диабет, важно убедиться, что уровень глюкозы в крови хорошо контролируется. Если дефицит витаминов вызывает проблему, то дополнительный прием необходимых витаминов и коррекция рациона питания и является лечением. Многие процедуры могут принести облегчение и помочь вам вернуться к обычной деятельности. Иногда сочетание методов лечения работает лучше всего.
Болеутоляющие препараты, такие как парацетамол и нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен, могут быть очень полезными для контроля умеренной боли. Если вы принимаете их в избытке, эти препараты могут повлиять на функцию печени или желудка. Важно не использовать их в течение длительного времени, особенно если вы регулярно употребляете алкоголь.
Многие рецептурные обезболивающие препараты могут также помочь контролировать боль при нейропатии. К ним относятся наркотические средства, некоторые противоэпилептические препараты и некоторые антидепрессанты. К другим полезным лекарственным средствам, отпускаемым по рецепту, относятся:
- Ингибиторы циклооксигеназы-2;
- Трамадол;
- Инъекции кортикостероидов;
- Антиконвульсанты, такие, как габапентин или прегабалин;
- Антидепрессанты, такие как амитриптилин;
- Дулоксетин (ингибитор обратного захвата серотонина и норадреналина).
Рецептурными препаратами, применяемыми при сексуальной дисфункции у мужчин, являются:
- Силденафил (Виагра);
- Варденафил (Левитра, Стаксин);
- Тадалафил (Сиалис);
- Аванафил (Стендра).
Ваш врач может использовать несколько медицинских процедур для контроля симптомов этого состояния. Плазмаферез – это переливание крови, которое удаляет потенциально раздражающие антитела из вашего кровотока. Если вам назначена блокада нерва, ваш врач будет вводить анестетик прямо в ваши нервы.
Чрескожная электронейростимуляция эффективна не для всех. Во время ЧЭНС, электроды, размещенные на коже, посылают небольшое количество электричества в кожу. Цель этого лечения - блокировать нервы от передачи болевых сигналов в мозг.
Наложение эргономичных шин может помочь вам, если нейропатия затрагивает ваши ноги и руки. Эти шины обеспечивают поддержку части вашего тела где возникает дискомфорт. Это может облегчить боль. Например, гипс или шина, которая удерживает ваши запястья в правильном положении во время сна, могут облегчить дискомфорт при синдроме запястного канала.
В дополнение к безрецептурным обезболивающим средствам многие люди нашли облегчение при периферической нейропатии посредством:
- хиропрактики
- акупунктуры
- массажа
- медитации
- йоги
Умеренные, регулярные физические нагрузки могут также помочь уменьшить дискомфорт.
Если вы пьете алкоголь или курите, подумайте о сокращении или полном отказе. Алкоголь и табак усиливают нервную боль и могут вызывать повреждение нервов при длительном использовании.
Если у вас есть периферическая нейропатия, вы потенциально подвергаетесь повышенному риску несчастных случаев в домашних условиях. Для повышения безопасности вы можете сделать следующее:
- Всегда носите обувь, чтобы защитить ноги.
- Старайтесь убирать любые вещи с пола, о которые вы можете споткнуться.
- Проверяйте температуру своей ванны локтем, а не рукой или ногой.
- Установите поручни в ванну или душ.
- Используйте коврики для ванны, которые могут предотвратить скольжение.
- Не оставайтесь на одном месте слишком долго. Вставайте и передвигайтесь пару раз каждый час. Это особенно важно для тех, чья работа связана с малоподвижным образом жизни.
Прогноз
Если ваша нейропатия обусловлена лежащим в основе излечимым заболеванием, вы можете остановить ее устранив эту более крупную проблему. Однако, если это не относится к вам, вы можете успешно контролировать симптомы периферической нейропатии. Поговорите с врачом, чтобы определить наилучший для вас курс лечения, и изучите альтернативные способы ухода за собой, которые могут дополнить его.
Профилактика периферической нейропатии
Даже если вы имеете семейную историю этого расстройства, вы можете помочь предотвратить его начало, следующим образом:
- Избегайте употребления алкоголя или пейте его только в умеренных количествах.
- Избегайте курения или полностью бросьте курить (если вы курите).
- Отдавайте предпочтение здоровой пище.
- Придерживайтесь физически активного образа жизни.
Вы можете снизить риск периферической нейропатии:
- Зная, воздействию каких токсинов вы можете быть подвержены на работе или в учебном заведении.
- Защищая ваши ноги во время занятий спортом (особенно задействующих ноги).
- Никогда не вдыхайте токсины, например, присутствующие в клеях.
Если у вас сахарный диабет, обратите особое внимание на ноги. Ежедневно мойте и осматривайте ноги, и увлажняйте их натуральным лосьоном.
Эта статья была полезна для вас? Поделитесь ей с другими!
Читайте также:


