Пломбировочный материал в нижнечелюстном нерве

В настоящее время в эндодонтической практике активно и широко применяются новые методики и материалы для пломбирования корневых каналов [8, 19]. Однако при выполнении этой манипуляции пломбировочные материалы зачастую выводятся за пределы корня зуба в кость, мягкие ткани, нижнечелюстной канал, периодонт и верхнечелюстной синус [2, 3, 4, 5, 7, 18]. При эндодонтическом лечении выведение пломбировочного материала за пределы корня зуба считается ошибкой [1, 2, 7]. Исключение составляют препараты гидроокиси кальция [7] и композиции пористой гидроксиапатитной керамики, гидроокиси кальция с трикальцийфосфатом, обеспечивающие склерозирующее воздействие на небольшие околокорневые деструктивные изменения в костной ткани альвеол [9].
Исследования, посвященные изучению химических, цитотоксических, аллергенных свойств цементов и паст различных групп, используемых для эндодонтического лечения на периапикальные ткани, достаточно многочисленны. В литературе имеются данные о характере и особенностях реакции тканей периодонта на эти материалы, а также реакции прилежащих тканей при подкожном введении материала. Выявлено, что наиболее выраженные деструктивные изменения отмечаются при контакте тканей с резорцин-формалиновой пастой [6, 8, 12]. Несмотря на то, что ряд авторов считают гуттаперчевые штифты биологически инертными [7], имеются сообщения о развитии воспалительной реакции с деструкцией кости вокруг выведенного за верхушку корня данного материала [5].
В литературе имеется большое количество сообщений о парестезиях в зоне иннервации подбородочного нерва после пломбирования корневых каналов гуттаперчей с пастой АН-26 [10]. Полагают, что повреждающим действием при этом обладает висмут, входящий в состав пасты. Однако при лечении моляров и премоляров нижней челюсти наблюдается не только выведение пломбировочного материала и гуттаперчи за верхушку зуба [23], но и случаи, когда выведенный за пределы корня пломбировочный материал попадает в нижнечелюстной канал. Эти материалы могут оказывать как механическое (компрессия), так и химическое раздражающее воздействие [12, 16].
Повреждения нижнего альвеолярного нерва при пломбировании корней нижних моляров различными пломбировочными материалами – нередкое осложнение, опасное возникновением парестезий и невритов травматического генеза [2, 7]. Основной причиной механической травмы нижнеальвеолярного нерва является сдавление его пломбировочным материалом, который при пломбировании канала проталкивают далеко за верхушку корня [1, 2, 7, 18, 24], что может спровоцировать неврит этого нерва [8, 22], либо невралгию, осложненную нейродермитом [5].
Для повышения качества эндодонтической обработки корневых каналов сочетают применение механических средств с химическими [8, 16, 19], что также может вызвать неврит, так как в химическую обработку каналов с целью их расширения входят различные вещества. О химическом повреждении нижнеальвеолярного нерва гипохлоритом натрия и гидроксидом кальция сообщили ряд авторов, при избыточном выведении пломбировочного материала в канал нижней челюсти или подбородочное отверстие развивается острая компрессионно-токсическая невропатия соответствующего нерва [7].
В своей работе С.В. Сирак (2006) представил схему патогенеза повреждающего действия пломбировочного материала:
1 – острое нарушение кровообращения в артериях и венах, сопровождающих нерв;
2 – нарушение лимфотока в периневральных и эндоневральных пространствах;
3 – гидроневрит – нарушение метаболизма нервных волокон;
4 – дистрофические изменения в собственных волокнах;
5 – нарушение функции нерва [7, 13, 20].
Клиническая симптоматика проявляется в снижении или выпадении чувствительности (от незначительной гипостезии до анестезии) и в появлении боли в нижней челюсти. Все эти симптомы зависят не только от силы сдавления нерва, но и от токсичности пломбировочного материала.
Л.А. Григорьянц (2002, 2012) приводит сведения о 38 случаях выведения формалинсодержащих и эндометазоновой паст в область нижнечелюстного канала при эндодонтическом лечении моляров нижней челюсти. Чем раньше устраняется воздействие на нерв, тем легче протекает реабилитационный период [1, 2, 3] и быстрее восстанавливается чувствительность соответствующих регионов челюстно-лицевой области [4].
Анализ зарубежных литературных источников свидетельствует об озабоченности стоматологов опасностью выведения пломбировочных материалов за верхушку корня зуба в область анатомических образований нижней (нижнечелюстной канал) и верхней (гайморова пазуха) челюсти [5, 7, 8]. В качестве пломбировочных материалов называются эндометазоновая паста [2], форфенан [3], термопластическая гуттаперча [20].
О нейротоксическом действии пломбировочных материалов, содержащих формальдегид, сообщал ряд других авторов [22]. Сравнительная оценка токсичности формальдегида и эндометазона, используемых в пастах при эндодонтическом лечении, показала, что последний обладает толерантностью к живым тканям [7, 12]. Относительно пасты цинк-оксид-эвгеноловой имеются противоречивые заключения. Так, при сравнении данных рентгенограмм одних и тех же зубов сразу после пломбирования каналов и спустя 5 лет установлено, что эта паста отсутствовала в периапикальной области, хотя пломбирование проводилось с выведением материала за верхушку [22]. Вместе с тем другие авторы сообщали о формировании гранулем [28] и даже об отравлении экспериментальных животных после применения аналогичного материала [2, 14, 16].
Эндодонтические материалы для пломбирования каналов корня являются весьма различны по химическому составу и добавкам [5, 7, 27]. Обычные материалы базируются на цинковой окисидэвгеноловой, розинхлороформовой или синтетических смолах. Большинство материалов обладают умеренно цитостатическим действием [16, 19] и некоторые – особенно материалы, содержащие параформальдегид, могут вызывать клинические осложнения типа парестезии подбородочного и нижнего альвеолярного нерва при выведении пасты за верхушку корня зуба [23]. В этой связи Robinson R.C., Williams C.W. (2013) констатируют, что чем дольше промежуток времени между введением пломбировочного материала в нижнечелюстной канал и хирургическим вмешательством по его эвакуации, тем сомнительнее полное восстановление чувствительности соответствующих структур. Повреждение нерва после оперативного вмешательства не всегда полностью излечимо, после микрохирургической ревизии и интерпозиции (латерализации или транспозиции) НАН в сроки 3–6 месяцев после пломбирования излечение возможно только в 55 % случаев [28].
Таким образом, не вызывает сомнений, что пломбировочные материалы, введенные в полость нижнечелюстного канала, оказывают повреждающее действие на ткани нервно-сосудистого пучка. Сила такого воздействия и его последствия напрямую зависят от химического состава материала, выведенного в канал, от степени компрессии нерва и длительности пребывания пломбировочного материала в канале. Диагностика проявлений такого осложнения не представляет трудностей, но лечение их является сложной задачей для стоматологов и требует привлечения невропатологов и нейростоматологов.
Рецензенты:

Рубрика: Медицина
Дата публикации: 06.02.2014 2014-02-06
Статья просмотрена: 2357 раз
В условиях клиники апробирована методика удаления пломбировочного материала из нижнечелюстного корневого канала. На основании клинических и рентгенологических данных доказана эффективность метода.
Ключевые слова. Нижнечелюстной канал, сосудисто-нервный пучок, эндодонтическое лечение, корневой канал.
In the conditions of clinic tested new methods for the removal of the filling material from the temporomandibular root canal. On the basis of clinical and radiological findings proved the effectiveness of the method.
Key words. Mandibular canal, the neurovascular bundle, endodontic treatment, root canal.
Эндодонтическое лечение — достаточно изученное направление терапевтической стоматологии и проводится в клиниках различного уровня с высоким процентом успеха.
За последнее десятилетие публикации относительно травм и невритов нижньоальвеолярного сосудисто-нервного пучка преимущественно связаны с ошибками при установке дентальных имплантатов, а именно нарушением оперативной техники, нарушением планирования. Публикации о травмах при проведении проводниковых обезболиваний практически отсутствуют, что легко объясняется постоянным совершенствованием технических средств, методик проведения [1]. Тяжелые осложнения, связанные с выведением пломбировочного материала в канал нижней челюсти, были детально изучены ранее, хирургическая техника подробно описана, но в последние годы количество таких случаев уменьшилось, что по нашему мнению связано с совершенствованием методов диагностики. В публикациях относительно выведения пломбировочного материала в канал нижней челюсти описаны исключительно случаи выведения материалов для постоянного пломбирования, но случаи выведения пломбировочных материалов на основе гидроокиси кальция (которые популярны в последнее время) не описаны [3, 54].
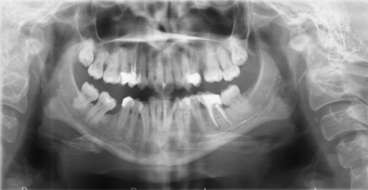
Рис. 1. Ортопантомограмма пациентки Т.
Приводим собственное наблюдение. В отделение хирургической стоматологии ОКБ г. Черновцы обратилась пациентка Т., 37 г., с жалобами на полную потерю чувствительности нижней губы, подбородок и зубов слева. После сбора анамнеза стало известно, что 2 дня назад пациентке проводилось повторное эндодонтическое лечение. На ортопантомограмме — наличие инородного тела по ходу канала нижней челюсти слева длиной около 4см в проекции 35–38 зубов.
Вмешательство проводилось под потенциированным обезболиванием. Оперативный доступ создавался через интрасункулярный разрез от 33 до 38 зубов и парамедианный от 13 зуба. После препарирования полного слизисто-надкостничного лоскута проведены распилы угловыми пилами пьезохирургической установки в проекции канала нижней челюсти. Костным долотом снято два кортикальных блока над сосудисто-нервным пучком от 35 до 38 зубов [4, с. 761].
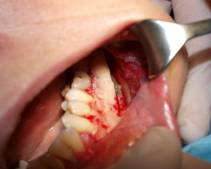
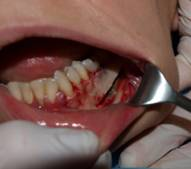
Рис.2, 3. Создание оперативного доступа
Оболочка сосудисто-нервного пучка на всем промежутке контакта с химическим агентом была некротизированная в разной степени. Кроме того, наблюдали механические поражения в проекции дистального корня 36 зуба, что по нашему мнению, было вызвано грубым нарушением эндодонтической методики лечения. Удаление пломбировочного материала оказалось достаточно сложной задачей, так как данный материал не твердеет, поэтому неравномерно растекся по каналу нижней челюсти. Для полного удаления нами было мобилизовано сосудисто нервный пучок на промежутке от ментального отверстия в проекции 38 зуба, только таким образом в несколько этапов под рентгенконторолем был удален весь пломбировочный материал [4, с.768; 5, с.409].
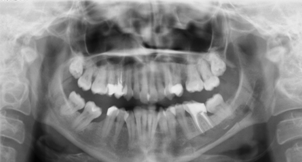
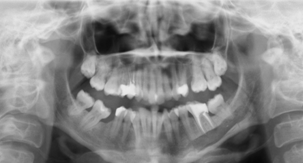
Рис. 4,5. Контрольные рентгенограммы

Рис. 6. Удаленный пломбировочный материал
Кроме деликатного инструментального удаления пломбировочного материала для нейтрализации щелочных агентов канал нижней челюсти промыто аминокапроновой кислотой 5 %. Также проведена частичная некрэктомия и резекция верхушки дистального корня 36 зуба [5, с. 403].
Костные блоки были адаптированы на донорское ложе и фиксированные титановыми мини-пластинами [4, с. 758].
.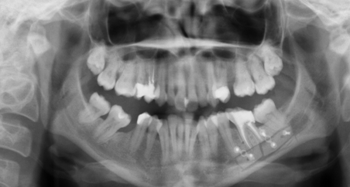
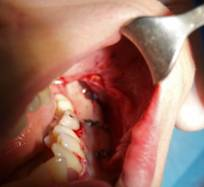
Рис. 7, 8. Адаптация костных блоков на донорское ложе, фиксация титановыми мини-пластинами
В послеоперационном периоде назначено консервативное лечение по общепринятой схеме, послеоперационный период — без осложнений. На 2-й день после вмешательства пациентка отметила полное восстановление чувствительности нижней губы и подбородка [5. с. 759].
Анализируя результаты проведенного нами оперативного вмешательства и рентгенологического контроля, следует отметить, что предложенная методика удаления пломбировочного материала из канала нижней челюсти является одним из альтернативных методов хирургического лечения подобных эндодонтических осложнений.
1. Tronsal L. Clinicheskay endodontia / [perevod s angl. pod red. prof. T. F. Vinogradovoj].-M.: MEDpress-inform-2006
2. Shumskij A. V. Endodontij v voprosah I otvetah / A. V. Shumskij, A. Y. Pozdnij.- Samara: Samarskij medinstitut “Reviz”, 2003
3. Nonunion of the mandible: an analysis of contributing factors // J. Oral Maxillofac Surg — 2000 — Vol. 58 — P. 534–586
4. Fennis J. P. Mandibular reconstruction: a clinical and radiographic animal study on the use of autogenous scaffolds and platelet rich plasma / Fennis J. P., Stoelinga P. J., Jansen J. A. // Int. J. J. Oral Maxillofac Surg — 2005 — Vol. 31 — P. 753–761.
5. Platelet get biotechnology applied to regenerative surgery of intrabony defects in patients with refractory generalized aggressive periodontitis / Orlando VS, Panzoni R., Orlando PF. // Minerva Stonatol. — 2010/ — Vol. 52/ — P. 401–412
Клинический случай из врачебной практики
В 2017 году ко мне поступила пациентка 33 лет с жалобами на онемение нижней челюсти слева. Ее лечащий врач рекомендовал обратиться в отделение челюстно-лицевой хирургии, где женщине предложили оперативное лечение в условиях стационара. Пациентку это не устроило и она обратилась ко мне. После сбора анамнеза стало ясно, что в процессе неудачного эндодонтического лечения 37 зуба стоматолог вывел пломбировочный материал за верхушку корня зуба в нижнечелюстной канал.
ортопантомограмма челюсти пациентки с пломбировочным материалом в нижнечелюстном канале
Операция по удалению пломбировочного материала из нижнечелюстного канала
контрольный снимок пациентки после оперативного вмешательства: канал без пломбировочного материала, верхушки корня зуба удалены
Почему возникают осложнения после эндодонтического лечения зубов?
Выведение пломбировочного материала в нижнечелюстной канал – не редкое и опасное осложнение эндодонтического лечения зубов на нижней челюсти. Предпосылками возникновению являются особенности анатомо-топографического строения нижней челюсти, в частности:
- близость нижнечелюстного канала к верхушкам корней моляров и премоляров,
- пористость губчатой кости в области тела челюсти,
- частичное отсутствие альвеолярной стенки.
Пломбировочные материалы могут оказывать как механическое, так и химическое раздражающее воздействие, приводящее к дегенеративным изменениям нижнечелюстного нерва, которые зависят от химического состава материала и длительности его нахождения в области нерва.
Панорамная рентгенография и компьютерная томография позволяют с наибольшей точностью визуализировать отношение нижнечелюстного канала к верхушкам корней зубов нижней челюсти. Эти данные необходимо учитывать при эндодонтических и хирургических вмешательствах на нижней челюсти.
Симптомы осложнений после эндодонтического лечения
Основными клиническими признаками осложнений являются боль, гипо и парестезии (онемение, блокирование) на стороне нижней челюсти, где выведен пломбировочный материал. Характер боли зависит от особенностей анатомического строения нижнеальвеолярного и подбородочного нервов. Восстановление функций нерва зависит от длительности пребывания пломбировочного материала в нижнечелюстном канале, поскольку на процесс реабилитации влияют факторы компрессионного воздействия пломбы на сосудисто-нервный пучок. В результате нарушается полноценное кровоснабжение нерва и иннервируемых им тканей.
Как лечить?
Нижнечелюстной канал сохраняет свое положение по отношению к основанию нижней челюсти независимо от возраста и степени атрофии альвеолярного отростка. Врачами доказана необходимость раннего хирургического удаления материала, при попадании его в область нижнечелюстного канала. Существуют методики хирургического лечения с наименее травматичным доступом в полость нижнечелюстного канала, снижающих риск послеоперационных осложнений.

-
2 октября 2014 1531
Введение. Причинами травм нижнего альвеолярного нерва является нарушение протокола операции дентальной имплантации, правил эндодонтического лечения, удаление зубов, проведение проводниковой анестезии и анатомо-топографические особенности строения нижнечелюстного канала. В современной литературе клиническая картина данного осложнения описана недостаточно. Лечение, которое проводится при возникновении травмы нижнего альвеолярного нерва, является симптоматическим и не восстанавливает кровообращение и чувствительность поражаемых зон лица. Кроме того не выполняются мероприятия по извлечению дентального имплантата и пломбировочного материала из просвета нижнечелюстного канала.
Цель работы: изучение этиологии, патогенеза, диагностики, клинического течения и лечения одонтогенных травм нижнего альвеолярного нерва.
Материалы и методы: под наблюдением находилось 16 пациентов с диагнозом травма нижнего альвеолярного нерва. Среди них – 11 женщин и 5 мужчин, в возрасте от 17 до 65 лет. Давность заболевания составляла от нескольких месяцев до нескольких лет.
Если не устранить этиологический фактор, клинические проявления сопровождают пациентов годами. К ним относятся стреляющие боли, чувство онемения нижних зубов и кожи лица, а именно – в соответствующей половине нижней губы и подбородка, резко возникающие во время разговора и сказывающиеся на четкости произношения. У 3 пациентов отмечались сухость и шелушение кожи лица. Все больные испытывали тупую боль и дискомфорт во время чистки зубов. Гигиенические мероприятия провоцировали приступы острой боли. Женщины не могли накрасить губы.
Диагностика травм нижнего альвеолярного нерва заключалась в выполнении панорамных снимков, компьютерной томографии с целью установления точной локализации апикального герметика или дентального имплантата в нижнечелюстном канале. С помощью дигитестера Parkel 0624 определялись электропотенциалы кожи лица и пульпы зубов. Электроодонтодиагностика премоляров и моляров проводилась в области щечных бугров. Электропотенциалы кожи лица определялись в четырех точках: в области угла рта, подбородка, в проекции ментального и нижнечелюстного отверстий нижней челюсти. Показатели суммировались, и вычислялось среднее значение.
Результаты и обсуждение. В результате определения электропотенциалов кожи лица и электроодонтодиагностики зубов были выявлены значительные изменения этих показателей в сторону увеличения, что свидетельствует о травме нижнего альвеолярного нерва и нарушении его проводимости. Если в норме пульпа зуба реагирует на силу тока 2-6 мкА, то при данной патологии эти показатели увеличиваются от 22±3,4 мкА до 72±3,6 мкА, в зависимости от степени повреждения нижнего альвеолярного нерва. Показатели электропотенциалов кожи лица также увеличены от 53±3,5 до 95 ±1,6 при норме 25-37 мкА (табл. 1). Таким образом, с помощью дигитестера можно оценить степень повреждения нижнего альвеолярного нерва, более точно установить диагноз и определиться с объемом консервативных и хирургических мероприятий.
Результаты определения электропотенциалов кожи лица и пульпы зубов
С. В. Сирак
д. м. н., профессор, заведующий кафедрой стоматологии, Ставропольский государственный медицинский университет
А. В. Елизаров
ассистент кафедры стоматологии, Ставропольский государственный медицинский университет
И. А. Копылова
доцент кафедры стоматологии, Ставропольский государственный медицинский университет
Механизм повреждения сосудисто-нервного пучка нижней челюсти изучен недостаточно подробно [2, 7, 8, 11]. Известно лишь то, что возникающие явления сдавления нерва вместе с химико-токсическим действием самого пломбировочного материала [12], выведенного в полость нижнечелюстного канала, создают характерную клинику стойкой гипо- и парестезии в периферических отделах нижнего альвеолярного нерва [6, 11, 12, 14, 16, 21].
В многочисленных исследованиях были изучены как нежелательные последствия врачебных процедур при эндодонтическом лечении, так и токсичность используемых пломбировочных материалов, приводящих к осложнениям, которые могут протекать безболезненно (образование гранулем и кист) или с различными проявлениями ятрогенных невропатий III ветви тройничного нерва в виде парестезии и лицевых болей [4, 6, 12, 18, 21, 23]. Такие тяжелые последствия ошибок эндодонтического лечения, когда повреждается сосудисто-нервный пучок, располагающийся в нижнечелюстном канале, требуют раннего лечения, направленного на устранение причины и на коррекцию патогенетических звеньев развившегося осложнения.
Таким образом, повреждение нижнечелюстного нерва и его ветвей пломбировочным материалом, выражающееся в гипо- и парестезии соответствующих зон кожи лица, болях различной силы и продолжительности, а также в возможном развитии гнойно-воспалительных процессов в окружающих тканях [4, 8, 16], требует оперативного удаления корневого герметика [3, 6, 11]. В этой связи ранняя диагностика и хирургическое лечение этого осложнения, причиняющего тяжелые страдания больным, представляются социально значимым и актуальным способом совершенствования стоматологической помощи.
Повышение эффективности хирургического лечения одонтогенной компрессионной травмы нижнего альвеолярного нерва, вызванной выведением пломбировочного материала в нижнечелюстной канал.
Клинические наблюдения были проведены у 93 пациентов в возрасте от 16 до 67 лет, из них женщин 89, мужчин 3. У всех пациентов выявлен пломбировочный материал, выведенный в область нижнечелюстного канала. Методика операции (патент на изобретение RUS 2348434 от 09.01.2007). После местного обезболивания производили разрез вестибулярнее края резидуального альвеолярного гребня, от ретромолярной области до мезиальной части клыка, где выполняли вертикальный послабляющий разрез. Слизисто-надкостничный лоскут откидывали до нижней границы нижней челюсти и проводили остеотомию в виде вытянутого окошка прямоугольной формы в средней или нижней трети челюсти, на 5 мм дистальнее подбородочного отверстия. Распил кортикальной пластинки нижней челюсти проводили с использованием страйт-пилы и пьезохирургического аппарата Volex (США), сопровождая обильной ирригацией операционной зоны стерильным физраствором.
Для нормализации кровоснабжения и ликвидации гипоксии тканей у пациентов с длительным сроком нахождения пломбировочного материала в НК после оперативного удаления корневого герметика и комплексного лечения проводили курс локальной ГБО-терапии
Полученный аутотрансплантат помещали в физиологический раствор, после удаления пломбировочного материала укладывали без дополнительной фиксации, прикрывали слизисто-надкостничным лоскутом и ушивали. Полноту удаления материала при предполагаемом поражении периневральных тканей контролировали рентгенологически, в том числе методами аналоговой рентгенографии и радиовизиографии. Интраоперационный мониторинг проводили с помощью аппарата Viking Quest (США), который обеспечивает широкие возможности необходимые для нейрофизологического мониторинга во время оперативных вмешательств.
Комплекс послеоперационной терапии включал фонофорез гидрокортизоном (у пациентов с большим сроком нахождения пломбировочного материала в НК), амплипульсфорез 2%-ным раствором никотиновой кислоты, витаминотерапию — витамины В12 (по 1 мл в/м № 12), В1 (по 2 мл в/м № 12). Кроме этого, всем пациентам через 2 недели после операции назначалось грязелечение для восстановления периферического кровообращения и чувствительности в мягких тканях — наружные аппликации на нижнечелюстную область тамбуканской грязи в стерильных изолирующих салфетках с двумя электродами (1—2 мкА) по 15 минут № 20. Общеукрепляющая терапия включала инъекции АТФ по 1мл в/м № 20 в сочетании с общим бальнеологическим лечением — гидромассажем № 10, хвойно-жемчужными № 10 и сульфидными ваннами № 10. Назначалась иглорефлексотерапия в локальных и региональных точках иглами длиной 13 мм (в точке 3, третий квадрат, посередине верхней горизонтальной линии, проведенной через мочку уха на стороне поражения) двумя курсами по 15 процедур с перерывом в 7 дней.
Для нормализации кровоснабжения и ликвидации гипоксии тканей у пациентов с длительным сроком нахождения пломбировочного материала в нижнечелюстном канале (от 9 месяцев до 1,5 года) после оперативного удаления корневого герметика из НК и комплексного лечения проводили курс локальной (внутриротовой) ГБО-терапии [8].
Как показали наши наблюдения, удаление пломбировочного материала независимо от его количества необходимо проводить как можно раньше, чтобы устранить как механическое, так и токсическое действие пломбировочного материала на ткани сосудисто-нервного пучка. Хирургическое вмешательство заключалось в удалении пломбировочного материала из нижнечелюстного канала. Из 93 обследованных больных прооперировано 89 пациентов, 3 человека от оперативного вмешательства отказались.
С целью повышения эффективности лечения, а также выявления степени повреждения нерва проведены исследования электровозбудимости зон лица, при этом определялся характер возникающего у пациентов болевого синдрома, степень нарушения чувствительности тканей челюстно-лицевой области, их эмоционально-личностные особенности. Результаты проведенных исследований позволяют сделать следующие выводы. Характер развивающегося болевого синдрома зависит от длительности нахождения пломбировочного материала в НК. При небольших сроках (до 1 месяца) внимание пациентов обращено на чувственное восприятие боли (оценка острой, тупой боли и эмоционально-аффективная оценка боли), тогда как при больших сроках (от 6 месяцев) — на частоте и продолжительности приступов боли. Психологические особенности восприятия боли коррелировали с показателями соматосенсорных вызванных потенциалов: чем в большей степени было выражено чувственное восприятие боли, тем больше была амплитуда поздних волн (латентный период более 250 мс) и меньше амплитуда ранних волн (латентный период менее 200 мс). Это может отражать активацию противоболевых систем организма пациентов.
Показаниями к хирургическому лечению больных с выведенным пломбировочным материалом в область нижнечелюстного канала являются наличие боли, онемения нижней губы и рентгенологическое определение инородного тела в нем. Противопоказанием к применению разработанного способа хирургического лечения считали общее состояние организма больного, которое является противопоказанием для любого хирургического вмешательства в челюстно-лицевой области.
Показаниями к хирургическому лечению больных с выведенным пломбировочным материалом в область нижнечелюстного канала являются наличие боли, онемения нижней губы и рентгенологическое определение инородного тела в нем
В ходе исследования проведен сравнительный анализ нескольких методов оперативного доступа к нижнечелюстному каналу. Методика горизонтального пропила наружной кортикальной пластинки НЧ с применением оригинального устройства (фрезы с ограничителем, предохраняющим нижнеальвеолярный сосудисто-нервный пучок от повреждения) по Г. И. Сабалису и В. А. Карлову (1982), а также метод оперативного доступа к НК по зубодесневому краю (Л. А. Григорьянц, М. В. Томазов, 2003) имеют ряд существенных недостатков. В частности, авторы не учитывали топографо-анатомических особенностей расположения нижнечелюстного канала в теле нижней челюсти.
Первую методику использовали у 9 больных, вторую — у 10, собственную — у 70 пациентов. Эффективность методов мы оценивали по следующим критериям: возможность удаления всего пломбировочного материала из нижнечелюстного канала и губчатой костной ткани, отсутствие осложнений в послеоперационном периоде и степень восстановления функций нижнеальвеолярного нерва через равные промежутки времени.
Как показали проведенные исследования, при использовании методики, предложенной Г. И. Сабалисом и В. А. Карловым (1982), полноценно удалить весь пломбировочный материал без расширения зоны пропила не удается. Из 9 пациентов, которым применялась данная методика оперативного доступа, у 8 потребовалось значительное увеличение зоны остеотомии, особенно по высоте тела челюсти. В этой связи получить аутотрансплантат для последующего закрытия дефекта не представлялось возможным.
Метод оперативного доступа к НК по зубодесневому краю по Л. А. Григорьянцу и М. В. Томазову (2003) предполагает использование биорезорбируемых материалов для закрытия перфорационного отверстия в нижней челюсти. Данная методика была сопряжена с рядом трудностей: у многих пациентов отмечались сильные боли в области вмешательства, повышение температуры и сукровичное отделяемое из раны, нередко с гнойными включениями. Осложнения подобного рода в послеоперационном периоде мы наблюдали у 8 из 10 больных, поэтому от использования остеопластических материалов и самой методики доступа к НК по зубодесневому краю в дальнейшем пришлось отказаться. Сроки заживления операционной раны после использования двух первых методов были существенно выше (на 6—9 дней), чем при использовании авторской методики с применением аутотрансплантата [4].
При использовании методики, предложенной Г. И. Сабалисом и В. А. Карловым, полноценно удалить весь пломбировочный материал без расширения зоны пропила не удается
Таким образом, операция удаления пломбировочного материала из нижнечелюстного канала с применением широкого оперативного доступа по вестибулярной поверхности нижней челюсти с использованием аутотрансплантата для закрытия дефекта выполняется быстро, технически несложна, позволяет убрать весь пломбировочный материал, избежать осложнений в послеоперационном периоде и сократить период восстановления функций нижнеальвеолярного нерва.
- Лечение больных с острой компрессионно-токсической травмой нижнего альвеолярного нерва, как тяжелым осложнением, вызванным ошибочным выведением пломбировочного материала в нижнечелюстной канал, необходимо начинать максимально рано с проведения интенсивной терапии, относясь к данной патологии как к неотложному состоянию.
- Разработанный метод оперативного доступа к НК имеет преимущества перед доступом по зубодесневому краю и методом горизонтального пропила благодаря возможности убрать весь пломбировочный материал, получить аутотрансплантат для закрытия дефекта кортикальной пластинки челюсти, предупредить рецессию десны в послеоперационном периоде и дает положительный результат в 98 % случаев.
Полный список литературы находится в редакции
Читайте также:


