Полиомиелит не есть 1 час
Основные рекомендации в поствакциональный период

Прежде всего, не нужно стесняться задавать вопросы и спрашивать советы у врача. Ведь именно он может рассказать о возможных реакциях на прививку, и что делать при их появлении.
Не стоит торопиться сразу покинуть медицинский центр, в котором делали прививку. Следует посидеть там около получаса, желательно рядом с кабинетом врача. Это поможет расслабиться, и в случае возникновения побочных эффектов вашему малышу будет быстро оказана помощь.
Если после прививки подскочила температура (выше чем 38,5 С), то не помешает принять дозу жаропонижающего. Для этого лучше всего подойдут средства, назначенные специалистом. Примерами жаропонижающих средств могут послужить Парацетамол или Ибупрофен.
Не рекомендуется знакомиться с ранее неизвестными кулинарными блюдами. Они могут спровоцировать аллергическую реакцию, которая негативно скажется на прививке.
Почему нельзя пить и есть после прививки полиомиелита?
Запрет на еду относится лишь к ОПВ прививке (оральной). Капля препарата наносится на миндалину (рядом с корнем языка).
Попадание в эту область пищи или воды ведёт к прохождению вакцины в пищеварительную систему, что способно снизить её эффективность.
И лишь при соблюдении этого временного запрета на еду и питьё человек получает 100% гарантию усваивания вакцины в ротовой полости. Это и служит залогом формирования иммунитета организмом.
Через сколько можно кушать?
Наиболее точное время, через которое можно начать приём пищи, может назвать только врач. В случае прививки от полиомиелита оно, как правило, не превышает одного часа. Именно поэтому некоторые люди предпочитают провести это время в поликлинике.
Можно ли гулять после прививки от полиомиелита

Ещё одним популярным вопросом у родителей является разрешение гулять с малышом после вакцинации от полиомиелита. Если самочувствие позволяет, то прогулка в день прививки не понесёт за собой никаких негативных эффектов.
Но важно помнить, что гулять можно только при отсутствии высокой температуры и аллергических реакций. Здесь очень важно чувствовать себя хорошо перед самой прогулкой.
Можно ли мыть ребенка после вакцинации
Так же, как и в случае с прогулкой, здесь всё определяет самочувствие. Сам запрет на купание некоторыми врачами основан на том, что эта процедура может вызвать временное снижение защитной силы организма.

Некоторые считают, что переохлаждение во время купания способствует развитию простудных заболеваний. Но это утверждение нельзя назвать верным. Не длительное по времени принятие ванной с умеренно тёплой водой в этом случае не принесёт никакого вреда организму.
Советы доктора Комаровского
Доктор Комаровский (весьма популярный в Сети) даёт советы тем родителям, которые отдают себе отчёт в том, что прививание — дело высокоэффективное, но сопряжённое с некоторым риском. И чтобы этот риск снизить, здравомыслящие папы и мамы должны предпринять некоторые шаги.
Первое, на чём акцентирует внимание доктор – правильное воспитание малыша. Оно включает:
Доктор Комаровский подчёркивает, что переносимость прививки – совокупность множества условий. При этом качество самого препарата – наименьшее из беспокойств. Куда важнее правильно подготовить малыша к вакцинации, а затем ещё и грамотно пережить постпроцедурный период.
Чтобы перенести пережить поствакцинальный период без осложнений (по Комаровскому), следует:

Если всё делать правильно – малыш не заболеет.
Видео по теме
Что можно и чего нельзя делать после прививки от полиомиелита? Об этом в видео:
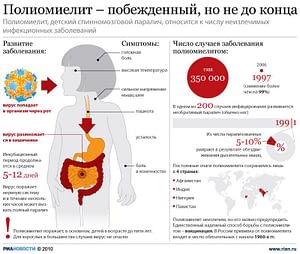
Полиомиелит относится к одной из самых опасных детских инфекций, хотя может встречаться в разном возрасте. Сейчас с полиомиелитом сталкиваются гораздо реже, так как против этого заболевания в России с раннего возраста делают прививки. Однако забывать о нем не стоит, заболевшие дети есть и в других странах. Кроме того, на фоне пропаганды антипрививочной кампании инфекция может вернуться и в Россию. Как проявляется инфекция? Как от нее защититься?

Полиомиелит: вирусное заболевание
Инфекция вызывается полиовирусом, поражающим нервную ткань. У заболевших регистрируются нарушения по типу вялых параличей, а также признаки интоксикации.
Известно три типа вируса. Сам вирус относится к энтеровирусам. Заразить здорового человека может только тот, кто уже болеет или является вирусоносителем. Выделяется вирус в окружающую среду с испражнениями больного, в первые недели болезни определяется в носоглотке. Заразиться можно двумя путями: через зараженные фекалии посредством грязных рук и через вдыхаемый воздух (кашель, чихание).
После попадания в организм вирус начинает размножаться на слизистой пищеварительного тракта и носоглотки. С кровью вирус разносится по тканям организма. При попадании в нервную систему больного будут нарушения в виде параличей или менингита.
Полиомиелит может протекать в разных формах по степени тяжести и выраженности тех или иных симптомов. Может быть гладкое течение болезни, но встречаются и осложнения, вплоть до инвалидности и летального исхода.
Полиомиелит в детском возрасте
Заболевание протекает в различных формах. Стерто протекающее заболевание можно и пропустить. А вот классически протекающий полиомиелит не заметить трудно.
Скрытый период болезни длится по-разному. У некоторых детей он длится чуть меньше недели, а у других затягивается вплоть до 5 недель. Развернутая стадия болезни протекает в разных формах.
Иными словами, это вирусоносительство. Симптомов никаких нет. Находят болезнь случайно, чаще при обследовании контактных лиц. Лечить заболевших с такой формой болезни не нужно.
Не отмечается типичных симптомов. Вполне вероятно, что врач поставит больному ОРЗ. Правильный диагноз ставят случайно, при прицельном обследовании контактных лиц. В особом лечении они не нуждаются.
Инфекция протекает в виде серозного воспаления мозговых оболочек (менингита). Заболевший ребенок себя очень плохо чувствует. У него сильно болит голова, повышается температура тела, беспокоит рвота. Заболевший лежит, не ест, часто плачет.
Доктор при осмотре отмечает особенные для менингита менингеальные симптомы. К счастью, после перенесенного непаралитического менингита дети полностью выздоравливают.
Препаралитический период инфекции длится 1-6 дней. Из-за кишечных расстройств и интоксикации можно заподозрить у ребенка кишечную инфекцию. У некоторых заболевших есть также катаральные симптомы (болит горло, беспокоит насморк, кашель).
Через несколько дней появляются боли в области спины и конечностей, менингеальные симптомы. Ребенок старается не двигаться, когда лежит: так ему легче.
Затем начинается паралитический период болезни. Он может быть очень коротким (пара часов) или затяжным — до 14 дней. От того, какой отдел нервной системы пострадает, будут зависеть конкретные неврологические симптомы. У заболевших детей возникают параличи. Они называются вялыми, потому что не отмечается мышечного спазма. Обычно страдают плечи, бедра. Чувствительность у заболевших не страдает.
Самое страшное, что может наступить — это паралич дыхательных мышц. В таком случае пациента можно потерять.
Помимо интоксикации ребенка беспокоят неврологические нарушения: он не может нормально глотать, поперхивается, негустая пища попадает ему в нос, голос становится сиплым. Иногда возникает паралич диафрагмы, что при отсутствии экстренной помощи смертельно для ребенка смертельно.
Характеризуется повреждением моста в головном мозге и ядер черепно-мозговых нервов. Симптомы будут зависеть от того, какие ядра пострадали.
После острого периода болезни наступает период восстановления. Длится он не 2-3 недели, как при банальных респираторных инфекциях, а 1-3 года. Еще долго могут оставаться сниженными тонус мышц и рефлексы с конечностей.
У некоторых навсегда остаются неврологические проблемы в виде тугоподвижности в суставах, хромоты, замедления в росте поврежденной конечности. Иногда у человека на всю жизнь остаются вялые параличи.
Как протекает заболевание у взрослых?
Протекает инфекция примерно так же, как и у детей. В некоторых случаях инфекция не распознается вовремя, так как протекает под маской респираторной инфекции. Но и тяжелые формы паралитического полиомиелита у взрослых тоже отмечаются.
Взрослые болеют полиомиелитом редко. Болезни подвержены не привитые ранее люди и те, у кого очень сильно снижен иммунитет (например, ВИЧ-инфицированные). Лечится инфекция у взрослых так же, как и у детей. Стойкие нарушения после полиомиелита у взрослых отмечаются редко, но все же бывают.
Чтобы правильно и вовремя поставить диагноз, необходимо обратиться к врачу, подробно ответить на его вопросы. Врач осматривает заболевшего, проверяет разные симптомы.
В дополнительной диагностике применяются следующие методы:
- общий анализ крови — определяется норма или небольшое увеличение лейкоцитов;
- спинно-мозговая пункция и исследование спинно-мозговой жидкости (ликвора) —повышенное давление при вытекании жидкости, воспалительные изменения выражены умеренно;
- электромиография — выявляет патологические процессы в передних рогах спинного мозга;
- ядерная МРТ спинного мозга после острого периода инфекции — можно увидеть аторофические процессы;
- вирусологическое исследование спинно-мозговой жидкости и фекалий — для идентификации вируса;
- экспресс-диагностика кала или ликвора путем иммуноферментного анализа — позволяет определить сам вирус;
- серологическое исследование — определяет антитела к вирусу.
Принципы лечения полиомиелита следующие:
- Обязательна госпитализация (помимо стертой формы и носительства) в инфекционную больницу;
- Постельный режим очень строгий, покой, ограничение внешних раздражителей;
- Эффективны тепловые процедуры на пораженные руки и ноги (горячее укутывание, аппликации с парафином и озокеритом)
- Прием обезболивающих и жаропонижающих препаратов (при сильных болях и лихорадке);
- Противовирусная терапия;
- Мочегонные препараты при необходимости снижения повышенного внутричерепного давления;
- Медикаменты, улучшающие нервно-мышечную проводимость;
- Восстановительное лечение в центрах ЛФК и массажа.
Профилактические меры в отношении полиомиелита
Надежным способом защиты от этой опасной инфекции является иммунизация с раннего возраста. По календарю прививок дети вакцинируются трижды на первом году жизни, 2 раза на втором и 1 раз в 14 лет.
Полиовирус может поразить и привитых детей. Если заболеет привитый ребенок, то инфекция у него будет протекать гладко и без осложнений.
От инфекции разработаны инактивированные и живые вакцины. Каждый ребенок, не имеющий противопоказаний к вакцинации, прививается обеими вакцинами. Если малышу нельзя делать живые вакцины, то он прививается инактивированной.
К другим профилактическим методам относится соблюдение личной гигиены, исключение общения с заболевшими людьми.
Если произойдет так, что человек (взрослый или ребенок) вступит в контакт с заболевшим, ему будет срочно сделана внеплановая экстренная прививка, вне зависимости от того, был ли он привит ранее. Лишь в том случае, когда после последней прививки прошло менее 6 недель, экстренную иммунизацию проводить не нужно.
Вакциноассоциированный полиомиелит: что это?
Это осложнение вакцинации, которое развивается крайне редко, однако все же встречается. Заболеть может как привитый живой вакциной ребенок, так и тот, что был с ним в контакте (не привитый вообще или привитый не до конца). Проявляется заболевание возникновением острых вялых параличей. К счастью, дети полностью поправляются.
Чтобы избежать заболевания у контактных детей, нужно соблюдать меры предосторожности: изолировать привитых живой вакциной и непривитых детей на срок до 2 месяцев.
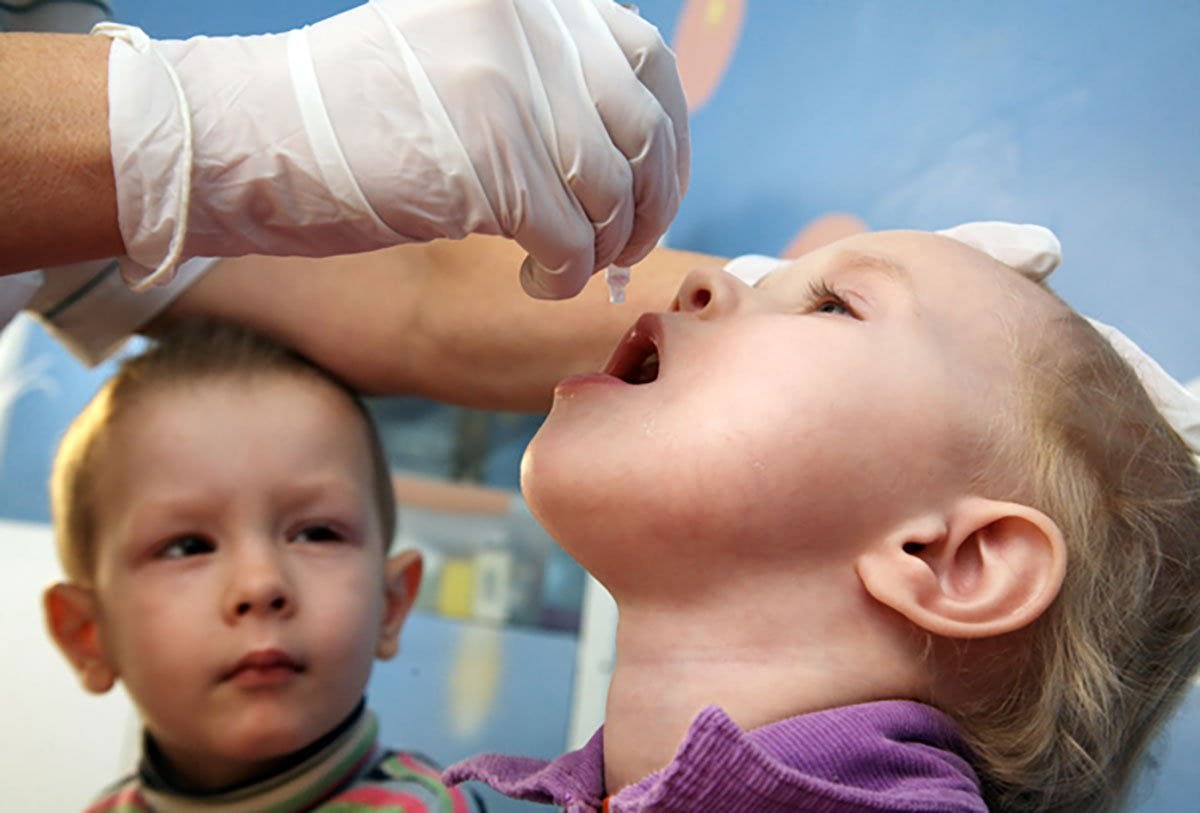
Полиомиелит (болезнь Гейне-Медина) – это опасное вирусное заболевание вследствие инфицирования человека полиовирусом. Группа высокого риска заболеваемости – дети до 7 лет. Характеризуется высокой контагиозностью (передачей возбудителя через непосредственный контакт или предметы обихода) особенно в межсезонный период. Заражение вирусом вызывает глубокое поражение двигательных клеток серого вещества спинного мозга, что обуславливается необратимыми процессами атрофирования в области спины, верхних и нижних конечностей (спинномозговой паралич). Болезнь классифицируется по МКБ-10 под кодами А80-А80.9 как неизлечимая патология центральной нервной системы.
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус P oliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки). 
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем — немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.

Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: у стойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей — полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
![]()
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.


Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G , по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
Лечение полиомиелита

На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.

При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит — вакцинация
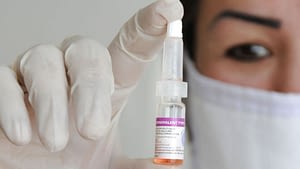
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.

Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).

Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
Является инфекционным заболеванием, вызванным полиовирусом и приводит к поражению нервной системы. В последствие страдают двигательные нейроны. Это провоцирует паралич разной степени тяжести. Наиболее подвержены риску дети возрастом до 5 лет. По данным Всемирной организации здравоохранения (ВОЗ), 1 из 200 случаев заражения полиомиелитом приведет к постоянному параличу. Вакцина против болезни была разработана в 1953 году и произведена в 1957 году. С тех пор случаи заражения полиомиелитом существенно сократились [1] .
В организм вирус полиомиелита попадает вместе с водой, едой, воздушно-капельным или контактно-бытовым путем. Он размножается на слизистой оболочке кишечника, затем проникает в кровь и распространяется по органам, поражая спинной мозг.
Полиомиелит провоцируется вирусом. Как правило, он передается через контакт с фекалиями зараженного человека. Эта болезнь очень распространена в регионах с ограниченным доступом к водопроводным уборным. Спровоцировать вспышку полиомиелита может, например, употребление зараженной воды, инфицированной человеческими отходами. Реже полиомиелит передается воздушно-капельным или контактным бытовым путем.
Стоит отметить, что вирус очень заразен, так что при контакте с больным человеком инфицирование происходит практически стопроцентно. В группе риска находятся беременные женщины, люди с ослабленной иммунной системой, ВИЧ-инфицированные, маленькие дети.
Если человек не был вакцинирован, риск заразиться увеличивается от таких факторов:
- поездка в район, где недавно происходили вспышки полиомиелита;
- контакт с зараженным человеком;
- употребление грязной воды или плохо обработанной пищи;
- пережитый стресс или напряженная активность после контакта с потенциальным источником заражения [1] .
Симптоматический полиомиелит может быть разделен на мягкую форму (непаралитический или абортивный) и тяжелую форму – паралитический полиомиелит (встречается приблизительно у 1% пациентов).
Многие люди с непаралитическим полиомиелитом полностью восстанавливаются. К сожалению, у пациентов с паралитическим полиомиелитом обычно развивается постоянный паралич [2] .
В самых тяжелых случаях полиомиелит может привести к постоянному параличу или летальному исходу. Но очень часто, особенно на начальных этапах, заболевание протекает бессимптомно. Стоит отметить, что проявившаяся со временем симптоматика зависит от типа полиомиелита.
Непаралитические симптомы полиомиелита
Непаралитический полиомиелит, также называемый абортивным полиомиелитом, часто своими симптомами напоминает грипп. Они сохраняются в течение нескольких дней или недель. К ним относятся:
- повышенная температура тела;
- боль в горле;
- рвота;
- усталость;
- головная боль;
- болезненные ощущения в области спины и шеи;
- спазмы и слабость в мышцах;
- менингит;
- диарея[2] .
Паралитические симптомы полиомиелита
Паралитический полиомиелит встречается только у небольшого процента зараженных этим вирусом. В таких случаях вирус входит в двигательные нейроны, где он реплицирует и разрушает клетки. Симптомы этого вида полиомиелита часто начинаются аналогично непаралитическому, но позже прогрессируют до более серьезных, таких как:
- утрата мышечных рефлексов;
- острая мышечная боль и спазмы;
- очень вялые конечности;
- нарушение в процессах глотания и дыхания;
- внезапный паралич, временный или постоянный;
- деформированные конечности, особенно бедра, лодыжки и ноги [2] .
Синдром постполиомиелита
Возвращение полиомиелита возможно даже после восстановления. Это может произойти через 15-40 лет. Общие симптомы:
- постоянная слабость мышц и суставов;
- боль в мышцах, которая со временем только усиливается;
- быстрая усталость;
- атрофия мышц;
- затруднение дыхания и глотания;
- апноэ во сне;
- начало слабости в ранее не вовлеченных мышцах;
- депрессия;
- проблемы с концентрацией и памятью.
По оценкам медиков, от 25 до 50% людей, переживших полиомиелит, страдают от синдрома постполиомиелита [1] .
Синдром постполиомиелита редко угрожает жизни, но сильная мышечная слабость может привести к осложнениям:
- Переломы костей. Слабость мышц ног приводит к потере баланса, частым падениям. Это может стать причиной перелома костей, например, бедра, что в свою очередь также провоцирует осложнения.
- Недоедание, обезвоживание, пневмония. Люди, у которых был бульбарный полиомиелит (он поражает нервы, приводящие к мускулам, участвующим в жевании и глотании) часто испытывают трудности с этими действиями. Проблемы жевания и глотания могут привести к недостаточному питанию и обезвоживанию, а также к аспирационной пневмонии, вызванной вдыханием частиц пищи в легкие (аспирация).
- Хроническая дыхательная недостаточность. Слабость в диафрагме и мышцах грудной клетки усложняет глубокие вдохи и кашель, что может привести к образованию жидкости и слизи в легких.
- Ожирение, искривление позвоночника, пролежни – к этому приводит длительная неподвижность.
- Остеопороз. Длительная бездеятельность часто сопровождаются потерей плотности костной ткани и остеопорозом [3] .
Против данного заболевания было разработано два вида вакцины:
- 1 Инактивированный полиовирус – состоит из серии инъекций, которые начинаются через 2 месяца после рождения и продолжаются до тех пор, пока ребенку не исполнится 4-6 лет. Эта версия очень популярна в США. Вакцина изготовлена из неактивного полиовируса. Он безопасен и эффективен, в то же время не может вызвать полиомиелит.
- 2 Пероральная полиовакцина – создается из ослабленной формы полиовируса. Эта версия используется во многих странах, потому что она является недорогой, простой в применении и обеспечивает хороший уровень иммунитета. Однако в очень редких случаях пероральная вакцина может спровоцировать развитие вируса в организме [2] .
Терапии, которая помогает вылечить полиомиелит на данный момент в медицине не существует. Все средства направлены на то, чтобы поддерживать состояние пациента и справляться с симптоматикой, осложнениями заболевания. Ранняя диагностика и поддерживающие процедуры, такие как постельный режим, утоление боли, хорошее питание и физическая терапия для предотвращения деформаций, со временем могут помочь уменьшить негативные проявления.
Некоторым пациентам может потребоваться обширная поддержка и уход. Например, помощь в дыхательных процессах (искусственная вентиляция легких) и специальная диета, если у них есть трудности с глотанием. Другим пациентам могут потребоваться шипы и / или опоры для ног, чтобы избежать боли в конечностях, мышечных спазмов и деформации конечностей. Некоторое улучшение состояния может возникать с течением времени [4] .
Полезные продукты при полиомиелите
Диета при полиомиелите зависит от конкретных симптомов, которые развиваются у пациента. Так, в случае самой распространенной формы заболевания – абортивной, как правило, появляется диарея, и питание должно быть направлено на устранение нарушений, которые она вызвала, а также профилактику гнилостных процессов в кишечнике. В таком случае рекомендуется употреблять в пищу легкие продукты:
- рис, манка, овсянка на воде с добавлением небольшого количества сливочного или растительного масла;
- паровые котлеты или тушеные тефтели;
- вареная рыба;
- мясное пюре;
- отварные овощи;
- фрукты;
- протертый творог.
Также очень важно пить достаточное количество воды, потому что в период рвоты или диареи организм подвергается сильному обезвоживанию. Помните о том, что другие жидкости: бульоны, чай, кофе, соки не заменяют воду. В силу того, что полиомиелит сопровождается сильными нарушениями в общем состоянии здоровья, лихорадкой, важно включить в рацион продукты, богатые витаминами, поддерживать состояние лечебными сборами.
Столь серьезное заболевание непременно нужно лечить под присмотром врача. Далеко не всегда средства народной медицины оказываются эффективными в борьбе с данным вирусом. Однако есть некоторые рецепты, которые помогут укрепить организм, восстановить его или справиться с симптомами болезни.
- 1 Отвар шиповника. Нужно залить столовую ложку сушеных ягод стаканом кипятка, настоять на протяжении 30 минут, а затем разделить этот объем на три части и выпить в течение дня. Он помогает укрепить иммунную систему.
- 2 Для лечения болезней нервной системы, в том числе и полиомиелита, в народной медицине нередко используют экстракт алоэ. Вводить его нужно в бедро путем инъекции. Для детей старше 5 лет подкожно вводят 4 дня подряд по 0,5 мл. Затем 5 уколов нужно делать в течение 25 дней. Схема очень проста – один укол, четыре дня перерыва, затем еще один. Затем делается перерыв на 28 дней, после чего – 8 уколов ежедневно в установленной дозировке. Неделя перерыва и еще 14 дней ежедневных подкожных уколов. Перед такой терапией непременно нужно проконсультироваться с врачом, который может отрегулировать дозировку в зависимости от каждого отдельного случая.
- 3 При повышенной температуре во время полиомиелита рекомендуется обильно пить вишневый сок, так как он помогает снизить жар.
- 4 Можно приготовить напиток на основе меда. Этот целебный и вкусный ингредиент помогает справиться со многими кишечными инфекциями. В литре теплой воды надо растворить 50 г жидкого меда и выпивать по стакану жидкости 3 раза в день. Важно, чтобы вода не была горячей, так как высокая температура убивает полезные свойства меда.
- 5 Травяные сборы также считаются полезными для борьбы с кишечной инфекцией. Их можно готовить из крапивы, тысячелетника, зверобоя, мяты. Выбранную траву в количестве 1 ст.л. нужно залить стаканом кипятка, настоять, процедить и выпить этот объем за день.
В период заболевания организм сильно ослабевает. Важно поддерживать его состояние полезными продуктами, и не вредить запрещенными. Нужно исключить из рациона алкоголь, так как он не сочетается с медикаментами и пагубно воздействует на нервную систему.
Также стоит отказаться от употребления сладостей, которые делают иммунную систему более слабой. Под запретом потенциально вредные продукты, негативно влияющие на желудочно-кишечный тракт: фаст-фуд, копчености, соленья, жирная, слишком острая, жареная пища.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!
Читайте также: