Поражение передних рогов спинного нерва
Анатомически передние рога представляют собой переднюю часть серого вещества спинного мозга и содержат наряду со вставочными и тормозными нейронами прежде всего мотонейроны для поперечнополосатых мышц. Они нередко поражаются изолированно.
Для изолированного поражения передних рогов спинного мозга характерны чисто двигательные нарушения со следующими признаками:
• вялый ядерный периферический парез;
• атрофия мышц;
• фасцикуляции (при хроническом процессе);
• ослабление или отсутствие соответствующих сухожильных рефлексов без расстройства чувствительности и нарушений трофики кожи и ногтей.
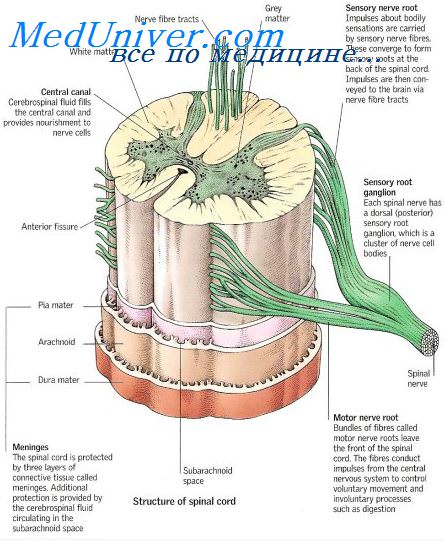
Если дополнительно развивается нарушение функции структур, которые расположены по соседству с передними рогами и поэтому часто могут одновременно с ними вовлекаться в патологический процесс, описанная выше клиническая картина видоизменяется следующим образом:
• При сопутствующем поражении передней спайки и/или проходящего в боковом канатике бокового спинотатамического тракта дополнительно развивается диссоциированное нарушение чувствительности, поэтому ее необходимо особенно тщательно исследовать при поражении передних рогов.
• Сопутствующее поражение кортико-спинального тракта (при системных заболеваниях, например, боковом амиотрофическом склерозе или механическом повреждении в результате центромедуллярного объемного процесса) приводит к появлению спастического компонента пареза с повышением мышечного тонуса и сухожильных рефлексов, а также признаками поражения пирамидной системы.
К наиболее частым причинам полностью или преимущественно изолированного поражения передних рогов спинного мозга относятся:
• Инфекционно-воспапительные заболевания (острый передний полиомиелит, вызванный полиовиру-сом или другими вирусами, например Коксаки или ECHO (enteric cytopathogenic human orphan virusis. — Примеч. перевод.).
• Системные дегенеративные болезни:
- различные формы спинальной мышечной атрофии, такие как Верднига—Гоффманна или Кугельберга—Веландер;
- боковой амиотрофический склероз (сопровождается нарушением функции пирамидной системы).
Ишемическое поражение в виде хронической прогрессирующей миелопатии, как правило, сопровождается повышением тонуса в ногах. Центромедуллярный объемный процесс (опухоль, сирингомиелия, гематома); поэтому всегда необходимо проводить тщательный диагностический поиск нарушений со стороны длинных проводящих путей спинного мозга, например нарушений температурной чувствительности. Изредка поражение передних рогов развивается при следующих патологических процессах:
- паранеопластических;
- сахарном диабете;
- отравлении свинцом;
- отравлении органическими соединениями ртути;
- после электротравмы;
- при болезни Крейтцфельдта—Якоба;
- при перонеальной мышечной атрофии нейронального типа II (HSMN-II).
Клиническая картина поражения спинного мозга зависит от уровня локализации патологического процесса и его протяжения но длиннику и поперечнику. Она складывается из симптомов поражения передних, задних и боковых рогов, белой спайки (сегментарные расстройства), канатиков (проводниковые расстройства) и корешков (корешковые расстройства) спинного мозга (рис. 2.6).
Поражение передних рогов характеризуется периферическим парезом/ параличом и атрофией мышц, иннервируемых поврежденными мотонейронами, имеют место фасцикулярные подергивания, выпадают глубокие рефлексы. Избирательное поражение передних рогов бывает при нейровирус- ных инфекциях, в том числе при полиомиелите, в связи с чем указанный симтомокомплекс определяется как полиомиелитический синдром, а также при нейродегенеративных (боковой амиотрофический склероз), сосудистых, опухолевых или наследственных заболеваниях (спинальная амиотрофия).
Поражение задних рогов проявляется диссоциированным расстройством чувствительности (снижение болевой и температурной чувствительности при сохранности глубокой) на стороне очага поражения в зоне своего дерматома. Глубокие рефлексы исчезают, часто появляются так называемые

Рис. 2.6. Локализация поражений спинного мозга по поперечнику
заднероговые боли — ноющие, ломящие — в области соответствующих дер- матомов, корешковые боли отсутствуют. Наблюдается при сирингомиелии.
Поражение боковых рогов характеризуется вазомоторными и трофическими нарушениями в зоне сигментарной иннервации. При поражении на уровне Св-Т] возникает синдром Горнера.
Поражение передней белой спайки — симметричное двустороннее расстройство болевой и температурной чувствительности при сохранности суставно-мышечного чувства и вибрационной чувствительности (диссоциированный тип). Дуга глубокого рефлекса не нарушается, рефлексы сохранены.
Поражение боковых канатиков — спастический паралич ниже уровня поражения на гомолатеральной стороне, расстройство болевой и температурной чувствительности (на противоположной) на 2-3 сегмента ниже очага поражения. При двустороннем поражении боковых канатиков, помимо спастической параплегии или тетраплегии, двусторонних расстройств чувствительности, нарушается функция тазовых органов по центральному тину (задержка, периодическое недержание мочи).
Поражение задних канатиков — снижение или утрата суставно-мышечного чувства, вибрационной чувствительности и частично тактильной на стороне поражения книзу от уровня поражения, сенситивная атаксия. При поражении тонкого пучка эти расстройства наблюдаются в ноге, а клиновидного — в руке. Описанная симптоматика встречается при нейросифилисе, фуникуляриом миелозе.
Поражение половины поперечника спинного мозга (синдром Броун- Секара) проявляется преимущественно симптомами повреждения бокового и заднего канатиков спинного мозга, что выражается центральным параличом, расстройством суставно-мышечного чувства, вибрационной и частично тактильной чувствительности на стороне поражения книзу от уровня поражения (рис. 2.7). Расстройство болевой, температурной и частично тактильной чувствительности но проводниковому типу на противоположной стороне на 2-3 сегмента ниже уровня поражения. В зоне пораженных сегментов на стороне поражения развиваются сегментарные расстройства чувствительности, периферические нарезы или параличи мышц соответствующих миотомов, исчезают рефлексы. Встречается при ранениях спинного мозга, экстрамедуллярных опухолях, ишемических спинальных инсультах в сулько-комиссуральной артерии, кровоснабжающей половину поперечника спинного мозга.
Поражение вентральной половины поперечника спинного мозга характеризуется спастической тетраплегией, нижней спастической параплегией,

Рис. 2.7. Расстройства чувствительности при броун-секаровском параличе:
1 — линия повреждения, проходящая через правую половину спинного мозга. Поперечными линиями обозначена область проводниковой болевой и температурной анестезии на противоположной очагу стороне; над ней — узкий пояс гиперестезии. На стороне поражения — центральный паралич, утрата суставно-мышечной и тактильной чувствительности; над ней очень узкий поясок кожной анестезии периферическим параличом соответствующего миотома, расстройством всех видов чувствительности, нарушением функции тазовых органов, вегетативно- трофическими расстройствам и.
Поражение задних корешков — боли (стреляющие, опоясывающие, стягивающие), расстройство всех видов чувствительности (понижение, утрата), снижение или исчезновение рефлексов в зоне пораженных корешков. Болезненность паравертебральных точек, напряженность мышц, ограничение движения позвоночника в области поражения. Усиление болей при кашле, чихании, сгибании головы.
Поражение передних корешков — периферический паралич, атрофия мышц, снижение или утрата рефлексов, фасцикулярные подергивания мышц в зоне иннервации заинтересованных корешков.
Поражение спинномозговых узлов — боли (опоясывающие, стягивающие, стреляющие), расстройство всех видов чувствительности, снижение или исчезновение рефлексов, болезненность паравертебральных точек. Характерно появление на коже высыпаний типа herpes zoster в зоне проекции пораженных узлов.
Полное поперечное поражение спинного мозга, как правило, возникает при травматическом повреждении. Ниже приведены особенности клинических проявлений этого вида поражения на различных уровнях спинного мозга.
Поражение верхнего шейного отдела (Cj-C/,) — паралич дыхательных мышц, диафрагмы, спастический тетрапарез или тетраплегия, расстройство всех видов чувствительности (по проводниковому типу) книзу от уровня поражения с соответствующими изменениями рефлексов, характерных для центральных парезов и параличей, расстройства функций тазовых органов (задержка, периодическое недержание мочи и кала). При остроразвиваю- щемся поражении этого отдела наблюдается вялая тетраплегия с арефлек- сией, мышечной гипотонией, обусловленная диашизом (спинальный шок). Спустя несколько дней или недель она сменяется спастической тетраплегией.
Поражение нижнего шейного отдела (шейного утолщения) (С5-Т1) - смешанная тетраплегия: периферический паралич рук, спастический паралич ног. Расстройства всех видов чувствительности книзу уровня поражения по проводниковому типу, задержка мочеиспускания и дефекации, синдром Горнера.
Поражение верхнегрудного отдела (Т2-Т4) — нижняя спастическая параплегия, отсутствие брюшных рефлексов, расстройство всех видов чувствительности книзу от уровня поражения. Расстройство функций тазовых органов (задержка мочи и кала).
Поражение нижнегрудного отдела (Т8-Т)2) — аналогичные изменения, как и при поражении верхнегрудного отдела, однако уровень чувствительных расстройств ниже. При поражении Т8-Т|2 сегментов исчезают нижние, средние и снижаются верхние брюшные рефлексы. Поражение спинного мозга на уровне Тц-Т|2 сегментов вызывает исчезновение брюшных рефлексов.
Поражение поясничного отдела (— вялые параличи мышц проксимальных отделов ног, исчезновение коленных и повышение ахилловых рефлексов, появление патологических стопных рефлексов и расстройства всех видов чувствительности книзу от паховых складок.
Поражение эпиконуса (81-82) — атрофические параличи мышц дистальных отделов ног (голеней и стоп), утрата ахилловых рефлексов, расстройства всех видов чувствительности по наружным поверхностям голеней, бедер и в области промежности.
Поражение мозгового конуса (83-85) — выпадение всех видов чувствительности в области промежности и нижнезадних отделов ягодиц, нарушение мочеиспускания и дефекации (истинное недержание мочи), утрата анального рефлекса, трофические нарушения, чаще в виде пролежней в области крестца.

Рис. 2.8. Поражение конского хвоста грыжей межпозвонкового диска (аксиальный срез в режиме Тз?):
1 — грыжа межпозвонкового диска, компримирующая корешки спин- ного мозга и дуральный мешок; 2 — тело позвонка; 3 — межпозвонковый диск; 4 — дуральный мешок; 5 — остистый отросток
Содержание:

Передние рога серого вещества спинного мозга содержат в себе крупные двигательные нейроны. Аксоны, который выходят из этого места, составляют двигательные или передние корешки спинномозговых нервов. Они отвечают за иннервацию скелетной мускулатуры спины, туловища и конечностей.
При поражении этих образований возникает синдром передних рогов спинного мозга, который имеет как свои причины, так и симптомы.
Причины
Среди причин на первое место выступают опухоли. Расти они могут и внутри спинномозгового канала, и снаружи. Среди первых чаще всего диагностируются менингиомы, нейрофибромы, гемангиомы, астроцитомы и медуллобластомы.
Что касается опухолей, расположенных снаружи, то чаще всего это остеохондрома, остеосаркома, остеобластома и хондрома.
Кроме первичных опухолей, причиной бывают и метастазы, которые могут возникать через 10 или даже 20 лет после полного удаления первичного новообразования.
Ещё одна причина синдрома переднего рога – рассеянный склероз. При этом нервная ткань полностью или частично теряет свою защитную оболочку.
Также это могут быть воспаления и травматические поражения. Воспаление чаще всего возникает в результате ранения позвоночника, при его остеомиелите или при наличии сепсиса.
Травматическое поражение чаще всего представляет собой огнестрельное ранение. К другим причинам можно отнести:
- Инфекции (полиомиелит).
- Нарушение кровообращения в сосудах, которые питают мозг.
- Дегенеративные заболевания, боковой амиотрофический склероз.
- Метаболические расстройства.
Основные симптомы
При изолированном поражении передних рогов спинного мозга возникают двигательные нарушения, которые имеют такие признаки, как вялый периферический парез, атрофию мышц, ослабление или же полное отсутствие сухожильных рефлексов. Однако нарушения питания кожи и ногтей при этом не отмечается.
Если дополнительно в патологический процесс вовлекаются и структуры, находящиеся в непосредственной близости от передних рогов, то клиническая картина заболевания может сильно измениться. Это может быть нарушение чувствительности, повышение мышечного тонуса, повышение сухожильных рефлексов, признаки поражения пирамидальной системы.
Также симптомы будут зависеть локализации поражения. Если это будет шея, тогда у пациента отмечаются парезы и атрофия мышечной ткани, а также подёргивания шеи и рук, и длительно не проходящая икота.
Если это грудной отдел, тогда нарушается движение мышц груди и живота. Также отмечаются их подёргивания и полностью исчезают брюшные рефлексы.
Если это поясница и крестец, то нарушается работа мышц ног.
Диагностика
Самый информативный метод диагностики на сегодняшний день – МРТ. У него минимальное количество противопоказания, но зато полученная информация без труда позволит врачу поставить правильный диагноз.
При отсутствии МРТ чаще всего используется рентгенография, но такой метод позволяет распознать только костные изменения. Что касается КТ, то эта методика также идеальна для диагностики костной системы. Спинной мозг на таких снимках увидеть не получится. Однако, если МРТ противопоказано, можно сделать КТ с контрастным веществом.
Лечение

В первые несколько часов от начала заболевания пациенту обязательно вводятся такие препараты, как глюкокортикоиды, мочегонные и нейропротекторы. Дальнейшее лечение проводится в зависимости от причины патологического процесса.
При неэффективности консервативной терапии назначается операция, особенно она эффективна, когда причиной болезни является опухоль. Также показаниями можно считать сдавливание спинного мозга, выраженный болевой синдром, который нельзя купировать при помощи лекарств, наличие нестабильности позвонков, что значительно ухудшает прогноз.
После лечение проводится обязательная реабилитация, которую начинают со вторых суток после операции. Поначалу это только общеукрепляющие и дыхательные упражнения. Через пару месяцев можно приступать к обучению пациента самообслуживанию, причём упражнения проводятся строго индивидуальные. И, наконец, третий этап реабилитации – плавание.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Симптомы очаговых поражений спинного мозга весьма вариабельны и зависит от распространенности патологического процесса подлинной и поперечной осям спинного мозга.
Синдромы поражения отдельных участков поперечного среза спинного мозга. Синдром переднего рога характеризуется периферическим параличом с атрофией мышц, иннервируемых поврежденными мотонейронами соответствующего сегмента - сегментарный или миотомный паралич (парез). Нередко в них наблюдаются фасцикулярные подергивания. Выше и ниже очага мышцы остаются незатронутыми. Знание сегментарной иннервации мышц позволяет довольно точно локализовать уровень поражения спинного мозга. Ориентировочно при поражении шейного утолщения спинного мозга страдают верхние конечности, а поясничного - нижние. Прерывается эфферентная часть рефлекторной дуги, и выпадают глубокие рефлексы. Избирательно передние рога поражаются при нейровирусных и сосудистых заболеваниях.
Синдром заднего рога проявляется диссоциированным нарушением чувствительности (снижение болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной) на стороне очага поражения, в зоне своего дерматома (сегментарный тип расстройства чувствительности). Прерывается афферентная часть рефлекторной дуги, поэтому угасают глубокие рефлексы. Такой синдром обычно встречается при сирингомиелии.
Синдром передней серой спайки характеризуется симметричным двусторонним расстройством болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной чувствительности (диссоциированная анестезия) с сегментарным распределением. Дуга глубокого рефлекса при этом не нарушается, рефлексы сохранены.
Синдром бокового рога проявляется вазомоторными и трофическими расстройствами в зоне вегетативной иннервации. При поражении на уровне CV- Т возникает синдром Клода Бернара-Горнера на гомолатеральной стороне.
Таким образом, для поражения серого вещества спинного мозга характерно выключение функции одного или нескольких сегментов. Клетки, расположенные выше и ниже очагов, продолжают функционировать.
По-другому проявляют себя поражения белого вещества, которое представляет собой совокупность отдельных пучков волокон. Эти волокна являются аксонами нервных клеток, расположенных на значительном расстоянии от тела клетки. Если повреждается такой пучок волокон даже на незначительном протяжении по длине и ширине, измеряемом в миллиметрах, наступающее расстройство функций охватывает значительную область тела.
Синдром задних канатиков характеризуется утратой суставно-мышечного чувства, частичным понижением тактильной и вибрационной чувствительности, появлением сенситивной атаксии и парестезии на стороне очага ниже уровня поражения (при поражении тонкого пучка эти расстройства обнаруживают в нижней конечности, клиновидного пучка - в верхней). Такой синдром встречается при сифилисе нервной системы, фуникулярном миелозе и др.
Синдром бокового канатика - спастический паралич на гомолатеральной очагу стороне, утрата болевой и температурной чувствительности на противоположной стороне на два-три сегмента ниже очага поражения. При двустороннем повреждении боковых канатиков развиваются спастическая параплегия или тетраплегия, диссоциированная проводниковая параанестезия, нарушение функции тазовых органов по центральному типу (задержка мочи, кала).
Синдром поражения половины поперечника спинного мозга (синдром Броун-Секара) заключается в следующем. На стороне поражения развивается центральный паралич и происходит выключите глубокой чувствительности (поражение пирамидного тракта в боковом канатике и тонкого и клиновидного пучков - в заднем); расстройство всех видов чувствительности по сегментарному типу; периферический парез мышц соответствующего миотома; вегетативно-трофические расстройства на стороне очага; проводниковая диссоциированная анестезия на противоположной стороне (разрушение спинно-таламического пучка в боковом канатике) на два-три сегмента ниже очага поражения. Синдром Броун-Секара встречается при частичных ранениях спинного мозга, экстрамедуллярных опухолях, изредка - при ишемических спинальных инсультах (нарушение кровообращения в сулько-комиссуральной артерии, снабжающей одну половину поперечного среза спинного мозга; задний канатик остается незатронутым - ишемический синдром Броун-Секара).
Поражение вентральной половины поперечника спинного мозга характеризуется параличом нижних или верхних конечностей, проводниковой диссоциированной параанестезией, нарушением функции тазовых органов. Этот синдром обычно развивается при ишемическом щипальном инсульте в бассейне передней спинальной артерии (синдром Преображенского).
Синдром полного поражения спинного мозга характеризуется спастической нижней параплегией или тетраплегией, периферическим параличом соответствующего миотома, параанестезией всех видов, начиная с определенного дерматома и ниже, нарушением функции тазовых органов, вегетативно-трофическими расстройствами.
Синдромы поражения по длинной оси спинного мозга. Рассмотрим основные варианты синдромов поражения по длинной оси спинного мозга, имея в виду полное поперечное поражение в каждом случае.
Синдром поражения верхних шейных сегментов (C -СV): спастическая тетраплегия грудино-ключично-сосцевидных, трапециевидных мышц (X пара) и диафрагмы, утрата всех видов чувствительности ниже уровня поражения, нарушение мочеиспускания и дефекации по центральному типу; при разрушении сегмента CI выявляется диссоциированная анестезия на лице в задних дерматомах Зельдера (выключение нижних отделов ядра тройничного нерва).
Синдром поражения шейного утолщения (CV- T): периферический паралич верхних конечностей и спастический - нижних конечностей, утрата всех видов чувствительности с уровня пораженного сегмента, расстройство функции тазовых органов по центральному типу, двусторонний синдром Клода Бернара-Горнера (птоз, миоз, энофтальм).
Синдром поражения грудных сегментов (T - TX): спастическая нижняя параплегия, утрата всех видов чувствительности ниже уровня поражения, центральное расстройство функции тазовых органов, выраженные вегетативно-трофические нарушения в нижней половине туловища и нижних конечностях.
Синдром поражения поясничного утолщения (L- S): вялая нижняя параплегия, параанестезия на нижних конечностях и в области промежности, центральное расстройство функции тазовых органов.
Синдром поражения сегментов эпиконуса спинного мозга (LV- S): симметричный периферический паралич миотомов LV- S (мышц задней группы бедер, мышц голени, стопы и ягодичных мышц с выпадением ахилловых рефлексов); параанестезия всех видов чувствительности на голенях, стопах, ягодицах и промежности, задержка мочи и кала.
Таким образом, при поражении всего поперечника спинного мозга на любом уровне критериями для топической диагностики являются распространенность спастического паралича (нижняя параплегия или тетраплегия), верхняя граница нарушении чувствительности (болевой, температурной). Особенно информативно (в диагностическом плане) наличие сегментарных нарушений движения (вялые парезы мышц, входящих в состав миотома, сегментарная анестезия, сегментарные вегетативные расстройства). Нижняя граница патологического очага в спинном мозге определяется по состоянию функции сегментарного аппарата спинного мозга (наличие глубоких рефлексов, состояние трофики мышц и вегетативно-сосудистого обеспечения, уровень вызывания симптомов спинального автоматизма и др.).
Сочетание частичного поражения спинного мозга по поперечной и по длинной оси на разных уровнях часто встречаются в клинической практике. Рассмотрим наиболее характерные варианты.
Синдром поражения одной половины поперечного среза сегмента СI: суббульбарная альтернирующая гемианалгезия, или синдром Опальского, - снижение болевой и температурной чувствительности на лице, симптом Клода Бернара-Горнера, парез конечностей и атаксия на стороне очага; альтернирующая болевая и температурная гипестезия на туловище и конечностях противоположной очагу стороны; возникает при закупорке ветвей задней спинномозговой артерии, а также при неопластическом процессе на уровне краниоспинального перехода.
Синдром поражения одной половины поперечника сегментов СV-ThI (сочетание синдромов Клода Бернара-Горнера и Броун-Секара): на стороне очага - синдром Клода Бернара-Горнера (птоз, миоз, энофтальм), повышение кожной температуры на лице, шее, верхней конечности и верхней части грудной клетки, спастический паралич нижней конечности, выпадение суставно-мышечной, вибрационной и тактильной чувствительности на нижней конечности; контралатерально-проводниковая анестезия (утрата болевой и температурной чувствительности) с верхней границей на дерматоме ThII-III.
Синдром поражения вентральной половины поясничного утолщения (синдром Станиловского-Танона): нижняя вялая параплегия, диссоциированная параанестезия (утрата болевой и температурной чувствительности) с верхней границей на поясничных дерматомах (LI- LIII), нарушения функции тазовых органов по центральному типу: вегетативно-сосудистые расстройства нижних конечностей; этот симптомокомппекс развивается при тромбозе передней спинальной артерии или ее формирующей большой радикуломедуллярной артерии (артерии Адамкевича) на уровне поясничного утолщения.
Инвертированный синдром Броун-Секара характеризуется сочетанием спастического пареза одной нижней конечности (на этой же стороне) и диссоциированного расстройства чувствительности (утрата болевой и температурной) сегментарно-проводникового типа; такое расстройство встречается при мелкоочаговых поражениях правой и левой половин спинного мозга, а также при нарушении венозного кровообращения в нижней половине спинного мозга при сдавлении крупной корешковой вены грыжей поясничного межпозвоночного диска (дискогенно-венозная миелоишемия).
Синдром поражения дорсальной части поперечного среза спинного мозга (синдром Уиллиамсона) обычно возникает при поражении на уровне грудных сегментов: нарушение суставно-мышечного чувства и сенситивная атаксия в нижних конечностях, умеренный нижний спастический парапарез с симптомом Бабинского; возможна гипестезия в соответствующих дерматомах, легкие нарушения функции тазовых органов; синдром описан при тромбозе задней спинальной артерии и связан с ишемией задних канатиков и частично пирамидных трактов в боковых канатиках; на уровне шейных сегментов изредка встречается изолированное поражение клиновидного пучка с нарушением глубокой чувствительности в верхней конечности па стороне очага.
Синдром бокового амиотрофического склероза (БАС): характеризуется постепенным развитием смешанного пареза мышц - снижается мышечная сила, наступает гипотрофия мышц, появляются фасцикулярные подергивания, и повышаются глубокие рефлексы с патологическими знаками; возникает при поражении периферических и центральных мотонейронов, чаше всего на уровне продолговатого мозга (бульбарный вариант бокового амиотрофического склероза), шейного (цервикальный вариант бокового амиотрофического склероза) или поясничного утолщений (люмбальный вариант бокового амиотрофического склероза); может быть вирусной, ишемической пли дисметаболической природы.
При поражении спинномозгового нерва, переднего корешка и переднего рога спинного мозга нарушается функция одних н тех же мышц, составляющих, миотом. При топической диагностике в пределах этих структур нервной системы учитывается сочетание паралича миотома с чувствительными нарушениями. При локализации процесса в переднем роге или по ходу переднего корешка нарушений чувствительности не бывает. Возможна лишь тупая неотчетливая боль в мышцах симпаталгической природы. Поражение спинномозгового нерва приводит к параличу миотома и присоединению нарушения всех видов чувствительности в соответствующем дерматоме, а также к появлению боли корешкового характера. Зона анестезии обычно меньше территории всего дерматома из-за перекрытия зон чувствительной иннервации смежными задними корешками.
Наиболее часто встречаются следующие синдромы.
Синдром поражения переднего корешка спинного мозга характеризуется периферическим параличом мышц соответствующего миотома; при нем возможна умеренная тупая боль в третичных мышцах (симпаталгическая миалгия).
Синдром поражения ствола спинномозгового нерва включает в себя симптомы поражения переднего и заднего спинномозгового корешка, т. е. имеются парез соответствующего миотома и нарушения всех видов чувствительности по корешковому типу.
Синдром поражения корешков конского хвоста (L - SV) характеризуется жестокой корешковой болью и анестезией в нижних конечностях, крестцовой и ягодичной областях, области промежности; периферическим параличом нижних конечностей с угасанием коленных, ахилловых и подошвенных рефлексов, нарушением функции тазовых органов с истинным недержанием мочи и кала, импотенцией. При опухолях (невриномах) корешков конского хвоста наблюдается обострение болей в вертикальном положении больного (симптом корешковых болей положения - симптом Денди-Раздольского).
Дифференциальная диагностика интра- или экстрамедуллярного поражения определяется по характеру процесса развития неврологических расстройств (нисходящий или восходящий тип нарушения).

[1], [2], [3], [4], [5]
СИНДРОМ ПОРАЖЕНИЯ СПИННОГО МОЗГА И ПЕРИФЕРИЧЕСКИХ НЕРВОВ

Поражения всего поперечника спинного мозга на ограниченном по длине участке проявляются картиной цент ральных расстройств — пирамидных параличей и проводниковых нарушений чувствительности. При очагах в сером веществе передних рогов развиваются периферические параличи или парезы, задних рогов — диссоциированные расстройства чувствительности в пострадавших сегментах, причем эти нарушения четко определяются при распространении процесса на 2—3 сегмента. Вследствие малого поперечника спинного мозга в процесс в той или иной мере вовлекается нередко и серое вещество, и боковые, передние и задние столбы, т. е. наблюдается картина смешанных нарушений — сегментарных и проводниковых.
Рис. Синдром Броун-Секара, а — очаг поражения; 1 — расстройства глубокой чувствительности и движений; 2 — расстройства поверхностной чувствительности.
Синдром поражения спинного мозга на уровне верхних шейных сегментов (C I — C I v) проявляется тетра-плегией или тетрапарезом по центральному типу, а также проводниковыми нарушениями всех видов чувствительности с уровнем поражения. Нередко могут присоединяться нарушения дыхания (одышка, икота) и функции тазовых, органов (задержка мочи и кала).
Синдром поражения шейного утолщения (Cv -Th I ) спинного мозга сопровождается вялым параличом рук и центральным параличом ног и расстройством всех видов чувствительности главным образом по проводниковому типу.
Синдром поражения поясничного утолщения (L I — S II ) характеризуется вялым параличом ног и нарушением чувствительности с уровня Ln по проводниковому типу, нарушением функций тазовых органов — недержанием мочи и кала.
Синдром поражения э п и к о н у с a (S I — S II ) спинного мозга проявляется вялыми параличами стоп с отсутствием ахилловых рефлексов и нарушением чувствительности по задненаружной поверхности голени и бедра.
Синдром поражения к о н у с a (S III — Sv) спинного мозга проявляется только нарушениями чувствительности в области промежности и дисфункцией тазовых органов — парадоксальной ишурией (задержка мочи приводит к переполнению мочевого пузыря, частичному раскрытию сфинктера и выделению мочи по каплям).
Синдром поражения конского хвоста проявляется вялой нижней параплегией (в большей мере вовлекаются стопы) нередко с атрофиями и развитием контрактур, нарушением чувствительности (по корешковому типу), сильными болями в ногах, расстройством функции тазовых органов (недержание мочи и кала).
(Синдром поражения половины спинного мозга). На стороне процесса отмечается паралич и выпадение глубокой чувствительности, на противоположной стороне выпадает поверхностная чувствительность (болевая и температурная) (рис.). В зависимости от уровня процесса паралич развивается в руке и ноге или только в ноге. Поверхностная и глубокая чувствительность расстраиваются по проводниковому типу. На стороне очага отмечается сегментарный тип нарушений — небольшая полоска гипестезии за счет поражения клеток задних рогов. Иногда (чаще при объемных процессах) встречаются необычные варианты синдрома: 1) все расстройства — и двигательные и чувствительные — выражены преимущественно на какой-либо одной стороне; 2) нарушения глубокой чувствительности наблюдаются преимущественно на противоположной стороне, а поверхностной -гомолатерально.
Этот синдром описан французским физиологом и неврологом Броун-Се-каром в 1849 г.
Поражения спинного мозга наблюдаются чаще всего при опухолях, остеохондрозе позвоночника, сосудистых и воспалительных заболеваниях (миелитах, менингомиелитах, рассеянном склерозе), травмах,: позвоночника. Синдром Броун-Секара характерен для экстрамедуллярной опухоли спинного мозга.
Поражение чувствительных и двигательных корешков — проявляется симптомами раздражения (боли, анталгическая поза, гиперрефлексия, парестезия, гиперестезия) и выпадения (снижение или выпадение рефлексов, сегментарная анестезия или гипестезия). Могут наблюдаться болевые рефлекторно-мышечные феномены.
Симптом Нери — боль в пояснице при сгибании головы больного.
Симптом Ласега — боль в пояснице при поднимании за пятку вытянутой ноги больного (1-я фаза); при сгибании ноги в колене боль исчезает (2-я фаза).
Симптом Бонне — боль в пояснице или по ходу седалищного нерва при приведении больной ноги.
Симптом Сикара — боль в подколенной ямке при сгибании или разгибании стопы (нога разогнута во всех суставах).
Боковой симптом Ласега — боль в приводящих мышцах ноги при отведении ее кнаружи.
Перекрестный симптом Ласега (симптом Бехтерева) — появление боли в пояснице на пораженной стороне при вызывании симптома Ласега на здоровой ноге.
Симптом Бехтерева коленный — боль в подколенной ямке, иногда с иррадиацией вверх и вниз при резком прижатии колена к постели у больного, лежащего на спине.
Симптом Турина — появление болей в икроножных мышцах при резком разгибании большого пальца.
Симптом Виленкина — появление болей по ходу седалищного нерва при перкуссии ягодицы.
Симптом Вассермана — появление болей по передней поверхности бедра при максимальном разгибании вытянутой ноги у больного, лежащего на животе.
Симптом Штрюмпелля — Мацкевича — возникновение боли по передней поверхности бедра при сгибании голени у больного, лежащего на животе.
Симптом Селецкого — рефлекторное приподнимание таза при вызывании симптома Штрюмпелля — Мацкевича (применяется в экспертной практике).
Симптом Венгерова — тоническое напряжение мышц живота при вызывании симптома Ласега (применяется в экспертной практике).
Симптом Минора первый — при вставании больной опирается преимущественно на непораженную ногу.
Симптом Минора второй — при вставании на носки сгибается больная нога и пятка этой ноги стоит выше, чем пятка непораженной ноги.
Симптомы поражения периферических нервов характеризуются сочетанием двигательных, чувствитель ных и вегетативно-сосудистых расстройств в зоне иннервации.
Синдром полиневропатии — множественное поражение дистальных отделов нервов верхних и нижних конечностей.
Синдром полирадикулоневропатии — множественное поражение нервов и корешков.
Синдром Ландри — острая первичная восходящая поли-
радикулоневропатия, отличающаяся тяжелым течением. Вначале появляются вялые параличи стоп, которые затем быстро распространяются на голени, бедра, туловище, руки и т. д. Нередко болезнь заканчивается летально вследствие нарушений дыхания и вовлечения будь бар но го отдела ствола мозга.
Своеобразная форма поражения периферических нервов или их ветвей — синдромы каузалгии и фантомных болей.
Ложное ощущение наличия удаленной конечности, ее мнимых движений, боли в ней и т. д. Его испытывают многие больные, подвергшиеся ампутации верхней или нижней конечности. В отдельных случаях развитие синдрома сопровождается ощущением болей не только в отсутствующей конечности, но и далеко за ее пределами (во всей половине тела, в обеих ногах и т. д.). Ощущение фантома в руке обычно ярче, чем в ноге.
Статья на тему Синдром поражения спинного мозга
Читайте также:
- Какой нерв отвечает за мочеиспускание
- Если у человека происходит воспаление нервов поражение кожи то это связано с нехваткой витамина
- Защемило нерв в спине под лопаткой что делать в домашних условиях
- Вестибуло атаксический синдром при неврологическом осмотре
- Организация и структура неврологической службы


