Повреждение нерва при операции на позвоночнике
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
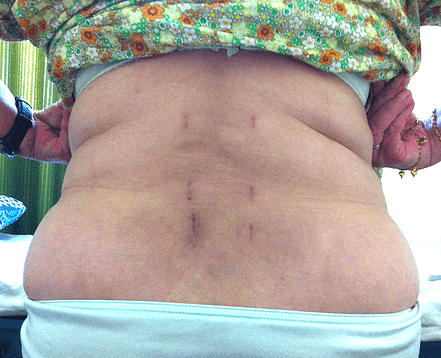
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
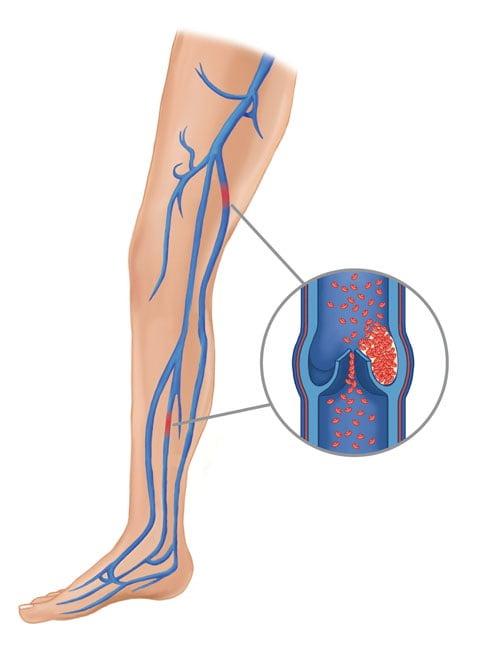
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
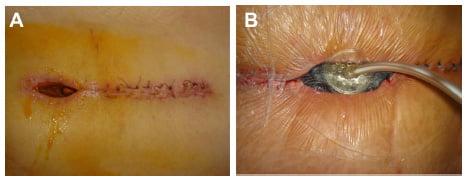
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения

Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
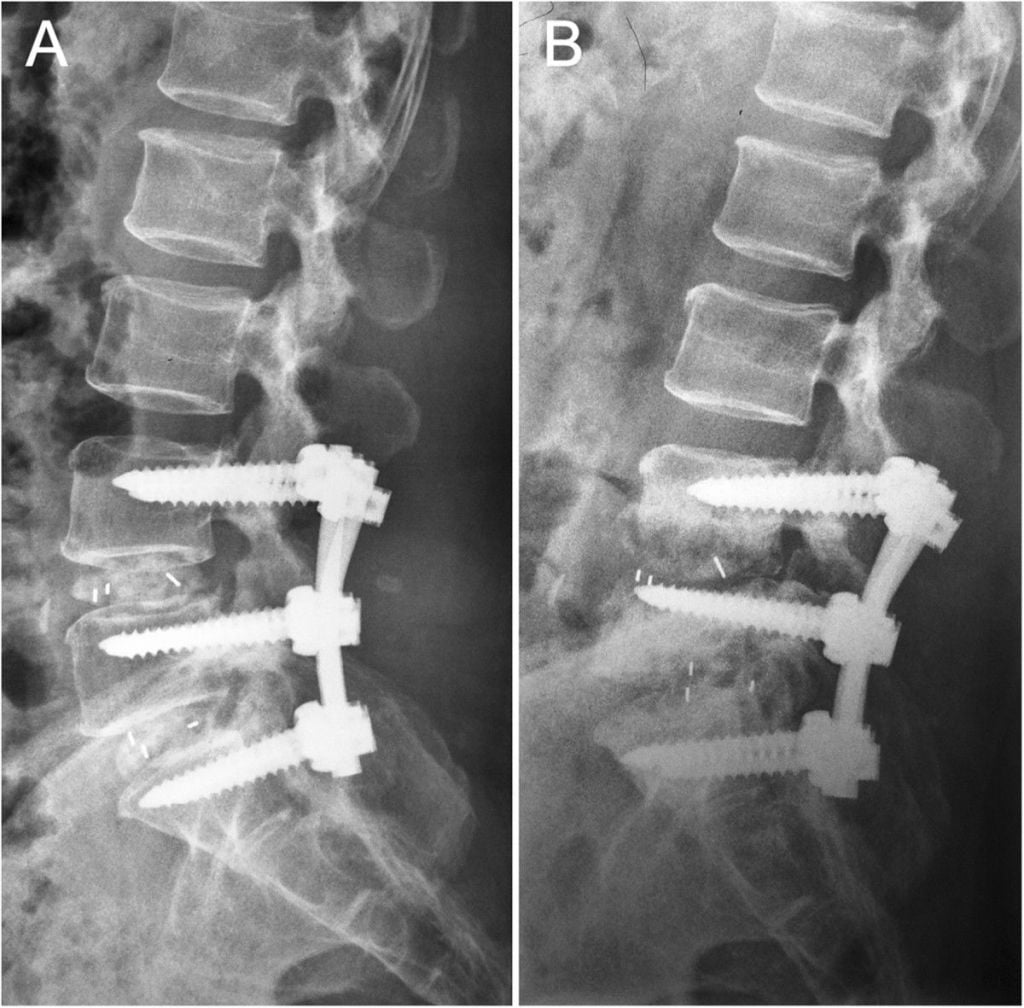
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Осложнения после установки металлоконструкций
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
При проведении оперативного лечения спины, позвоночника и прилежащих к нему структур, существует достаточно высокий риск развития разнообразных по степени серьезности осложнений. Перед каждой операцией врач взвешивает вероятность появления неблагоприятных

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 31 июля! Записывайтесь сейчас!
Все осложнения, которые могут возникнуть после хирургического вмешательства условно можно разделить на три большие группы:
- Общие осложнения, характерные для любых видов операционного лечения, начиная от простых пластических операций, заканчивая хирургическим лечением защемления позвоночника.
- Неврологические осложнения, связанные с нарушением целостности и правильности работы нервных структур (спинного мозга и нервов).
- Осложнения, связанные с использованием имплантатов и выполнением спондилодеза, характерные для серьезных вмешательств на позвоночнике, например во время лечения нестабильности позвоночника.
Во время и после любого оперативного вмешательства есть вероятность возникновения тех или иных осложнений и проблем, в том числе и при хирургическом лечении болезней позвоночника:
- Осложнения из-за анестезии – возникают достаточно редко, так как существует достаточно большое количество препаратов для общей анестезии, которые дают возможность выбрать оптимальный вариант для каждого пациента. Тем не менее, возможна негативная реакция вплоть до летального исхода по причине индивидуальной непереносимости пациентом тех или иных составляющих препарата. Перед проведением операции в обязательном порядке пациент должен сообщить анестезиологу обо всех аллергических реакциях.
- Кровотечения различной степени серьезности могут возникнуть неожиданно при повреждении крупных кровеносных сосудов. Во время проведения операций на позвоночнике с различных доступов хирург особенно осторожно работает вблизи этих сосудов.
- Тромбоз и тромбоэмболия – характерная проблема для любых видов оперативных вмешательств. Организм, чтобы остановить кровопотерю, связанную с операцией, запускает механизм повышения свертываемости крови и ее сгущения в сосудах со сниженным кровотоком. По этой причине в крупных венах нижних конечностей формируются кровяные сгустки (тромбы), которые замедляют кровоток, вызывают болезненные ощущения и припухлости. В худшем случае они могут достигать больших размеров и отрываться от места своего формирования (тромбоэмболия), закупоривать легочные сосуды и приводить к летальному исходу.
Риск формирования тромбов возрастает при проведении операций на нижних конечностях и в области таза. Для снижения риска развития этого вида осложнений после операций обязательно ношение компрессионных чулок и возможно назначение медикаментов, замедляющих процесс свертываемости крови (например, аспирин).
- Ранение спинномозговой дуральной оболочки (внешней плотной водонепроницаемой оболочки спинного мозга), которое не всегда может быть замечено хирургом во время операции. Если повреждение не зарастет самостоятельно и в результате спинномозговая жидкость попадает в окружающие ткани, вызывая разнообразные болевые синдромы, а также повышается риск проникновения инфекции в саму спинномозговую жидкость (менингит).
В подобных случаях потребуется дополнительная операция по устранению дефекта дуральной оболочки.
- Осложнения со стороны легких из-за их неправильного функционирования во время и после операции – застой жидкости, переходящий в воспаление (пневмонию). Возникают по причине применения анестетических препаратов, снижающих функцию легких, а также из-за их недостаточно глубокой работы в результате длительного нахождения в лежачем состоянии или стойкого болевого синдрома. Второе по распространенности осложнение в отношении легких – ранение их оболочки (плевры).
- Разнообразные инфекции, риск развития которых существует при любой операции. Для профилактики этого осложнения пациенту назначаются антибиотики, особенно при внедрении в организм металлических конструкций или костных трансплантатов.
По уровню появления различают поверхностные (в коже и подкожном слое) и глубокие (в позвоночнике или спинномозговом канале) инфекции. Если очаг воспаления расположен на поверхности, его купируют антисептическими растворами, присыпками и другими наружными средствами. Если инфекция засела глубоко, может понадобиться длительный прием антибиотиков, дренирование патологического очага или повторное оперативное вмешательство вплоть до удаления внедренных ранее конструкций.
О развитии инфекции могут свидетельствовать покраснение, отечность, повышение температуры и плохая заживляемость послеоперационной раны, просачивание из нее жидкого отделяемого коричневатого, желтоватого или зеленоватого оттенка, усиленная болезненность операционной области, общее повышение температуры, слабость и токсикоз.
- Боль после операции на позвоночнике сохраняется, как правило, несколько дней, а после постепенно идет на спад. Если этого не произошло, говорят о неудачно выполненной хирургической манипуляции.
При любом оперативном вмешательстве на позвоночнике существует вероятность повреждения нервных структур, которые тем или иным образом отражаются на дальнейшей работе спинного мозга, конечностей, всей нервной системы и т.д. К распространенным осложнениям относятся:
После на позвоночнике существует и ряд особенных осложнений, характерных именно для этого вида операций:
Повреждение нерва – это полное или частичное нарушение целостности нерва вследствие ранения, удара или сдавления. Может возникать при любых видах травм. Сопровождается нарушением чувствительности, выпадением двигательных функций и развитием трофических расстройств в зоне иннервации. Является тяжелым повреждением, нередко становится причиной частичной или полной нетрудоспособности. Диагноз устанавливают на основании клинических признаков и данных стимуляционной электромиографии. Лечение комплексное, сочетает консервативные и оперативные мероприятия.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы повреждения нерва
- Диагностика
- Лечение повреждения нерва
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Повреждение нерва – распространенная тяжелая травма, обусловленная полным или частичным перерывом нервного ствола. Нервная ткань плохо регенерирует. К тому же, при подобных травмах в дистальной части нерва развивается Валлерова дегенерация – процесс, при котором нервная ткань рассасывается и замещается рубцовой соединительной тканью. Поэтому благоприятный исход лечения трудно гарантировать даже при высокой квалификации хирурга и адекватном восстановлении целостности нервного ствола. Повреждения нервов часто становятся причиной ограничения трудоспособности и выхода на инвалидность. Лечение таких травм и их последствий осуществляют врачи-нейрохирурги и травматологи.

Причины
Закрытые повреждения нерва возникают вследствие сдавления мягких тканей посторонним предметом (например, при нахождении под завалом), удара тупым предметом, изолированного сдавления нерва опухолью, отломком кости при переломе или вывихнутым концом кости при вывихе. Открытые повреждения нерва в мирное время чаще становятся следствием резаных ран, в период военных действий – огнестрельных ранений. Закрытые повреждения, как правило, бывают неполными, поэтому протекают более благоприятно.
Патогенез
Повреждения нерва сопровождаются выпадением чувствительности, нарушением двигательной функции и трофическими расстройствами. В автономной зоне иннервации чувствительность полностью отсутствует, в смешанных зонах (областях перехода иннервации от одного нерва к другому) выявляются участки снижения чувствительности, перемежающиеся участками гиперпатии (извращения чувствительности, при котором в ответ на действие безвредных раздражителей возникает боль, зуд или другие неприятные ощущения). Нарушение двигательных функций проявляется вялым параличом иннервируемых мышц.
Кроме того, в области поражения развивается ангидроз кожи и вазомоторные нарушения. В течение первых трех недель наблюдается горячая фаза (кожа красная, ее температура повышена), которая сменяется холодной фазой (кожа становится холодной и приобретает синюшный оттенок). Со временем в пораженной области возникают трофические расстройства, характеризующиеся истончением кожи, снижением ее тургора и эластичности. В отдаленные сроки выявляется тугоподвижность суставов и остеопороз.
Классификация
В зависимости от тяжести повреждения нерва в практической неврологии и травматологии выделяют следующие расстройства:
- Сотрясение. Морфологические и анатомические нарушения отсутствуют. Чувствительность и двигательные функции восстанавливаются через 10-15 сут. после травмы.
- Ушиб (контузия). Анатомическая непрерывность нервного ствола сохранена, возможны отдельные повреждения эпиневральной оболочки и кровоизлияния в ткань нерва. Функции восстанавливаются примерно через месяц после повреждения.
- Сдавление. Выраженность расстройств напрямую зависит от тяжести и длительности сдавления, могут наблюдаться как незначительные преходящие нарушения, так и стойкое выпадение функций, требующее проведения оперативного вмешательства.
- Частичное повреждение. Отмечается выпадение отдельных функций, нередко – в сочетании с явлениями раздражения. Самопроизвольного восстановления, как правило, не происходит, необходима операция.
- Полный перерыв. Нерв разделяется на два конца – периферический и центральный. При отсутствии лечения (а в ряде случаев и при адекватном лечении) срединный фрагмент замещается участком рубцовой ткани. Самопроизвольное восстановление невозможно, в последующем наблюдается нарастающая атрофия мышц, нарушения чувствительности и трофические расстройства. Требуется хирургическое лечение, однако, результат не всегда бывает удовлетворительным.
Симптомы повреждения нерва
Повреждение локтевого нерва, в первую очередь проявляется двигательными расстройствами. Активное сгибание, разведение и сведение V и IV и частично III пальцев невозможно, сила мышц резко ослаблена. В течение 1-2 месяцев развивается атрофия межкостных мышц, вследствие чего на тыле кисти начинают резко выделяться контуры пястных костей. В отдаленном периоде возникает характерная деформация кисти в форме когтя. Средние и дистальные фаланги V и IV пальцев находятся в состоянии сгибания. Противопоставление мизинца невозможно. По локтевой стороне кисти наблюдаются расстройства чувствительности, секреторные и вазомоторные нарушения.
Повреждение срединного нерва сопровождается выраженным нарушением чувствительности. Кроме того, уже в начальном периоде хорошо заметны трофические, секреторные и вазомоторные нарушения. Кожа иннервируемой области шелушащаяся, блестящая, цианотичная, сухая, гладкая и легкоранимая. Ногти I-III пальцев поперечно исчерчены, подкожная клетчатка ногтевых фаланг атрофирована. Характер двигательных расстройств определяется уровнем повреждения нерва.
Повреждение седалищного нерва проявляется нарушением сгибания голени, параличом пальцев и стопы, потерей чувствительности по задней поверхности бедра и практически по всей голени (за исключением внутренней поверхности), а также утратой ахиллова рефлекса. Возможна каузалгия – мучительные жгучие боли в зоне иннервации травмированного нерва, распространяющиеся на всю конечность, а иногда и на туловище. Часто наблюдается частичное повреждение нерва с выпадением функций его отдельных ветвей.
Повреждение большеберцового нерва проявляется выпадением ахиллова рефлекса, нарушением чувствительности наружного края стопы, подошвы и задней поверхности голени. Формируется типичная деформация: стопа разогнута, задняя группа мышц голени атрофирована, пальцы согнуты, свод стопы углублен, пятка выступает. Ходьба на носках, поворот стопы кнутри, а также сгибание пальцев и стопы невозможны. Как и в предыдущем случае, нередко развивается каузалгия.
Повреждение малоберцового нерва сопровождается параличом разгибателей пальцев и стопы, а также мышц, которые обеспечивают поворот стопы кнаружи. Отмечаются нарушения чувствительности по тылу стопы и наружной поверхности голени. Формируется характерная походка: пациент высоко поднимает голень, сильно сгибая колено, затем опускает ногу на носок и только потом на подошву. Каузалгия и трофические расстройства, как правило, не выражены, ахиллов рефлекс сохранен.
Диагностика
Ведущим дополнительным методом исследования в настоящее время является стимуляционная электромиография. Эта методика позволяет оценить глубину и степень повреждения нерва, выяснить скорость проведения импульсов, функциональное состояние рефлекторной дуги и т. д. Наряду с диагностической ценностью, данный метод имеет и определенное прогностическое значение, поскольку позволяет выявлять ранние признаки восстановления нерва.
Лечение повреждения нерва
Лечение комплексное, используются как хирургические методики, так и консервативная терапия. Консервативные мероприятия начинают с первых дней после травмы или оперативного вмешательства и продолжают вплоть до полного выздоровления. Их цель – предупреждение развития контрактур и деформаций, стимуляция репаративных процессов, улучшение трофики, поддержание тонуса мышц, профилактика фиброза и рубцевания. Применяют ЛФК, массаж и физиолечение, в том числе – УВЧ, электрофорез с новокаином, кальцием и гиалуронидазой, парафин, озокерит и электростимуляцию. Назначают медикаментозно-стимулирующую терапию: витамины В12 и В1, бендазол с никотиновой кислотой, АТФ.
Показаниями к операции являются вегетативно-трофические расстройства, нарушения чувствительности и двигательные расстройства в зоне иннервации поврежденного нерва. В зависимости от характера травмы и рубцовых изменений может быть проведен невролиз (иссечение рубцов оболочки нерва), эпиневральный шов (сопоставление нерва и сшивание его оболочки) или пластика нерва. При этом широко применяются микрохирургические техники, позволяющие точно сопоставлять идентичные пучки поврежденных концов нервного ствола.
Прогноз и профилактика
Наилучшие результаты достигаются при ранних хирургических вмешательствах – в среднем не более 3 месяцев с момента травмы, при травмах нервов кисти – не более 3-6 месяцев с момента травмы. Если операция по каким-то причинам не была проведена в ранние сроки, ее следует выполнить в отдаленном периоде, так как восстановительные хирургические мероприятия практически всегда позволяют в той или иной степени улучшить функцию конечности. Однако на существенное улучшение двигательных функций при поздних вмешательствах рассчитывать не стоит, поскольку мышцы с течением времени подвергаются фиброзному перерождению. Профилактика включает меры по предупреждению травм, своевременное лечение заболеваний, которые могут стать причиной повреждения нерва.
- Общие сведения
- Показания
- Виды операций
- Низкоинвазивные методы
- Осложнения
- Отзывы
- Видео по теме
Когда человеку, особенно пожилому, сообщают о необходимости операции на позвоночнике, он сначала пытается любым способом ее избежать. Действительно, еще совсем недавно такие операции были слишком рискованными и не гарантировали результата. Поэтому многие продолжают считать, что:
Врач должен объяснить и убедить пациента в том, что операция ему нужна обязательно, что она относительно быстро и надолго (а скорее, навсегда) устранит боль, прострелы, радикулит, онемение рук/ног и пр.
Общие сведения
Есть множество хирургических методов, помогающих вылечить даже очень тяжелые патологии. Но важно найти и обратиться к опытному врачу, который специализируется именно на лечении болезней опорно-двигательной системы.
При условии соблюдения всех его рекомендаций в послеоперационном периоде восстановление пройдет быстро и без осложнений. Следует также учесть, что существуют высокотехнологичные малоинвазивные операции, имеющие крайне низкую вероятность негативных последствий.
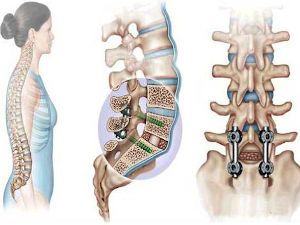
Операции с использованием металлических конструкций выполняют для стабилизации позвоночного сегмента, если произошло смещение костных структур после травмы или в результате дистрофических поражений. Нестабильность позвоночно-двигательных участков бывает также врожденной.
Стабилизирующие вмешательства с фиксацией металлоконструкциями проводятся только в крайних случаях, когда консервативные методы не дают эффекта. Стоимость процедуры зависит от масштабности и вида поражения, материалов и сложности манипуляций. Ее минимальная стоимость по полису ОМС составляет 20 тыс. руб., в дорогих коммерческих клиниках цена может доходить до 250-300 тыс. руб.
Показания
Перед назначением операции врачи стараются сделать все возможное консервативными методами. Но иногда хирургия является единственным шансом избавить человека от болей и вернуть ему нормальную двигательную способность. Поводом к оперативному вмешательству может быть:
- компрессия спинного мозга или нервных окончаний поврежденными, смещенными позвонками, вызывающая тяжелые неврологические расстройства – онемение конечностей, снижение подвижности, а также высокую вероятность их появления. Именно так проявляется стеноз позвоночного канала и некоторые виды межпозвоночных грыж;
- сколиоз – боковое искривление позвоночника – с углом кривизны больше 40°;
- быстро прогрессирующая деформация (гиперлордозы, кифозы, сколиозы), нарушающая функции внутренних органов. Показанием может быть также эстетическая неполноценность при образовании, например, выраженного горба;
- новообразования на позвонках, спинном мозге или его оболочках, прорастающие в окружающие кровеносные сосуды, нервы и мягкие ткани;
- серьезные травматические повреждения – в частности, компрессионные переломы позвонков;
- нестабильность, повышенная подвижность и сдвиг позвонков;
- стойкий болевой синдром, не поддающийся купированию консервативными методами;
- отсутствие результатов от традиционного лечения в течение 6 месяцев;
- синдром конского хвоста – симптомокомплекс, возникающий из-за повреждения массивного пучка спинномозговых нервов, расположенных в области пояснично-крестцового отдела;
- нарушение работы тазовых органов, вызванное опухолью, грыжей, смещением позвонков и пр.;
- секвестированная грыжа диска, при которой пульпозное ядро выпадает в позвоночный канал;
- спина бифида (расщепление позвоночника) – врожденный порок развития, характеризующийся неполным закрытием нервной трубки в недоразвитом спинном мозге.
Выбор метода лечения остается за врачом, который руководствуется возможностями клиники, показаниями и пожеланиями самого пациента.
Виды операций
Современная операция на спину может проводиться разными способами, и каждая из них начинается с разреза или прокола тканей. В зависимости от локализации патологии, а также с учетом других факторов, возможны три вида доступа:
Наиболее популярными хирургическими методами лечения являются диск- и ламинэктомия, спондилодез (артродез) и вертебропластика.
Это полное либо частичное иссечение межпозвоночного диска при наличии грыжевого выпячивания. Дискэктомия показана при упорных болях, неэффективности консервативного лечения и неврологическом дефиците на фоне компрессии спинного мозга и/или нервных корешков.
В последние годы для удаления дисков все чаще применяются низкоинвазивные эндоскопические операции, однако крупные грыжи, секвестры и краевые наросты на позвонках устраняются в основном открытым методом.
Операцию по удалению дужки позвонка при сужении спинномозгового канала (стенозе) называют ламинэктомией. При необходимости удаляется несколько дужек, если сужение произошло на протяженном участке. Экстренная ламинэктомия проводится в случае появления признаков поражения спинного мозга и связанных с этим двигательных и чувствительных нарушений, расстройств мочеиспускания и дефекации.


Основными показаниями к спондилодезу являются сколиотические искривления позвоночника, стеноз, спондилолистез (смещение, соскальзывание позвонков) и травмы. Декомпрессивно-стабилизирующие операции могут выполняться как через передний, так и через задний доступ (чаще).
Передний доступ применяется реже, поскольку он более сложный технически и вызывает значительную травматизацию мягких тканей. Операция через брюшную полость может повлечь за собой сильную кровопотерю и ряд других осложнений.
Малоинвазивная процедура, в ходе которой в поврежденный позвонок вводится контрастное костное вещество под рентген-контролем. Она проводится после удаления опухолей, а также при остеопорозе для укрепления костей и предотвращения спонтанных переломов.
Вертебропластика имеет и другие показания:
- инфекционные процессы с вовлечением костей – остеомиелит, туберкулез;
- патологии, при которых отмирает костная ткань, и требуется восстановить поврежденный позвонок;
- тяжелый дефицит кальция, приведший к хрупкости позвоночника;
- травмы, в результате которых повреждено больше трети позвонка;
- злокачественные опухоли позвоночника и метастазы из других органов, разрушающие кость. Операция вертебропластики восстанавливает плотность костей и препятствует дальнейшему размножению раковых клеток.
Описанные операции делают преимущественно под общей анестезией, но в редких случаях и при выполнении вертебропластики применяется местный наркоз. Если требуется сильное или длительное обезболивание, укол делают дополнительно в спину (спинальная анестезия).
СПРАВКА : для получения качественного и безопасного лечения рекомендуется обращаться в крупные медучреждения, имеющие хорошие отзывы. Следует обращать внимание также на опыт и квалификацию персонала, уровень сервиса и наличие современной аппаратуры.
Низкоинвазивные методы
Малоинвазивные операции отличаются большей безопасностью по сравнению с открытыми вмешательствами, поскольку осуществляются через небольшие разрезы или проколы. Мягкие ткани практически не подвергаются травматизации, существенно снижаются кровопотери, и укорачивается период реабилитации. Кроме того, на теле не остается малоэстетичных швов и шрамов.
К малоинвазивным нейрохирургическим вмешательствам относится лазерная валоризация диска, нуклеопластика и перкутанная дискэктомия.
Лазерная валоризация диска может выполняться при грыжах и протрузиях небольшого размера. В ходе операции в поврежденный диск вводится игла, через которую проходит луч лазера, и хрящевая ткань диска фактически выпаривается. В результате грыжа уменьшается, и устраняется сдавливание окружающих нервов, что и вызывало болевые ощущения.
Лазерная валоризация выполняется через небольшой прокол и занимает немного времени, пациент находится на операционном столе максимум час. Риск осложнений крайне низок, больные быстро восстанавливаются.
Лазерная валоризация наиболее часто проводится на поясничном отделе позвоночника, так как именно поясница подвержена образованию грыж в большей степени. В грудном отделе грыжи почти не встречаются.
В межпозвоночный диск вводится проводник, разрушающий пульпозное ядро. Проводником может быть холодная плазма, электрод или фермент химопапаин. В последнем случае процедура носит название хемонуклеолизиса и заключается в разложении дискового ядра на химические элементы. Благодаря химопапаину происходит декомпрессия нервных корешков за счет растворения диска.
В ходе нуклеопластики с применением любого проводника внутренняя часть диска разрушается, а на ее место втягивается грыжевое выпячивание. Сколько длится такая процедура, пациент может оценить сам, так как проводится она под местным наркозом.
В ходе операции хирург может удалить фрагмент, пульпозное ядро межпозвоночного диска или прижечь ткани грыжи лазером. Диск при этом не удаляется полностью. Для процедуры используется как местный, так и общий наркоз.
Особенность перкутанной дискэктомии в том, что хирург делает ее в определенном смысле вслепую, несмотря на контролирующий рентген-аппарат. Врач не видит защемленный нерв и сам диск. Кроме того, часть диска остается, что не гарантирует 100% результата.
Такая операция может проводиться как в лечебных, так и в диагностических целях. Она является неотъемлемым звеном малоинвазивной нейрохирургии, применяемой против болей, спровоцированных патологиями спинного мозга.
Эпидуроскопия, так же как и перкутанная дискэктомия, представляет собой чрезкожный эндоскопический метод, посредством которого обследуют эпидуральное пространство и делают 3-D снимки тканей, расположенных в спинномозговой области:
- твердой оболочки спинного мозга;
- желтой связки;
- передней продольной связки;
- сосудов и нервов спины в отдельно взятом сегменте;
- жировой ткани.
С помощью эпидуроскопии выявляются спайки, секвестры, и отслеживается развитие фибротических, воспалительных и стенозирующих процессов. Ее достоинством является безопасный доступ, возможность точного размещения электродов и катетеров, удобство обхода анатомических препятствий, филигранное удаление рубцовой ткани и облегчение протезирования.
Эпидуроскопическим методом размещают системы катетеров, необходимых для лечения онкологических болезней и введения лекарств, включая наркотические анальгетики. Его назначают при сильных фантомных болях, периферических полинейропатиях, арахноидите.
Эпидуроскопия проводится в случае болей, имеющих неустановленную причину, и постоперационных болей. В ходе процедуры может производиться забор биоматериала для гистологии.
Осложнения
Оперативные вмешательства на позвоночнике могут иметь два типа осложнений – специфические и неспецифические. В первую группу специфических осложнений входят:
- повреждения спинного мозга или его оболочек;
- образование спаек и рубцов, которые давят на спинной мозг;
- нарушение работы органов малого таза;
- расстройство чувствительности ниже места компрессии нерва, которое выражается в онемении поясничной и/или паховой области, одной или обеих ног;
- попадание инфекции в спинной мозг, эпидуральное пространство;
- перелом позвонка.
Неспецифические осложнения включают анестезиологические проблемы, кровоизлияния, инфекции и тромбофлебит.
Читайте также:


