Повышение тонуса симпатического отдела нервной системы что это
Отличительной особенностью автономной нервной системы в сравнении со скелетной (соматической) нервной системой является факт, что для полной активации вегетативных эффекторов требуется лишь небольшая частота стимуляции. В целом достаточно одного нервного импульса в секунду, чтобы поддержать нормальный симпатический или парасимпатический эффект, а полная активация происходит, когда нервные волокна разряжаются с частотой 10-20 имп/сек. Для сравнения: полная активация соматической нервной системы осуществляется при частоте 50-500 имп/сек или более.
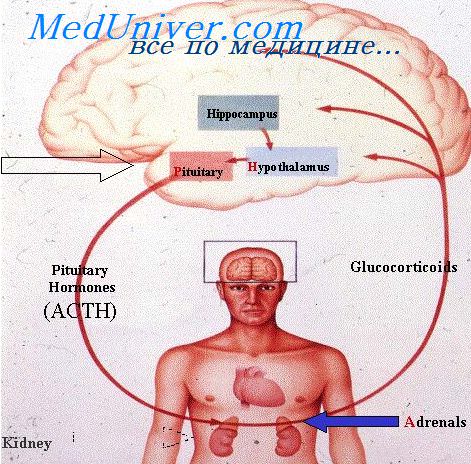
В норме симпатическая и парасимпатическая системы постоянно активны, и их базальные уровни активности известны как симпатический тонус и парасимпатический тонус, соответственно.
Значение тонуса состоит в том, что он позволяет одиночной нервной системе как увеличивать, так и снижать активность стимулируемого органа. Например, симпатический тонус в норме держит почти все системные артериолы суженными примерно наполовину от их максимального диаметра. При увеличении степени симпатической стимуляции выше нормы эти сосуды могут сужаться еще больше; наоборот, при снижении стимуляции ниже нормы артериолы могут расширяться. При отсутствии постоянного фонового тонуса симпатическая стимуляции вела бы лишь к сужению сосудов и никогда — к их расширению.
Другим интересным примером тонуса является фоновый парасимпатический тонус в желудочно-кишечном тракте. Хирургическое удаление парасимпатического снабжения большей части кишечника путем перерезки блуждающих нервов может вызвать тяжелую и длительную атонию желудка и кишечника. Вследствие этого блокируется значительная часть нормального продвижения содержимого вперед с последующим развитием серьезного запора. Этот пример демонстрирует большое значение наличия нормального парасимпатического тонуса пищеварительного тракта для его функции. Тонус может снижаться, что тормозит моторику желудочно-кишечного тракта, или повышаться, способствуя увеличению активности пищеварительного тракта.
Тонус, связанный с базальной секрецией адреналина и норадреналина мозговым веществом надпочечников. В покое мозговое вещество надпочечников в норме секретирует примерно 0,2 мкг/кг/мин адреналина и примерно 0,05 мкг/кг/мин норадреналина. Эти количества значительны, поскольку их достаточно, чтобы поддерживать почти нормальный уровень кровяного давления, даже если все прямые симпатические пути к сердечно-сосудистой системе удаляют. Следовательно, многое из общего тонуса симпатической нервной системы является результатом базальной секреции адреналина или норадреналина в дополнение к тонусу, возникающему в результате прямой симпатической стимуляции.
Результат потери симпатического и парасимпатического тонуса после денервации. Сразу после перерезки симпатических и парасимпатических нервов иннервируемый ими орган лишается тонического влияния этих нервов. Например, перерезка симпатических нервов через 5-30 сек ведет к практически максимальному их расширению. Однако в течение нескольких минут, часов, дней или недель возрастает собственный тонус гладких мышц сосудов, т.е. происходит усиление их сокращения, связанное не с симпатической стимуляцией, а с химическими адаптациями в самих гладкомышечных волокнах. Этот собственный тонус в итоге восстанавливает почти нормальное суженное состояние сосудов.
Практически то же происходит в большинстве других органов в случае потери симпатического или парасимпатического тонуса. Это значит, что вскоре развивается внутренняя компенсация, возвращающая функцию органа практически к норме. Однако в парасимпатической системе для компенсации иногда требуется много месяцев. Например, потеря парасимпатического тонуса по отношению к сердцу после перерезки сердечных ветвей блуждающих нервов увеличивает частоту сокращений сердца у собаки до 160 уд/мин, и это повышение частоты будет отмечаться еще в течение 6 мес.
Симпатическая активация усиливает высвобождение норадреналина из нервных окончаний в сердце и секрецию адреналина надпочечниками. Как правило, концентрация катехоламинов в плазме прямо пропорциональна степени левожелудочковой дисфункщш. Первоначально повышение симпатического тонуса нормализует сердечный выброс за счет увеличения ЧСС и сократимости, в дальнейшем прогрессирующее ухудшение функции желудочка приводит к компенсаторной вазоконст-рикции, позволяющей поддержать артериальное давление. Обусловленное вазоконстрикцией увеличение постнагрузки снижает сердечный выброс и усугубляет недостаточность желудочка.
Постоянная симпатическая активация при сердечной недостаточности в конце концов уменьшает чувствительность адренорецепторов к кате-холаминам, число этих рецепторов и запасы катехоламинов в сердце. Вместе с тем сердце при недостаточности становится все более зависимым от циркулирующих в крови катехоламинов. Резкое прекращение симпатической импульсации или снижение концентрации катехоламинов в крови (например, при индукции анестезии) может вызвать развитие острой сердечной декомпенсации. Снижение плотности м-холинорецепторов уменьшает эффекты парасимпатической иннервации на сердце.
Симпатическая стимуляция приводит к перераспределению кровотока от кожи, почек, кишечника и скелетных мышц к сердцу и мозгу. Уменьшение перфузии почек наряду со стимуляцией P1-адренорецепторов юкстагломерулярного аппарата активирует систему "ренин-ангиотензин-альдостерон" (гл. 28), что вызывает задержку натрия и возникновение интерстициального отека. Более того, вазоконстрикция, обусловленная увеличением концентрации ангиотензина II, увеличивает постнагрузку на левый желудочек и еще больше ухудшает систолическую функцию. Последний феномен объясняет причину эффективности при сердечной недостаточности ингибиторов ангиотензинпревращающего фермента.
При тяжелой сердечной недостаточности концентрация АДГ в крови часто превышает норму вдвое, что приводит к увеличению постнагрузки на левый желудочек, а также нарушает клиренс свободной воды. Как следствие — возникает гипо-натриемия (гл. 28).
Предсердный натрийуретический пептиднаходится преимущественно в ткани предсердия. Этот гормон высвобождается в ответ на растяжение предсердий, что рассматривается как благоприятный эффект при сердечной недостаточности. Данный пептид является мощным вазодилатато-ром, противодействующим эффектам ангиотензина, альдостерона и АДГ.
Гипертрофия желудочков
Будет ли сопровождаться гипертрофия желудочка дилатацией, зависит от типа перегрузки. При перегрузке объемом или давлением первоначальная реакция желудочка состоит в увеличении длины сар-комеров с целью обеспечения оптимального перекрытия нитей актина и миозина. Со временем в ответ на перегрузку масса миокарда желудочка начинает расти.
Перегрузка объемом характеризуется увеличением напряжения в стенке желудочка во время
диастолы. Возрастание массы миокарда желудочка оказывается достаточным для компенсации увеличения его диаметра: отношение радиуса желудочка к толщине стенки остается постоянным. Репликация саркомеров происходит последовательно, и это приводит к эксцентрической гипертрофии. Фракция выброса желудочка остается сниженной, но повышение конечно-диастолического объема позволяет в покое поддерживать нормальный ударный объем (и сердечный выброс).
Перегрузка давлением характеризуется увеличением напряжения в стенке желудочка во время систолы. В этом случае репликация саркомеров происходит параллельно, следствием чего является концентрическая гипертрофия. При этом отношение толщины стенки миокарда к радиусу желудочка увеличивается и, согласно закону Лапласа (с. 17), систолическое напряжение в стенке желудочка нормализуется. Гипертрофия желудочка, особенно если она вызвана перегрузкой давлением, как правило приводит к прогрессирующей диасто-лической дисфункции.
Случай из практики: укорочение интервала PQ
Мужчине, 38 лет, в связи с недавно начавшимися головными болями планируется эндоскопическое вмешательство на придаточных пазухах носа. При опросе выяснилось, что во время одного из приступов головной боли у него был обморок. Предоперационная ЭКГ не выявила отклонений, за исключением укорочения интервала PQ до 0,116 с при нормальной морфологии зубца P.
Какова клиническая значимость укорочения интервала PR?
Интервал PQ измеряется от начала зубца P до начала желудочкового комплекса QRS (зубца Q или R). В норме интервал PQ соответствует периоду от начала деполяризации предсердий до начала деполяризации желудочков, т. е. отражает распространение возбуждения по предсердиям, АВ-узлу, пучку Гиса и волокнам Пуркинье. Длительность интервала PQ зависит от ЧСС и в норме варьируется от 0,12 до 0,2 с. Патологическое укорочение интервала PQ может наблюдаться либо при ниж-непредсердных или АВ-узловых ритмах, либо при преждевременном возбуждении желудочков. Эти состояния можно дифференцировать по морфологии зубца P: при нижнепредсердном ритме деполяризация предсердий происходит ретроградно, так что зубец P в отведениях II, III и aVF становится
отрицательным; в случае преждевременного возбуждения желудочков зубцы P имеют нормальную форму при синусовом ритме. При АВ-узловом ритме зубец P может сливаться с комплексом QRS или следовать за ним.
Что такое преждевременное возбуждение желудочков?
Преждевременное возбуждение желудочков вызвано наличием аномального дополнительного пути проведения электрического импульса от предсердий к желудочкам. Иногда таких путей несколько. Наиболее распространенная форма предварительного возбуждения обусловлена присутствием дополнительного пути (пучка Кента),который связывает одно из предсердий с одним из желудочков. В этом случае электрические импульсы могут обходить АВ-узел (отсюда термин — обходной тракт). Способность проводить импульсы по дополнительному пути изменчива, она может иметь перемежающийся характер или зависеть от ЧСС. Проведение импульса по дополнительному пути возможно: в обоих направлениях, только ретроградно (от желудочка к предсердию) или, реже, только антероградно (от предсердия к желудочку). Преждевременное возбуждение желудочка, сопряженное с тахиаритмией, часто называют синдромом Вольфа-Паркинсона-Уайта(или синдромом WPW — по начальным буквам фамилий описавших его исследователей).
Почему при преждевременном возбуждении желудочков интервал PR укорочен?
При преждевременном возбуждении желудочков сердечные импульсы, генерируемые синусовым узлом, проводятся одновременно по нормальным (через АВ-узел) и аномальным (через обходной тракт) путям. Проведение по аномальному пути происходит намного быстрее, чем через АВ-узел, поэтому импульсы быстрее достигают области желудочка, где заканчивается обходной тракт, и деполяризуют ее. Ранняя деполяризация желудочка проявляется укорочением интервала PQ и деформацией начальной части комплекса QRS (дельта волна). Распространение импульса, проведенного по обходному тракту, в остальную часть желудочка задерживается, поскольку в дальнейшем он распространяется по обычной мышце желудочка, а не по гораздо более быстрым волокнам Пуркинье. Поэтому импульс, проведенный через АВ-узел, "перегоняет" импульс, проведенный по дополнительному пути, и деполяризует оставшуюся часть желудочка. В результате возникает немно-
го расширенный сливной комплекс QRS, обусловленный взаимным наложением нормальной и патологической деполяризации желудочков.
Продолжительность интервала PQ при преждевременном возбуждении желудочков зависит от соотношения времени проведения через АВ-узел и через дополнительный путь. Если проведение через АВ-узел относительно быстрое, то преждевременное возбуждение желудочка (и, соответственно, дельта-волна) выражено слабее и длительность комплекса QRS близка к норме. Если проведение через АВ-узел относительно медленное, то преждевременное возбуждение желудочков выражено сильнее, и значительная часть желудочка будет деполяризована импульсом, проведенным по аномальному пути. При полной блокаде пути через АВ-узел весь желудочек деполяризуется по дополнительному пути. Это проявляется очень сильным укорочением интервала PQ, выраженной дельта-волной и широким деформированным комплексом QRS. Другие факторы, способные влиять на степень преждевременного возбуждения, включают: время проведения импульса между предсердиями, расстояние от синусового узла до предсерд-ного конца дополнительного пути, а также тонус вегетативной нервной системы. При левом латеральном обходном тракте (такое расположение встречается чаще всего) PQ-интервал нередко нормален или лишь незначительно укорочен. Преждевременное возбуждение желудочков сильнее проявляется при тахикардии, поскольку с увеличением ЧСС проведение через АВ-узел замедляется. Высокая распространенность вторичных изменений сегмента ST и зубца T объясняется патологической реполяризацией желудочков.
Какова клиническая значимость преждевременного возбуждения желудочков?
Преждевременное возбуждение желудочков отмечается приблизительно у 0,3 % населения. У 20-50 % из них развиваются пароксизмальные тахи-аритмии. Хотя в большинстве случаев иной патологии сердца нет, преждевременное возбуждение желудочков может сочетаться с аномалией Эбштейна, пролапсом митрального клапана и кар-диомиопатиями. В зависимости от проводящих свойств, наличие дополнительного пути влечет за собой повышенный риск возникновения тахи-аритмий и даже внезапной смерти. Тахиаритмии включают реципрокную АВ-тахикардию, мерцательную аритмию и, реже, трепетание предсердий. Предсердная экстрасистола, распространяясь по дополнительному пути проведения в критичес-
кий момент и деполяризуя желудочек в уязвимый период, может спровоцировать фибрилляцию желудочков. При мерцательной аритмии очень быстрое проведение импульсов в желудочки по дополнительному пути способно стать причиной ишемии, гипоперфузии и гипоксии миокарда и в конце концов спровоцировать возникновение фиб-рилляции желудочков.
Распознавание преждевременного возбуждения желудочков важно еще и потому, что присущая этому состоянию морфология комплекса QRS иногда напоминает ЭКГ-картину блокады ножки пучка Гиса, гипертрофии правого желудочка, ишемии и инфаркта миокарда, желудочковой тахикардии (на фоне мерцательной аритмии).
В чем состоит клиническая значимость обморока в анамнезе этого больного?
Перед операцией пациента необходимо проконсультировать у кардиолога, который определит потребность в проведении электрофизиологического обследования и периоперационной антиаритмической терапии. Электрофизиологическое исследование позволяет идентифицировать локализацию дополнительных путей проведения, достоверно предсказать риск возникновения опасных для жизни аритмий (с помощью программируемой электрокардиостимуляции), определить эффективность антиаритмической терапии, а также выявить необходимость чрескожной катетерной или хирургической деструкции дополнительного пути. Обморок в анамнезе — опасный симптом, указывающий на возможность очень быстрого проведения импульсов по дополнительному пути, что ведет к системной гипоперфузии и служит фактором риска внезапной смерти.
В ходе предоперационной подготовки у больного с преждевременным возбуждением желудочков необходимо установить потребность в электрофизиологическом обследовании и периоперационной антиаритмической терапии; в них не нуждаются пациенты с редкими бессимптомными эпизодами тахиаритмии. При рецидивирующих тахиаритми-ях, а также при аритмиях, сопровождающихся выраженными клиническими проявлениями, требуются антиаритмическое лечение и тщательное обследование больного.
Как возникают тахиаритмии?
Тахиаритмии развиваются или из-за формирования патологического сердечного импульса, или вследствие аномального распространения импульса (обратный вход волны возбуждения, риентри). Ано-
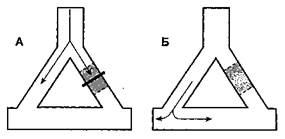
мальные импульсы возникают при усилении автоматизма, аномальном автоматизме и триггерной активности. В норме способностью к спонтанной диа-столической деполяризации обладают только клетки синусового узла, специализированных проводящих путей предсердий, АВ-соединения, пучка Гиса и волокон Пуркинье. Поскольку максимальная скорость диастолической деполяризации (фаза 4) присуща клеткам синусового узла, другие центры автоматизма подавляются. При усиленном или патологическом автоматизме функция водителя ритма может перейти от синусового узла к другим областям, и это влечет за собой риск возникновения тахиаритмий. Триггерная активность — это результат ранней следовой деполяризации (фаза 2 или 3) или отсроченной следовой деполяризации (после фазы 3). Она состоит в низкоамплитудной деполяризации, которая может возникать при некоторых состояниях после потенциалов действия в предсердиях, желудочках, пучке Гиса и волокнах Пуркинье. Если при следовой деполяризации достигается пороговый потенциал, то возникает экстрасистола или рецидивирующая устойчивая тахиаритмия. К факторам, которые способствуют формированию аномального импульса, относят повышенную концентрацию катехоламинов, электролитные расстройства, ишемию и гипоксию миокарда, растяжение камер сердца и токсическое действие лекарственных препаратов (особенно дигоксина). Наиболее распространенный механизм развития тахиаритмий — обратный вход волны возбуждения (риентри). Для возникновения и поддержания патологической циркуляции волны возбуждения по механизму риентри необходимы четыре условия (рис. 19-14): две области в миокарде, различающиеся по проводимости или рефрактерности, которые способны образовать замкнутую электрическую цепь; однонаправленная блокада какого-либо из путей проведения (рис. 19-14А-Б); медленное проведение или достаточная длина контура, так что проведение импульса по ранее блокированному пути успело восстановиться (рис. 19-14В); распространение возбуждения по ранее блокированному пути, замыкающее петлю циркуляции (рис. 19-14Г). Аритмия по механизму риентри обычно запускается экстрасистолой.
Каков механизм реципрокной тахикардии у больных с синдромом Вольфа-Паркинсона-Уайта?
Если обходной тракт рефрактерен при антеро-градном проведении сердечного импульса (например, во время предсердной экстрасистолы, попавшей в критический период) и импульс про-
водится через АВ-узел, то этот же импульс может быть проведен ретроградно из желудочка назад в предсердие по обходному тракту. Ретроградный импульс способен затем деполяризовать предсердие и через АВ-узел распространиться на желудочки, замкнув таким образом контур. Импульс перемещается между предсердиями и желудочками: в одном направлении он проходит через АВ-узел, в другом — через дополнительный путь. В этой связи применяют термин скрытое проведение, так как вследствие отсутствия преждевременного возбуждения желудочков данная форма аритмии характеризуется нормальным комплексом QRS без дельта-волны.
Реже при реципрокной тахиаритмий возникает антероградное проведение по дополнительному пути и ретроградное проведение через АВ-узел. В этом случае имеется дельта-волна, а комплекс QRS деформирован, поэтому аритмию по ошибке иногда принимают за желудочковую тахикардию.
Каковы особенности мерцательной аритмии при синдроме Вольфа-Паркинсона-Уайта?
 |
| Рис. 19-14.Механизм возникновения реципрокной аритмии (т. е. механизм риентри) |
При данном синдроме мерцательная аритмия может возникать в тех случаях, когда сердечный импульс быстро проводится ретроградно в предсердия и достигает их по завершении рефрактер-ного периода. Как только мерцательная аритмия становится устойчивой, возбуждения проводятся в желудочек чаще всего исключительно через до-
полнительный путь. В отличие от АВ-узла, дополнительный путь способен проводить импульсы с очень высокой скоростью, поэтому ЧСС нередко достигает 180-300/мин. Большинство комплексов QRS деформировано, но время от времени импульс проводится к желудочкам через АВ-узел, что отражается периодическим появлением нормальных комплексов QRS. Реже при мерцательной аритмии импульсы к желудочкам проводятся в основном через АВ-узел (комплексы QRS в большинстве нормальны) или как через дополнительный путь, так и через АВ-узел (нормальные, сливные и деформированные комплексы QRS).
ОПИСАНИЕ
Ваготония (устар.; vagotonia; ваго- + греч. tonos напряжение; син. парасимпатикотония) — преобладание тонуса парасимпатической части вегетативной нервной системы над тонусом ее симпатической части. Проявляется брадикардией, снижением АД, гипогликемией(, патологическое состояние, характеризующееся снижением концентрации глюкозы в крови ниже 3,5 ммоль/л [2] , периферической крови ниже нормы, вследствие чего возникает гипогликемический синдром. ),гипергидрозом(повышенное потоотделение).
ПРИЧИНЫ
Наиболее частыми причинами развития ваготонии являются
- неврозы,
- негрубые органические поражения головного мозга,
- стволовые и гипоталамические расстройства.
СИМПТОМЫ
- холодная и влажная кожа,
- потливость,
- гиперсаливация, Гиперсаливация (другое название - птиализм) – повышенное выделение слюнного секрета вследствие усиленной активности слюнных желез.
- брадикардия,(Брадикардия- это нарушение ритма сердца (аритмия) в сторону снижения частоты сокращения. В норме частота сокращений у взрослых людей составляет от 60-80 (в покое) и до 140 (при физических нагрузках) раз в минуту. Пульс ниже 60 раз в минуту считается редким и такое нарушение ритма сердца называют брадикардией.)
- тенденция к ортостатической гипотензии, это длительное состояние, характеризующееся пониженным артериальным давлением — менее 100/60 мм.рт.ст. вследствие снижения сосудистого тонуса. Ранее использовался термин вегето-сосудистая дистония (ВСД) по гипотоническому типу.
- дыхательная аритмия,
- склонность к обморокам.
Больные медлительны, флегматичны, нерешительны, склонны к депрессии, маловыносливы.
Ваготония проявляется нарушениями работы дыхательной системы, периодическими ощущениями нехватки воздуха и плохой переносимости низких температур. Могут наблюдаться расстройства пищеварительной системы – диарея или запоры, боли в области живота, различные аллергические реакции, отёки под глазами. Все эти симптомы могут проявляться как периодически, так и постоянно. Нередки ночные боли – в ногах, животе.
Ваготония нередко сопровождается различными сердечно-сосудистыми расстройствами. Прежде всего – это боли в области сердца, сниженное артериальное давление или резкие периодические снижения давления. Сердце при этом имеет сниженный тонус, количество ударов в минуту может снижаться до 40-50 вместо нормальных для ребёнка 65-70, а вот физические размеры сердечной мышцы могут быть увеличены. К тому же может фиксироваться периодически брадиаритмия – сбои в сердечном ритме.
ЛЕЧЕНИЕ
Медикаментозная терапия назначается в комплексе с немедикаментозными средствами или при неэффективности последних.
Лечение необходимо начинать с препаратов растительного происхождения, обладающих наименьшим побочным действием. Учитывая длительность лечения, не следует назначать одновременно несколько лекарственных средств, целесообразна смена одного препарата другим.
Симпатотония( завышенный симпатический тонус) Людям с симпатикотонией присущи темпераментность, горячность, летучесть настроения, завышенная аффектация к боли, невротические состояния. Объективно определяются более частые биение и дыхание, поднятие артериального давления, бледнота кожных покровов, ознобоподобный гиперкинез( невольные движения в различных группах мускул).
Нормотония ?
46.Основные функциональные пробы, направленные на диагностику превалирования влияний симпатического и парасимпатического отдела
Симпатикотония
(sympathicotonia; Симпатико- + греч. tonos напряжение)
преобладание тонуса симпатической части вегетативной нервной системы над тонусом ее парасимпатической части.Симпатикотония – относительное преобладание тонуса симпатического отдела вегетативной нервной системы над парасимпатическим, например, при меланхолической депрессии, проявляющееся такими симптомами, как мидриаз, тахикардия, тенденция к артериальной гипертензии, сухость слизистых оболочек, бледность кожных покровов, склонность к запорам, снижение секреции слёз и др.). В психопатологии симптомами симпатикотонии чаще всего сопровождается или проявляется тоскливая, меланхолическая и, возможно, скрытая депрессия.
49. Основные различия в механизме обработки информации правым и левым полушариями головного мозга человека
Головной мозг состоит из двух полушарий левого и правого. Кора одного полушария, не связана с корой другого. Между полушариями происходит обмен информации через мозолистое тело. Если проводить аналогию с компьютером, то левое полушарие головного мозга функционирует как последовательный процессор. Информация обрабатывается левым полушарием поэтапно. Правое же полушарие работает как параллельный процессор, оно может обрабатывать много разнообразной информации одновременно. Левое полушарие отвечает за логику и анализ. Именно оно анализирует все факты, систематизирует их. Правое же полушарие мыслит образами, в его власти находится интуиция, фантазии и мечты.
По всем законам общей симметрии тела человека левое и правое полушария представляют собой практически точное зеркальное отображение другого. За контроль и управление основными движениями тела человека и его сенсорными функциями отвечают оба полушария, причем правое полушарие контролирует правую сторону человеческого тела, а левое - левую.
Существует несколько типов функциональной организации двух полушарий мозга:
доминирование левого полушария — словесно-логический характер познавательных процессов, склонность к абстрагированию и обобщению (левополушарные люди);
доминирование правого полушария — конкретно-образное мышление, развитое воображение (правополушарные люди);
отсутствие ярко выраженного доминирования одного из полушарий (равнополушарные люди).
К односторонне представленным правополушарным и левополушарным типам реагирования принадлежат чуть меньше половины людей.
| Сферы специализации левого и правого полушарий головного мозга |
| Левое полушарие | Правое полушарие |
| Обработка вербальной информации: Левое полушарие мозга отвечает за ваши языковые способности. Это полушарие контролирует речь, а также спо собности к чтению и письму. Оно также запоминает факты, имена, даты и их написание. | Обработка невербальной информации: Правое полушарие специализируется на обработке информации, которая выражается не в словах, а в символах и образах. |
| Аналитическое мышление: Левое полушарие отвечает за логику и анализ. Именно оно анализирует все факты. Числа и математические символы также распознаются левым полушарием. | Воображение: Правое полушарие дает нам возможность мечтать и фантазировать. С помощью правого полушария мы можем сочинять различные истории. Правое полушарие отвечает также за способности к музыке и изобразительному искусству. |
| Последовательная обработка информации: Информация обрабатывается левым полушарием последовательно по этапам. | Параллельная обработка информации: Правое полушарие может одновременно обрабатывать много разнообразной информации. Оно способно рассматривать проблему в целом, не применяя анализа. |
| Мышление организуют любой знаковый материал таким образом, что создается строго упорядоченный и однозначно понимаемый контекст, необходимый для успешного общения между людьми. Это могут быть не только слова, но и другие символы, знаки и даже образы. | мышление это одномоментное схватывание большого числа противоречивых с точки зрения формальной логики связей и формирование за счет этого целостного и многозначного контекста. Преимущество такой стратегии мышления проявляется в тех случаях, когда информация сложна, внутренне противоречива и не может быть сведена к однозначному контексту. |
| Речь малоэмоциональна, так как идет смысловая сторона речи, им легче писать, чем диктовать, они много и охотно пишут, легко запоминают длинные тексты, речь их грамматически правильна. | Речь эмоциональна, экспрессивна, богата интонациями, жестикуляцией. В ней нет особой выстроенности, возможны запинки, сбивчивость, лишние слова и звуки. Им легче диктовать текст, чем писать |
50. Проявления функциональной асимметрии мозга.
Анализируя соотношение лишь трех видов асимметрий (рука — глаз — ухо), А.П. Чуприков и его сотрудники выделили в нормальной популяции 8 вариантов функциональных асимметрий мозга. При учете других видов моторных и сенсорных асимметрий их число должно быть во много раз больше.
Таким образом, существует множество вариантов нормальной функциональной асимметрии больших полушарий при оценке даже только элементарных моторных и сенсорных процессов. Еще большее разнообразие вариантов асимметрии будет выявлено, если будут учтены особенности всех высших психических функций. Представление о правшах (с ведущей правой рукой) как об однородной группе населения неправомерно. Еще более сложными и однородными являются группы левшей (с ведущей левой рукой) и амбидекстров (с ведущими обеими руками).
Каждая конкретная форма функциональной асимметрии характеризуется определенной степенью, мерой. Учитывая количественные показатели, можно говорить о сильной или слабой (моторной или сенсорной) асимметрии. Для точной характеристики степени выраженности той или иной асимметрии некоторые авторы пользуются такими показателями, как коэффициент асимметрии. Поэтому парциальные характеристики асимметрии должны быть дополнены количественными данными.
Функциональная асимметрия больших полушарий у взрослого человека — продукт действия биосоциальных механизмов. Как показали исследования, проведенные на детях, основы функциональной специализации полушарий являются врожденными, однако по мере развития ребенка происходит усовершенствование и усложнение механизмов межполушарной асимметрии и межполушарного взаимодействия. Этот факт отмечается и по показателям биоэлектрической активности мозга, и по экспериментально-психологическим показателям, в частности, с помощью методики дихотического прослушивания. Раньше других проявляется асимметрия биоэлектрических показателей в моторных и сенсорных областях коры, позже — в ассоциативных (префронтальных и заднетеменно-височных) зонах коры головного мозга. Имеются данные о снижении ЭЭГ-показателей асимметрии в старческом возрасте. Таким образом, существует онтогенетический и вообще возрастной фактор, определяющий характер функциональной асимметрии.Функциональная асимметрия мозга – это сложное свойство мозга, отражающее различие в распределении нервнопсихических функций между его правым и левым полушарием.
Изучение межполушарных различий имеет большое значение для решения проблемы в образовании. По утверждению Джозефа Богена нынешний упор в системе образования на приобретение вербальных навыков и развитие аналитического мышления обуславливает пренебрежение к развитию важных невербальных способностей. А в таких условиях одна половина мозга ''голодает'' и ее потенциальный вклад в развитие личности в целом игнорируется.
По мнению Спрингера и Дейча исследование латеральности должно быть в тех направлениях, которые касаются ловкости и ориентировки в пространстве, оно должно быть непременным фактором при оценке школьной зрелости ребенка при поступлении в школу. Оно важно во всех случаях: воспитательных затруднениях, нарушениях в поведении. Следует тщательно изучить состояние здоровья ребенка, функции органов, моторики – здесь и возникает проблема латеральности – проявления действия и взаимодействия мозговых гемисфер.
Исследования асимметрии мозга вызвали интерес к общей проблеме неравнозначности правой и левой рук и показали различие между лево - и праворукими в отношении организации мозга, что позволяет задать ряд вопросов: каково значение этих различий, если таковые имеются, для интеллекта, творческих способностей?
Какие факторы в первую очередь обуславливают леворукость (гены, жизненный опыт, небольшие повреждения мозга)?
Проблема функциональной асимметрии больших полушарий головного мозга является очень сложной т.к. различия в работе левой и правой гемисферы маскируются избыточностью мозговой деятельности обеспечивающей дублирование и повышающей ее надежность.
Читайте также:


