Прямокишечный сосудисто нервный пучок
Область промежности (regio perinealis) ограничена лонными и седалищными костями — спереди, крестцово-бугровыми связками и нижними краями больших ягодичных мышц — сзади. От области бедра промежность отделяется бедренно-промежностной складкой. Поперечной, несколько выпуклой кпереди линией, соединяющей оба седалищных бугра (linea biischiadica), область промежности условно делится на' передний (мочеполовой) и задний (заднепроходный) отделы.
Поверхностная поперечная мышца промежности (m. transversus perinei superficialis) — парная, непостоянная, слабо выраженная.
Кровоснабжение промежности осуществляется наружными и внутренними срамными сосудами (a. et v. pudenda interna et externa).
Лимфоотток от промежности происходит в поверхностные паховые лимфатические узлы (nodi Iymphatici inguinales superficiales).
Иннервация промежности — за счет ветвей крестцового сплетения (plexus sacralis), поясничного сплетения (plexus lumbalis) и срамного нерва (n. pudendus).
Седалищно-прямокишечные ямки (fossae ischiorectales) представляют собой треугольной формы пространства, расположенные с боков от промежностнои части прямой кишки и ограниченные сверху и снутри диафрагмой таза, т. е. нижней поверхностью мышцы, поднимающей задний проход, снаружи — седалищными костями и внутренними запирательными мышцами, снизу — поверхностной фасцией промежности, подкожной клетчаткой и кожей промежности. Позади промежностного отдела прямой кишки обе ямки широко сообщаются между собой, спереди они достигают мочеполовой диафрагмы таза. В клетчатке седалищно-прямокишечных ямок проходит главный сосудисто-нервный пучок промежности (vasa pudenda interna et nervus pudendus), соединяющий это пространство через большое и малое седалищные отверстия с клетчаткой второго этажа полости малого таза.
Прямая кишка (rectum) является конечным отделом кишечника. Условной границей ее с сигмовидной кишкой считают уровень II—III крестцового позвонка. Начиная с этого уровня, кишка постепенно теряет брыжейку, продольная (наружная) мускулатура равномерно распределяется по всей окружности кишки (без образования teniae); просвет кишки становится шире, изменяется направление кровеносных сосудов: ветви верхней прямокишечной артерия идут преимущественно не в поперечном направлении, как на всем протяжении кишечника, а в продольном.
Кпереди от покрытой брюшиной части прямой кишки располагаются тело и надвлагалищная часть шейки матки, а также задний свод влагалища, отделенные от rectum задним дугласовым пространством (последнее обычно заполнено кишечными петлями). Эти органы можно пальпировать через переднюю стенку прямой кишки. Через нее же можно вскрывать и гнойники заднего дугласова пространства. От влагалищной части шейки матки прямая кишка отделена задним сводом влагалища. В подбрюшником отделе полости малого таза спереди к прямой кишке прилежит задняя стенка влагалища, отделенная от последней брюшинно-промежностным апоневрозом.
Анатомическая близость передней стенки прямой кишки к влагалищу на значительном протяжении является одной из причин нередкого повреждения rectum, чаще всего при выполнении влагалишных операций, а акже при использовании трансвагинальных доступов. Повреждения вышележащих отделов толстой кишки при гинекологических операциях происходят, как правило, при использовании трансабдоминальных доступов к органам малого таза.
Сзади прямая кишка прилежит к крестцу и копчику и отделена от них позадипрямокишеч-ной клетчаткой.
Сбоку от rectum располагаются мышцы тазового дна, отделенные от прямой кишки клетчаткой второго (подбрюшянного) этажа таза. В этой клетчатке под брюшиной проходят мочеточники: сначала они располагаются в области околопрямокишечных ямок (fossae pararectales), затем ложатся на верхнюю поверхность мышц, поднимающих задний проход, направляясь далее кпереди и кнутри.
Слизистая оболочка прямой кишки образует складки, различно выраженные в зависимости от наполнения прямой кишки.
Мышечная оболочка прямой кишки состоит из наружного продольного и внутреннего циркулярного гладкомышечных слоев. При пальцевом исследовании прямой кишки обычно удается пальпировать утолщенный циркулярный мышечный слой в области проксимальной части анального канала на протяжении около 2,5 см; он является анатомическим субстратом внутреннего сфинктера заднего прохода (m. sphincter ani internus), располагающегося на расстоянии около 3—4 см от заднепроходного отверстия, Толшина )того сфинктера около 0,5 см, а вы сота 4—6 см. Несколько книзу и кнаружи от него располагается образованный поперечнополосатыми мышечными волокнами наружный сфинктер заднего прохода (m. sphincter ani externus), в котором различают три части: подкожную (pars subcutanea), расположенную несколько глубже подкожной поверхностную (pars superficialis) и глубокую (pars profunda). Наружный сфинктер имеет толщину 0,7—2 см и высоту 3—-4 см.
Следует подчеркнуть, что с волокнами поперечнополосатой мускулатуры (m. levator ani) переплетаются не только мышечные волокна наружного сфинктера, но и гладкие мышечные волокна продольного слоя стенки прямой кишки как спереди, так и сзади. При этом оказывается, что поперечнополосатая мускулатура диафрагмы таза так интимно переплетена с гладкой мускулатурой прямой кишки, что их. не удается разделить ни тупым путем, ни препаровкой. Мышечные пучки, отходящие от продольного слоя мышечной оболочки прямой кишки, располагаются по верхней поверхности m. levator ani; сзади эти пучки идут к верхушке копчика и образуют парную прямокишечно-копчиковую мышцу.
Различают тазовый и промежностный отделы прямой кишки. 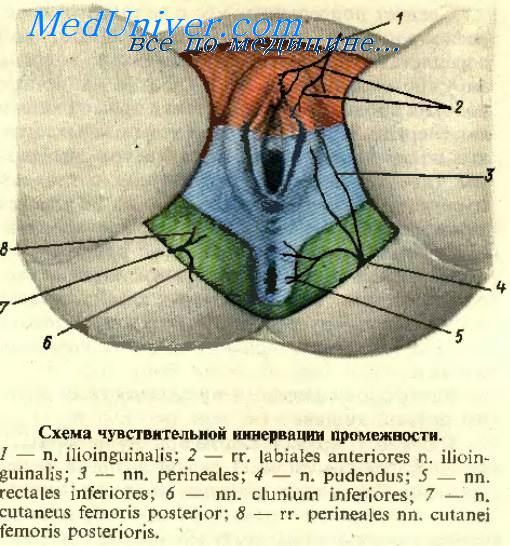
С боков от прямой кишки брюшина образует прямокишечно-маточные складки (plicae rectouterinae), благодаря которым снаружи, между ними и боковыми стенками таза, образуются околопрямокишечные ямки (fossae pararectales); в этих ямках обычно находятся петли кишок, а в подбрюшинной клетчатке ямок — мочеточники и ветви внутренних подвздошных сосудов.
Промежностный отдел прямой кишки находится ниже диафрагмы таза, т. е. в третьем этаже малого таза, и составляет в основном заднепроходный канал (canalis analis), средняя длина которого около 3—4 см.
Кровоснабжение прямой кишки осуществляется одной непарной прямокишечной артерией (a. rectalis superior), являющейся конечной ветвью нижней брыжеечной артерии, и двумя парными: средними прямокишечными артериями, правой и левой (аа. rectales mediae, dextra et sinistra), которые отходят непосредственно от крупных ветвей внутренней подвздошной артерии, и нижними прямокишечными артериями, правой и левой (аа. rectales inferiores, dextra et sinistra); последние отходят от соответствующих внутренних срамных артерий, являющихся, в свою очередь, ветвями внутренних подвздошных артерий,
Вены прямой кишки представляют особый интерес ввиду нередкой патологии (геморрой) и принадлежности их как к системе нижней полой, так и воротной вен. Обильные вены прямой кишки образуют сплетения: подкожное, подсли-зистое и подфасциальное (между продольным мышечным слоем и фасцией прямой кишки).
Лимфоотток от верхнеампулярного и ректосигмоидного отделов прямой кишки осуществляется в узлы, расположенные по ходу верхней прямокишечной (n. 1. rectales superiores) и нижней брыжеечной (п. 1. mesenterici inferiores) артерий.
Весьма богатая иннервация прямой кишки осуществляется за счет описанных выше ветвей нижнего подчревного сплетения, которые достигают прямой кишки, главным образом по ходу кровеносных сосудов.
Промежностный отдел прямой кишки, наружный сфинктер и кожа вокруг анального отверстия иннервируются срамными нервами (nn. pudendi) и в основном отходящими от них нижними прямокишечными нервами (nn. rectales inferiores). В составе последних находятся как двигательные, так и чувствительные волокна.
1 - peritoneum; 2 - vesica urinaria; 3 - m.obturatorius inter-nus; 4 - urethra; 5 - vagina; 6 - fascia obturatoria; 7 - fascia diaphragmatis pelvis superior; 8 - rectum; 9 - a., v. pudenda intema и n. pudendus; 10 - m.levator ani; 11 - corpus adipo-sum fossae ischiorectalis; 12 - fascia diaphragmatis pelvis inferior.

122.
Топография мышц, фасций, сосудов и нервов женской (а) и мужской (б) промежности.
а: 1 - preputium clitoridis; 2 - frenulum clitori-dis; 3 - m. ischiocavemosus; 4 - a.profunda clitoridis; 5 - diaphragma urogenitale; 6 - m.trans-versus perinei superficialis; 7 - m. sphincter ani extemus; 8 - m.levator ani; 9 - m.gluteus maxi-mus; 10 - а. и n. rectales inferiores; 11 - а. и n. permeates; 12 - a. buibi vestibuli (vaginae);
13 - m-bulbospongiosus; 14 - r.labialis posterior и n. labialis posterior.
6: 1 - corpus spongiosum penis; 2 - corpus ca-vemosum penis; 3 - a.perinealis; 4 - n.perineus;
5 - n. pudendus; 6 - a., v. pudenda intema; 7 -lig. sacrotuberale; 8 - m. levator ani; 9 -m. sphincter ani extemus; 10 - anus; 11 -lig.anococcygeum; 12 - fascia diaphragmatis pelvis inferior; 13 - a., v. и n. rectales inferiores;
14 - fascia obturatoria; 15 - canalis pudendalis;
16 - m. gluteus maximus; 17 - tuber ischiadi-cum, 18 - m. transversus perinei superficialis;
19 - centrum tendineum perinei; 20 - m. ischiocavemosus; 21 - m. bulbospongiosus; 22 - funi-culus spennaticus.


extemus, снаружи - tuber ischii, спереди - m. transver-sus perinei superficialis, сзади - нижний край - m. glu-teus maximus. Стенками ямки являются латерально нижние 2 /> m. obturatorius intemus, покрытой прочной париетальной фасцией таза, в расщеплении которой проходит половой сосудисто-нервный пучок (половой канал, canalis pudendalis), сверху и изнутри - диафрагма таза, т.е. нижняя поверхность m.levator ani, покрытая нижней фасцией диафрагмы таза, fascia dia-phragmatis pelvis inferior. Мышца идет наклонно сверху вниз, снаружи и медиально и образует с плоскостью латеральной стенки ямки угол, открытый книзу. По линии стыка фасции располагается сухожильная дуга фасции таза, arcus tendineus f. pelvis (латеральный фаспиальный узел малого таза). В ее образовании принимают участие фасция внутренней запирательной мышцы и верхняя и нижняя фасции диафрагмы таза. Глубина ямки от поверхности кожи до вершины угла у взрослого составляет 5-7,5 см. Постепенно она уменьшается кпереди, где составляет 2,5 см. Под задним краем мочеполовой диафрагмы образуется лонный карман, recessus pubicus, сзади, под краем большой ягодичной мышцы, - ягодичный карман, recessus glutealis. Последний соответствует
нижнему участку глубокого клетчаточного пространства ягодичной области на уровне подгрушевид-ного отверстия. Седалищно-прямокишечная ямка может быть местом образования гнойных скоплений (парапроктит). Через нее в ряде случаев необходимо вскрывать флегмоны подбрюшинных клетчаточных пространств малого таза.
Половой сосудисто-нервный пучок появляется из ягодичной области через малое седалищное отверстие и проходит в расщеплении запирательной фасции (половом канале) на 4-5 см выше нижнего края седалищного бугра (ориентир для блокады полового нерва при обезболивании родов).
Под задней половиной крестцово-бугорной связки, прободая запирательную фасцию, почти во фронтальной плоскости к заднему проходу направляется нижний прямокишечный сосудисто-нервный пучок, а. и v. rectalis inferior, nn. rectales inferiores - ветви полового сосудисто-нервного пучка. Их топографию следует учитывать при операциях по поводу парапрокти-тов и гнойных затеков из подбрюшинного этажа таза. Внутренняя половая артерия и половой нерв дают ветви к коже промежности, мошонке, половому члену (у женщин - к большим половым губам, клитору).

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Промежность закрывает выход из полости таза, являясь его нижней стенкой. В хирургической анатомии считают область, ограниченную спереди нижними ветвями лобковых и ветвями седалищных костей, в нижнелобковых отделах - седалищными буграми и крестцово-бугорными связками, кзади -крестцом и кобчиком, сверху - верхней фасцией тазовой диафрагмы, снизу -кожными покровами. Боковая граница промежности соответствует кожной бедренно-промежностной складке. К области промежности относятся также наружные мужские и женские половые органы.
По своей форме промежность напоминает ромб, сторонами которого являются: спереди — седалищные кости таза, а сзади — нижние края больших ягодичных мышц. Линия, соединяющая седалищные бугры, разделяет промежность на две области: мочеполовую (rеgio urogenitalis) и заднепроходную (region analis). Иногда рассматривают область лобка как отдельную .
По форме эти отделы напоминают треугольники и в хирургической анатомии их так и называют: верхний мочеполовой треугольник и нижний заднепроходной. Мочеполовой треугольник спереди отграничен лобковым углом, образованным нижними ветвями лобковых костей, а снизу - условной линией, соединяющей седалищные бугры. С боков - нижними ветвями лобковых и седалищных костей. В этом треугольнике распологается мочеполовая диафрагма таза (diaphragma urogenitale). Через которую у женщин проходит влагалище и уретра, у мужчин — только уретра.
Границами заднепроходного треугольника являются: спереди условная линия, соединяющая седалищные бугры; сзади копчиковая кость; с боков крестцово бугорные связки. В этом треугольнике, как у мужчин, так и у женщин, распологается диафрагма таза (diaphragma pelvis) и проходит прямая кишка.
Кожа в области промежности более тонкая в центре, особенно вокруг заднепроходного отверстия пигментирована, утолщается по направлению к боковым отделам. Вокруг заднепроходного отверстия имеются радиально расположенные складки кожи, которые формируются за счет сращения мышечных волокон наружного сфинктера заднего прохода с кожей. В подкожной клетчатке, отличающейся неравномерной толщиной, распологается поверхностная фасция, которая чрезвычайно тонкая, но в некоторых местах за счет сращения с подкожной клетчаткой она утолщается. Подобные утолщения отмечаются в области сухожильного центра промежности и на границе области при переходе поверхностных фасций на ягодичную область возле седалищных бугров.
В пределах мочеполовой области поверхностная фасция фиксируется к сухожильному центру и шву промежности. Кпереди фасция истончается и переходит у мужчин на половой член, формируя его поверхностную фасцию, а у женщин дает многочисленные отроги к коже больших половых губ. В заднепроходной области фасция фиксируется к коже заднепроходного отверстия и отдает отроги к наружному сфинктеру. В области седалищно — прямокишечной ямки она теряет пластинчатое строение, но отдает множественные отроги как к коже, так и к жировому телу ямки. Этим объясняется быстрое распространение воспалительного процесса вглубь при подкожных абсцессах промежности.
Подкожное клетчаточное пространство на протяжении имеет различную толщину, но относительно свободно открыто кпереди. В результате этого мочевые инфильтраты и флегмоны локализованы в мочеполовой области, могут легко распространяться на мошонку, половой член, переднюю брюшную стенку. В пределах прямокишечной области оно имеет широкие связи с клетчаткой седалищно-прямокишечной ямки.
Связующим звеном всех листков промежностной фасции является сухожильный центр промежности, от которого помимо фасций берут начало луковично- губчатая мышца m.bulbospongiosus, наружный сфинктер заднего прохода, в который вплетаются волокна поверхностной и глубокой поперечных промежностных мышц. От сухожильного центра промежности в сторону мочеполовой области отходят фасциальные листки: поверхностная фасция промежности, верхняя и нижняя фасции мочеполовой диафрагмы. Первая из них образует влагалище для луковично-губчатой и седалищно-пещеристых мышц и находящихся в их толще луковицы и ножек полового члена (у мркчин), и для луковицы преддверия влагалища (ее венозным сплетением) и ножек клитора (у женщин).
Кнаружи эта фасция фиксируется к нижнему краю седалищных и лобковых костей, кпереди вместе с мышцами она переходит на половой член (клитор) и образует его собственную фасцию. Верхняя фасция мочеполовой диафрагмы покрывает глубокую поперечную мышцу промежности и нарркный сфинктер мочеиспускательного канала (у мужчин) или сфинктер мочеиспускательного канала со сжимателем (у женщин). Нижняя фасция мочеполовой диафрагмы покрывает указанные мышцы со стороны таза. Нижняя и верхние фасции срастаются по переднему и заднему краям глубокой поперечной мышцы промежности.
При этом в результате переднего сращения образуется поперечная связка (lig. transversum perinea) таза. Между этой связкой и дугообразном связкой, распологающейся в нижнем углу симфиза, формируется щель, через которую проходит тыльная вена полового члена (клитора). Через эту щель по паравазальной клетчатке инфекция из околопростатического пространства может проникать в клетчатку наружных половых органов. Кнаружи обе эти фасции срастаются с надкостницей лобковой кости и запирательной фасцией на уровне передней части полового канала (канал Олькокки), из которого в толщу мочеполовой диафрагмы проникают ветви от внутренних половых сосудов и нервов.
В пределах мочеполовой области различают поверхностное и глубокое клетчаточное пространство промежности. Поверхностное — ограничено поверхностной фасцией промежности и нижней фасцией мочеполовой диафрагмы; глубокое - верхней и нижней фасциями мочеполовой диафрагмы. Оба пространства замкнуты.
Седалищно- прямокишечная (ишиоректальная ) ямка
Представляет собой углубление ограниченное снаружи фасцией наружной запирательной мышцы, ветвью седалищной кости седалищных бугров, изнутри — фасцией промежности, которая покрывает мышцу, поднимающую задний проход, снизу — кожными покровами. Вершина этого пространства, которое заполнено жировой клетчаткой находится на расстоянии 5-6 см от кожных покровов у лиц средней упитанности, у лиц повышенной упитанности - значительно выше.
Основание седалищно-прямокишечной ямки, которое обычно служит местом оперативного доступа ограничено сзади — ягодичной мышцей, спереди - поверхностной поперечной мышцей промежности, снаружи — седалищным бугром, изнутри — задним проходом. В клетчаточном пространстве седалищно-прямокишечной ямки распологается прямокишечный сосудисто-нервный пучок, ветви которого осуществляют кровоснабжение и иннервацию наружного сфинктера и дистальной части прямой кишки.
Основные стволы полового нерва и одноименных сосудов находятся в дубликатуре фасции наружной запирательной мышцы - в половом канале. Седалищно- прямокишечная ямка сообщается через малое седалищное отверстие с поверхностным подъягодичным клетчаточным пространством.
Промежность закрывает выход из полости таза, являясь его нижней стенкой. Область промежности имеет форму ромба. Внешними ориентирами являются: впереди-нижний край лобкового симфиза, сзади — верхушка копчика, с боков — седалищные бугры. Промежность отделена от медиальных отделов области бедра промежностно-бедренной складкой. Линией, соединяющей седалищные бугры, промежность условно делится на два неравных треугольника: передний — мочеполовая область, regio urogenitalis, и задний -заднепроходная область, regio analis.
^ Мочеполовая область (треугольник) ограничена спереди angulus subpubicus с lig. arcuatum pubis (у женщин — arcus pubis), сзади — условной линией, соединяющей седалищные бугры, с боков — нижними ветвями лобковых и седалищных костей. В этом треугольнике располагается мочеполовая диафрагма таза, diaphragma urogenitale, через которую у женщин проходят влагалище и уретра, у мужчин — уретра.
^ Границами заднепроходной области (треугольника) являются спереди — условная линия, соединяющая седалищные бугры; сзади — копчиковая кость; с боков — крестцово-бугорные связки. В этом треугольнике располагается диафрагма таза, diaphragma pelvis, через которую проходит прямая кишка, К области промежности относятся также наружные мужские и женские половые органы. У мужчин между корнем мошонки и задним проходом находится шов промежности, raphe perinei. Кожа содержит большое количество сальных и потовых желез и покрыта волосами.
Кровоснабжение.Область промежности питается из a. pudenda interna. Последняя, выйдя в fossa ischiorectalis, отдает 1 — 3 аа. rectales inf., которые идут к мускулатуре и коже anus. У нижнего края diaphragma urogenitale a. pudenda interna делится на две конечные ветви — a. profunda penis и a. dorsalis penis.
^ Отток крови происходит по одноименнойвене во внутреннюю подвздошную вену, отток лимфы — в паховые лимфатические узлы.
^ В иннервациикожи промежности участвуют ветви подвздошно-пахового нерва, n. ilioinguinalis, полового нерва, n. pudendus, и промежностная ветвь заднего кожного нерва бедра, r. perinealis n. Cutanei femoris posterioris. Кровоснабжение этой области осуществляется за счет внутренней половой артерии.
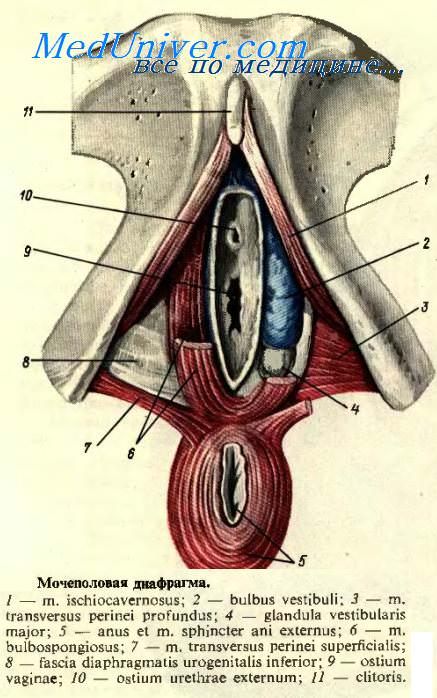
Мочеполовой треугольник. Фасция мочеполового треугольника представляет собой тонкий рыхлый прозрачный листок, который образует футляры для поверхностного слоя мышц, расположенных в виде парных треугольников: медиально располагаются луковично-губчатая мышца, m. bulbospongiosus; латерально — седалищно-пещеристая мышца, m. ischiocavernosus; сзади — поверхностная поперечная мышца промежности, m. transversus perinei superficialis. Под седалищно-пещеристыми мышцами у мужчин находятся ножки мужского полового члена, crura penis, у женщин — crura clitoridis. В центре мужского мочеполового треугольника, под луковично-губчатой мышцей, лежит луковица мужского полового члена, bulbus penis. Под основанием этой луковицы, рядом с ней в толще диафрагмы располагаются луковично-мочеиспускательные железы, gll. bulbourethrales. Под каждой из m. bulbospongiosus у женщин располагается луковица преддверия, bulbus vestibuli, имеющая мощное венозное сплетение. Мышечные пучки m. bulbospongiosusв заднем отделе прикрепляются к сухожильному центру промежности, centrum tendineum perinei.
Под фасцией мочеполового треугольника проходят конечные ветви а. et v. Pudendae internae и n. pudendus (a. dorsalis penis и n. dorsalis penis). Глубже поверхностного слоя мышц лежит нижняя фасция мочеполовой диафрагмы (мембрана промежности), fascia diaphragmatis urogenitalis inferior (membrane perinei), затем
— глубокая поперечная мышца промежности, m. transversus perinei profundus. Мышечные пучки ее располагаются поперечно и охватывают со всех сторон перепончатую часть уретры у мужчин (уретру и влагалище у женщин), образуя кольцо — жом. Верхняя поверхность m. transversus perinei profundus покрыта верхней фасцией мочеполовой диафрагмы, fascia diaphragmatis urogenitalis superior, которая является частью тазовой фасции. Спереди фасции диафрагмы образуют поперечную связку промежности, lig. transversum perinei, которая не доходит до подлобкового угла. Несколько выше располагается lig. arcuatum pubis. В щели между этими связками у мужчин проходит v. dorsalis penis profunda, а у женщин — v. dorsalis clitoridis profunda.
^ Седалищно-прямокишечная ямка, fossa ischiorectalis. Парные, треугольной формы пространства, расположенные по бокам от промежностной части прямой кишки.
Границами седалищно-прямокишечной ямки служат изнутри m. sphincter ani externus, снаружи —tuber ischii, спереди m. transversus perinei superficialis, сзади — нижний край m. Gluteus maximus. Под краем большой ягодичной мышцы, — ягодичный карман, recessus glutealis - соответствует нижнему участку глубокого клетчаточного пространства ягодичной области на уровне подгрушевидного отверстия. Седалищно-прямокишечная ямка может быть местом образования гнойных скоплений (парапроктит). Под задней половиной крестцово-бугорной связки a. et v. rectales inferiores, nn. rectales inferiores — ветви полового сосудисто-нервного пучка. Внутренняя половая артерия и половой нерв дают ветви к коже промежности, мошонке, половому члену (у женщин — к большим половым губам, клитору).
Распространение гнойных затеков из боковых клетчаточных пространств малого таза возможно в забрюшинное клетчаточное пространство (по ходу сосудов и нервов); в ягодичную область (через над- и подгрушевидные отверстия); в позадипрямокишечное и предпузырное клетчаточные пространства; через запирательный канал в область приводящих мышц бедра; по ходу сосудов в висцеральные клетчаточные пространства органов малого таза. Оперативные доступы к боковым клетчаточным пространствам малого таза осуществляются через переднюю брюшную стенку, внебрюшинно через послойный разрез, идущий параллельно латеральному отделу паховой связки.
^ Оперативное лечение парапроктитов. По локализации парапроктиты делятся на подкожные, подслизистые, седалищно-прямокишечные, тазово-прямокишечные. При подкожных парапроктитах разрез производят радиально непосредственно над очагом размягчения. При подслизистом парапроктите лечение состоит в простом вскрытии гнойника со стороны просвета прямой кишки. Рану обрабатывают перекисью водорода и 2 — 4 % раствором перманганата калия с последующим введением в прямую кишку тампона с мазью Вишневского. При седалищно-прямокишечном парапроктите производят дугообразный разрез кожи на высоте инфильтрата. Гнойную полость промывают перекисью водорода или 2 — 4 % раствором перманганата калия.
Грушевидная мышца начинается на тазовой поверхности крестца от fascia pelvina sacri, проходит через for. ischiadicum majus и прикрепляется к trochanter major бедренной кости. Посредством этой мышцы большое седалищное отверстие делится на две отверстия: надгрушевидное и подгрушевидное. Через надгрушевидное отверстие здесь проходят n., a., v. gluteae superiores, через подгрушевидное - n., а., v. gluteae inferiores, n. ischiadicus, a. pudenda interna, n. pudendus.
Все артерии и нервы ягодичной области выходят из полости таза через большое седалищное отверстие, через над- и подгрушевидное отверстия .
Из надгрушевидного отверстия (между нижним краем средней ягодичной мышцы и верхним краем грушевидной) выходит верхний ягодичный сосудисто-нервный пучок. Верхняя ягодичная артерия, a. glutea superior, отходит от заднего ствола внутренней подвздошной артерии в полости малого таза.
После выхода из надгрушевидного отверстия она кровоснабжает грушевидную мышцу, большую, среднюю и малую ягодичные мышцы. Одноименные вены, образуя сплетение, прикрывают верхнюю ягодичную артерию, а верхний ягодичный нерв, п. gluteus superior, располагается книзу и кнаружи по отношению к сосудам и иннервирует перечисленные выше мышцы. Через подгрушевидное отверстие (между нижним краем грушевидной мышцы и верхней близнецовой мышцей) в подъягодичное пространство выходят седалищный нерв, нижний ягодичный и половой сосудисто-нервные пучки.
Наиболее латерально в этом отверстии располагается n. ischiadicus, самый крупный нерв человеческого тела. Седалищный нерв самый заметный, поэтому его можно рассматривать как внутренний ориентир для поиска подгрушевидного отверстия и других сосудисто-нервных пучков. Медиально от седалищного нерва идут задний кожный нерв бедра, п. cutaneus femoris posterior, и артерия, сопровождающая седалищный нерв, a. comitans n. ischiadici, отходящая от нижней ягодичной артерии. Далее седалищный нерв направляется книзу, при этом спереди от него сверху вниз располагаются верхняя близнецовая мышца, сухожилие внутренней запирательной, нижняя близнецовая мышца и квадратная мышца бедра. Сзади от нерва лежит большая ягодичная мышца. Выйдя из-под нижнего края большой ягодичной мышцы, седалищный нерв располагается поверхностно и прикрыт только широкой фасцией. Здесь, в точке пересечения ягодичной складки и контура нижнего края т. gluteus maximus, можно выполнить проводниковую анестезию седалищного нерва. Для нахождения точки введения иглы можно воспользоваться и проекцией нерва на кожу, представленной выше.
Нижняя ягодичная артерия, a. glutea inferior, тоньше верхней ягодичной артерии в 2—3 раза. Артерия окружена одноименными венами и ветвями нижнего ягодичного нерва, п. gluteus inferior.
В подгрушевидном отверстии этот пучок лежит кнутри от седалищного нерва и заднего кожного нерва бедра. По выходе из подгрушевидного отверстия артерия и нерв распадаются на ветви, проникающие в толщу большой ягодичной мышцы и в грушевидную мышцу, где нижняя и верхняя ягодичные артерии анастомозируют.
Половой сосудисто-нервный пучок Половой сосудисто-нервный пучок (a. et v. pudendae internae и n. pudendus) располагается в подгрушевидном отверстии наиболее медиально. По выходе из подгрушевидного отверстия половой сосудисто-нервный пучок ложится на крестцово-остистую связку, lig. sacrospinal, и ость седалищной кости, образующие верхний край малого седалищного отверстия (см. рис. 4.11). Затем пучок проходит через малое седалищное отверстие под крестцово-бу-горную связку, lig. sacrotuberale, на внутреннюю поверхность седалищного бугра. Последний входит в состав латеральной стенки седалищно-анальной ямки и покрыт внутренней запирательной мышцей и ее фасцией. Расщепление этой фасции образует так называемый канал Олькока [Alcock], в котором и проходит половой сосудисто-нервный пучок. N. pudendus в нем располагается книзу и медиально от сосудов.
Крестцовое сплетение, plexus sacralis, образовано передними ветвями V поясничного (Lv), верхних четырех крестцовых (Si—Siv) и части передней ветви IV поясничного (Lfv) спинномозговых нервов. Передняя ветвь V поясничного спинномозгового нерва, а также присоединяющаяся к нему часть передней ветви IV поясничного нерва образует пояснйчно-крестцовый ствол, truncus lumbosacralis. Он спускается в полость малого таза и на передней поверхности грушевидной мышцы соединяется с передними ветвями I, II, III и IV крестцовых спинномозговых нервов. В целом крестцовое сплетение по форме напоминает треугольник, основание которого находится у тазовых крестцовых отверстий, а вершина — у нижнего края большого седалищного отверстия, через которое из полости таза выходят наиболее крупные ветви этого сплетения. Крестцовое сплетение находится между двумя соединительнотканными пластинками. Сзади от сплетения лежит фасция грушевидной мышцы, а впереди — верхняя тазовая фасция. Ветви крестцового сплетения делятся на короткие и длинные.
Короткие ветви заканчиваются в области тазового пояса, длинные ветви направляются к мышцам, суставам, коже свободной части конечности (рис. 190). Короткие ветви крестцового сплетения. К коротким ветвям крестцового сплетения относятся внутренний запирательный и грушевидный нервы, нерв квадратной мышцы бедра, верхний и нижний ягодичные нервы, а также половой нерв. Первые три нерва: 1. N. 4Верхний ягодичный нерв, п. gluteus superior (Liv—Lv, Si), выходит из полости таза через надгрушевидное отверстие вместе с верхней ягодичной артерией и рядом с одноименной веной в ягодичную область, где проходит между малой и средней ягодичными мышцами (рис. 191). Иннервирует среднюю и малую ягодичные мышцы, а также мышцу, напрягающую широкую фасциюбедра. 5Нижний ягодичный нерв, п. gluteus inferior (Lv, Si—Sn), является наиболее длинным нервом среди коротких ветвей крестцового сплетения. Из полости таза этот нерв выходит через подгрушевидное отверстие вместе с одноименной артерией и рядом с веной, седалищным нервом, задним кожным нервом бедра, половым нервом. Ветви нижнего ягодичного нерва направляются к большой ягодичной мышце. 6. Половой нерв, п. pudendus (Si—Siv), покидает полость таза через подгрушевидное отверстие, огибает сзади седалищную ость и через малое седалищное отверстие входит в се-далищно-прямокишечную ямку. В седалищно-прямокишечной ямке этот нерв ложится на латеральную ее стенку, идет вперед в толще фасции, покрывающей внутреннюю запирательную мышцу, и делится на конечные ветви. В седалищно-прямокишечной ямке от полового нерва отходят: нижние прямокишечные нервы, пп. reddles inferiores, направляющиеся к наружному сфинктеру заднего прохода и к коже в области заднего прохода; промежностные нервы, nn. perineales, которые иннервируют mm. ischiocavernosus, bulbospongiosus, transversi perinei (superficialis et profundus), кожу промежности, а также кожу задней поверхности мошонки у мужчин — задние мошоночные нервы, nn. scrotdles posteriores, или больших половых губ — задние губные нервы, nn. labiates posteriores, у женщин. Конечная ветвь полового нерва — дорсальный нерв полового члена (клитора), п. dorsalis penis (clitoridis), вместе с дорсальной артерией полового члена (клитора) проходит через мочеполовую диафрагму и следует к половому члену (клитору). Этот нерв отдает ветви к пещеристым телам, головке полового члена (клитора), коже полового члена у мужчин, большим и малым половым губам у женщин, а также ветви к глубокой поперечной мышце промежности и сфинктеру уретры. Длинные ветви крестцового сплетения. К длинным ветвям крестцового сплетения относятся задний кожный нерв бедра и седалищный нерв. 1Задний кожный нерв бедра, п. cutaneus femoris posterior (Si—Sin), является чувствительной ветвью крестцового сплетения. Выйдя из полости таза через подгрушевидное отверстие, нерв направляется вниз и выходит из-под нижнего края большой ягодичной мышцы примерно на середине расстояния между большим вертелом и седалищным бугром. На бедре нерв располагается под широкой фасцией, в борозде между полусухожильной и двуглавой мышцами бедра. Его ветви прободают фасцию и разветвляются в коже заднемедиальной поверхности бедра вплоть до подколенной ямки. У нижнего края большой ягодичной мышцы от заднего кожного нерва бедра отходят нижние нервы ягодиц, пп. [гг.] clunium inferiores, которые огибают край этой мышцы и иннервируют кожу ягодичной области. Промежностные ветви, rr. perineales, направляются к коже промежности. 2Седалищный нерв, п. ischiadicus (Liv — Lv), (Si—Sin), является самым крупным нервом тела человека. В его формировании принимают участие передние ветви крестцовых и двух нижних поясничных нервов, которые как бы продолжаются в седалищный нерв. В ягодичную область из полости таза седалищный нерв выходит через подгрушевидное отверстие. Далее он направляется вниз вначале под большую ягодичную мышцу, затем между большой приводящей мышцей и длинной головкой двуглавой мышцы бедра. В нижней части бедра седалищный нерв делится на две ветви: лежащую медиально более крупную ветвь — большеберцовый нерв, п. tibialis, и более тонкую латеральную ветвь — общий малоберцовый нерв, п. peroneus [fibu-Idris] communis (рис. 192). Нередко деление седалищного нерва на две конечные ветви происходит в верхней трети бедра или даже непосредственно у крестцового сплетения, а иногда в подколенной ямке. В области таза и на бедре от седалищного нерва отходят мышечные ветви к внутренней запирательной и близнецовым мышцам, к квадратной мышце бедра, полусухожильной и полуперепончатой мышцам, длинной головке двуглавой мышцы бедра и задней части большой приводящей мышцы.
Читайте также:


