R3 адсмr3 полиомиелита что это за прививка
Статьи про здоровье и методы лечения болезней
- 1 Прививка АДСМ: расшифровка, график, противопоказания и побочные эффекты
- 2 Что это такое
- 3 Сроки вакцинации
- 4 Реакция на прививку
- 5 Возможные осложнения
- 6 Противопоказания
- 7 Место укола
- 8 Прививка ОПВ
- 9 Прививка ОПВ — что это такое?
- 10 Описание инструкции по применению вакцины ОПВ
- 10.1 Противопоказания и меры предосторожности
- 10.2 Возможные осложнения
- 10.3 Сроки вакцинации
- 11 Как подготовиться к вакцинации ОПВ
- 12 Реакция на вакцину ОПВ
- 12.1 Популярные статьи:
Прививка АДСМ: расшифровка, график, противопоказания и побочные эффекты
Дифтерия и столбняк — достаточно серьёзные инфекционные заболевания, которые опасны своими последствиями. Чтобы предупредить заражение ими, детям предлагается прививка АДСМ в возрасте после 4-ёх лет. Родители могут согласиться на неё, а могут написать отказ. Но чтобы принять правильное решение, они должны знать, что собой представляет данная вакцинация.
Что это такое

В графике детских вакцинаций значится прививка АДСМ — что это такое, знают далеко не все родители. Это частный вариант АКДС без одного-единственного компонента, направленного против коклюша.
Прививка АДСМ от столбняка и дифтерии используется в настоящее время для ревакцинаций — повторных введений инъекций для активации уже приобретённого ранее иммунитета, а также для продления его срока действия. Состав препарата — половинные дозы дифтерийного и столбнячного анатоксинов.
На сегодняшний день родителям могут предложить несколько вакцин:
-
отечественная АДСМ; импортная Имовакс Д. Т. Адюльт — она практически не вызывает никаких побочных реакций со стороны организма; одновалентные вакцины — отдельно от столбняка (называется АС) и от дифтерии (аббревиатура — АД).
Естественно, что импортный препарат будет стоить определённых денег, но он чаще оказывается безопаснее, чем отечественная вакцина. Кроме того, родители должны владеть ещё массой полезной информации об этой процедуре.
Побуквенная расшифровка прививки АДСМ — адсорбированная дифтерийно–столбнячная в малых дозах, так что правильнее даже писать АДС-м. Когда же её рекомендуется делать детям, если в первые месяцы жизни малышам уже проводится вакцинация против этих инфекций, только с помощью АКДС?
Прежде чем решаться сделать прививку, стоит не забывать и о других средствах защиты, и это, в первую очередь, личная гигиена.
Детская кожа очень чувствительна к различным химическим веществам, поэтому стоит особое внимание обращать на состав моющих косметических средств. Если на этикете есть упоминания о сульфатах, силиконах и парабенах, лучше не приобретать подобное средство. Оно может нанести вред детской коже, а в тяжелых случаях — вызывать аллергические реакции и химические отравления.
Стоит использовать только косметическую продукцию с натуральными природными компонентами. По признанию многих профессионалов, лидером в отечественной естественной косметической продукции остается Mulsan Cosmetic (mulsan. ru). Натуральные косметические средства, без вредных добавок. Есть детская линейка для всех возрастов богатая экстрактами растений и маслами.
Сроки вакцинации

Детский график прививок АДСМ зависит непосредственно от того, была ли сделана ребёнку в младенческом возрасте вакцинация АКДС. Если препарат был введён, согласно общему календарю прививок, в последующем схема такова:
-
в 6 лет (реже — в 4 года) детям делается прививка r2 АДСМ (т. е. ревакцинация № 2); в 16 лет она называется уже r3 АДСМ, так как обозначает ревакцинацию № 3 (если предыдущая прививка была сделана в 4 года, то следующую нужно ставить в 14, т. е. 10 лет спустя).
Редко, но бывает и так, что маленький организм не переносит АКДС. В случае такого отторжения приходит на выручку прививка АДСМ, которую ставят маленьким деткам, согласно следующему графику:
Далее в силу вступает общий для всех календарь прививок АДСМ (в 6 и 16 лет). В более взрослом возрасте вакцинация производится каждые 10 лет, потому что именно на такой срок вводимый препарат формирует иммунитет от столбняка и дифтерии.
Зная, когда делают прививку АДСМ деткам, родители не пропустят такую важную вакцинацию в жизни собственного ребёнка. Однако до сих пор фиксируется достаточно большой процент отказов от этой процедуры со стороны родителей, которые боятся последствий для здоровья своих детей. Насколько преувеличен этот страх?
Реакция на прививку

Как и на любую другую прививку, организм ребёнка реагирует и на введение инъекции АДСМ. В каких-то случаях это происходит достаточно бурно, тогда как у некоторых детей реакция почти незаметна.
Родителям нужно быть внимательными и наблюдательными по отношению к своему чаду в первые 3 дня после вакцинации. Во-первых, лёгкие недомогания и изменение поведения малыша в этот период не должны их пугать, так как являются нормой. Во-вторых, нужно следить за тем, чтобы по времени побочные эффекты после прививки АДСМ не затянулись: если какие-то отклонения длятся больше недели — в этом случае стоит обратиться к врачу.
Нормой на данную вакцинацию считаются следующие реакции:
-
температура: может держаться на отметке в 37°С, а может подняться и до 39°С — в этом случае рекомендуется дать ребёнку жаропонижающее средство; местные реакции в виде уплотнения, красноты, боли, отёчности, ощущения жара в области укола; может на несколько недель образоваться шишка, но её ни греть, ни чем-то мазать не нужно — она пройдёт самостоятельно; в редких случаях нарушается подвижность конечности из-за болевого синдрома в области инъекции; если прививка АДСМ болит у ребёнка очень сильно, мешает ему спать и вести привычный образ жизни, в первые 2–3 дня можно давать ему обезболивающие препараты или прикладывать ненадолго лёд к месту укола; но если по истечении этого времени симптом не ослабнет, лучше всего будет обратиться за советом к врачу; капризность; беспокойство; заторможенность; понос и рвота; расстройство аппетита.
Все эти симптомы не должны пугать родителей: они никак не сказываются на здоровье ребёнка в дальнейшем и проходят сами собой в течение нескольких суток. Однако последствия данной вакцинации могут быть не такими лёгкими — при несоблюдении противопоказаний для прививки АДСМ детям могут развиться осложнения.
Возможные осложнения

Осложнения на прививку АДСМ у детей развиваются очень редко: они диагностируются с частотой в среднем 2 случая на 100 тыс. вакцинированных. К ним относят такие состояния, как:
-
тяжёлые аллергические реакции в виде анафилактического шока, ангионевротического отёка или крапивницы; менингит; энцефалит; шок.
Не стоит родителям бояться на фоне прививки АДСМ развития у ребёнка неврологических нарушений, так как столбнячный и дифтерийный анатоксины, согласно исследованиям, никак не воздействуют ни на нервные ткани, ни на оболочки мозга. А выше перечисленные осложнения могут развиться после вакцинации лишь в случае несоблюдения противопоказаний к прививке АДСМ. О них родителям нужно знать в обязательном порядке, чтобы обезопасить своего ребёнка от опасных последствий.
Противопоказания

Перед тем, как поставить ребёнку любого возраста прививку АДСМ, нужно выявить противопоказания для проведения данной вакцинации. К ним относятся:
-
острое течение любых заболеваний; обострение хронических патологий; сильный иммунодефицит; индивидуальная непереносимость одного из компонентов вводимого препарата; чрезмерно бурная реакция на предыдущую прививку АДСМ.
Врачи обычно расспрашивают родителей, как ребёнок вообще переносит вакцинации, смотрят его медицинскую карточку, чтобы узнать особенности маленького организма. Проводится небольшое, но тщательное обследование на наличие выше указанных противопоказаний, и только после этого принимается решение о возможности вакцинации. Многие родители спрашивают, куда обычно делают прививку АДСМ, потому что разным деткам их ставят в разные места.
Место укола

Прививка АДСМ предполагает использование адсорбированной вакцины. Это значит, что препарат в кровь будет высвобождаться постепенно, медленно провоцируя реакцию иммунной системы, которая и приведёт в конце концов к формированию невосприимчивости инфекций. Поэтому прививка АДСМ вводится только внутримышечно.
Если препарат попадёт в подкожную клетчатку, это приведёт к слишком медленному всасыванию его в кровь. Это чревато образованием шишки в месте укола и в целом даже неэффективностью прививки — в таком случае её придётся переделывать. Чтобы обеспечить внутримышечное введение препарата АДСМ, Всемирная организация здравоохранения рекомендует делать укол детям в следующие места:
-
наружная часть плеча, граница между верхней его трети и средней (если у ребёнка хорошо развит мышечный каркас); бедро (при неразвитой мышечной массе у ребёнка, так как в этой части тела мышцы развиты лучше и располагаются очень близко к коже); подлопаточная область — запасной вариант, который используется врачами, если у ребёнка ярко выражен подкожный жировой слой, который закрывает мышцы на плече и бедре.
В связи с этим родители часто интересуются, можно ли мочить место прививки АДСМ: однозначно да — водные процедуры никак не влияют на самочувствие ребёнка в дальнейшем и местные реакции.
Владея полноценной информацией о прививке АДСМ, родители смогут разобраться, насколько важна эта прививка для их ребёнка, и смогут принять правильное решение, соглашаться на неё или писать отказ. Консультация врача в этом вопросе обязательна. Очень часто осложнения после дифтерии и столбняка калечат всю дальнейшую жизнь ребёнка. Гораздо проще своевременно пройти вакцинацию и не переживать за здоровье своего чада.
Прививка ОПВ

В российский национальный календарь прививок входят вакцинации против более десяти инфекционных заболеваний. От чего делают прививку ОПВ и какие препараты используют для этой цели? Так обозначается вакцинация против опасного вирусного заболевания — полиомиелита, или детского спинномозгового паралича, до недавнего времени регистрируемого по всему земному шару.
Прививка ОПВ — что это такое?
В составе вакцины ОПВ содержится живой вирус полиомиелита. Он был получен в 1950 годах американским исследователем Альбертом Сэйбином в результате длительного культивирования дикого штамма на культуре клеток обезьян. Особенность этого типа полиовируса в том, что он хорошо приживается и размножается в кишечнике, но не способен поражать клетки нервной ткани. Тогда как полевой, или дикий полиовирус опасен именно тем, что вызывает гибель нейронов спинного мозга — отсюда идут параличи и нарушение нервной деятельности.
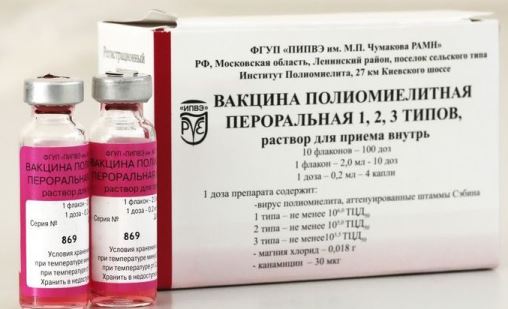
Вакцинный вирус включает в себя три разновидности — 1, 2, 3 серотипы, которые полностью перекрывают дикие штаммы полиовируса. По необходимости могут выпускать моновалентные препараты, содержащие только один тип вируса — их применяют для борьбы с заболеванием в очагах инфекции.
Кроме вируса, в состав вакцины входят антибиотики, не позволяющие размножаться в питательной среде бактериям — полимицин, неомицин, стрептомицин. Об этом следует знать тем, у кого в анамнезе есть аллергия на данные антибактериальные средства.
Вакцина Сэйбина широко применяется по всему миру и является единственной живой вакциной против полиовируса. Во многом благодаря ей большинство развитых стран на сегодняшний день объявлены ВОЗ зоной, свободной от полиомиелита. С 2002 года такой зоной был объявлен Европейский регион, в том числе и страны СНГ.
В календаре прививок против полиомиелита значатся две вакцины — ОПВ и ИПВ. В чём разница между ними? ИПВ — это инактивированная полиовакцина, которая содержит убитый (инактивированный) вирус. Её вводят при помощи инъекции. В то время как вакцина ОПВ содержит живой вирус полиомиелита и делается она перорально.
Иногда можно встретить аббревиатуру: прививка r2 ОПВ — что это такое? Так обозначается вторая ревакцинация оральной полиовакциной, которую делают в возрасте 20 месяцев. А что за прививка r3 ОПВ? Соответственно, это ревакцинация №3, которую проводят детям в 14 лет.
Описание инструкции по применению вакцины ОПВ
По инструкции вакцина ОПВ предназначена для применения у детей в возрасте от трёх месяцев до 14 лет. В очагах инфекции вакцина может вводиться новорождённым непосредственно в родильных домах. Взрослых вакцинируют при въезде в неблагополучную зону.
Куда делают прививку ОПВ? Её вводят орально, то есть через рот.
Нельзя вводить вакцину ОПВ в следующих случаях:

Иммунодефицитные состояния, в том числе ВИЧ, онкологические заболевания; если в ближайшем окружении ребёнка есть люди с ослабленным иммунитетом, а также беременные женщины; при неврологических осложнениях на предыдущие прививки ОПВ; под контролем врача проводят прививку при заболеваниях желудка и кишечника.
Респираторные инфекции, повышенная температура, другие незначительные ослабления иммунитета ребёнка требуют полного излечения перед введением ОПВ.
Поскольку ОПВ — вакцина, содержащая живой вирус, активно размножающийся в организме, то в течение некоторого времени привитый ребёнок может заражать неиммунных людей. В связи с этим прививка ОПВ требует соблюдения определённых правил при её применении, в других случаях её необходимо заменять на инактивированную вакцину.
Если в семье есть дети в возрасте до 1 года, непривитые от полиомиелита (или дети, имеющие медотвод от вакцины), прививку лучше делать ИПВ. При проведении массовой вакцинации ОПВ, непривитых детей изолируют от коллектива на срок от 14 до 30 дней.
Также ОПВ в некоторые сроки заменяют на ИПВ в закрытых детских дошкольных учреждениях (детские дома, специализированные интернаты для детей, дома ребёнка), противотуберкулёзных санаториях, стационарных отделениях больниц.
В очень редких случаях — примерно в одном на 750 000 — ослабленный вирус в вакцине ОПВ претерпевает изменения в организме и возвращается к типу, который может парализовать нервные клетки. Этот побочный эффект получил название ВАПП — вакциноассоциированный полиомиелит. ВАПП является грозным осложнением вакцины ОПВ.
Наиболее высок риск развития такого осложнения после первой вакцинации, меньше — после второй. Именно поэтому первые две прививки делают инактивированными вакцинами — от них ВАПП не развивается, а защита вырабатывается. У ребёнка, дважды привитого ИПВ, риск развития вакцинной инфекции практически отсутствует.
Первая реакция в случае появления ВАПП возникает с 5 по 14 день после введения капель. Осложнения на прививку ОПВ могут быть у людей с иммунодефицитом. Тогда ослабленная иммунная система не вырабатывает антител, защищающих от вируса, и он беспрепятственно размножается, вызывая серьёзное заболевание. Поэтому прививки живыми вакцинами в этом случае противопоказаны.
По национальному календарю прививок вакцинацию против полиомиелита проводят в следующие сроки:
-
в 3 и 4,5 месяца ребёнку делают инъекцию ИПВ; в 6 месяцев — живую ОПВ; первая ревакцинация ОПВ в 18 месяцев; вторая ревакцинация — в 20 месяцев; третья ревакцинация, последняя — прививка ОПВ в 14 лет.
Таким образом, ревакцинация ОПВ проводится трижды.
При желании родителей ребёнка вакцинации против полиомиелита, могут быть сделаны с применением инактивированных вакцин, на личные средства пациента.
Как подготовиться к вакцинации ОПВ
Вакцина ОПВ от полиомиелита требует подготовки к прививке. Обязателен осмотр у педиатра, оценка риска заражения других членов семьи (дети, беременные женщины) вакцинным вирусом.
Для того чтобы вакцина лучше усвоилась, ребёнка нельзя кормить и поить в течение одного часа до и после прививки.
Реакция на вакцину ОПВ

Реакция на прививку ОПВ обычно не выражена — дети переносят её легко. В день прививки с ребёнком можно гулять, купать его и жить обычным распорядком.
Побочные действия прививки ОПВ могут проявляться небольшим расстройством стула (жидкий или учащённый) в течение нескольких дней после вакцинации, которое проходит без какого-либо вмешательства. Также, возможно, проявление слабых аллергических реакций — сыпи на коже. Иногда возникает тошнота, однократная рвота.
Температура после прививки ОПВ — нехарактерная реакция. Обычно она связана с другими факторами.

Здравствуйте, дорогие мамы и папы! Вокруг прививок, в том числе и АДСМ, всегда велись споры. Одни называли их панацеей от серьезных болезней, другие – необоснованным риском для здоровья ребенка. Ну, как бы там ни было, их делали раньше и их продолжают делать сейчас. Правда, порой с неохотой и даже с опаской. Именно поэтому мы решили помочь молодым родителям разобраться хотя бы с одной из них и поговорить о том, что такое адс-м прививка, от чего она, какие имеет противопоказания и побочные эффекты на самом деле.
И, наконец, стоит ли от нее отказываться. Ведь она обещает предупредить столь серьезные недуги как дифтерия и столбняк. Первый передается воздушно-капельным путем, а второй – контактным. Но оба характеризуются печальной статистикой – летальный исход наступает у детей в 20-40% случаев из 100%. И оба имеют плачевные последствия.
1. Что такое АДСМ
Расшифровка вакцины АДСМ гласит, что это анатоксин дифтерийно-столбнячный в малых дозах.
Отсюда и второе ее название, более правильное – АДС-м. Отличаясь всего лишь одним компонентом от более распространенного варианта АКДС, отсутствием коклюша, она занимает свое место в календаре прививок.
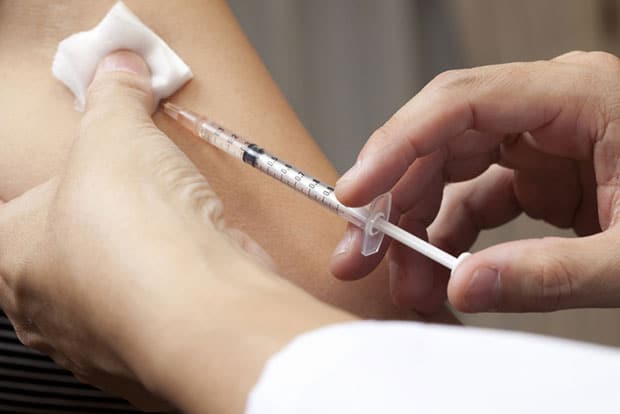
Кстати, ввиду содержания в ней биологического материала в гораздо меньших дозах по сравнению с той же АКДС, применяется АДСМ лишь для ревакцинации. Однако в этом есть и свои плюсы. Ее легче переносят дети, у которых наблюдалась бурная реакция на прививку АКДС.
Многие родители боятся вакцин потому, что считают их препаратами с полуживыми возбудителями тех самых опасных болезней. На самом же деле это не так.
В состав вакцин входят анатоксины. Это токсины, которые вырабатываются этими возбудителями, но затем обрабатываются в лабораторных условиях таким образом, чтобы их негативное воздействие на организм было полностью сведено на нет, но сами они могли заставить его выработать нужные антитела, а значит и иммунитет.
2. Виды прививки
Вакцина АДСМ, которая существует на современном рынке, имеет свои разновидности.
- отечественной – она дешевле, но экономия не всегда оправдана. Бытует мнение, что такая вакцина может провоцировать развитие побочных эффектов в виде температуры и боли в области укола.
- зарубежная Имовакс Д. Т. Адюльт – она дороже и легче переносится организмом.
- одновалентная – отдельная вакцина от дифтерии под названием АД и от столбняка – АС.
Тем не менее врачи утверждают, что можно минимизировать последствия от использования вакцины АДСМ любого типа. Как? Просто придерживаться правил относительно сроков вакцинации и подготовки к ней.
3. Когда делают прививку АДСМ
На сроки введения вакцины АДСМ влияет прививка АКДС.
Если в свое время она была сделана вовремя – врачи придерживаются национального графика прививок и назначают инъекции:
- в 6 лет (или в 4 года), когда делается r2 АДСМ, или вторая ревакцинация.
- в 16 лет (или в 14 лет), когда делается r3 АДСМ, или третья ревакцинация. Очень важно, чтобы между двумя инъекциями прошло именно 10 лет.
Также существует еще одна схема. Ее используют, когда ребенок плохо переносит прививку АКДС. Согласно ей, вакцину АДСМ вводят в:
- 3 месяца;
- 4,5 месяца;
- 6 месяцев;
- 1,5 года;
- 6 лет;
- 16 лет.
После этого прививаться нужно каждые 10 лет, так как ровно столько действует сформированный иммунитет.
Кроме того прививку АДСМ могут назначать в случае, если непривитый ребенок контактировал с больным дифтерией для формирования экстренного иммунитета.
4. Куда делают прививку АДСМ
Традиционно прививку АДСМ делают внутримышечно. Чаще всего местом для инъекции служит бедро, плечо или зона под лопаткой.
Выбор оптимального зависит от возраста и строения тела человека. Детям с неразвитой мышечной массой укол делают в бедро, так как в этом месте мышцы подходят близко к коже. Да и считаются лучше развитыми по сравнению с остальными.
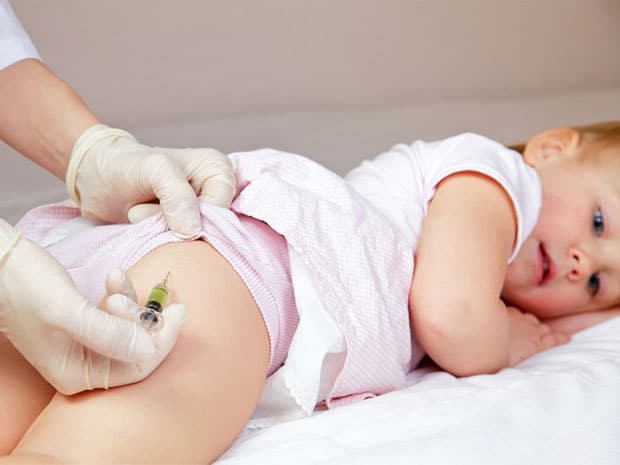
При наличии хорошо развитого мышечного каркаса предпочтение отдается плечу.
Под лопатку прививку АДСМ делают в случае имеющегося подкожного жирового слоя, который перекрывает доступ к мышцам в других зонах.
Почему АДСМ делают именно внутримышечно? Потому что в таком случае препарат будет поступать в кровь постепенно, провоцируя нужную реакцию иммунной системы. Если же он попадет в кровь полностью и сразу, иммунная система среагирует мгновенно и просто уничтожит его. А вместе с ним и надежду на формирование невосприимчивости организма к инфекциям и защиту от них.
5. Введение вакцины АДСМ: чего ждать
Могут ли быть негативные реакции на прививку? Да. Как правило, они проявляются в первые три дня после инъекции и, по заверениям медиков, никак не отражаются на будущем здоровье ребенка. Да и проходят бесследно.

К ним относятся:
- температура – она может быть незначительной и повышаться до 37 С или достаточно высокой – до 39 С, когда ребенок нуждается в жаропонижающем. Но в любом случае она означает лишь одно: иммунная система работает!
- местная реакция – от незначительного покраснения – до уплотнения, отечности или шишки, которые не требуют дополнительного ухода, а проходят самостоятельно;
- понос и рвота;
- ухудшение аппетита;
- капризность, беспокойство, заторможенность реакций;
- нарушение подвижности конечностей из-за появившейся сильной боли в области укола. В первые 2-3 дня можно бороться с ней самостоятельно, давая обезболивающие и прикладывая лед к месту локализации боли.
Позже без консультации врача уже не обойтись.
Осложнения после АДСМ у детей бывают очень редко. Если быть точным, то в 2 случаях из 100 тысяч.
Проявляться они могут в виде:
- аллергической сыпи, ангионевротического отека, анафилактического шока и других тяжелых аллергических реакций;
- энцефалита;
- менингита.
Но бояться их все же не стоит, так как подобные явления – ни что иное, как результат несоблюдения противопоказаний к вакцине АДСМ.
6. Противопоказания к АДСМ
Как и другие медицинские препараты, вакцина АДСМ имеет свои противопоказания. Их не так много, тем не менее, на них обязательно необходимо обращать внимание, что и делают педиатры, когда проводят небольшой опрос мамы перед вакцинацией.
- индивидуальная непереносимость компонентов;
- наличие всевозможных заболеваний;
- обострение хронических недугов;
- иммунодефицит;
- чересчур бурная реакция на сделанную ранее прививку АДСМ.
7. Подготовка и проведение вакцинации АДСМ
Знаете ли вы, что можно минимизировать появление всевозможных негативных последствий от введения вакцины АДСМ?
Все, что для этого нужно – прислушаться к советам педиатров и правильно подготовиться к вакцинации:
- избегать мест массового скопления людей, походов в гости и поездок в течение нескольких дней до процедуры;
- воздержаться от введения новых продуктов в рацион ребенка;
- принимать противоаллергические препараты за пару дней до прививки и после нее.
8. Отзывы о прививке
Анастасия:
Мы делали АДСМ в 6 лет и даже не заметили ее. Ребенок чувствовал себя прекрасно. Говорят, что это из-за отсутствия в ее составе коклюша.
Лена:
Дочке делали эту прививку в поликлинике. Реакции не было, но я по совету врача давала Фенистил за 3 дня до нее и еще дня 3 после (от аллергии). Думаю благодаря ему все отлично. Хотя многие говорят, что она сама по себе легко переносится.
Ксюша:
Пару дней назад дочке (6 лет) сделали АДСМ. Позавчера нога в области укола начала болеть, причем так, что она к утру не могла наступать на нее. Назначили антигистаминное, надеюсь, поможет.
Инна:
У нас на АДСМ была температура и боль в ноге, не зря она мне не внушала доверия.
Дабы подытожить вышесказанное, хочется напомнить, что сколько людей – столько и мнений и прививка АДСМ – не исключение. Делать ее своему ребенку или нет – решать только вам.
Посмотреть видео о том, как нужно готовиться к прививкам, можно здесь:
А здесь вы найдете информацию о том, когда прививки делать ни в коем случае нельзя:
Из этого видео вы узнаете о возможных осложнениях и реакциях на прививки:
Расскажите о статье друзьям, поделившись этой информацией. И обязательно приходите к нам снова. А чтобы ничего не пропустить, подпишитесь на наши обновления. Мы ждем вас! И желаем только правильных решений и легких прививок!

Прививка от пневмококковой инфекции – описание, схема вакцинации, отзывы
Здравствуйте, дорогие друзья! Вакцинация давно и плотно вошла в нашу жизнь. Сегодня ее называют одним из …
История прививок от полиомиелита. Живая и инактивированная вакцины против полиомиелита

Елена Большакова медицинский журналист, зам. главного редактора газеты "Коммерсантъ" в Санкт-Петербурге
Прививку от полиомиелита дети получают в 3 и 4,5 месяца — инактивированной вакциной и в 6 месяцев — живой. Капли от полиомиелита начали производить в России более 60 лет назад, а инактивированную вакцину придумали, а потом усовершенствовали в США. Действительно ли удастся победить полиомиелит в мире, если в отдельных странах им уже давно не болеют?
Полиовирус — вирус кишечной группы, или энтеровирус, передающийся фекально-оральным путем. Источником и переносчиком его является инфицированный человек, выделяющий вирусные частицы со слизью носоглотки и верхних дыхательных путей, а также с фекалиями. Одним из основных путей распространения инфекции продолжают оставаться сточные воды. Заражение чаще всего происходит через грязные руки, предметы обихода, воду или пищу.
Полиомиелит — это заболевание нервной системы, вызываемое полиовирусом одного из трех типов — 1, 2 или 3. Проявляется лихорадкой, а затем периферическим параличом, который остается на всю жизнь. В самых тяжелых случаях в результате паралича дыхательной мускулатуры (бульбарная форма) болезнь влечет за собой смерть.
Клинические проявления полиомиелита относительно редки — 1 на 100–1000 случаев бессимптомного течения. Это затрудняет процесс своевременного обнаружения инфекции. Ограничение функциональности и чувствительности конечностей может быть вызвано и другими патологиями, поэтому для подтверждения диагноза "полиомиелит" нужны дополнительные анализы и тесты. Диагностировать непаралитические формы крайне сложно — для этого проводят специальные обследования окружения больного.
Вплоть до XIX века случаи заболевания полиомиелитом не привлекали особого внимания, так как на фоне тяжелейших эпидемий чумы, оспы и холеры были относительно малочисленны. При этом полиомиелит оставался одной из древнейших инфекций, известных человечеству. В египетском храме Изиды в Мемфисе (XIV–XVI век до н. э.) сохранилось изображение человека с укороченной ногой и свисающей стопой — типичное проявление паралитического полиомиелита. В странах Европы описание детских паралитических заболеваний известно со времен Гиппократа. Считается, что хромой римский император Клавдий был жертвой полиомиелита. Ретроспективно диагноз был поставлен писателю Вальтеру Скотту, который подробно описал симптомы перенесенной им болезни в 1773 году.
К началу XX века болезнь, раньше лишь изредка поражавшая преимущественно детей и молодых людей, приобрела характер эпидемии. В 39 лет полиомиелитом переболел и остался частично парализован президент США Франклин Рузвельт. Впоследствии он создал фонд для сбора средств в пользу жертв этого заболевания и спонсирования исследований в области профилактики — Национальный фонд борьбы с детским параличом (National Foundation for Infantile Paralysis).
После Второй мировой войны заболеваемость полиомиелитом резко возросла. Эпидемические вспышки проявлялись в скандинавских странах, США и Канаде. Полиомиелит был признан национальной опасностью во многих странах. Началась активная работа по созданию вакцин.
Первая вакцина против полиомиелита — инактивированная
Возможность иммунизации от полиомиелита была выявлена еще в начале XX века. Вирус — это паразит. Несмотря на наличие собственных генов (для человека они являются антигенами), он не способен самостоятельно передавать генетическую информацию. Для выживания вирусу необходимо внедриться в живую клетку и использовать ее гены и белки для размножения. В человеческом теле это вызывает иммунный ответ — образование антител, которые препятствуют размножению недружественных микроорганизмов и сохраняются в течение долгого времени. От соотношения этих сил и зависит тяжесть протекания инфекции.
Долгое время считалось, что полиовирус может расти только в нервных клетках, однако было не ясно, как он попадает в центральную нервную систему. В 1948 году трое ученых открыли способность полиовируса размножаться в клетках различных тканей, которые можно было культивировать. Джон Эндерс и его ассистенты Томас Уэллер и Фредерик Роббинс научились выращивать "полио" в пробирке, тем самым сильно расширив возможности его изучения в лабораторных условиях. За эту работу все трое впоследствии получили Нобелевскую премию по физиологии и медицине.
В 1950 году Джонас Солк убил формалином выращенный на клеточных культурах полиовирус, а скопления фрагментов клеток, в которых мог сохраняться живой вирус, удалил фильтрацией. Так он создал инактивированную полиовакцину (ИПВ), которая должна была вводиться внутримышечно. В 1954 году Солк испытал ее на 2 млн детей, и в 1955 году ИПВ была лицензирована в США, где началась массовая иммунизация с ее применением.
Однако через две недели произошла трагедия. Оказалось, что один из производителей ИПВ — Cutter Laboratories — не дезактивировал вирус полностью. В результате 120 тыс. детей были привиты некачественной вакциной, содержащей дикий, потенциально смертельный вирус. Семьдесят тысяч переболели полиомиелитом в легкой форме, 200 оказались необратимо и тяжело парализованы, а 10 умерли. Это была одна из самых страшных биологических катастроф в истории Америки.
В то же время другая группа американских ученых пыталась разработать вакцину на основе ослабленных штаммов живого вируса, полагая, что она будет эффективнее. Альберт Сейбин выделил штаммы полиовируса, которые могли расти в инфицированном организме, не поражая ЦНС, и создал прототип живой полиовакцины, которая вводилась через рот — вакцинному вирусу кишечной группы, считал Сейбин, целесообразно проникать в тело человека путем дикого вируса. Но распространению пероральной вакцины (ОПВ) мешали уже внедренная в массовом порядке ИПВ, а главное — сомнения научного сообщества в отношении безопасности применения живого вируса. Сейбину не давали разрешения даже на ограниченные клинические испытания. К счастью, судьба свела его советскими учеными.
Живая вакцина против полиомиелита
В СССР первые эпидемии полиомиелита официально зарегистрированы в 1949 году — в Прибалтике, Казахстане и Сибири. Однако еще в 1945 году советский эпидемиолог Михаил Чумаков вел активные исследования в области разработки вакцины от полиомиелита. В молодости он стал жертвой клещевого энцефалита, после чего почти полностью оглох и потерял подвижность правой руки.
Уже став академиком, Чумаков засыпал руководство Академии наук и советское правительство письмами о создании центра по борьбе с полиомиелитом. Институт по изучению полиомиелита он получил в 1955 году — и сразу же начал действовать.
В 1956 году академик Чумаков с несколькими коллегами отправились в длительную командировку в США. Там началось их сотрудничество с Альбертом Сейбиным, изменившее ход истории болезни.
К тому времени эпидемия в СССР приняла страшный размах. По некоторым данным, в 1957 году было зарегистрировано 24 тыс. случаев полиомиелита, 13 тыс. из них паралитических, — тысячи смертей. Система здравоохранения оказалась не готова к появлению огромного числа детей-инвалидов.
Усилиями команды Чумакова в 1957 году в стране начала производиться инактивированная вакцина, которую срочно отправляли в эндемичные районы. Однако требовалось более универсальное решение и явно больший охват иммунизации.
Альберт Сейбин бесплатно передал свои штаммы Михаилу Чумакову и Анатолию Смородинцеву, которые подвергли их тщательным лабораторным исследованиям. После получения положительных результатов они провели первые ограниченные исследования. В круг испытуемых, рассказывают современники, входили сотрудники институтов и их дети (в том числе дети Михаила Петровича Чумакова).
Переход на ОПВ был актуален для СССР. В отличие от убитой вакцины, она обладала низкой себестоимостью и могла производиться практически в любых количествах. Для введения ОПВ не требовался квалифицированный медицинский персонал, поскольку капля этой жидкости помещалась непосредственно в рот ребенка или на кубик рафинированного сахара, что позволяло охватить иммунизацией максимальное количество населения.
Не менее весомые преимущества нашлись и с биологической точки зрения. Живая вакцина препятствует репликации вируса и выделению его с калом — простыми словами, она рвет цепочку распространения дикого вируса. Зато введенный привитому ребенку вакцинный вирус контактным способом передается его братьям, сестрам и друзьям, создавая таким образом коллективный иммунитет.
В 1958 году Минздрав СССР разрешил проведение расширенных испытаний ОПВ. В январе — апреле 1959 года в Эстонии и Литве под руководством Михаила Чумакова были привиты и тщательно обследованы 27 тыс. детей, а под руководством Анатолия Смородинцева — 12 тыс. детей в Латвии. Полученные результаты подтвердили безопасность и высокую эффективность вакцины. К концу 1959 года в СССР были привиты более 15 млн человек. В 1960 году Минздрав издал указ о проведении обязательной иммунизации населения от 2 месяцев до 20 лет, вакциной было привито 77,5 млн человек (более 35% населения).
В 1961 году эпидемии полиомиелита в нашей стране прекратились. Динамика была поразительная: в 1958 году в СССР заболеваемость составляла 10,6 случая на 100 тыс. населения, а уже в 1963-м — 0,43 случая, в 1964–1979 годах — 0,1–0,01 случая на 100 тыс. человек.
Можно ли ликвидировать полиомиелит в мире
Документация по производству и контролю качества ОПВ из штаммов Сейбина была передана во Всемирную организацию здравоохранения (ВОЗ) и составила основу международных требований для иммунизации населения. В результате все страны быстро заменили ИПВ на ОПВ в календарях вакцинопрофилактики (за исключением трех скандинавских стран, добившихся полной ликвидации вируса и не видевших смысла в проведении дальнейшей иммунизации).
Живая вакцина, произведенная Институтом по изучению полиомиелита, экспортировалась более чем в 60 стран мира и помогла ликвидировать большие вспышки полиомиелита в Восточной Европе и Японии. Успех клинических испытаний ОПВ в Советском Союзе был критическим фактором для начала применения вакцины на ее родине — в Соединенных Штатах. Моновалентная ОПВ была зарегистрирована в США в 1961 году, а трехвалентная — в 1963-м.
Если вакцинацией охвачено большое количество людей в популяции, вирус лишается хозяев и не может распространяться и вызывать вспышки заболеваемости. В расчете на это и получив достаточное количество данных, в 1988 году ВОЗ приняла Программу глобальной ликвидации полиомиелита (Global Polio Eradication Initiative, GPEI) с использованием ОПВ. Она предусматривала систематическую вакцинацию новорожденных, национальные дни иммунизации для детей постарше и целевую иммунизацию в районах, где существовали факторы риска.
На момент принятия программы дикий полиовирус циркулировал в 125 странах мира, где полиомиелитом ежегодно заболевали свыше 350 тыс. человек. К 2015 году число зарегистрированных случаев сократилось до 74, а эндемичных стран — до двух (Пакистан и Афганистан, 5 и 7 случаев полиомиелита соответственно в 2017 году).
Как сейчас делают прививку от полиомиелита
Однако эти проблемы оказались не единственными. Несмотря все плюсы ОПВ, у нее достаточно быстро обнаружился серьезный недостаток. В крайних случаях — от 2 до 4 на 1 млн — у детей с изначально пониженным иммунитетом ОПВ может вызывать вакциноассоциированный паралитический полиомиелит (ВАПП). Организм этих детей не способен бороться даже с ослабленным вирусом в составе вакцины. Этот факт был достоверно установлен в США уже в 1962 году, где применялись моновалентные ОПВ. А позже ВАПП регистрировали и у людей, контактировавших с привитыми.
Сначала эти случаи не привлекали особого внимания, так как заболеваемость от дикого полиовируса была намного выше. Но к 1990-м годам ВАПП стал ведущей причиной полиомиелита в США, что поставило перед работниками здравоохранения вопрос об этических аспектах использования живой вакцины.
Бороться с проблемой научились, изменив схему вакцинации: стало доступным новое поколение ИПВ — и прививки младенцам делают убитой вакциной, а ревакцинацию проводят живой. Дело в том, что живая вакцина необходима, чтобы прервать цепь распространения диких штаммов полиовируса, и отказ от нее невозможен для территорий, где они циркулируют или куда могут попасть из других стран.
В России, куда последний раз дикий полиовирус был завезен из Таджикистана в 2010 году, первые две прививки от полиомиелита делают убитой вакциной, а для по следующих ревакцинаций применяют ОПВ. Исключительно ИПВ вакцинируются дети из групп риска.
Однако ученых ждало еще более неприятное открытие: вакцинные штаммы Сейбина, эволюционируя в восприимчивой части человеческой популяции, способны восстанавливать свои исходные дикие качества, в первую очередь патогенность и вирулентность. Возникающие таким образом полиовирусы называют вакцинородственными (ВРПВ) и приравнивают к диким штаммам, которые могут вызвать паралитический полиомиелит и передаваться. Впервые ВРПВ зарегистрированы во время вспышки полиомиелита на Гаити и в Доминиканской Республике в 2000 году, когда заболеваемость в отдельных странах уже была сведена до единичных случаев.
В связи с этим Всемирная организация здравоохранения приняла решение о поэтапном отказе от живой вакцины (ОПВ) — по мере остановки циркуляции дикого полиовируса типа 1, оставшегося на сегодня, — и повсеместном переходе на убитую вакцину (ИПВ). Это означает, что для завершения начатой в мире 1988 году тотальной борьбы с полиомиелитом потребуется выполнение парадоксального условия: ликвидация будет возможна лишь тогда, когда прекратится использование вакцины, с помощью которой полиомиелит был поставлен под контроль во всем мире.
Читайте также:


