Ранение крупных сосудов нервов
анение крупного артериального ствола обычно сопровождается развитием той или иной степени недостаточности кровообращения в дистальных or места повреждения отделах конечности. Частота и степень острой недостаточности кровообращения в конечности зависит от уровня и вида повреждения сосуда, состояния коллатерального кровообращения и сроков с момента ранения. Чем больше прошло времени с момента ранения, тем сильнее выражены признаки недостаточности кровообращения конечности.
К проявлениям артериальной ишемии, которая наступает уже в первые минуты после ранения магистрального сосуда, относятся:
1) ощутимая анемия и появление парастезий в дистальных отделах конечности;
2) ишемические боли, которые не увеличиваются при пальпации и не уменьшаются после иммобилизации конечности, при нарастании гематомы к ишемическим болям присоединяются распирающие боли;
3) побледнение, а позже и другие изменения цвета кожных покровов - мраморность, синюшность;
4) похолодание периферических отделов конечности;
5) нарастающая ригидность мышц, которая проявляется затруднением активных, а затем и пассивных движений в дистальных отделах конечности;
6) появление мышечной контрактуры, свидетельствующее о глубоких (часто необратимых) изменениях в мышечной ткани.
Острая ишемия является динамическим процессом. В определенный, особенно начальный период, она носит обратимый характер. Чувствительность различных тканей к нарушению кровообращения и кислородному голоданию неодинакова. Наименее устойчива к ишемии нервная ткань. Восстановление функции нервов может произойти, если ишемия не превышает 6-12 ч (R. Tonzard, 1970). Мышцы также очень чувствительны к недостатку кислорода. При абсолютной ишемии их жизнеспособность сохраняется в пределах 6 ч
Последовательность развития ишемического синдрома. На первом месте стоит боль. Затем появляются первые признаки нарушения чувствительности - онемение вплоть до полной потери болевой чувствительности. Ткани можно прокалывать иглой-больной на уколы не реагирует. Второй этап - нарушение движений: вначале слабеет сила мышц, потом теряется способность к движениям, вплоть до полного ишемического паралича. Такое состояние близко к необратимому.
Перечисленные симптомы являются поводом к тщательному обследованию состояния мышц. Если при пальпации мышцы мягкие, возможны небольшие активные движения, а пассивные сохранены, значит, конечность еще жизнеспособна.
Уплотнение, или, как говорят, окоченение мышц, скованность (тугоподвижность) в суставе (смежных суставах) свидетельствует о гибели конечности.
Гистологически при IV степени ишемии часть мышечных волокон остается все же жизнеспособной (до 40 %). В связи с этим можно сделать попытку восстановления кровотока в магистральном сосуде оперативным путем. В случае удачи конечность может быть сохранена, хотя она и будет неполноценной, т. е. у больного можно получить нечто вроде биологического протеза.
Характерная особенность ишемизированной ткани: при реваскуляризации наступает отек клеток. В результате этого ткани набухают, капилляры расширяются, развивается застой крови. Нарушение микроциркуляции, обусловленное острой артериальной ишемией, видимо, является причиной тех тяжелых изменений, которые наблюдаются в ишемизированных мышцах после возобновления в них артериального кровотока.
Из всех сегментов конечностей в наиболее неблагоприятных условиях после восстановления артериального кровотока находится голень, где мышцы заключены в три фасциальных футляра. Из-за отека происходит как бы самоудушение мышц. Поэтому, если реваскуляризация наступает после ишемии, для уменьшения отрицательных последствий отека показана фасциотомия.
Подход к лечению повреждений магистральных артерий конечностей.
В процессе лечения больного с открытым или закрытым повреждением магистральной артерии перед врачом стоят 3 основные задачи, решаемые в определенной последовательности:
1 - спасение жизни пострадавшего (при кровотечении - остановка кровотечения и борьба с последствиями его),
2 - сохранение жизнеспособности конечности - необходимо восстановить кровоток,
3 - восстановление функции конечности, кровоснабжение которой было нарушено вследствие травмы кровеносных сосудов.
Лечение шока и последствий острой кровопотери должно рассматриваться не только с позиций общей терапии, но и как мероприятие, способствующее сохранению жизнеспособности поврежденных тканей, поскольку с устранением гемодинамических нарушений улучшается кровоснабжение и оксигенация по всех тканях, в том числе и в поврежденной конечности.
Время с момента ранения - главнейший фактор, определяющий успех любой восстановительной операции на поврежденной артерии.
По данным ряда зарубежных авторов, восстановительные операции на поврежденной артерии, произведенные в первые 10 ч после ранения, как правило, позволяют сохранить конечность. При более поздних сроках омертвение конечности происходит в 25 % случаев. Фактор времени при оперативном вмешательстве имеет решающее значение. Вместе с тем необходимо объективно оценивать состояние кровообращения в поврежденной конечности и масштабы разрушения тканей, принимая решение об оперативном вмешательстве.
Морфологические изменения в нервах после их повреждения:
1) полный анатомический перерыв;
2) частичный перерыв;
Повреждение лучевого нерва. Лучевой нерв близко прилегает к плечевой кости и поэтому часто страдает при ее переломах в средней трети. При повреждении лучевого нерва активные разгибания кисти и основных фаланг пальцев становятся невозможными. Кисть свисает. Пальцы в основных фалангах полусогнуты и свисают ступенеобразно. Отведение большого пальца невозможно. Супинация нарушена.
Нарушена кожная чувствительность по тыльной и наружной поверхности кисти от лучезапястного сустава до зоны I, II и частично III пястных костей.
Выявить повреждение лучевого нерва позволяет несложная проба: больному предлагают облокотиться на стол и держать предплечье вертикально. Кисть и пальцы при этом свисают. Если придать кисти и пальцам больного вертикальное положение, а затем сразу же отнять руку исследующего, то кисть больного мгновенно падает.
Повреждение локтевого нерва
Повреждение локтевого нерва сопровождается параличом мелких мышц кости, поэтому V, IV, а иногда и III пальцы принимают когтевидное положение. Сгибание основных и конечных фаланг IV и особенно V пальцев нарушено. Приведение и разведение всех пальцев невозможно (паралич межкостных мышц). Приведение выпрямленного большого пальца невозможно вследствие паралича приводящей мышцы. Выявляются расстройства чувствительности на ладонной поверхности кисти от локтевой стороны лучезапястного сустава, включая ладонную поверхность V пальца и локтевую поверхность IV пальца. На тыльной поверхности - от лучезапястного сустава, включая весь V и IV пальцы (за исключением лучевой поверхности дистальной фаланги его) и проксимальную половину локтевой поверхности III пальца.
Повреждение срединного нерва
Повреждение бедренного нерва
Повреждение бедренного нерва ведет к отсутствию разгибания голени в коленном суставе, ослаблению сгибания бедра, атрофии четырехглавой мышцы бедра с выпадением коленного рефлекса. Развивается анестезия на передней поверхности бедра и передневнутренней поверхности голени.
Повреждение малоберцового нерва
Повреждение малоберцового нерва приводит к отвисанию стопы вниз (падающая или эквинусная стопа) и внутрь, цеплянию носком за землю при ходьбе, невозможности ходить на пятке. Чувствительные расстройства возникают на наружной поверхности голени и тыльной поверхности стопы.
Повреждение большеберцового нерва
Повреждение большеберцового нерва вызывает паралич мышц, сгибающих стопу и пальцы и поворачивающих стопу внутрь. Выпадает ахиллов рефлекс.
Повреждение седалищного нерва
Повреждение седалищного нерва приводит к полному параличу стопы и пальцев.
Сочетанные повреждения нервов и костей. Частота повреждений нервов при закрытых переломах и вывихах, по данным различных авторов, колеблется от 1,5 до 7,6 % в зависимости от локализации перелома или вывиха.
Механизм повреждения нервов при переломах и вывихах чаще обусловлен растяжением и сдавлением нервных стволов травмированной области. Полный анатомический перерыв отмечается редко. Возможны повреждения нерва при хирургических вмешательствах.
Распознавание повреждения нервного ствола при закрытых травмах основано на типичных неврологических признаках. При огнестрельных переломах распознавание сложнее из-за большого масштаба поражения тканей.
Лечение повреждений нервных стволов
Первая медицинская помощь
Первая медицинская помощь на поле боя (в очаге поражения) при огнестрельных (закрытых) поражениях нервных стволов конечностей оказывается в соответствии с характером только травмы конечностей. При огнестрельном ранении (переломе) конечности на рану накладывают асептическую повязку, по показаниям производят временную остановку кровотечения, транспортную иммобилизацию конечности выполняют по общим правилам, вводят обезболивающие средства из шприца-тюбика. Дача таблетированных антибиотиков. Эвакуация на МПБ.
Доврачебная медицинская помощь
Объем доврачебной медицинской помощи - общепринятые мероприятия оказания помощи при ранениях (повреждениях) конечностей, улучшают (исправляют) ранее наложенную повязку, выполняют транспортную иммобилизацию табельными средствами, проверяют правильность наложения жгута, повторно раненный получает обезболивающие средства, антибиотики и т. д. Эвакуация на МПП.
Первая врачебная помощь
Медицинскую сортировку раненных в конечность проводят но общим для этой локализации повреждений правилам: выделяют 3 группы раненых. Врач МПП не всегда выявляет повреждение периферического нерва конечности, так как нарушения движений конечности могут быть обусловлены и переломом, и повреждением (ранением) мягких тканей конечности.
Комплексная оценка характера ранения (травмы), проекции раневого канала и исследование чувствительности конечности помогают установить предварительный диагноз - повреждение нерва.
Специальные меры медицинской помощи при повреждении периферических нервов на МПП: проводниковая или футлярная новокаиновая блокада поврежденного нервного ствола, иммобилизация конечности табельными средствами транспортной иммобилизации, введение обезболивающих средств (морфии). Другие лечебные мероприятия являются общими при других ранениях (повреждениях) конечностей.
Квалифицированная медицинская помощь
По материалам Великой Отечественной войны в ОМедБ диагноз повреждения нервов при ранениях конечностей устанавливался редко.
Ранения крупных кровеносных сосудов, костей, суставов, обширные разрушения мягких тканей значительно затрудняют выявление повреждений нервов. Хирургическая тактика при ранениях конечностей направлена на борьбу с кровотечением, шоком и на профилактику раневой инфекции, ведущая роль при которой, как известно, принадлежит первичной хирургической обработке ран. Производимое во время первичной хирургической обработки ран иссечение нежизнеспособных тканей, удаление костных и металлических осколков, тщательно произведенный гемостаз улучшают течение патологических процессов в пораженном нерве.
Во время медицинской сортировки раненых с повреждениями конечностей в ОМедБ специальных групп раненых с повреждениями периферических нервов не выделяют. Медицинская сортировка раненых в конечность проводится по правилам, изложенным в занятии I данной темы. При подозрении на повреждение нервного ствола конечности установить точный диагноз позволяет первичная хирургическая обработка раны, хотя наличие клинических проявлений повреждения нерва само по себе не является показанием для хирургического вмешательства на нерве при оказании раненому квалифицированной хирургической помощи.
Не следует с целью уточнения диагноза специально обнажать и искать в межмышечных пространствах нервный ствол, если он не виден при первичной хирургической обработке раны.
Таким образом, при огнестрельных ранениях нервов ранние операции на них в условиях ОМедБ (ВПХГ) не показаны за исключением тех редких случаев, когда во время операции первичной хирургической обработки раны обнаруживают анатомический перерыв нервного ствола. В такой ситуации после тщательной хирургической обработки раны можно наложить первичный шов нерва, во всех же остальных случаях следует произвести обычную первичную хирургическую обработку раны и в дальнейшем позаботиться об устранении с помощью лечебных (гипсовых) шин или гипсовых повязок патологической установки конечностей, вызванной повреждением того или иного нерва. Обычно подлежат устранению следующие патологические установки конечностей с приданием им функционально выгодного положения: свисание кисти (падающая кисть) при параличах лучевого нерва, свисание предплечья (отсутствие активных сгибательно-разгибательных движений в локтевом суставе) при параличе плечевого сплетения, паралитическая свисающая стопа при параличе седалищного и малоберцового нервов и т. д.
Придание конечностям функционально выгодного положения может быть осуществлено с помощью обычных лестничных шин или гипсовых лангет. Все обнаруживаемые во время операции повреждения нервного ствола должны быть документированы в истории болезни. Это поможет решать лечебные вопросы на этапе специализированного лечения раненых.
Специализированная медицинская помощь
Специализированная медицинская помощь оказывается в нейрохирургическом отделении ВПТрГ ГБФ. В нейрохирургическом отделении уточняется характер повреждения нервов. Добиваются ликвидации инфекционного процесса в ране. После этого начинается активное медикаментозное и физиотерапевтическое лечение раненых до установления показаний к операции. Если консервативное лечение не эффективно, то оперировать следует не ранее 8 нед после заживления раны.
Шов нерва является основным оперативным приемом в восстановительной хирургии периферических нервов.
1. Первичный шов нерва - вмешательство на нерве (шов) производят одновременно с первичной хирургической обработкой раны. Применяется редко.
2. Отсроченный шов нерва:
а) ранний - в первые недели после повреждения;
б) поздний - по истечении 3 мес со дня ранения.
При ранении нерва не требуется неотложной операции. Немедленная операция показана лишь при сдавлении нерва или нервов нарастающей гематомой, костными отломками при переломах костей, при сочетанном ранении нервов, магистральных артерий или вен конечностей. Цель операции - предупредить ишемические поражения нерва от сдавления. При сочетанном повреждении нервов и переломов костей в первую очередь производят остеосинтез поврежденной кости. В благоприятных условиях нерв сшивают сразу после остеосинтеза. В сложных случаях перенос нейрографии на второй этап приводит к неблагоприятным последствиям.
После операции на периферических нервах показано медикаментозное (прозерин, витамины) и физиотерапевтическое лечение, включая электростимуляцию нервного ствола, массаж, лечебную физкультуру и другие средства.
Оперативное лечение огнестрельных повреждений нервов дает вполне удовлетворительные результаты. Первые признаки регенерации после шва нерва появляются через 3-4 мес. Сначала восстанавливается болевая и температурная чувствительность, затем восстанавливаются движения. Восстановление тактильной чувствительности происходит через 2-3 года.
Дата добавления: 2015-01-19 ; просмотров: 18 ; Нарушение авторских прав
Ранения и повреждения сосудов конечностей составляю 1-2,5% от всех ранений, а сопровождают повреждения конечностей в 38-55% чаще при ранениях нижних конечностей.
Выделяют две группы повреждений: открытые и закрытые (по отношению к покровным тканям). Возможно повреждение только артерий или только вен, или их сочетания. По характеру ранения сосудов различают: полные поперечные; неполные поперечные; одиночные сквозные; касательные; фенестрирующие. При последнем типе повреждения сосудов имеются “дырки” или “окна” в сосуде, но при этом сохраняется кровоток. При этом образуется гематома в месте повреждения, кровоток не страдает. Это создает определенные сложности в диагностике повреждений и нередко является причиной поздних кровотечений. Для диагностики фенестрирующих повреждений сосудов необходима ангиография.
Абсолютное большинство ранений приходится на сосуды конечностей, среди которых чаще повреждается бедренная и подколенная артерии.
6.Классификация ранений сосудов
- без первичного кровотечения;
- с первичным кровотечением;
- с образованием напряженной гематомы;
- с признаками нарушения местного кровообращения;
- осложненные массивной кровопотерей и шоком.
Клинические проявления ранения сосудов зависят от характера раны сосудистой стенки, калибра поврежденной артерии, анатомо-топографических особенностей области травмы, наличия сочетанного повреждения вены, кости, нерва, объема повреждения мягких тканей конечности, общего состояния раненного и т.д. Различают общие и местные признаки.
Общие признаки: кровопотеря и шок.
Местные признаки: локализация раны в месте проекции сосудов, наружное кровотечение, гематома в области ранения, пульсирующая гематома с наличием систолического шума при ее выслушивании, отсутствие или ослабление пульса на периферии, изменение цвета дистального отдела поврежденной конечности, нарушение функции конечности, не обусловленное повреждением костно-суставного аппарата или ранением нервных стволов.
Гематомы, образующиеся при ранениях сосудов, часто пульсируют. Пульсация может появиться сразу же после ранения, но чаще выявляется через несколько дней после ранения и указывает на имеющееся сообщение между гематомой и просветом сосуда. Шум при ее выслушивании чаще возникает при пристеночном повреждении сосуда в связи с развитием турбулентного течения крови по сосуду. Появление шума чаще всего свидетельствует о формировании ложной аневризмы, особенно если шум появляется через несколько дней после ранения.
Более половины случаев ранений крупных кровеносных сосудов сопровождаются образованием аневризмы. Травматическая аневризма представляет собой стойкое местное патологическое расширение просвета артерии, образовавшейся в следствие механического повреждения стенки последней. Артериальные аневризмы наблюдаются при поперечном или боковом повреждении артериальных стволов. Они проявляются наличием опухоли, чаще пульсирующей, характерным систолическим шумом, болями от сдавления нервных стволов и изменением периферического пульса.
Артерио-венозные травматические аневризмы возникают при одновременном повреждении обоих сосудов, в основном при боковых ранениях, после чего происходит патологический анастомоз между артериальной и венозной системами. Исключительное диагностическое значение имеет артериография.
Ранение крупного артериального ствола обычно сопровождаемся развитием той или иной степени недостаточности кровообращения в дистальных от места повреждения отделах конечности. Частота и степень острой недостаточности кровообращения в конечности зависит от уровня и вида повреждения сосуда, состояния коллатерального кровообращения и сроков с момента ранения. К проявлениям артериальной ишемии, которая наступает уже в первые минуты после ранения магистрального сосуда относятся:
1.Ощутимая анемия и появление парастезий в дистальных отделах конечности.
2. Ишемические боли, которые не увеличиваются при пальпации и не уменьшаются после иммобилизации конечности, при нарастании гематомы к ишемическим болям присоединяются распирающие боли;
З. Побледнение, а позже и другие изменения цвета кожи – мраморность, синюшность;
4. Похолодание периферического отдела поврежденной конечности;
5. Нарастающая ригидность мышц, которая проявляется затруднением активных, а затем и пассивных движений в дистальных отделах конечности;
б. Появление мышечной контрактуры, свидетельствующее о глубоких (часто необратимых) изменениях в мышечной ткани.
Острая ишемия является динамическим процессом. В начальном периоде носит обратимый характер. К ишемии не устойчивая нервная ткань: восстановление функции нервов может произойти, если ишемия не превышает 6-12 часов, жизнеспособность мышечной ткани при ишемии составляет от 6 часов. То есть вид лечения при ишемии зависит времени, прошедшего с момента ранения.
Закрытые повреждения сосудов – контузионный или окклюзирующий тип повреждения. Последний возникает при закрытом повреждении сосуда: растяжение его, сдавление отломками кости и т.д. При этом происходит повреждение стенок сосуда различной степени. Самая прочная оболочка сосуда – наружная (адвентиция), самая не прочная – интима. Разрывы интимы и средней оболочки артерий называют контузией артериального ствола. Они бывают трёх видов:
I. В интиме имеются отдельные трещины и она циркуляторно не повреждена;
II. Циркуляторное повреждение интимы, – в местах разрывов интима отслаивается током крови и закрывает просвет артерии, что становится причиной и источником внутрисосудистого тромбоза;
III. Повреждены внутренняя и средняя оболочки артерии.
Контузии II и III ст. приводят к тромбозу и острой ишемии. Такие повреждения называют окклюзирующими.
При разрыве всех оболочек артерии возникает пульсирующая гематома которая обычно превращается в травматическую аневризму.
Итак, при окклюзирующем типе повреждения артерии развивается острое нарушение кровообращения, т.к. острая закупорка сосуда происходит на фоне неподготовленного коллатерального кровообращения. В связи с тем, что основные коллатерали находятся в мышцах, а при ранении они в значительной степени повреждены, то микроциркуляция кровообращения нарушаются сразу же после ранения и усугубляются во времени, в следствие чего весь этот симптомокомплекс приводит к развитию гемодинамической ампутации конечности наступающей через 3-4 часа после ранения.
Установлено, что при острой ишемии конечности раньше всего погибают мышцы. Другие ткани более устойчивы к ишемии. Ишемия приводит к возникновению участков некроза с потерей миоглобина. Ишемизированные мышцы не кровоточат, не сокращаются при механическом раздражении, Внутрисосудистое тромбообразование либо является причиной ишемии, либо фактором усугубляющим этот процесс.
По статистике двух мировых войн повреждения нервных стволов конечностей составили 3—4% к общему числу боевых травм. В основном это были огнестрельные ранения. Во время Великой Отечественной войны пулевые ранения нервов конечностей наблюдались в 56,9%, осколочные — в 41,5%, закрытые повреждения — в 1,6%. Причиной закрытой боевой травмы служат удары ружейным прикладом, обвалы блиндажей, зданий или завалы землей при взрывах снарядов, бомб и т. д.
Среди огнестрельных ранений нервных стволов конечностей преобладали (60—65%) повреждения нервов верхних конечностей. Наиболее часто повреждался лучевой нерв, второе место занимали ранения седалищного нерва, затем — локтевого, малоберцового и срединного нервов. Частота повреждения зависела от анатомо-топографических особенностей нервных стволов. В 45,2% периферические нервы конечностей повреждались одновременно с костями, в 5,4%—в сочетании с крупными кровеносными сосудами. Нередко наблюдалось одновременное ранение нескольких нервов.
Различают следующие виды повреждений нервных стволов:
1) сотрясение (commotio),
2) ушиб (contusio),
3) сдавление (compressio),
4) анатомический перерыв нервного ствола (полный или частичный).
Сотрясение нерва происходит в результате воздействия силы бокового удара ранящего снаряда при прохождении его по тканям в стороне от нерва. При этом морфологических изменений в нервном стволе обнаружить не удается, а наблюдается кратковременное (на несколько часов или дней) нарушение проводимости нерва.
Ушиб нерва возникает при более тяжелом воздействии на него ранящего снаряда или тупой травмы с образованием внутриствольных морфологических повреждений (кровоизлияние, растяжение, разрыв отдельных волокон или пучков). Ушиб нерва, как правило, сопровождается функциональными измениями. При легком ушибе мелкие кровоизлияния рассасываются, отек исчезает и довольно быстро наступает полное восстановление проводимости. При тяжелом ушибе нерва продолжительность и характер нарушения проводимости (полное или частичное) зависят от степени повреждения нервных пучков и вторичных Рубцовых изменений в нервном стволе.
Сдавление нервного ствола вызывают инородные тела, отломки костей, параневральные гематомы, чрезмерное и длительное сдавление конечности жгутом. Возникающее при этом нарушение проводимости по нерву может быть легко восстановлено, если быстро устраняется причина, вызвавшая сдавление. Длительное сдавление нерва приводит к образованию плотного рубца и стойкому нарушению проводимости. Сдавление нерва наступает и при вовлечении его в формирующиеся после ранения массивные рубцы мягких тканей или в костную мозоль. В таких случаях расстройство проводимости нерва с течением времени нарастает.
Самым тяжелым видом повреждения нервного ствола является анатомический перерыв. При полном разрыве нерва концы его обычно расходятся, а при частичном перерыве наблюдается краевой или дырчатый дефект нервного ствола. Концы разорванного нерва размяты, ушиблены, пропитаны кровью; область ушиба наиболее обширна при огнестрельном ранении и мало выражена при ножевых ранениях.
Полный анатомический перерыв нервного ствола сопровождается стойким выпадением проводимости. Частичный перерыв нерва первоначально тоже проявляется полным выпадением функции, так как часто сопровождается тяжелым ушибом и сотрясением нервного ствола; но в последующем возможно частичное восстановление проводимости по сохранившим целость нервным пучкам.
Симптоматология и диагностика
Объективные данные повреждения нервного ствола конечности проявляются чувствительными, двигательными и вегетативными расстройствами в зоне, иннервируемой травмированным нервом.
Чувствительные расстройства могут появляться в виде выпадения (анестезия, гипестезия) или раздражения (гиперестезия, гиперпатия, парестезия, боли).
Двигательные расстройства проявляются вялым параличом или парезом мышц (гипотония, утрата соответствующих сухо-жильных и периостальных рефлексов). Через 2—3 недели после травмы наступает дегенеративная атрофия парализованных мышц, более выраженная при полной у грате проводимости нерва.
Вегетативные расстройства выявляются в виде вазомоторных, секреторных и трофических нарушений. Они особенно выражены при травмах срединного, седалищного и большеберцового нервов. Клинические признаки повреждения отдельных стволов конечностей приведены в табл. 16 и для наглядности изображены на рис. 128, 129, 130 и 131.
Для уточнения характера повреждения нервных стволов, определения прогноза и показаний к хирургическому лечению существуют специальные методы обследования, применяемые в специализированных учреждениях: определение электровозбудимости (реобаза и хронаксия) нервов и иннервируемых ими мышц, электромнография, осциллометрия и др.

Повреждение сосудов – нарушение целостности артерий и вен в результате травматического воздействия. Может наблюдаться как при открытой, так и при закрытой травме, сопровождается наружным или внутренним кровотечением, возможно нарушение кровоснабжения нижележащего сегмента. Повреждение крупных сосудов является тяжелой травмой и представляет опасность для жизни пациента. Диагноз выставляется на основании клинических признаков, к числу которых относится наличие раны или закрытого повреждения, кровотечение или гематома, ослабление или отсутствие пульса на периферических артериях. Лечение хирургическое.
МКБ-10
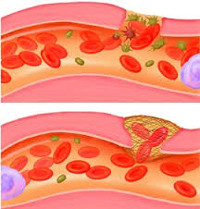
- Открытые повреждения
- Закрытые повреждения
- Диагностика и лечение
- Цены на лечение
Общие сведения
Повреждение сосудов – достаточно распространенная травма, как в военное, так и в мирное время. Наибольшее количество повреждений приходится на сосуды нижних конечностей. Второе место по распространенности занимают повреждения сосудов верхних конечностей, третье – сосудов шеи. В последние десятилетия специалисты в области травматологии отмечают изменение характера таких травм за счет увеличения количества высокоэнергетических травматических воздействий. В связи с этим ранения и закрытые повреждения сосудов чаще выявляются в составе множественной и сочетанной травмы, что усложняет лечение и утяжеляет прогноз.
Открытые и закрытые повреждения сосудов могут сочетаться с переломами костей туловища и конечностей, тупой травмой живота, повреждениями почек, ЧМТ и повреждениями грудной клетки. Наряду с этим нередко наблюдаются изолированные травмы с тяжелыми разрушениями конечностей: многооскольчатыми переломами, раздавливанием и размозжением мягких тканей, обширными рваными ранами и т. д. И, хотя возможности современной реконструктивной ангиохирургии во многих случаях позволяют восстановить целостность сосудов даже при тяжелых повреждениях, тактика лечения и прогноз в таких случаях зависят не только от возможности восстановления артерий и вен, но и от жизнеспособности тканей травмированной конечности.

Открытые повреждения
Местные симптомы ранений сосудов зависят от диаметра травмированной артерии или вены, характера повреждения сосудистой стенки, анатомических особенностей зоны травмы, объема разрушения мягких тканей, сопутствующего повреждения костей и нервов, общего состояния пациента и т. д. При повреждении вен кровь темно-вишневая, изливается ровной струей, при нарушении целостности крупных стволов возможна пульсация в такт дыханию. Возможно образование нарастающей не пульсирующей гематомы в окружающих мягких тканях. Пульс на периферических артериях сохранен, цвет кожи в дистальных отделах не изменен, нарушения функции конечности обусловлены характером и тяжестью травмы.
К числу признаков, позволяющих заподозрить повреждение артерии, относятся рана в проекции сосуда, наружное кровотечение алой пульсирующей струей или нарастающая пульсирующая гематома, ослабление или отсутствие пульсации на артериях ниже уровня повреждения. Важнейшим симптомом повреждения магистральных артерий является нарастающая ишемия дистальных отделов конечности. О недостаточности местного кровообращения свидетельствуют парестезии, побледнение, а в последующем – синюшность и мраморность кожных покровов, похолодание и ишемические боли, которые не уменьшаются при иммобилизации и не усиливаются при пальпации. Перечисленные проявления сопровождаются нарастающей ригидностью мышц. Затрудняются сначала активные, а затем и пассивные движения, при глубоких расстройствах кровообращения возникают мышечные контрактуры.
Закрытые повреждения
Закрытые повреждения сосудов могут возникать вследствие окклюзирующих или контузионных повреждений. Окклюзирующие повреждения обычно выявляются при вывихах и переломах костей, их причиной становится сдавление или ушиб артерий сместившейся костью или костным фрагментом. При этом нередко наблюдается мгновенное удлинение (насильственное чрезмерное растяжение) сосуда, способствующее усугублению травмы. В первую очередь страдает нежная интима – внутренняя оболочка сосуда. Если воздействие достаточно интенсивное, нарушается целостность средней оболочки артерии. При этом наружная оболочка благодаря своей высокой прочности может остаться неповрежденной. Разрывы внутренней и средней оболочки сосудов называются контузией.
Выделяют три степени контузионных повреждений сосудов. Первая – в интиме есть отдельные трещины. Вторая – имеются циркулярные повреждения интимы. Третья – повреждена не только внутренняя, но и средняя оболочка артерии. При повреждениях второй и третьей степени из-за тока крови интима отслаивается и закупоривает просвет сосуда, вызывая внутрисосудистый тромбоз. При повреждении всех оболочек артерии формируется пульсирующая гематома, из которой в последующем, как правило, образуется травматическая аневризма.
В случаях одновременного разрыва артерии и вены возникает артериовенозный свищ – кровь из артерии сразу сбрасывается в вену, что может приводить не только к нарушению кровоснабжения дистальных отделов конечности, но и к развитию общих расстройств кровообращения. Фактором, способствующим усугублению ишемии нижележащих отделов конечности, является кровопотеря и сопутствующие повреждения окружающих мягких тканей. При отсутствии неповрежденных коллатеральных артерий в течение 3-4 часов развиваются необратимые нарушения жизнедеятельности тканей, возникает так называемая гемодинамическая ампутация конечности.
Клиническими признаками закрытого повреждения сосудов являются нарушения движений и чувствительности дистальных отделов конечности, а также резкая боль, которая не уменьшается после вправления отломков, иммобилизации и использования анальгетиков. Кроме того, наблюдается отсутствие периферической пульсации и цианоз или резкая бледность кожных покровов. При нарушении целостности всех слоев сосудистой стенки в проекции травмы образуется обширная гематома.
Диагностика и лечение
Диагноз выставляется на основании внешних признаков, при необходимости выполняется ангиография. Тактика лечения зависит от состояния дистальных отделов конечности, поэтому большое внимание уделяется оценке жизнеспособности тканей. Мягкость мышц и сохранение пассивных движений свидетельствуют о том, что конечность еще жизнеспособна, в таких случаях целесообразно предпринять попытку восстановления кровотока. Окоченение мышц и тугоподвижность суставов являются признаком гибели тканей и могут рассматриваться, как показания к ампутации.
Часть мышечных волокон при глубокой ишемии остается жизнеспособной, поэтому в некоторых случаях врачи отказываются от ампутации и пытаются восстановить кровоснабжение конечности. Однако вероятность благополучного исхода при таких повреждениях сомнительна и, даже если конечность удается сохранить, она остается неполноценной, то есть, превращается в аналог биологического протеза.
В процессе лечения перед травматологом или сосудистым хирургом стоят три задачи, которые следует решать в определенной последовательности. Приоритетом является спасение жизни пациента, то есть, остановка кровотечения и борьба с последствиями кровопотери. С этой целью проводятся противошоковые мероприятия, осуществляются переливания крови и кровезамещающей жидкости. Второй задачей является сохранение жизнеспособности конечности и третьей – восстановление ее функций.
Противошоковые мероприятия способствуют улучшению гемодинамики, следовательно, помогают сохранить жизнеспособность тканей. Наряду с этим, обязательным условием сохранения конечности является реконструктивная операция. В зависимости от характера повреждения сосуда возможен либо обычный сосудистый шов, либо восстановление сосуда с использованием специального протеза. В послеоперационном периоде проводятся мероприятия по нормализации деятельности всех органов и систем, назначаются антибиотики, обезболивающие препараты, ЛФК и физиотерапия.
Прогноз при открытых и закрытых повреждениях артерий и вен зависит от общего состояния пострадавшего, наличия или отсутствия других травм, локализации пораженного сосуда, особенностей коллатерального кровообращения, степени разрушения окружающих мягких тканей и других факторов. Важнейшее значение имеет временной фактор. Хирургические вмешательства, проведенные в течение первых 10 часов после травмы, как правило, дают возможность сохранить конечность. В последующем вероятность неблагополучного исхода резко возрастает.
Читайте также:


