Разрастание нервной ткани неврома
Неврома (neuroma, греч. neuron нерв + -oma) — опухолевидное, преимущественно регенеративное разрастание нервных стволов. Наряду с истинными Невромами различают ложные, к-рые состоят преимущественно из соединительной, слизистой или жировой ткани и связаны с нервами (нейрофибромы, нейромиксомы, нейролипомы).
В зависимости от преобладания нервных волокон или клеток различают фибриллярные, целлюлярные и ганглионарные истинные Невромы, а в зависимости от степени дифференциации составляющих опухоль клеток — зрелые и незрелые. В большинстве случаев Неврома является результатом травмы нерва, ампутации конечности, к-рая может сопровождаться возникновением концевых (ампутационных) внутриствольных, боковых или пристеночных Н. На формирование Н. влияет характер обработки культи нерва (механическая, физическая, химическая, комбинированная).



Гистологически травматическая Неврома состоит из скоплений колб роста, спиралей Перрикончито и осевых цилиндров, вырастающих из перерезанного нервного ствола, имеющих самое различное направление и положение (рис. 1). Вокруг нервных элементов отмечается большое количество соединительной ткани эндопериневрия (рис. 2). Часто обнаруживаются воспалительные инфильтраты, явления эндартериита сосудов нерва, сращения эпиневральной соединительной ткани с окружающими мышцами, прилежащей костью.
При этом если в центральной части Н. часто преобладают воспалительные изменения, то на периферии более развита соединительная ткань, нередко встречаются перерожденные тонкие нервные пучки. В зависимости от срока ампутации величина невромы и развитие нервно-дис-трофического процесса бывают различны.
Через 2 нед. после ампутации уже выявляется большое количество колб роста и спиралей. Через 1—2 мес. нарастает дистрофия ткани, усиливается хаотичность расположения волокон, образующих спутанный клубок, с большим количеством колб роста и спиралей. Через год определяется еще большее количество колб роста и спиралей среди мощно развитой соединительной ткани.
Предполагается, что существует связь ампутационных болей с прорастанием Н. в рубец и ущемлением аксонов рубцовой соединительной тканью.
Клинически Невромы после ампутации могут проявляться болевым синдромом в виде ампутационных, фантомных болей, реже каузалгий (см.). При фантомных болях Н. нередко сочетаются с болезнями культи конечности (см.) — хроническим нарушением кровообращения и трофическими расстройствами в мягких тканях, остеопорозом. Болевой синдром тем выраженнее, чем большая давность ранения и грубее образовавшаяся вокруг нерва соединительная ткань.
Диагноз основывается на наличии концевой опухоли нерва, определяемой при пальпации, нередко резко болезненной, ампутационной или фантомной боли, а также на данных низковольтной рентгенографии, электрорентгенографии, электродиагностики, позволяющих уточнить характер внутристволовой Н.
Невромы подлежат лечению при стойком нарушении функции нерва, наличии болевого синдрома и в случаях, когда oHPi препятствуют протезированию конечности. Чаще это имеет место при Н., спаянных с окружающими тканями или припаянных к костному опилу, или при Н. окруженных обширными рубцами. В отличие от спаянных встречаются подвижные Н., к-рые имеют округлую форму, безболезненны и часто не требуют лечения. Консервативное лечение предшествует операции и заключается в приеме анальгетиков, спазмолитиков, десенсибилизирующих препаратов, витаминов. С целью аналгезии применяют физиотерапевтические методы (УВЧ, диадинамические токи, электрофорез, грязи, массаж), компрессы, мазевые повязки, при сильных и упорных болях — рентгенотерапию, новокаиновые блокады. Эффект блокад удлиняется хим. денервацией спиртом, фенолом, спазмолитином. При безуспешности консервативного лечения Н. удаляют с последующим сшиванием отдельных пучков волокон нерва при помощи атравматических игл и микронейрохирургической техники (см. Микрохирургия).
Профилактикой болевого синдрома и раннего образования Н. при ампутациях конечности является соответствующая обработка культи нерва. С этой целью рекомендуется более высокая (на 8—10 см выше уровня ампутации) атравматическая перерезка его, предупреждение вовлечения культи нерва в рубец и ущемления ее, предупреждение развития инфекции в культе, предотвращение генерализации болевого синдрома путем применения ранних операций на нерве.
Библиография: Григорович К. А. Хирургия нервов, Л., 1969; Опыт советской медицины в Великой Отечественной войне 1941 — 1945 гг., т. 20, М., 1952; Фаворский Б. А. К вопросу о гистопатологии травматических невром, Арх. биол, наук, т. 33, № 3-4, с. 573, 1933; Bradleу W. G. Disorders of peripheral nerves, Oxford, 1974; The peripheral nervous system, ed. by J. I. Hubbard, N. Y., 1974; Swanson A. B., Boeve N. R. a. Lumsden R. M. The prevention and treatment of amputation neuromata by silicone capping, J. Hand Surg., v. 2, p. 70, 1977.
Утолщение нервного волокна в основании пальца стопы с болью и затруднениями в ходьбе – неврома Мортона. Патология вовсе не носит злокачественного характера. Название закрепилось исторически – по причине прощупывания образования на нервном волокне. Расстройству подвержены молодые женщины – в силу особенности ношения обуви на высоких каблуках. Чаще всего дефект односторонний. Жизни он не угрожает, но требует своевременного медицинского вмешательства – для предупреждения тяжелого болевого синдрома.
Причины
Легкую и красивую походку людям обеспечивает сложное строение стопы – в нем соединены кости плюсны, связки, а также межпальцевые нервы. Все структуры испытывают колоссальную ежедневную нагрузку. Поэтому в большей мере, чем остальные части тела, повержены деформациям.

Появление участков утолщения на нервном волокне – это результат его ущемления в тесном пространстве между соседними костями и суставами. Провоцирующие факторы:
- часто – ношение неудобной обуви;
- увлеченность женщин высокими каблуками;
- неправильная осанка при ходьбе;
- избыточный вес;
- плоскостопие – особенно поперечный его вариант;
- облитерирующие расстройства нижних конечностей;
- вынужденное продолжительное пребывание в положении стоя;
- занятие видами спорта, при которых упор приходится именно на стопы.
Иногда неврома формируется после травмы – профессиональных, либо бытовых. Неблагоприятный фон для болезни Мортона – это воспалительные процессы в суставах, к примеру, бурситы, тендиниты. В ответ на отек тканей образуются участки уплотнения в нервном волокне, которые не могут уместиться в тесном пространстве между плюснами. Итогом будет появление невромы.
Симптоматика
Основной клинический признак патологии Мортона – болевой синдром. Его характер и интенсивность напрямую зависят от размеров невромы и ее локализации. Неприятные ощущения в начале заболевания появляются периодически – как легкое покалывание либо жжение. Как правило – после долгого стояния на ногах, физической нагрузки. За ночные часы дискомфорт устраняется.
По мере прогрессирования невринома Мортона дает о себе знать чаще – боли нарастают, периоды ремиссии между эпизодами сокращаются. Появляется онемение в пальцах стопы – на фоне ее целостности. Визуальных изменений нет.

Ношение прежней обуви некомфортно – по ощущению инородного тела в основании 3 и 4 пальцев. В запущенных случаях патологии Мортона боли сохраняются на протяжении всего дня, даже ночью. У людей меняется походка, они часто прихрамывают, вынуждены делать остановки – чтобы неприятные симптомы уменьшились.
При отсутствии комплексной терапии неврома увеличивается в размерах – ее можно пропальпировать. Это своеобразное плотное образование в районе нервного волокна. Боли будут появляться вне зависимости от варианта обуви. Формируются осложнения.
Диагностика
Болезнь Мортона – это результат воспалительного процесса, а не опухолевое перерождения тканей. Для ее диагностики врач тщательно собирает анамнез – когда человек почувствовал дискомфорт, в чем и где он проявился, какие мероприятия приносят облегчение самочувствия.
При осмотре специалист оценивает очертания стопы, ее форму, присутствие анатомических искривлений. Затем он осуществляет сжатие во фронтальной плоскости. Если у больного наблюдается усиление болей в районе плюсны – это достоверный признак невромы между пальцами стопы.

Помимо информации от визуального осмотра и пальпации невромы Мортона, диагностика должны быть проведена и инструментальными обследованиями:
- рентгенография – деформация костных структур, дегенеративные процессы, трещины, иные изменения из-за травм;
- при сомнительном результате – компьютерная/магнитно-резонансная томография, которая подтверждает присутствие локального утолщения между плюсневыми костями;
- ультразвуковое исследование – оценка мягких тканей, кровотока;
- биопсия – для дифференциального уточнения опухоли под связкой стопы.
Столкнувшись с неприятными ощущениями в основаниях пальцев ноги – с одной или двух сторон, прежде, чем начать лечение, следует узнать, к какому врачу обращаться и пройти консультацию. Как правило, первичным звеном поликлинической службы является терапевт, который затем даст человеку направление к профильному специалисту для борьбы с заболеванием Мортона.
Тактика лечения
Опыт ортопедов позволяет им подобрать больному с невромой Мортона, ее симптомами, лечение в каждом случае обращения индивидуально. Основной упор необходимо будет сделать на коррекцию физической нагрузки на нижние конечности:
- приобретение и ношение удобной, анатомически подходящей обуви;
- использование специально разработанных ортопедических стелек;
- по потребности – использование разделителей пальцев стопы;
- меньше времени проводить стоя;
- передвигаться на короткие расстояния и спокойным шагом, без спешки;
- освоить домашний массаж стоп.
Консервативную терапию начинают при частых болевых приступах в ногах – выполнение предупредительных мер не приносит облегчения самочувствия. В ее основе – прием противовоспалительных препаратов, витаминов для нервного волокна, а также нанесение наружных средств – кремы, мазь. Полезны и доступны при расстройстве Мортона ванночки для стоп. Они снимают мышечное напряжение, уменьшают выраженность очага воспаления.

При интенсивном болевом синдроме доступен такой метод обезболивания, как проведение блокад с анестетиком – к примеру, с лидокаином, непосредственно к области невромы. Приходят на помощь при утолщении Мортона методы физиотерапии – магнитотерапия, электрофорез с лекарственными растворами, иглорефлексотерапия.
При невроме Мортона для лечения в домашних условиях разрешено прибегнуть к согревающим компрессам, растиркам, мазям на основе свиного жира, экстрактов целебных растений, настоек из них. Однако, каждый рецепт народной медицины рекомендуется согласовать с врачом.
При отсутствии положительного результата – неврома не позволяет передвигаться без болей в стопе, остается еще один метод лечения. Им является хирургия – операция по иссечению утолщенного участка нервного волокна. Разработано 2 основных варианта – рассечение связки либо удаление невромы Мортона как таковой. Наилучший способ хирургического вмешательства, его объем и сроки проведения специалист рассмотрит в каждом случае отдельно.
Осложнения
При позднем обращении за медицинской помощью, либо же несоблюдении рекомендаций хирурга-ортопеда неврома стопы приводит к ряду осложнений:
- стойкий болевой синдром, который не поддается даже сильным анальгетикам;
- изменение походки – прихрамывание;
- искривление позвоночника;
- невозможность носить стильную красивую обувь;
- психологические проблемы – неврозы, склонность к депрессии.
Ранняя диагностика и комплексная терапия – это залог быстрого избавления от неприятных ощущений в пальцах ног и профилактика возможных осложнений. Каждый человек – сам строит здание своего здоровья. Ведь недаром принято считать, что именно в стопах размещены важнейшие центры, воздействие на которых позволяет улучшать общее самочувствие и повышать энергетические барьеры. Присутствие невромы создает предпосылки для формирования внутренних патологий.
Профилактика
Особых усилий от людей по предупреждению появления утолщения на нервном волокне Мортона не требуется. Достаточно соблюдать ряд простых мер, чтобы неврома стопы не сформировалась:

К мерам специальной профилактике можно отнести приобретение стелек при невроме Мортона – они снимают нагрузку на плюсневые кости. Лучше всего заказать их изготовление в индивидуальном порядке – с учетом анатомического строения. Это позволяет избежать рецидива невромы, если человек уже перенес хирургическое ее удаление.
Не стоит откладывать консультацию врача при болезненности в любимых ножках. Как известно, любую болезнь, в том числе и Мортона, легче предупредить, чем потом лечить.

Общие сведения
Ортопедическая патология стоп в условиях индустриального общества имеет тенденцию к увеличению, о чем свидетельствует частота обращений больных. Это обусловлено резко увеличившейся нагрузкой на стопу, являющуюся сложным анатомическим образованием, включающим 26 костей, 33 сустава, 19 мышц, 107 связок и сосудисто-нервный аппарат, объединённых с голеностопным суставом в единую систему, что позволяет эффективно обеспечивать локомоторную, рессорную и балансировочную функции в процессе ходьбы, бега и прыжков.
Одной из частых причин нарушения функции стопы является болезнь Мортона (синонимы — неврома Мортона, метатарзалгия Мортона, синдром Мортона, межпальцевая неврома, периневральный фиброз, неврома стопы, синдром мортоновского пальца). Межпальцевая неврома представляет собой локальное ограниченное утолщение (образование) оболочки подошвенного нерва вытянутой, веретенообразной формы на уровне прохождения нерва между головками плюсневых костей. Средний размер невромы составляет 0,95–1,40 см в длину и 0,15–0,55 см в ширину. Считается, что заболевание манифестирует при локальном утолщении нерва от 5 мм в диаметре. По сути, неврома Мортона является одним из проявлений туннельного синдрома на стопе, то есть, является туннельной (компрессионной) нейропатией межпальцевого нерва стопы.
Патогенез
В основе патогенеза болезни Мортона лежит повторяющееся/постоянное механическое давление межплюсневой поперечной связки на анастомоз медиального/латерального плантарного нервов (ветви большеберцового нерва) во втором/третьем, реже четвертом межплюсневом промежутке (пространстве). Сдавливание поперечной межплюсневой связки механическим путем постепенно травмирует анастомоз плантарных нервов, что приводит первоначально к сдавлению стволов нервов, а позже — к реактивному перерождению нервных волокон с постепенным формированием спиралей Перрикончито и колб роста, а также к периневральному разрастанию соединительной ткани. Именно постоянная травматизация приводит к формированию воспалительных инфильтратов и сращению эпиневральной соединительной ткани с прилежащей костью/окружающими мышцами.
Классификация
Как таковая классификация отсутствует. Различают лишь односторонние и двусторонние невромы.
Причины
Болезнь Мортона относится к полиэтиологическим заболеваниям, в формировании которых важную роль играют как генетическая предрасположенность, так и воздействие различных экзогенных/эндогенных факторов. Среди основных этиологических факторов развития тоннельных невропатий можно выделить: повышенную нагрузку/перенагрузку переднего отдела стопы, обусловленную чаще всего постоянным ношением слишком тесной обуви или на высоких каблуках, использованием обуви, вызывающей поперечное плоскостопие, деформации стопы различного рода, в том числе , плоскостопие, гематомы в зоне локализации нервных волокон, острые травмы стопы (ушибы, переломы, вывихи), походка с подворачиванием стопы вовнутрь, избыточная масса тела, длительная ходьба, облитерирующие заболевания сосудов ног, аутоиммунные/инфекционные заболевания, липомы различных типов на стопе, изменения в строении нерва и др.
К группе риска относятся лица, профессиональная деятельность которых связана с длительной ходьбой, пребыванием в положении стоя, поднятием тяжестей, а также спортсмены, занимающиеся силовыми видами спорта, прыжками, бегом и пациенты с плоскостопием и с различными разновидностями деформации стопы. О наличии такой проблемы свидетельствует и форум спортсменов. Значимыми провоцирующим факторам являются и бурсит/ тендовагинит стопы, облитерирующий эндартериит ног/облитерирующий атеросклероз, наличие доброкачественной опухоли (плексиформная неврома).
Симптомы невромы Мортона
Симптомы невромы стопы во многом зависит от ее размеров: при диаметре невромы менее 5 мм чаще наблюдается бессимптомное течение. По мере прогрессирования заболевание начинает манифестировать вначале ноющими, стреляющими болями с локализацией в области 3-4-го пальца стопы на фоне физической нагрузки или после нее. Указанные симптомы невромы Мортона могут сочетаться с парестезиями и другими расстройствами чувствительности. С течением времени интенсивность/частота болей увеличиваются, а временной промежуток от начала нагрузки до появления болевого синдрома сокращается.
В конечном итоге боли приобретают жгучий острый характер, появляются в состоянии покоя, при этом изменений конфигурации в стопе не наблюдается. Иногда у пациентов формируется ощущение наличия чужеродного предмета в обуви. При пальпации стопы (клинической пробе со сжатием во фронтальной плоскости) болевой синдром усиливается и появляется иррадиация в пальцы, которая соответствует иннервации пораженного нерва. С прогрессированием болевого синдрома возможно параллельное нарастание сенсорных расстройств (до анестезии). Двигательные расстройства не являются нехарактерными.
Анализы и диагностика
Клиническая диагностика невромы несложна и основывается на наличии болевого синдрома характерной локализации. Наличие сенсорных расстройств подтверждают невральное поражение. Регресс болевого синдрома после проведения местным анестетиком лечебно-диагностической блокады межплюсневого нерва также является признаком невромы.
Из инструментальных методов наибольшую диагностическую ценность имеет ультразвуковое исследование структур стопы. Также для уточнения диагноза может назначаться рентгенограмма стопы, МРТ и КТ.
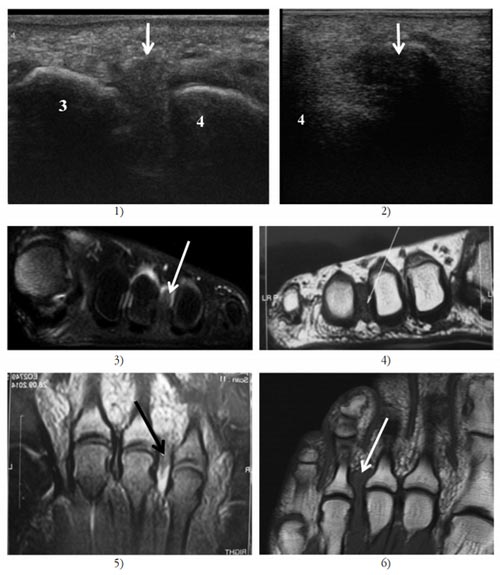
1) и 2) Сонограмма правой/левой стопы 3-го межплюсневого промежутка.
3) и 5) МРТ невромы Мортона правой стопы.
4) и 6) МРТ невромы Мортона левой стопы.
Дифференциальная диагностика проводится с артритом плюснефаланговых суставов, синовитом плюснефалангового сустава, стресс-переломами плюсневых костей, остеонекрозом головок плюсневых костей, а также злокачественными поражениями кости и заболеваниями поясничного отдела позвоночного столба с иррадиацией боли в зону межплюсневых промежутков.
Лечение невромы Мортона
На начальных этапах проводится консервативная терапия:
- ношение удобной обуви с невысоким каблуком или плоской подошвой, имеющей широкий носок;
- ношение стелек, которые подбираются индивидуально, разгружающих передний отдел стопы, уменьшающих боли;
- применение плюсневых прокладок и подъемников;
- лечебная физкультура;
- физиотерапевтическое лечение;
- массаж голеней и стоп;
- инъекции стероидных препаратов в межплюсневое пространство.
При данном заболевании применяются супинаторы-подушечки, которые надевают на пальцы и носят в обуви.
Прорезиненная лента фиксирует приспособление на трех пальцах. Мягкий материал впитывает влагу, эластичные резинки выпрямляют пальцы, а мягкие подушечки снимают нагрузку со стопы.
Цель применения стелек, подушечек, супинаторов — снижение давления на нервный ствол. Они уменьшают нагрузку на переднюю часть стопы, приводят в нормальное состояние поперечный свод, уменьшают давление связок и костей на нерв. Так или иначе, они значительно уменьшают боль и приостанавливают прогрессирование болезни.
Если болевой синдром не очень выраженный местно применяются компрессы и мазь (крем) на основе нестероидных противовоспалительных средств. Параллельно могут назначаться мышечные релаксанты и курсы мануальной терапии. Учитывая то, что неврома стопы сопровождается болевым синдромом, выраженность которого значительно варьирует у разных больных (иногда они испытывают боли годами), необходимо устранять его. Самый действенный метод устранения боли — медикаментозная блокада. При стойкой боли в область невромы (межплюсневый промежуток с тыла стопы в каналы, в ткани, окружающие нерв или канал нерва) вводится раствор Дипроспана с новокаином или лидокаином. В 50% случаев это приводит к улучшению состояния, а 30% — к выздоровлению. Инъекции глюкокортикоидов — это метод патогенетической терапии тоннельных невропатий, к которым относится неврома Мортона. Блокады уменьшают отек и воспаление в зоне компрессии нерва, а следовательно, значительно уменьшают боль. Если у больного имеются явления деформирующего артроза, к лечению добавляют хондропротекторы.
Альтернативной методикой, которую больные могут применять в домашних условиях, является местное лечение компрессами. Они могут быть многокомпонентными и включать:
Компресс прикладывают к области повреждения на 30 минут. В какой-то степени помогают уменьшить боль теплые ванночки с отваром полыни (и компрессы с запаренной травой полыни), компрессы с настойкой прополиса и сабельника, местное применение настойки сабельника и настойки цветков акации. Однако нужно отметить, если не помогают блокады и введение глюкокортикоидов, то не стоит ждать большой эффективности от народных методов лечения. Никакие примочки и растирки на могут повлиять на опухоль. В целом эффективность консервативной терапии составляет меньше 80%. Радикальным методом лечения является хирургическое удаление этого доброкачественного образования.

Невропатическая боль — боль, причиной возникновения которой является неврологическое нарушение, может перейти в стадию непрекращающейся хронической боли. Часто такая боль возникает ввиду развития из волокон нервной ткани рубцового новообразования (неврома) на конце пораженного нерва. В таком случае иногда требуется микрохирургическое вмешательство, в ходе которого будет произведена резекция невромы и восстановление поврежденного нерва.
Что такое неврома?
Неврома, как уже упоминалось ранее, это доброкачественное новообразование (то есть не злокачественное), развивающееся из нервной ткани. Невромы, как правило, развиваются в результате повреждения нерва, и, следовательно, могут возникнуть в любой части тела. Любое повреждение нерва — в результате пореза, удара ножом, огнестрельного ранения и т.д. — приведет к его частичному или полному пересечению, что может стимулировать рост невромы вблизи места поражения.
- Неврома Мортона: оказывает давление на центральный нерв ступни и вызывает продолжительные боли в пальцах
- Неврома вследствие ампутации: развивается в месте, где была проведена ампутация
- Травматическая неврома: может развиться в результате разреза нерва, являющегося результатом несчастного случая, в случае непосредственной травмы, а иногда и после хирургического вмешательства.
Болезненная неврома — симптомы
Невралгическая боль отличается от обычной боли тем, что она может возникнуть сразу после травмы или спустя долгое время после нее. В большинстве случаев боль продолжительная и не проходит без лечения. В результате поражения нерва могут развиться следующие симптомы:
- Боль как при жжении, электрическом ожоге, ударе ножом или порезе
- Ощущение покалывания и онемения на участке
- Аллодиния — возникновение боли вследствие воздействия раздражителей, обычно её не вызывающих. Например, даже незначительное раздражение, вызываемое ветром или одеждой, может вызвать ощущение боли в пораженной области
- Гипералгезия — стимул, который обычно вызывает ощущение переносимой боли, например, прокол иглой во время забора крови, приводит к появлению ужасной боли, которую невозможно терпеть
- Гиперпатия — особенно продолжительная и очень сильная болевая реакция на болевой стимул, которая не проходит с прекращением стимуляции. Внешние факторы, например, изменение погоды, прикосновение одежды или обуви и т.д., могут усугубить центральную боль.
Лечение в такой ситуации должно быть сфокусировано на самом нерве и на попытке восстановить его нормальную функцию, насколько это возможно. Хотя пораженный нерв, как правило, не может восстановиться полностью, разработанные в последние годы нейрохирургические и микрохирургические методы, которыми владеет проф. Рохкинд, могут способствовать облегчению боли и улучшению качества жизни.
Таким образом, при болезненной невроме операция является рекомендуемым лечением, проводимым с целью избавления от боли или ее облегчения. На первом этапе хирург освобождает нерв от рубца, сформировавшегося из нервной ткани в результате внешней травмы. Восстановление нерва проводится как таковое путем отсоединения давящей на него рубцовой ткани и полного отделения нерва от нее.
Хирургическая процедура, проводимая при наличии болезненной невромы, считается тонкой и довольно сложной, и включает в себя действия, которые требуют большого мастерства от хирурга; поэтому так важно сделать правильный выбор врача для проведения этой процедуры.
Страдаете продолжительной болью без видимой причины?
Вы перенесли травму, в результате которой появились хронические боли?
Возможно, Вы страдаете болезненной невромой.
Свяжитесь с сотрудниками центра передовой нейрохирургии и уже сегодня назначьте очередь.
- Раздел:Термины на Н
- | E-mail |
- | Печать
Неврома травматическая образуется при нарушении целости периферического нервного ствола. Ампутационная (центральная, концевая) неврома травматическая образуется через 2-3 нед. после полного анатомического перерыва нерва без рубцового объединения концов его отрезков при смещении по длиннику и/или поперечнику. На операции видно булавовидное или шарообразное утолщение конца центрального отрезка, диаметр которого в 1,5-3 раза превышает диаметр нервного ствола; при пальпации определяется резкое уплотнение этого утолщения. Ампутационная неврома травматическая является показанием к пластике нерва. До операции ее выявляют перкуссией по проекции нерва выше или на уровне его повреждения по характерной иррадиации болезненности в автономную зону нерва. Пальпацией через кожу определяют округлое образование, нажатие на которое вызывает проекционную болезненность. Ампутационная неврома травматическая может образоваться при сохранившейся непрерывности нерва из-за периневральных и эндоневральных рубцовых образований с наличием интерфасцикулярных невром.
После частичных перерывов нервов образуются следующие виды травматических внутриствольных невром травматических: боковые, веретенообразные с повреждением эпиневрия; в виде перехватов и вспучиваний поперечника нервного ствола на уровне повреждения; веретенообразные без повреждения эпиневрия, но со внутри- ствольным рубцовым разрастанием и/или внутрипучковыми невромами с атрофией, демиелинизацией и дегенерацией аксонов. При отсутствии расхождений концов пересеченного нерва, плот ном прилегании и сращения их друг с другом при макроскопическом осмотре их крайне сложно отличить от частичных перерывов и от повреждений без грубого нарушения целостности нерва.
На основании осмотра (непосредственного и под оптическим увеличением) и электрофизиологических методов исследования выделены следующие формы изменений и вовлечения в рубцовую ткань внутриствольной невромы травматической в области поражения:
- преимущественно сдавление ее в рубцовой ткани со всех сторон. Раздражение током нерва выше и ниже внутристволовой невромы вызывает сокращение мышц и/или потенциалы действия. Операция: внешний невролиз с/без имплантации электродов для прямой электростимуляции;
- сдавление нерва утолщенным рубцовоизмененным эпиневрием. Раздражение током нерва чаще не дает сокращения мышц и потенциалов действия. Операция: продольное рассечение наружного эпиневрия, т. е. декомпрессия нерва;
- веретенообразное утолщение нерва в 1,5-2 раза, преимущественное разрастание эндоневральных рубцов, утолщение внутреннего эпиневрия в месте травмы, резкое уплотнение на уровне утолщения. Раздражение нерва током не вызывает сокращений мышц и потенциалов действия. Под операционным микроскопом видно замещение внутреннего эпиневрия рубцовой тканью. После выделения из рубцов прослеживаются деформированные пучки с утолщением периневрия. Операция: внешний и внутренний невролиз;
- веретенообразное утолщение нерва с Рубцовым изменением и деформацией периневрия. При раздражении током нерва сокращений мышц и ВП не получают. Под оптическим увеличением внутриствольно среди рубцов необходимо выделить деформированные пучки с утолщенным периневрием, охватывающим пучок в виде муфты. Операция: наружный и внутренний невролиз и продольное рассечение периневрия (декомпрессия нервного пучка);
- боковая и веретенообразная внутриствольная неврома травматическая. При раздражении током с одной части нерва получали сокращения мышц и/или ВП, а с другой части нет. Операция: шов или аутопластика (при дефекте свыше 1 см) части нервных пучков и невролиз другой;
- веретенообразное утолщение нерва с внутрипучковым невротмезисом. При электростимуляции током нерва сокращений мышц и ВП нет. Под оптическим увеличением находят полный перерыв пучков нерва со внутриствольными невромами пучков с их Рубцовыми сращениями без/или со смещением по оси нерва. Операция: резекция невромы и эпиневральный шов, микрохирургическая пластика пучков или аутопластика нерва.
Таким образом, преимущественное распространение соединительной ткани вокруг внутриствольной невромы травматической и/или изнутри ее, является показанием к внешнему и/или внутреннему невролизу. Сморщивание и деформация эпиневрия, а также периневрия со сдавлением пучков являются показанием к продольному рассечению этих оболочек и декомпрессии фасцикул.
Читайте также:


