Родимые пятна нервная система
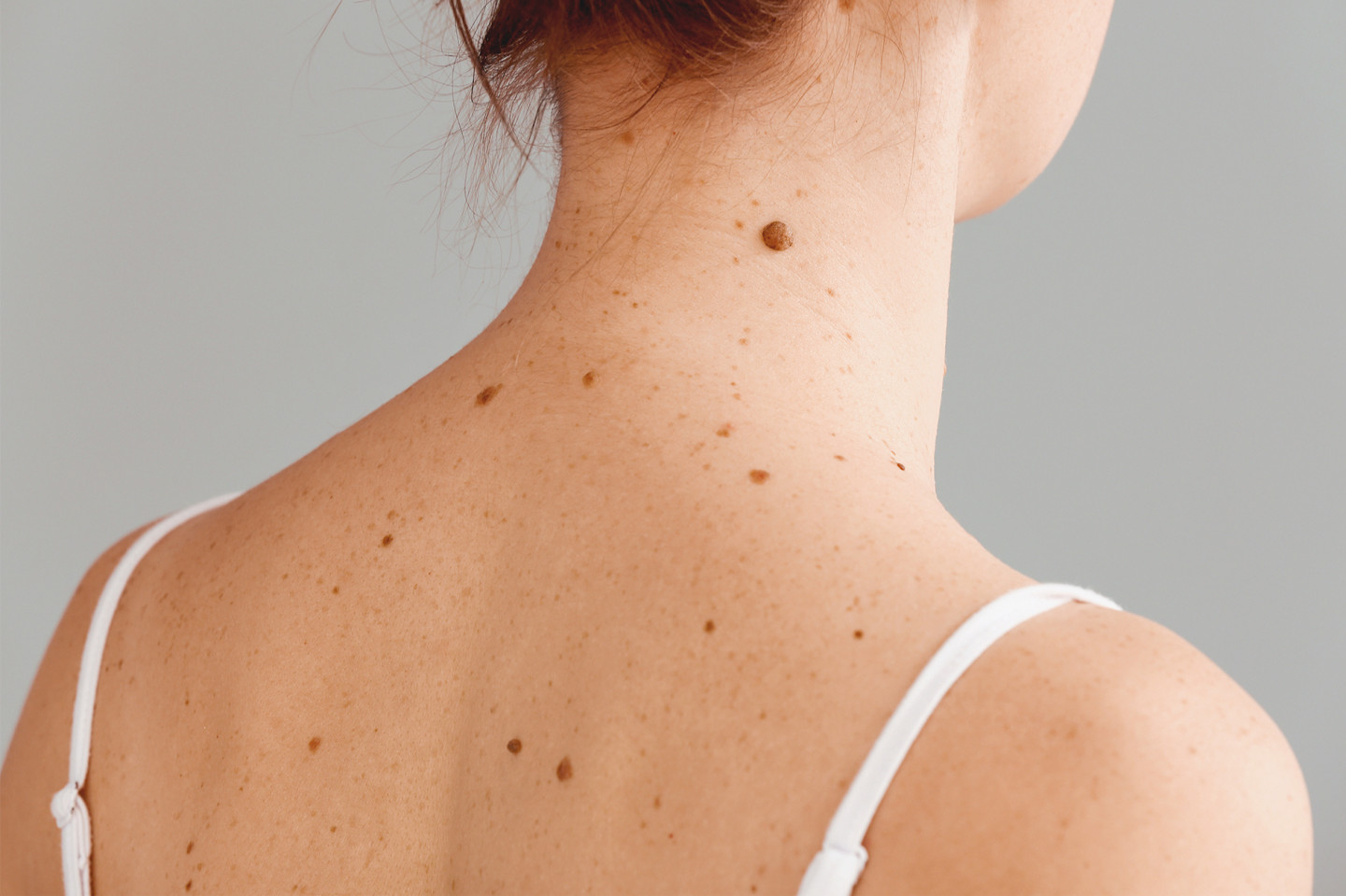
Родинки есть практически у всех людей старше 10 лет. Они отличаются по цвету, структуре, размерам, многим другим признакам. Знать виды родинок полезно, чтобы отличать опасные образования от безопасных. Классификация помогает выбрать метод лечения или удаления невуса.
По структуре
Структура и строение родинки определяются тем, какими типами клеток она образована. Наиболее распространенные невусы — это скопление пигментных клеток. Но это не единственный вид родинок: они также могут быть образованы клетками внутренней поверхности сосудов или папилломатозно-бородавчатых разрастаний.
Сосудистые родинки появляются из-за активного размножения клеток эндотелия — внутренней поверхности стенок сосудов. Они проявляются в виде изменения сосудистой структуры кожи. Такие невусы называют ангиоматозными.
Форма сосудистых невусов — плоская асимметричная. Внешне они напоминают пятно от разлитого вина, находящееся на коже лица или слизистых оболочках. При надавливании отметина не исчезает полностью, а только бледнеет.
Размер ангиоматозного невуса — средний или крупный. Некоторые образования занимают половину лица, при этом имеют темно — фиолетовый, красный или розовый оттенок. Они не исчезают, поэтому если родинка доставляет серьезный эстетический дискомфорт или увеличивает вероятность развития опухолей в кровеносных сосудах ЦНС, ее удаляют. В зависимости от диаметра, локализации используется метод криодеструкции, хирургическое вмешательство или кожная пластика.
Пигментные родинки образуются из пигментных клеток из-за переизбытка пигмента меланина. Они развиваются в 5— 10 лет, хотя известны случаи появления в более позднем возрасте. Внешне невусы выглядят как пятна или уплотненные образования разной величины, формы, цвета. Консистенция идентична здоровой коже или незначительно уплотнена.
При исследовании под микроскопом невусные клетки, из которых состоят такие родинки, имеют сходство с эпителиолидными. Это круглые образования с большим ядром, которые находятся в соединительной ткани или верхнем слое дермы. По мнению некоторых исследователей, они образуются из этой соединительной ткани и эпителия. Кроме того, пигментные родинки связаны с меланоцитами — клетками, имеющими неврогенное происхождение, поэтому нередко сочетаются с пороками развития ЦНС.
Пигментные невусы могут находиться не только в коже, но и в белочной оболочке глаза, а также нервной ткани и слизистой оболочке ротовой полости. Они разнятся по величине, иногда занимая обширные участки поверхности тела. Поверхность — гладкая или шероховатая, иногда с проросшими волосками. Читайте более подробно о пигментных невусах: Что такое невус пигментный: нужно ли удалять.
Бородавчатыми невусами называют выпуклые бляшки бурого или буроватого цвета, напоминающими внешне цветную капусту. Они могут быть множественными или одиночными. Поверхность — гладкая, состоящая из наслоений роговых масс, или с сосочковыми разрастаниями. Такие родинки ошибочно считают неопасными; на самом деле они могут вызвать серьезные осложнения, переродиться в раковую опухоль.
Бородавчатые родинки развиваются с самого рождения человека. По мере взросления и старения организма они постепенно темнеют, приобретая желтоватый или коричневатый оттенок. Этот вид родимых пятен медленно растет, причем в высоту: темные пленки нарастают на поверхность, размеры образования увеличиваются. Росту способствует регулярная травматизация родинки, если та находится на волосистой части головы или других травмоопасных участках.
Вид невоидных опухолей наблюдается преимущественно у женщин. Он локализуется на верхних и нижних конечностях, лице, голове. Размеры могут быть как мелкими (до 1 мм в диаметре), крупными — до 20 см.
Бородавчатые невусы крайне опасны: они перерождаются в 10% случаев. При постоянном травмировании, расчесывании, инфицировании родимого пятна вероятность малигнизации увеличивается.
По цвету
Невусы бывают разного цвета — серые, коричневые, голубые, черные. Такое разнообразие объясняется структурными различиями новообразований, уровнем концентрации пигмента, их локализацией. Условная классификация делит все родинки по цвету на три большие группы.
Красными родинками чаще всего называют ангиомы — небольшие выпуклые отметины на теле, не представляющие значительной онкологической опасности. Они развиваются из-за нарушений в функционировании эндокринной системы, желудочно-кишечного тракта. По структуре такая родинка относится к сосудистым, или ангиоматозным.
Кроме того, красный и розовый оттенок характерен для таких новообразований:
- земляничных невусов;
- паукообразных или звездчатых гемангиом;
- сенильных гемангиом;
- ангиокератом.
Красные родинки, состоящие из меланоцитов эпидермиса, имеют равномерную окраску. Они появляются в детстве, до наступления совершеннолетия, а также в период гормональных перепадов — например, во время беременности. Поверхность — гладкая, с четкими границами, правильными очертаниями овальной или круглой формы. Цвет — однородный, от мясо-красного, светло-розового до коричневого; чем выше приподнята родинка, тем светлее ее оттенок.
В отдельную категорию выделяют невус Шпитса — одиночную родинку розоватого, красного или красно-коричневого цвета, расположенную на лице. У людей пожилого возраста она более пигментированная, вплоть до черного цвета. Невус Шптиса напоминает плотный полушаровидный узел с гладкой или бородавчатой поверхностью. Имеет доброкачественную природу, хотя известны единичные случаи перерождения в раковую опухоль с метастазами в близлежащие лимфатические узлы.
Красный цвет характерен и для диспластического меланоцитарного невуса или невуса Кларка. Считается предраковым заболеванием, предшественником меланомы. Появляется в период пубертата, отдельные элементы возникают на протяжении всей жизни. Невус Кларка имеет нечеткие, неправильные границы, с покраснением у основания, и крупные размеры — диаметр более 5 см. Образуется на участках кожи, закрытых от солнца — на ягодицах, половых органах, волосистой части головы, спине и нижних конечностях. Читайте более подробно о красных родинках: Опасно ли появление красных родинок и более подробно о розовых родинках: Розовые родинки: 7 причин появления.
Невус Кларка имеет высокие риски малигнизации. Если есть наследственная предрасположенность они составляют:
- 56% — в возрасте до 59 лет;
- 100% — к 76 годам.
Голубые родинки встречаются часто. Они имеют округлую или овальную форму с четкими границами, слегка возвышаются над поверхностью кожи лица или рук. Консистенция таких новообразований мягкая, размеры сравнимы с чечевицей или чуть крупнее.
Выделяют несколько подвидов голубых и фиолетовых невусов:
- Простая форма. Небольшой размер — до 1 см в диаметре, плоская форма, локализация на тыльных сторонах рук и шее, реже — на лице. Известны единичные случаи появления на слизистой оболочке влагалища или шейки матки. Степень насыщенности цвета зависит от плотности скопления меланоцитов.
- Клеточная. По размеру больше, чем плоская: диаметр достигает 3 см. Цвет менее насыщенный из-за увеличенной площади. Расположение — кисти рук, ягодицы, стопы. Характерная особенность — неравномерность поверхности из-за того, что перемычки клеток сформированы из соединительной ткани. Эту разновидность часто путают с меланомой.
- Комбинированная. Сочетает признаки обоих подвидов. Имеет нечеткие, размытые границы и неоднородную поверхность с преобладанием темно синих и коричневых оттенков. Локализация — шея, тыльная сторона рук, поясница.
Голубые невусы могут появиться и у пациентов любого возраста и пола, но у женщин встречаются чаще. Основной период формирования — пубертата, активная гормональная перестройка. К моменту, когда голубой невус появится на поверхности и станет заметен внешне, он уже полностью сформирован.
С точки зрения гистологии, эти новообразования состоят из меланобластов веретенообразной формы. Они располагаются в среднем и нижнем слое дермы. Большинство таких образований доброкачественны, и в меланому не перерождаются.
При спокойном течении лечению они не подлежат. Читайте более подробно о голубом невусе: Голубой невус: диагностика по цвету.
Это самые распространенные разновидности родинок — до 90% всех зарегистрированных случаев. Они образуются в результате накопления меланина в разросшихся тканях. В зависимости от концентрации пигмента цвет невуса — от светло-коричневого до темно-коричневого.
Черный цвет характерен для таких видов родинок:
- Пограничные пигментные. Представляют собой злокачественные узелковые новообразования небольшого размера. Окраска — серая или черная. Чаще всего это единичные отметины, появляющиеся на любой области тела. Они устойчивы к воздействию ультрафиолетовых лучей, не меняют цвет и размер в течение жизни. Узелковая структура обусловлена высокой концентрацией меланина, находящегося между дермой и эпидермисом.
- Гигантские пигментные. Могут быть окрашены в серые и черные оттенки. Выглядят как бородавка с неровной растрескавшейся поверхностью, со временем увеличивающаяся в размерах. Быстро перерождается в злокачественную опухоль, поэтому требует регулярного наблюдения у онколога.
Среди коричневых родинок особо выделяют меланоз Дюбрея — предраковое образование, которое выглядит как пятно коричневого цвета. Отличается неправильной формой и четко очерченными краями, а также медленным ростом — от года до десятков лет. Читайте более подробно о черных родинках: Черная родинка на теле: почему накапливается меланин.
По форме
По тому, как выглядят родинки, их делят на плоские и выпуклые. Эта классификация условна: некоторые невусы лишь слегка возвышаются над поверхностью, другие — фиксируются на ножке, третьи ощущаются только при пальпации.
Ряд родинок возвышаются над поверхностью тела. Они могут крепиться к коже с помощью длинной ножки или образовываться на основании из папилломы. Нередко на их поверхности прорастают волосы.
Выпуклую форму имеют такие виды невусов:
- сложные — возвышаются над уровнем здоровой кожи, темные;
- интрадермальные — с гладкой или бугристой поверхностью, имеют окраску от бежевой до черной, иногда с проросшими волосками;
- невусы Сеттона — с окружностью из обесцвеченной кожи;
- диспластические — темно-бурые или розовые отметины неправильной формы с размытыми краями.
Из-за того, что невоидная опухоль выступает над кожей, она чрезвычайно уязвима: ее можно случайно повредить, зацепить, оторвать. Если это происходит постоянно, то увеличивается вероятность перерождения невуса. Поэтому выпуклые образования, находящиеся на плечах, груди, спине, шее, лице, коже головы подлежат удалению. Повышенного внимания требуют родинки неправильной формы, с четко выраженной асимметрией. Читайте также о выпуклых родинках: Выпуклая родинка: обзор опасных признаков.
Плоские родинки относятся к наиболее часто встречающемуся типу. Они представляют собой образования синтезирующих меланин клеток, находящиеся на поверхности кожи, в дерме или между этими слоями. Возникают в течение первых 20 лет жизни человека.
К плоским родинкам относят лентиго — равномерно пигментированные пятна чуть темнее веснушек. Цвет — от коричнево-бурого до черного. Он устойчив, не меняется под воздействием ультрафиолета.
Другой распространенный вид плоских родинок — эпидермо-дермальные. Они имеют средние размеры — от 1 до 10 мм. Цвет может быть бежевым, коричневым или черным.
Выделяют различные виды родимых пятен:
- по типу клеток, сформировавших новообразование;
- по клиническим проявлениям;
- по цвету и текстуре;
- по прогнозу возможной малигнизации.
Еще одно существенное отличие — родимые пятна могут быть образованы не только меланоцитами, но и другими клетками.
По размеру
Размеры невусов разнообразны: от мелких, величиной с булавочную головку, до обширных, занимающих обширную площадь. Порой изначально небольшое образование увеличивается под воздействием травматизации, раздражения, мацерации. Изменение размеров родинки — тревожный признак, о котором нужно сообщить дерматологу.
Различают следующие виды невусов с учетом их размера:
- Гигантские — занимают отдельную часть тела. Средний диаметр — 10-40 см. Чаще всего эта разновидность образуется на поверхности туловища или конечностей, растет по мере взросления ребенка. Имеет цвет от серого до черного и неровную, бородавчатую, потрескавшуюся поверхность.
- Крупные типы родинок — диаметром от 10 см и выше. Могут быть и выпуклыми, и плоскими, располагаться на любых участках.
- Средние — от 1.5 до 10 мм в диаметре. Форма, цвет, структура могут быть различными.
- Мелкие — наиболее распространенные. Диаметр — 0.5-1.5 мм.
Наиболее опасные разновидности родинок на теле — средние и крупные: их легче случайно повредить или сорвать. Кроме того, они могут переродиться в злокачественную опухоль. Читайте также об опасности больших родинок: В чем опасность больших родинок на теле.
По природе образования
Отвечая на вопрос, какие бывают родинки, нельзя не упомянуть их природу — злокачественную или доброкачественную. Некоторые образования могут малигнизироваться, то есть превращаться в рак кожи, или меланому. Она считается самым агрессивным онкологическим заболеванием и трудно поддается лечению.
К этой категории относятся следующие формы меланомы:
- поверхностная;
- узловая;
- злокачественное лентиго;
- акральная лентигинозная.
Поверхностная форма — самая распространенная, более 50% всех диагностируемых случаев. Может возникать как на основе здоровой родинки, так и на чистой коже. Поверхностная меланома выглядит как пятно с размытыми краями и неоднородной окраской. По мере развития заболевания на поверхности появляется темный узелок. Поверхностная меланома — наименее агрессивная форма, может развиваться годами. Чаще всего диагностируется у женщин среднего возраста.
Узловая форма наиболее опасна. Она составляет 25% от всех регистрируемых случаев; болеют в основном мужчины старше 50 лет. Меланома развивается вглубь кожи, быстро вовлекает в свое развитие нижележащие ткани и пускает метастазы. Внешне она выглядит как узелок темного или черного цвета.
Злокачественное лентиго — большое коричневое пятно диаметром 2–5 см, расположенное на лице, шее и других открытых участках тела. Встречается у мужчин и женщин старше 55 лет, составляет 13% от всех регистрируемых случаев.
Акральная лентигинозная форма — наиболее редкая. Ее диагностируют в 7% случаев. Меланома напоминает медленно разрастающееся пятно. Она образуется на ладонях, подошвах и области под ногтями. Читайте также: Опасность злокачественных родинок.
Доброкачественные родинки не представляют опасности. Но некоторые из них более склонны к перерождению, чем другие. В связи с этим все доброкачественные родинки делят на две большие группы — меланомоопасные и меланомонеопасные.
К меланомоопасным относят такие виды:
- пигментные пограничные;
- голубые;
- гигантские пигментные;
- предраковый меланоз Дюбрея;
- невус Ота.
К меланомонеопасным относятся:
- внутридермальные пигментные;
- галоневусы;
- папилломатозные;
- веррукозные;
- фиброэпителиальные.
Меланомоопасные родинки встречаются гораздо реже, в 10% случаев. Их перерождение могут спровоцировать химические, механические, радиационные и другие факторы. Поэтому любой подозрительный элемент кожи должен быть обследован врачом. Проведение травмирующих косметологических процедур или биопсии, самолечение таких образований запрещено.
Медицинская классификация родинок
Медицинская классификация разделяет невусы на отдельные группы по сходным признакам:
- Пограничные, или интраэпидермальные. Имеют плоскую форму и темно-коричневый оттенок. Образуются между эпидермисом и собственно дермой на любом участке тела.
- Внутридермальные. По форме напоминают выпуклый купол. Цвет — коричневый, со временем может темнеть.
- Сложные — разновидность, имеющая признаки пограничного и внутридермального образования. Сверху покрыта папилломами. Диаметр — до 1 см.
- Галоневус. Отличается пятнистой пигментацией, превышающей границы родинки вдвое. Может возникать у детей и беременных женщин; иногда исчезает самостоятельно. Подвид отличает наличие баллонообразных клеток в структуре. Для диагностики нужен научный анализ в лаборатории.
- Голубые невусы. Плоские или слегка выпуклые образования 2-4 мм в диаметре. Состоят из глубоко пигментированных дендритных меланоцитов и рассеянных меланофагов.
Точная диагностика невоидной опухоли возможна только после клинического обследования и гистологического анализа.


Константин Титов,
доктор медицинских наук, профессор, завкафедрой хирургии и онкологии Медицинского института РУДН; заведующий онкохирургическим отделением опухолей кожи и мягких тканей МКНЦ им. А.С. Логинова; зампредседателя Национальной академии дерматологов и онкологов
Родинка (невус) — пигментированные пятна или узелки, состоящие из скоплений меланоцитов (клеток, содержащих пигмент меланин). Родинки, или, как их правильно называть, невусы, есть у всех: у кого-то больше, у кого-то меньше. Они могут быть гладкие или бугристые, разной формы и цвета. Родинки, как созвездия, бывают рассыпаны на теле группами по несколько штук или встречаются поодиночке. Они меняются, появляются и исчезают с возрастом. В некоторых случаях родинки могут трансформироваться в меланому — неэпителиальную злокачественную опухоль.
Самые опасные родинки — большие, выпуклые, темного цвета?
Размер, выпуклость и интенсивность пигментации родинки не всегда указывают на риск развития меланомы. Опасность могут представлять и небольшие плоские родинки с неровными расплывающимися границами или неоднородные по цвету (например, одна сторона светлая, а другая — почти черная). Поэтому при обнаружении крупных невусов или каких-либо изменений родинки лучше показать врачу-дерматологу. Меланома может возникать и в темных, и в светлых родинках, поэтому обследовать у дерматолога нужно и пигментированные, и беспигментные образования.
Большое количество родинок на теле может привести к раку кожи?
Единого мнения о том, какое количество родинок следует считать безопасным, нет. До недавнего времени порогом, при котором возникала вероятность развития меланомы, считалось 50 и более родинок. Сегодня речь идет уже о 100 и более. Это так называемые родинки без счета, и человек с таким количеством невусов входит в группу риска. Однако таких людей немного.
В 75-80% случаев меланома возникает спонтанно. Так что большое количество невусов само по себе не считается проявлением меланомы и не говорит об обязательной предрасположенности кожи к раку. Но людям, имеющим много родинок, следует наиболее внимательно относиться к ним.
Можно ли удалять родинки?
Самостоятельно удалять родинки нельзя, как и обращаться за консультацией в салон красоты. Какие родинки и каким способом можно убрать, определяет только врач-дерматолог. Почему? Любое непрофессиональное удаление невусов может привести к осложнениям. На сегодняшний день существует несколько методов удаления. Для одних родинок вполне подойдет моментальное срезание при помощи тока высокой частоты, а для удаления других потребуется скальпель. В особых случаях специалисты применяют лазер или жидкий азот.
Новые родинки на теле — это тревожный сигнал?
Появление родинок на теле — это естественный процесс для многих людей. У одних они возникают спонтанно за короткое время, у других — в течение всей жизни. Также существуют врожденные родинки, которые проявляются в первые месяцы после рождения.
Как правило, родинки сами по себе вполне безопасны. Поэтому если они не доставляют дискомфорта, их цвет, размер или форма не меняются, то трогать их не стоит.
Как определить опасные родинки?
Существует специальный ABCDE-метод. Он был разработан для самостоятельного осмотра тела на предмет выявления странных родинок или новообразований. Латинские буквы в аббревиатуре обозначают пошаговый осмотр родинок по пяти параметрам:
Проверка родинок по ABCDE-методу:
- А (asymmetry) — асимметрия сторон родинки (одна половина не симметрична другой);
- В (border irregularity) — неровный край родинки;
- С (color) — неодинаковый цвет на разных частях родинки;
- D (diameter) –диаметр родинки более 6 мм (используйте линейку для осмотра);
- E (elevation and/or evolution) — изменчивость родинки (меняла ли родинка за последнее время цвет и/или размер).
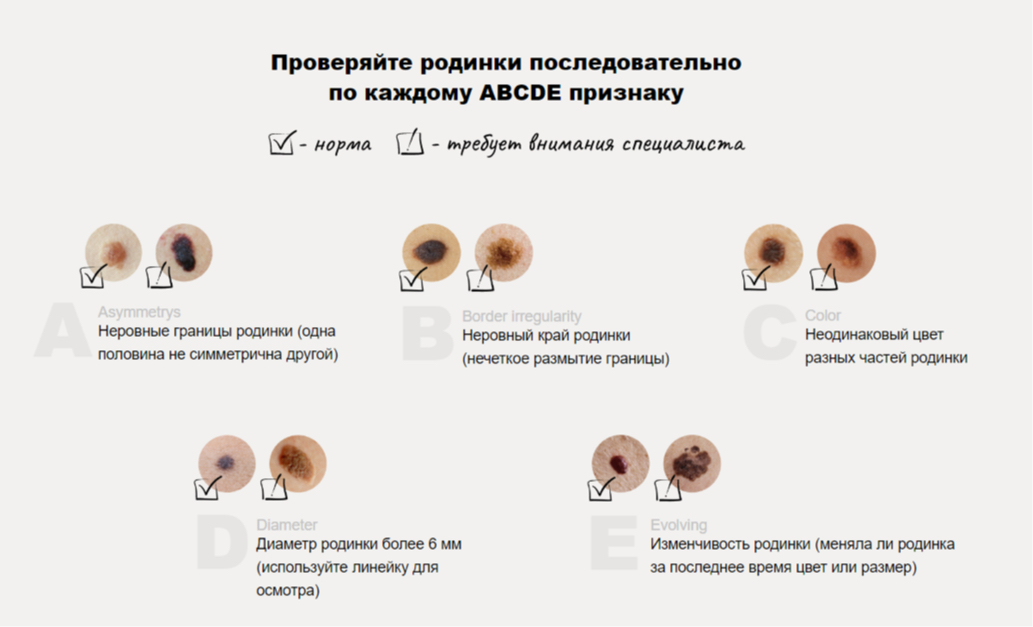
Наличие двух и более параметров из этого списка должно насторожить, и в таком случае лучше обратиться к врачу. Норма — когда цвет, размер и форма родинки не меняются.
В отличие от внутренних органов, кожа всегда на виду, это самый крупный орган нашего тела. Поэтому любые изменения можно заметить самостоятельно. Врачебный осмотр тем, кто находится в зоне риска (имеет бесчисленное количество родинок), рекомендуется проходить регулярно: раз в полгода-год.
Узнать больше о родинках и здоровье кожи можно с помощью игры-теста.
Патогенез
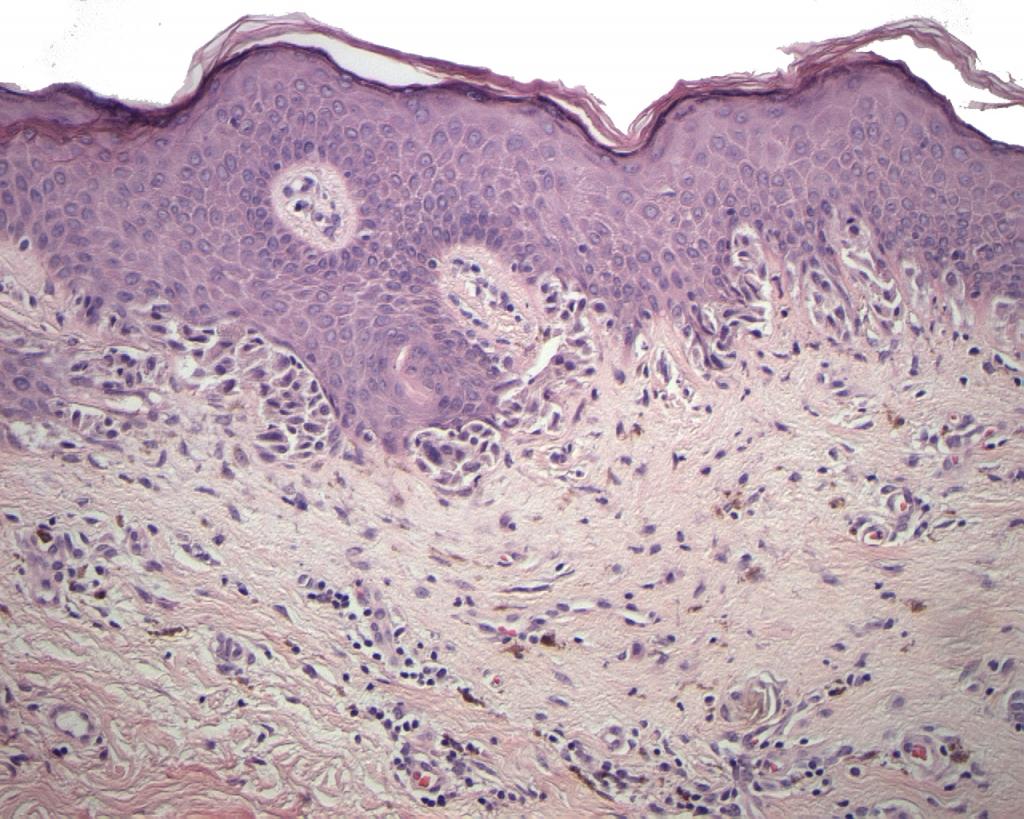
Такое родимое пятно является результатом патологического развития и аномального разрастания кровеносных сосудов. Данный специфический порок может сформироваться на любом участке тела. Чаще всего он появляется на туловище и конечностях, но может возникнуть и на сосудистой оболочке глаза.
Невус представлен специфическими клетками, образование которых является следствием патологических изменений в меланоцитах. Последние принимают непосредственное участие в синтезе фермента меланина, обеспечивающего кожному покрову человека нормальную пигментацию.
Как правило, появляются сосудистые невусы у новорожденных. Гораздо реже они формируются в зрелом возрасте. Но и в этом случае принято говорить, что патология носит врожденный характер, просто проявилась она намного позже.
Этиология
В настоящее время неизвестны точные причины, из-за которых образуются сосудистые невусы у взрослых и детей. Однако доказано, что в качестве провоцирующих могут выступать следующие факторы:
- Наличие инфекций мочеполовой системы у женщины в период вынашивания ребенка.
- Мутации и генетические нарушения.
- Резкие колебания гормонов (в частности, прогестерона и эстрогена) в организме женщины в период беременности.
- Облучение, высокая дозировка которого была получена во время вынашивания плода.
- Нездоровый образ жизни, который женщина вела в период беременности (употребление наркотиков и спиртосодержащих напитков, табакокурение).
Под воздействием любого из данных провоцирующих факторов нарушается процесс синтеза меланоцитов в организме ребенка. В результате они начинают скапливаться в определенном месте. Впоследствии они трансформируются в специфические клетки - невоциты. Именно из них и состоит родимое пятно.
В подростковом и зрелом возрасте сосудистый невус может появиться под воздействием следующих факторов:
- Менопауза.
- Наличие признаков воспалительных или аллергических реакций на кожном покрове.
- Систематическое воздействие на организм ультрафиолетовых лучей. Чаще выявляются сосудистые невусы у детей, которые гуляют на улице в часы максимальной активности солнца. Кроме того, патологии подвержены взрослые лица, посещающие солярий.
- Прием контрацептивов.
- Гормональная перестройка организма в подростковом возрасте.
При этом, как было упомянуто выше, патология все равно носит врожденный характер. Но проявляется она в подростковом и взрослом возрасте только под воздействием одного или нескольких провоцирующих факторов.
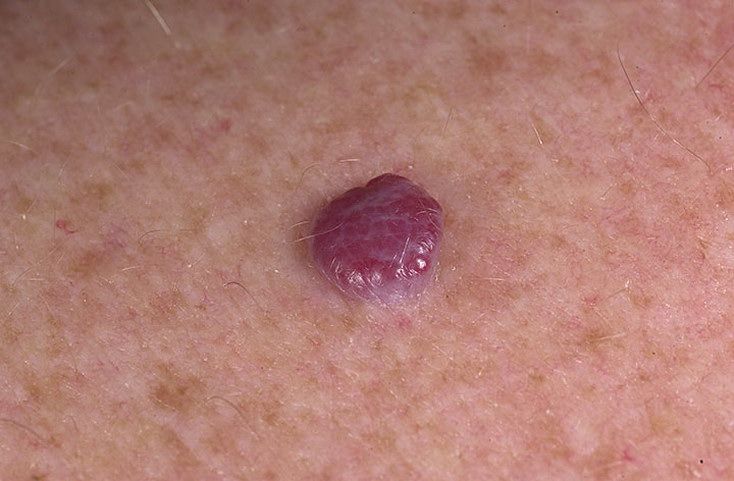
Родимые пятна могут возвышаться над поверхностью кожного покрова, а могут находиться и под ним. Чаще всего они имеют интенсивный оттенок, но иногда встречаются и беспигментные сосудистые невусы.
Иными словами, существует множество видов таких родимых пятен. Однако на практике чаще всего встречаются 4 типа сосудистых невусов:
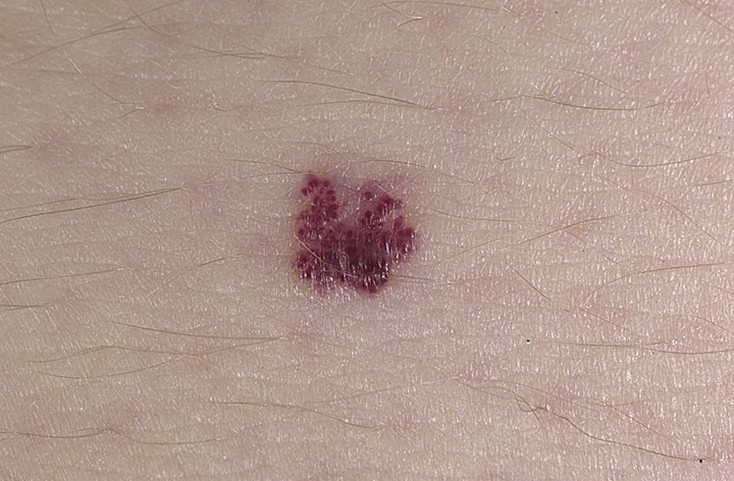
- Капиллярный. Его еще называют простым. Это пятно, которое формируется непосредственно на кожном покрове. Оно может иметь красный или синий цвет. Оттенок при этом очень интенсивный. Невус имеет четкие контуры, он может быть плоским или же представленным в виде узелка. Если на такое родимое пятно надавить пальцем, оно сначала побледнеет, а затем станет первоначального цвета.
- Кавернозный. Врачи такое пятно также называют пещеристым. Сосудистый невус формируется под кожей. Внешне он имеет вид бугристого узла, структура которого представлена полостями, заполненными кровью. Цвет кожи над невусом не изменен или же имеет легкий синеватый оттенок. Если на такой бугорок надавить пальцем, он станет белым.
- Комбинированный. Для такого вида характерно сочетание признаков кавернозного и капиллярного родимых пятен. При этом сосудистый невус состоит из двух частей. Одна находится под кожным покровом, другая - над ним.
- Смешанный. Наиболее редко диагностируемый вид. В данном случае структура новообразования представлена не только сосудистой, но и другой тканью (соединительной, нервной или лимфоидной).
В 80 % случаев у пациентов выявляется капиллярный или кавернозный сосудистый невус.
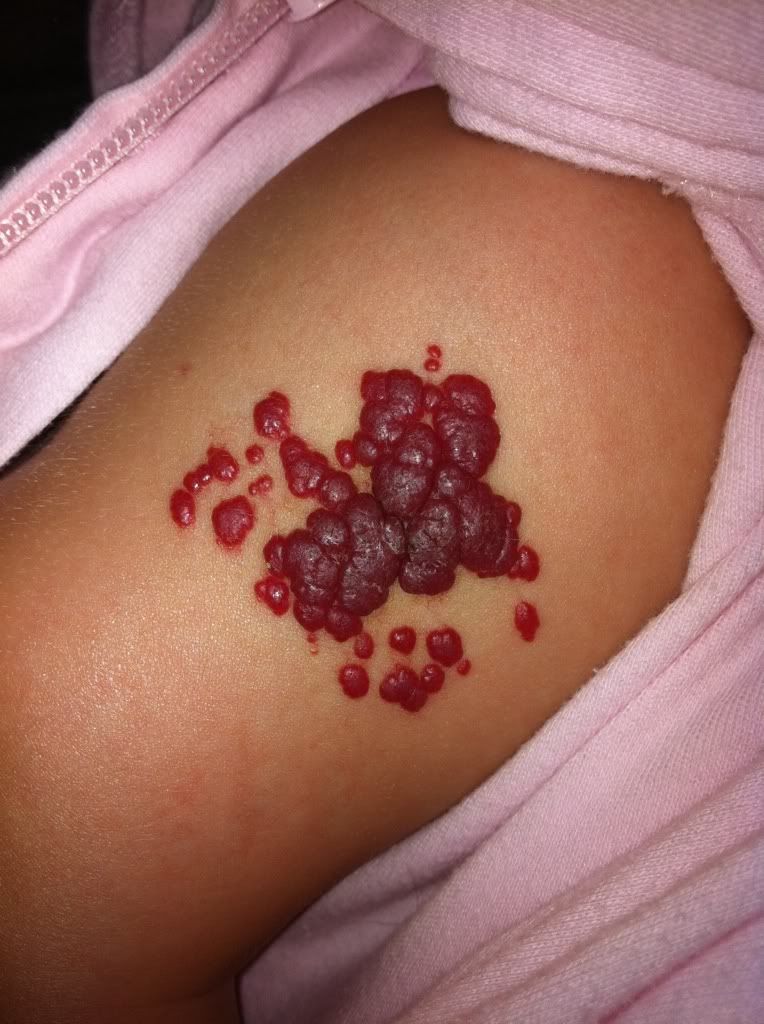
Клиническая картина
Симптомы напрямую зависят от вида новообразования. Кавернозный невус представлен аномально увеличенными сосудами. В связи с этим такое родимое пятно может часто кровоточить. Весьма редко после этого невус может частично или даже полностью исчезнуть без проведения каких-либо мероприятий. Однако чаще всего требуется консервативное или оперативное лечение.
Капиллярные пятна, как правило, имеют большие размеры. В диаметре они могут достигать 10 см. Чаще всего такой невус появляется именно в период новорожденности. Родимое пятно очень быстро увеличивается в размерах в первые несколько месяцев жизни ребенка. В большинстве случаев капиллярный невус не требует лечения. Как показывает практика, чаще всего он исчезает самостоятельным образом к 7 годам.
К кому обращаться?
Лечением представленных патологических новообразований занимается врач-дерматолог. Если у специалиста после осмотра возникли подозрения относительно характера пятна, он дополнительно направляет на консультацию к онкологу.

Диагностика
Определить тип невуса для грамотного врача не представляется сложным. Дерматолог может поставить диагноз уже на этапе физикального осмотра. Врач оценивает структуру пятна, его цвет и границы, надавливает на него пальцем и анализирует результат.
На этапе сбора анамнеза дерматолог задает вопросы относительно образа жизни пациента. Кроме того, он уточняет, какие вредные привычки были у его матери в период беременности.
Для подтверждения диагноза врач может оформить направление на комплексное обследование, которое может включать как лабораторные, так и инструментальные методы. Чаще всего достаточно сдать кровь на общий анализ. Реже требуется проведение биопсии.
Консервативная терапия
В большинстве случаев лечение сосудистого невуса не требуется. Если врач не заподозрил наличие злокачественного процесса, он рекомендует дважды в год просто приходить к нему на профилактический осмотр. Как было упомянуто выше, родимые пятна могут исчезать самостоятельным образом.
Исключение составляет сосудистый невус конъюнктивы у ребенка или взрослого. В этом случае показано проведение гормональной терапии. Выбор препарата осуществляется исключительно на основании данных осмотра и результатов диагностики.

Хирургические и малоинвазивные методики удаления
Иссечение сосудистого невуса проводится по показаниям. Кроме того, удалить пятно можно и в том случае, если оно большое или имеет неудачное расположение (например, является видимым косметическим дефектом или локализуется на участках, подверженных постоянному воздействию).
Методики удаления невуса:
- Классический. Хирург с помощью скальпеля иссекает родимое пятно и небольшой участок кожного покрова, его окружающего. Хирургическое удаление является самым надежным способом. Как правило, к нему прибегают в том случае, когда невус очень большой.
- Криодеструкция. Суть методики заключается в воздействии на проблемный участок жидким азотом. Ткань в области заморозки отмирает. Постепенно на этом месте начинают образовываться здоровые клетки.
- Электрокоагуляция. Метод подходит для удаления пятен маленького размера. Во время иссечения патологически измененной ткани врач воздействует на рану высокими температурами. Благодаря этому она не кровоточит.
- Лазерное удаление. Невус иссекается лучом.
- Радиохирургический метод. Его суть заключается в воздействии на родимое пятно радиацией. Способ не представляет опасности для здоровья.
Выбор методики осуществляется врачом. Если пациенту подходят сразу несколько способов, оговаривается финансовая сторона процедуры.
Возможные осложнения
К врачу необходимо обращаться сразу после обнаружения необычного родимого пятна. Это обусловлено тем, что сосудистый невус может трансформироваться в злокачественную опухоль. Наиболее неблагоприятным считается исход, при котором пятно преобразовалось в меланому. Важно знать о том, что рак кожи - это одно из самых опасных заболеваний, которое представляет опасность не только для здоровья, но и для жизни человека.
Существует несколько факторов, наличие которых может свидетельствовать о скором процессе трансформации доброкачественного новообразования в злокачественное:
- Наличие на кожном покрове или слизистой оболочке огромных невусов. При этом большие родимые пятна уже имеются на теле ребенка при рождении.
- Формирование невусов в зрелом или пожилом возрасте.
- Постоянное образование на теле новых сосудистых родимых пятен.
- Невус расположен на таком участке, который постоянно подвергается трению одеждой.
- В зоне локализации родимого пятна воспален кожный покров.
При наличии подобных признаков необходимо немедленно обратиться к дерматологу и онкологу.
Существуют также факторы, которые указывают на то, что процесс озлокачествления уже начался:
- Невус стремительно увеличивается в размерах.
- В области родимого пятна ощущается дискомфорт (чаще это покалывание, зуд и жжение).
- Невус стал более темного цвета.
- Поверхность пятна стала бугристой.
- Контуры невуса размылись.
- Кожный покров около пятна шелушится.
Если появился хотя бы один из перечисленных признаков, необходимо срочно обратиться в медицинское учреждение, в котором невус быстро удалят с помощью одной из современных методик.
Профилактика
Чтобы не допустить перехода доброкачественного процесса в злокачественный, необходимо периодически осматривать тело на предмет выявления новых родимых пятен. Кроме того, лицам с сосудистыми невусами рекомендуется каждый год посещать дерматолога с целью профилактики.
Естественно, необходимо также исключить вероятность воздействия на организм неблагоприятных факторов.
В заключение
Сосудистый невус - это родимое пятно, структура которого представлена невоцитами. Чаще всего оно выявляется вскоре после рождения ребенка. Реже пятно образуется в подростковом, среднем и даже пожилом возрасте. Лечение невуса может включать как консервативные, так и оперативные методики.
Читайте также:


