Роль серотонина в передаче нервного импульса
Связь миллиардов нейронов мозга осуществляется посредством медиаторов. Химическое вещество можно отнести к числу медиаторов лишь в том случае, если оно удовлетворяет ряду критериев. В нервных волокнах должны содержаться ферменты, необходимые для синтеза этого вещества. При раздражении нервов это вещество должно выделяться, реагировать со специфическим рецептором на постсинаптической клетке и вызывать биологическую реакцию. Должны существовать механизмы, быстро прекращающие действие этого вещества.
Всем этим критериям удовлетворяют два вещества – ацетилхолин и но-радреналин. Содержащие их нервы называют соответственно холинерги-ческими и адренергическими. В соответствии с этим все эфферентные системы делят на холинорецепторы и адренорецепторы.
Ряд других химических веществ удовлетворяют многим, но не всем перечисленным критериям. К таким медиаторам относят дофамин, адреналин, серотонин, октопамин, гистамин, ГАМК и др.
Обширная группа холинорецепторов весьма неоднородна как в структурном, так и в функциональном отношении. Объединяют их медиатор ацетилхолин и общая схема строения синапса.
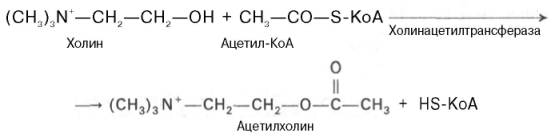
Ацетилхолин представляет собой сложный эфир уксусной кислоты и холина. Он синтезируется в нервной клетке из холина и активной формы ацетата – ацетилкоэнзима А при помощи специального фермента холин-ацетилтрансферазы (холинацетилазы):
Синапс можно представить себе как узкое пространство (щель), ограниченное с одной стороны пресинаптической, а с другой – постсинапти-ческой мембраной (рис. 19.4). Пресинаптическая мембрана состоит из внутреннего слоя, принадлежащего цитоплазме нервного окончания, и наружного слоя, образованного нейроглией. Мембрана в некоторых местах утолщена и уплотнена, в других истончена и имеет отверстия для сообщения цитоплазмы аксона с синаптическим пространством. Постсинапти-ческая мембрана менее плотная, не имеет отверстий. Подобным образом построены и нервно-мышечные синапсы, но они имеют более сложное строение мембранного комплекса.
В общих чертах картину участия ацетилхолина в осуществлении передачи нервного импульса возбуждения можно представить следующим образом. В синаптических нервных окончаниях имеются пузырьки (везикулы) диаметром 30–80 нм, которые содержат нейромедиаторы. Эти пузырьки покрыты оболочкой, которая образована белком клатрином (мол. масса 180000). В холинергических синапсах каждый пузырек диаметром 80 нм содержит
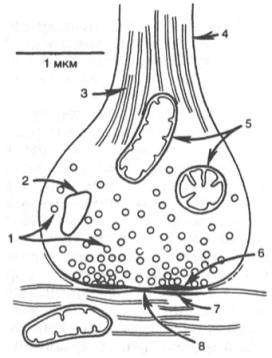
Рис. 19.4. Схематическое изображение синапса (по Мецлеру).
1 - синаптические пузырьки; 2 - лизосо-ма; 3 - микрофибриллы (нейрофибрил-лы); 4 - аксон; 5 - митохондрии; 6 - пре-синаптическое утолщение мембраны; 7 - постсинаптическое утолщение мембраны; 8 - синаптическая щель (около 20 нм).
В холинергических синапсах это происходит двумя путями. Первый путь заключается в том, что ацетилхолин подвергается ферментативному гидролизу. Второй путь – это энергозависимый активный транспорт ацетилхо-лина в нейрон, где он накапливается для последующего повторного использования.
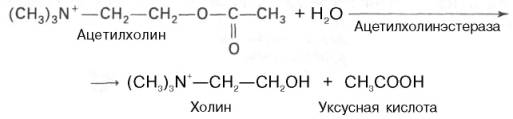
В большинстве отделов головного мозга гидролиз ацетилхолина осуществляется ацетилхолинэстеразой (истинная холинэстераза, которая гид-ролизует ацетилхолин быстрее, чем иные эфиры холина). В нервной ткани существуют и другие эстеразы, которые способны гидролизовать ацетил-холин, но значительно медленнее, чем, например, бутирилхолин. Эти эстеразы называются холинэстеразой (или псевдохолинэстеразой). К числу холинергических систем относятся моторные нейроны, образующие нервно-мышечные соединения, все преганглионарные нейроны автономной нервной системы и постганглионарные нейроны парасимпатической нервной системы. Большое количество холинергических симпатических областей обнаружено также в головном мозге. В зависимости от чувствительности к той или иной группе химических соединений холинергические нейроны делятся на мускариновые (активируемые мускарином) и никотиновые (активируемые никотином). Мускариновые рецепторы ацетилхо-лина, имеющиеся во многих нейронах автономной нервной системы, специфически блокируются атропином. Никотиновые синапсы присутствуют в ганглиях и скелетных мышцах. Их ингибиторами являются кураре и активный компонент этого яда D-тубокурарин.
Необходимо подчеркнуть, что в адренорецепторах существует два вида рецепторов для норадреналина: α- и β-адренергические рецепторы. Эти рецепторы можно отличить друг от друга по специфическим реакциям, которые они вызывают, а также по тем специфическим агентам, которые способны блокировать данные реакции.
Установлено, что как только β-адренергический рецептор, расположенный на наружной поверхности мембраны эффекторной клетки, начинает взаимодействовать с норадреналином, на внутренней поверхности клеточной мембраны активируется фермент аденилатциклаза. Затем в клетке аденилатциклаза превращает АТФ в цАМФ; последний в свою очередь способен оказывать влияние на метаболизм клетки. Этот сложный ряд последовательных реакций может быть заблокирован пропраноло-лом – веществом, препятствующим связыванию норадреналина с β-адре-нергическим рецептором.
Известно, что в метаболизме катехоламиновых медиаторов особая роль принадлежит ферменту моноаминоксидазе (МАО). Этот фермент удаляет аминогруппу (—NH2) у норадреналина, серотонина, дофамина и адреналина, тем самым инактивируя указанные медиаторы. В последние годы было показано, что, помимо ферментативного превращения, существует и другой механизм быстрой инактивации, точнее удаления, медиаторов. Оказалось, что норадреналин быстро исчезает из синаптической щели в результате вторичного поглощения симпатическими нервами; вновь оказавшись в нервном волокне, медиатор, естественно, не может воздействовать на постсинаптические клетки. Конкретный механизм этого явления пока не вполне ясен.
Адренергическая и холинергическая системы головного мозга тесно взаимодействуют с другими системами мозга, в частности использующими серотонин в качестве медиатора. В основном серотонинсодержащие нейроны сосредоточены в ядрах мозгового ствола. Нейромедиаторная роль серотонина осуществляется в результате взаимодействия серотонина со специфическими серотонинергическими рецепторами. Исследования, проведенные с ингибитором синтеза серотонина n-хлорфенилаланином, а также с другими ингибиторами, дают основания считать, что серотонин влияет на процессы сна. Выявлено также, что торможение кортикостероидами секреторной активности гипофиза оказывается менее эффективным у тех животных, мозг которых беднее серотонином.
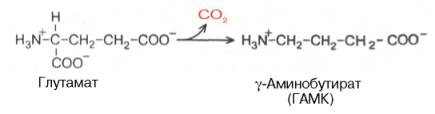
Важным нейромедиатором, выполняющим тормозные функции, является γ-аминомасляная кислота (ГАМК), количество которой в головном мозге во много раз больше, чем других нейромедиаторов. Так, в гипоталамусе суммарное содержание ацетилхолина, норадреналина, дофамина и серотонина не превышает 10 мкг/г, в то время как ГАМК в этом отделе головного мозга более 600 мкг/г. ГАМК увеличивает проницаемость постсинаптических мембран для ионов К + и тем самым отдаляет мембранный потенциал от порогового уровня, при котором возникает потенциал действия; таким образом, ГАМК – это тормозной нейромедиатор. ГАМК образуется при декарбоксилировании глутамата в реакции, катализируемой глутаматдекарбоксилазой:
В терапевтической практике применяется большое количество лекарственных средств, которые действуют через систему медиаторов. Многие лекарственные препараты, успешно применяемые при лечении гипертонии, влияют на накопление и выделение адренергических медиаторов. Например, резерпин – понижающее артериальное давление средство специфически тормозит процесс переноса катехоламинов в специальные гранулы нейронов и тем самым делает эти амины доступными действию эндогенной МАО.
Многие антидепрессанты (вещества, снимающие депрессию) увеличивают содержание катехоламинов в синаптической щели, т.е. количество медиаторов для стимулирования рецептора возрастает. К таким веществам, в частности, относятся имипрамин (блокирует поглощение норадреналина нервными волокнами), амфетамин (одновременно способствует выделению норадреналина и блокирует его поглощение), ингибиторы МАО (подавляют метаболизм катехоламинов) и др. В связи с этим возникла катехол-аминовая гипотеза депрессивных состояний, согласно которой психическая депрессия связана с недостатком катехоламинов в мозге.
В начале 50-х годов фармакологи выяснили, что известный галлюциноген диэтиламин лизергиновой кислоты (ЛСД) не только сходен по химическому строению с серотонином, но и нейтрализует некоторые его фармакологические эффекты (блокируя рецепторы серотонина). Поэтому было высказано предположение, что нарушение обмена серотонина может быть причиной возникновения особых психических заболеваний.
Считают, что такие антипсихотические средства, как аминазин (хлор-промазин) и галоперидол, усиливая синтез катехоламинов, способны блокировать дофаминовые рецепторы в мозге.
Описание

Серотонин (5-гидрокситриптамин, 5-НТ ) оказывает большое влияние на общее состояние организма.
Он является нейромедиатором головного мозга, который вырабатывается в шишковидной железе человека из незаменимой аминокислоты триптофана и становится гормоном при попадании в кровь. Для его синтеза нужен солнечный свет.
Cеротонин выполняет роль химического передатчика импульсов между нервными клетками. Хотя это вещество вырабатывается в мозге, где и выполняет свои первичные функции, приблизительно 95 % серотонина синтезируется в желудочно-кишечном тракте и в тромбоцитах. В организме постоянно циркулирует до 10 мг серотонина. В норме концентрация серотонина в крови колеблется от 20 до 300 мкг/л.
Серотонин выполняет в организма множество важных функций:
Как распознать синдром нехватки серотонина?
- Вы испытываете постоянное чувство усталости.
- Появляются мигрень, головокружение, боль в мышцах и суставах. Беспокоят высокая температура и повышенное потоотделение, боли при сглатывании, увеличение лимфатических узлов.
- Повышается болевая чувствительность;
- Появляется депрессия, упадок сил, плохое настроение.
Благодаря серотонину мы искренне можем наслаждаться чем — либо: видом, вкусом, ароматом, а главное запоминать эти приятные мгновения. При недостатке этого гормона — мы склонны впадать в уныние, расстраиваться по мелочам.
Научные данные о роли серотонина у Homo sapiens также показали, что у людей социальный ранг нарастает по мере повышения уровня серотонина в крови. Человек становится спокойным, уверенным, целеустремленным. Подтверждено, что повышение уровня серотонина способствует продвижению человека вверх по карьерной лестнице (Гарднер, 1998).
Так как уровень психосоматических заболеваний на сегодняшний момент достигает 70% от всех заболеваний, то можно сделать вывод, что для лечения этих заболеваний чрезвычайно важно поднять уровень серотонина в организме.
Особо следует отметить, что новейшие научные данные подтверждают значительную роль серотонина для замедления старения и омоложения организма.
Некоторые ученые считают, что уровень серотонина, как и масса костной ткани, сокращается с годами.
Старение человека сопровождается накоплением метаболитов в организме, которые нарушают физиологические процессы преобразования энергии в тканях.
Происходит нарушение взаимодействия серотонина с его рецепторами, ведущих к серотониновой недостаточности, дисфункции миоцитов гладкой мускулатуры, нарушению микроциркуляции, возникновению тканевой гипоксии и нарушению преобразования энергии в тканях. Активация серотониновых рецепторов восстанавливает нарушенные физиологические процессы, что ведет к восстановлению преобразования энергии в тканях различных органов и, соответственно, функциональных возможностей человека, замедляя тем самым процесс старения.
Данные научных исследований позволяют предположить, что устранение серотониновой недостаточности позволит замедлить неизбежный процесс старения человека, продлит его молодость и увеличить среднюю продолжительность его жизни с сохранением умственных и физических способностей. В выступлении Президента РАМН в Госдуме еще в 1997 г. было отмечено, что профилактика и лечение синдрома серотониновой недостаточности позволит продлить среднюю продолжительность жизни людей на 20—30 лет.
Серотонин — гормон, влияющий на различные эмоциональные состояния человека, такие как: радость, грусть, тревога. Настроения не возникают просто так, а всегда являются результатом целого ряда сложных химических реакций. Что это за гормон — серотонин и какова его роль в организме, тема этой статьи.
Что такое серотонин
Это особое вещество, синтезируемое организмом человека для передачи информации между нейронами головного мозга, регуляции поведенческих и психоэмоциональных реакций.
Химическая формула серотонина: N₂OC₁₀H₁₂, при этом молекула гормона имеет довольно простое строение. Образуется под воздействием ферментных веществ из незаменимой аминокислоты – триптофана.
Триптофан не вырабатывается внутренними органами, а поступает с пищей, содержащей эту аминокислоту. Выработка серотонина невозможна без участия витамина D, для образования которого в свою очередь требуется солнечный свет.
Зачем это вещество человеку
Основная роль серотонина – участие в передаче нервных импульсов в головном мозге, а также в регуляции функционирования внутренних органов и систем.
- Участие в процессах пищеварения (контроль перистальтики кишечника).
- Регуляция психоэмоциональных реакций (определяющее влияние на настроение, контроль эмоций радости, спокойствия, тревожности, ощущения счастья и удовлетворенности жизнью).
- Помощь в деятельности иммунной системы (поддержание устойчивости к вирусам и инфекциям).
- Стимуляция процессов сна и бодрствования (за качество сна в равной мере отвечают гормоны мелатонин и серотонин).
- Обеспечение ускоренного восстановления после умственных и физических нагрузок.
- Содействие в функционировании половой системы, регуляция наступления овуляции, стимулирование сексуального возбуждения (недостаток серотонина бывает причиной отсутствия сексуальных желаний и невозможности испытывать оргазм).
- Регулирование выработки молока у кормящих женщин.
- Контроль болевого порога (поддержание нормальной чувствительности к боли, низкий уровень вещества сопровождается постоянным болевым синдромом).
Качество эмоций и удовлетворенность жизнью определяют серотонин и дофамин, оба эти гормона являются передатчиками нервных импульсов и напрямую контролируют настроение.
Норма содержания серотонина в организме человека: 50-220 нанограмм на миллилитр крови. Данный показатель может несколько отклоняться в обе стороны под воздействием разных факторов.
Определить сколько вещества в данный момент помогает анализ крови на серотонин. Любые результаты исследований должен трактовать врач.
Чем опасно снижение гормона
Основные симптомы нехватки серотонина в организме:
Дефицит серотонина бывает обусловлен нехваткой солнечного света, нерациональным питанием и более глубинными проблемами со здоровьем.
Кроме того, постоянная депрессия и неудовлетворенность жизнью на фоне недостатка серотонина приводит к мыслям о суициде, а иногда к попыткам их осуществить.
Как повысить уровень гормона
Лучшие источники серотонина (триптофана) среди продуктов питания:
- яйца (в особенности яичный белок);
- сыр (обычный или соевый – тофу);
- лосось (другая жирная рыба);
- орехи и семечки (кунжут, арахис, кедровые орешки, миндаль);
- сухофрукты и фрукты (ананасы, цитрусовые, бананы, инжир, курага, изюм);
- полезные сладости (горький шоколад, мед).
В некоторых случаях диета и продукты, содержащие вещество, не помогают. Причиной проблемы бывает какое-либо заболевание. Тогда нормализовать гормон помогут лекарственные препараты серотонина.
- Нефазодон;
- Тразодон;
- Паксил;
- Пароксетин;
- Серената;
- Сертралин;
- Флувоксамин;
- Флуоксетин;
- Циталопрам;
- Эсциталопрам.
Показания для приема этих лекарств – серьезные депрессивные расстройства, неврозы, фобии, расстройства пищевого поведения.
Принцип действия препаратов состоит в следующем: синтезированный гормон выделяется в пространства между нейронами, чтобы передать нервный импульс.
Препараты, повышающие серотонин, – крайняя мера возвращения к нормальной жизни. Принимать их следует только по назначению врача.
Поскольку все они обладают внушительным списком противопоказаний и побочных действий, ни о каком самолечении не может быть и речи.
Чем опасен избыток вещества, как понизить
Поскольку гормон участвует в передаче нервных импульсов, отклонение его нормального уровня оказывает обширное влияние.
Избыток вещества в крови способен провоцировать психические, вегетативные и нервно-мышечные нарушения, в том числе:
- бесконтрольное эмоциональное возбуждение, сменяемое беспричинным страхом или паникой;
- расстройства пищеварения (рвота, запор или диарея, вздутие живота);
- повышение температуры тела и артериального давления;
- дрожание или онемение конечностей, расслабленность мышц, нарушение координации;
- ухудшение речевых способностей.
Чтобы привести в норму повышенный серотонин, необходимо, в первую очередь, перестать принимать лекарственные средства или психотропные вещества, провоцирующие данное отклонение.
Всю дальнейшую восстановительную работу в целом здоровый организм способен выполнить самостоятельно. В особо запущенных случаях (например, при передозировке наркотическими или лекарственными препаратами) требуется медицинское вмешательство.
Существенное превышение нормального уровня гормона в крови может свидетельствовать о наличии онкологических заболеваний:
- метастазирующих карциноидных опухолей органов ЖКТ;
- опухолей, поражающих ткани щитовидной железы;
- острой формы непроходимости кишечника;
- лейкоза.
В связи с этим как онкомаркер серотонин иногда исследуется в целях ранней диагностики рака.
Однако выявленный высокий уровень гормона только помогает специалистам определиться с диагнозом, но не позволяет определить точное расположение и параметры онкологического образования.
Поэтому пациентам проводят еще ряд дополнительных исследований, чтобы окончательно установить диагноз и назначить необходимое лечение.
Учеными установлено, что уровень серотонина и настроение регулируются взаимно.
Иными словами, позитивное отношение к жизни наряду с правильным питанием и регулярными физическими нагрузками заставляют более продуктивно работать серотониновые рецепторы, которые в свою очередь помогают с удовольствием смотреть на мир и двигаться к новым целям с хорошим настроем.
О том, что такое гормон эндорфин и зачем нужен организму, читайте здесь.

С точки зрения химии серотонин или 5-гидрокситриптамин – производное аминокислоты триптофана. Неудивительно, что эта кислота и есть сырьё для синтеза серотонина в организме человека. Этот процесс, управляемый двумя ферментами, происходит в телах (соме) нейронов. Как и многие другие нейромолекулы, серотонин совмещает функции нейромедиатора и гормона. Сначала поговорим о его медиаторной ипостаси.

Серотонин — нейромедиатор
Такой разносторонний
История открытия серотонина очень непроста. В 1935 году известный итальянский химик и фармаколог Витторио Эрспамер выделил из слизистой кишечника необычное вещество, которое сокращало гладкую мускулатуру. Два года спорили на тему того, это адреналин или какое-то совсем новое вещество, и только потом итальянский учёный смог показать, что его субстанция — неизвестный науке амин. Так что в 1937 году появилось новое вещество — энтерамин.

Следующая серия серотонинового сериала состоялась через десять лет. В 1947 году его выделили из сыворотки крови и описали в качестве мощного сосудосуживающего соединения. Точнее — не так. В 1947 году из сыворотки крови выделили некое вещество, которое сужало сосуды. Годом позже вторичный первооткрыватель вещества назвал его серотонином и предложил его химическую формулу, которую доказали направленным синтезом три года спустя.
Серотониновое многообразие
К 1986 году, когда стало понятно, что рецепторные системы производного триптофана гораздо более разнообразны, чем считалось ранее, наконец, учёные мужи решили заново их классифицировать [2]. На сегодняшний день известно уже целых 14 типов серотониновых рецепторов, относящихся к семи разным семействам. При этом ионными каналами являются только серотониновые рецепторы класса 3 (5-HT3-рецепторы, сокращение от 5-гидрокситриптамин). Все же остальные типы 5-НТ рецепторов — метаботропные, сопряжены с G-белками.
Получается, что серотонин относится одновременно и к тормозным, и к возбуждающим медиаторам нервной системы. Его выброс может как блокировать, так и активизировать передачу нервных импульсов — всё зависит лишь от типа рецептора на поверхности клетки-мишени. Роль серотонина в мозге фантастически многогранна. Различные типы рецепторов к нему отвечают за самые разнообразные функции, участвуя в контроле эмоций, работе памяти и мышления.
В мозге есть целая серотониновая система, чем-то похожая на дофаминовую и включающая в себя нервные клетки, управляемые преимущественно одним типом медиатора. Её центральный компонент — это ядро шва, лежащее в середине ствола мозга. Отростки его серотониновых нейронов, входя в состав ретикулярной формации, расходятся практически во все части ключевого органа центральной нервной системы. Пожалуй, теснее всего ретикулярная формация связывает серотониновую сеть с дофаминовой, участвуя через неё в формировании ритма сна и бодрствования.
В рамках нашей статьи просто невозможно подробно рассказать о всех функциях серотонина, но о некоторых не упомянуть просто невозможно. Ионотропные серотониновые рецепторы 5HT3–типа в составе нервной системы, а так же в стенках кишечника участвуют в регуляции перистальтики и в сокращениях гладкой мускулатуры желудка при рвоте. Антагонисты 5HT3 рецепторов – трописетрон и ондансетрон — используются в качестве противорвотных средств при радио- и химиотерапии.

Метаботропные серотониновые рецепторы 5-HT2A–типа работают на поверхности нейронов префронтальной коры, а также голубого пятна. Особенно велика их плотность на пирамидных нейронах коры. Активность этих зон мозга связана с формированием сознания и процессами мышления. Их возбуждение играет центральную роль в появлении зрительных галлюцинаций под действием психоделиков ЛСД, мескалина и псилоцибина [3]. Однако, полностью механизм действия этих галлюциногенов ещё не изучен и, без сомнения, захватывает другие рецепторные системы.
Ну и, наконец, самое важное: практически все типы серотониновых рецепторов (как и дофаминовых) участвуют в регуляции эмоций и настроения. При этом снижение их активности или количества напрямую ассоциируется с депрессией и чувством подавленности. Как же улучшить настроение, если вконец замучила осенняя апатия? Очевидно, что работа рецепторов зависит от количества серотонина в синапсах. А оно, в свою очередь, зависит от баланса между выбросом серотонина и его удалением из синапса через расщепление или повторный захват внутрь нейрона.
За эти процессы отвечают ферменты моноаминоксидаза (МАО) и серотониновый транспортёр. Почти все коммерчески доступные антидепрессанты — блокаторы одного из этих двух белков, повышающие концентрацию серотонина в межнейронном пространстве (4,5).
Серотонин как гормон
Таким образом, вездесущий серотонин умудряется приложить руку к регуляции перистальтики гладких мышц кишечника, работе поджелудочной железы, свёртываемости крови, развитию плода, воспалению, регуляции тонуса мышц матки и гладкой мускулатуры сосудов и даже в модификации белков. Многогранный и абсолютно необходимый, серотонин стал в ходе эволюции одной из самых универсальных сигнальных молекул организма млекопитающих.
Открыты и изучены десятки процессов, где он выступает в качестве самого непосредственного участника. И без сомнения, это ещё только начало.
Текст: Дмитрий Лебедев, Институт биоорганической химии РАН
1. Rapport, M. M., Green, A. A., & Page, I. H. (1947). Purification of the substance which is responsible for the vasoconstrictor activity of serum. In Federation proceedings (Vol. 6, No. 1 Pt 2, p. 184).
2. Lummis, S. C. (2012). 5-HT3 receptors. Journal of Biological Chemistry, 287(48), 40239-40245.
3. Halberstadt, A. L. (2015). Recent advances in the neuropsychopharmacology of serotonergic hallucinogens. Behavioural brain research, 277, 99-120.
4. Yanez, M., Fernando Padin, J., Alberto Arranz-Tagarro, J., Camiña, M., & Laguna, R. (2012). History and therapeutic use of MAO-A inhibitors: a historical perspective of mao-a inhibitors as antidepressant drug. Current topics in medicinal chemistry, 12(20), 2275-2282.
5. Zohar, J., & Westenberg, H. G. M. (2000). Anxiety disorders: a review of tricyclic antidepressants and selective serotonin reuptake inhibitors. Acta Psychiatrica Scandinavica, 101(S403), 39-49.
Серотонин в патогенезе панических расстройств
А.В.Зберовский, И.А.Болбат
Аннотация: В статье проанализирована роль серотонина в этиопатогенезе панических расстройств, выдвинута гипотеза о ведущей роли серотонинергической системы в возникновении и развитии панических расстройств. Предложен патогенетический подход к лечению панических расстройств.
Согласно международной классификации болезней (МКБ-10)F41.0 паническое расстройство [эпизодическая пароксизмальная тревожность] характеризуется рецидивирующими приступами резко выраженной тревоги (паники), которые не ограничены какой-либо особой ситуацией или комплексом обстоятельств и, следовательно, непредсказуемы. Это состояние мы рассматриваем как основную нозологическую единицу, в то же время ряд других заболеваний входящих в F40-F48имеют аналогичный патогенез.
В настоящее время ведущей моделью этиопатогенеза панического расстройства является психофизиологическая модель. Где основным фактором являются интернальные раздражители для возникновения паническогорасстройства. В результате чего, возникают приступы паники из-за позитивной обратной связи между физическими симптомами, их ассоциации с опасностью и возникающей вследствие этого реакцией тревоги. В тоже время эта теория не подразумевает объяснение нейрофизиологических основ возникновения как первичных интернальных раздражителей, так и фоновых процессов обеспечивающих развитие этого состояния, ограничиваясь лишь расстройством функциональных связей в головном мозге человека. Отсутствие единой теории возникновения панических расстройств препятствует созданию общепризнанной патогенетической базы для лечения, что в свою очередь создает значительные трудности для оказания эффективной помощи больным.
Связь серотонина с паническими расстройствами в литературе принято фиксировать только как явление сопутствующего снижения концентрации серотонина в головном мозге на фоне панических расстройств. Первичность дисфункции серотонинергической системы как причины возникновения и развития панических расстройств в литературе должным образом не освещено. Между тем, опыт практической работы с больными страдающими паническими расстройствами позволил нам сформулировать гипотезу о ведущей роли серотонина в патогенезе формирования панических расстройств. Гипотеза заключается в том, что первичной причиной возникновения ряда патологических состояний, в том числе и панических расстройств, является нарушение работы серотониновых (5-НТ) рецепторов. Это может проявляться в виде генетических полиморфизмов в нейротрансмиссии 5-НТ в рецепторе 5-HT2A и 5-HT1A. Подтверждением высокой роли наследственного фактора является высокая конкордантность у однояйцевых близнецов, имеющая показатели до 50 процентов случаев. Кроме того, подтверждается гендерная особенность панических расстройств, так у мужчин механизм работы серотониновых рецепторов гораздо устойчивее. Косвенным подтверждением нашей гипотезы нарушения синаптических процессов служит успех фармакотерапии с помощью селективных ингибиторов обратного захвата серотонина оказывающих действие на серотониновые рецепторы. Подтверждением гипотезы стали, в том числе, динамические исследования проведённые с помощью компьютерной томографии, доказавшие связь между паническими расстройствами и концентрацией серотонина в головном мозге.
Серотонинергическая система мозга главным образом сконцентрирована в виде нейронов ядер центрального серого вещества, шва ствола, среднего мозга, а так же сетью аксонов достигающих множества структур головного и спинного мозга. В эксперименте подтверждено влияние рецепторов серотонинана выброс норадреналина и допамина, HT2C рецепторы влияют на настроение, тревогу, сексуальные функции, аппетит, сон, работу сердечно-сосудистой системы.
Синтезированный нейроном серотонин, попадает в везикулы, откуда поступает в синаптическую щель, участвуя в передаче импульса. При этом часть его поступает обратно, а часть разрушается помощью моноаминооксидазы, эти процессы успешно используются при фармакотерапии панических расстройств. Как гормон, серотонин принимает участие в процессах свертывания крови, влияет на тонус и проницаемость стенок сосудов, усиливает перистальтику в желудочно-кишечном тракте, а так же влияет на работу поджелудочной железы, оказывает влияние на деятельность половых органов.
Процесс образования серотонина связан с незаменимой аминокислотой триптофан, которая является его предшественником. В то же время 95% триптофана метаболизируется в печени по киноурениновому пути, в результате чего, он уже не принимает участие в синтезе серотонина. Всего на синтез серотонина организм расходует не более 1% триптофана поступаемого с пищей. Фермент, опосредующий превращение триптофана в N- формилкиноуренин — триптофан-2,3-диоксигеназа (TDO) определяет концентрацию доступного триптофана в крови, тем самым увеличивая или уменьшая возможность синтеза серотонина. В свою очередь в нейроне синтез серотонина осуществляется в два этапа. Вначале, L-триптофан гидроксилируется до L-5- гидрокситриптофана, а затем, уже синтезируется серотонин. Причем фермент триптофангидроксилаза (ТПГ) воздействуя на первоначальном этапе лимитирует биосинтез серотонина.
Таким образом, на фоне дисфункции 5-НТ рецепторов у человека развивается хронический стресс, который стоит в одном ряду с депрессиями и тревожными состояниями. Реакция на стресс, это в первую очередь работа нервной системы, запускающей механизмы обеспечивающие выживание в экстремальной ситуации. Если говорить о внутренних регуляторных реакциях организма, то необходимо в первую очередь сказать о гормонах стресса. Как только в неокортексе (коре головного мозга) произошла оценка ситуации, как критическая, тут же по каналам обратной связи поступают сигналы в лимбическую систему, которая являясь более древним с филогенетической точки зрения отделом головного мозга, запускает механизмы ответной реакции, в том числе, через гипоталамус подключая эндокринную систему. Самым первым результатом работы неокортикально-лимбического взаимодействия последует эмоциональное возбуждение.
После перехода стрессовой реакции в стадию истощения, наблюдается снижение выработки серотонина в головном мозге. В этот момент на фоне дисфункции работы серотониновых (5-НТ) рецепторов развивается расстройство функциональных связей в головном мозге человека, результатом которого является психо-эмоциональная симптоматика развивающаяся на фоне вегетативных расстройств, в том числе — панические расстройства. Нарушение функциональных связей выражается в формировании доминантных центров вызывающих возбуждение или угнетение, как в функциях высшей нервной деятельности, так и регуляторных центров головного мозга вегетативной нервной системы.
Таким образом, по нашему мнению, причина состояний связанных с паническими расстройствами кроется в рассогласованной работе в первую очередь серотониновых рецепторов центральной нервной системы, и именно тяжесть возникшего состояния определяет наличие сопутствующих симптомов и определяет объём психотерапевтической или психологической помощи,а также необходимости применения тех или иных лекарственных препаратов.
Соответственно патогенетическим подходом в лечении панических расстройств должна быть нормализация работы серотонинергической системы головного мозга и устранение сформированных патологических функциональных связей в нейронной среде головного мозга.
Лечение можно разделить на три части: медикаментозное, психотерапевтическое и такое изменение образа жизни больного, которое обеспечит гармоничную работу серотониновой системы головногомозга. Объём проводимого лечения и спектр применяемых препаратов зависит от тяжести состояния больного, по каждому решение принимается индивидуально.
Медикаментозное лечение включает:
— основное патогенетическое, путем воздействия на работу синапсов головного мозга чувствительных к серотонину, с помощью антидепрессантов оказывающих действие на серотониновые рецепторы, селективные ингибиторы обратного захвата серотонина;
— снятие острого состояния, в том числе, купирование приступа панической атаки, с помощью транквилизаторов группы бензодиазепинов, снимая возбуждение очагов патологической доминанты и разрывая патологические рефлекторные связи;
— в тяжелых случаях могут применяться нейролептики, оказывающие более мощное воздействие в части угнетения патологических доминантных центров.
Данная статья не претендует на всю научную полноту, является скорее привлечением внимания к значимости проблемы отсутствия единой концепции этиопатогенеза панических расстройств, и приглашением к такой научной дискуссии на данную тему, которая примет практико ориентированную направленность и будет способствовать повышению эффективности лечения соответствующих расстройств.
С уважением, психолог, д.к.н., профессор Андрей Зберовский.
Запись на личную или онлайн консультацию по телефонам: +79266335200, +79029905168.
Читайте также:


