Шишки от уколов седалищный нерв
Причины постинъекционного травмирования
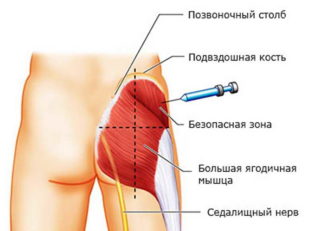
Иногда кажущаяся несложной распространенная манипуляция дает неожиданное осложнение: в результате инъекции игла шприца задевает седалищный нерв, травмируя его. Причиной травмы обычно становится:
- Слишком низкий вес пациента – чаще всего это происходит с ребенком или пожилым человеком.
- Анатомические особенности строения тела: у некоторых людей седалищный нерв расположен слегка в стороне от обычного месторасположения, либо слишком близко к поверхности.
- Истощенность ягодичной мышцы.
- Неправильный выбор места укола или неточно подобранная длина инъекционной иглы. Последнее особенно важно, когда уколы делают детям, у которых масса и объем ягодичной мышцы меньше, чем у взрослых.
Седалищный нерв – самый крупный и протяженный в организме: он берет начало в пояснично-крестцовой области и продолжается во всю длину нижней конечности. У взрослого человека его диаметр составляет около одного сантиметра. Такая объемность способствует повышенному риску травмирования и возникновения ярко выраженного воспаления седалищного нерва после инъекции в ягодицу. Такая ситуация может возникнуть даже в том случае, кода укол сделает профессионал: вероятность подобного развития событий ничтожно мала, но полностью исключить ее нельзя.
Признаки постинъекционного травмирования

Главным признаком того, что произошло постинъекционное повреждение седалищного нерва, становится резкий болевой синдром, возникающий в процессе укола, сила которого значительно превышает обычные ощущения от внутримышечной инъекции. Если нерв действительно был задет, человек испытывает боль в ягодице спустя долгое время после того, как его укололи. Болеть может вся нога. В числе последствий укола в седалищный нерв следует назвать:
- иррадиацию боли в поясницу либо во всю конечность;
- развитие воспаления в области нервного тяжа;
- чувство покалывания, онемения в ноге;
- нарушение нормальной чувствительности;
- снижение функции тазобедренного сустава, затруднение при отведении-приведении бедра;
- боль при сидении, ходьбе;
- хромоту;
- слабый парез (паралич) конечности;
- нарушение рефлексов ахиллова сухожилия;
- поворот стопы вовнутрь и невозможность развернуть ее правильно. Если повреждение носит глубокий характер, может наступить ее полный паралич.
Не вся упомянутая симптоматика проявляется одновременно: обычно первым появляется болевой синдром, все остальные признаки поражения могут заявить о себе через один-два дня.
В случае появления подобных симптомов повреждения седалищного нерва при уколе, который был сделан в домашних условиях, нужно как можно скорее обращаться к невропатологу. Когда симптомы появляются после уколов, сделанных амбулаторно или в стационаре, пациенту следует сразу же сообщить об этом наблюдающему его врачу, чтобы пройти осмотр специалиста, который назначит необходимое лечение. Если оно будет проведено своевременно и грамотно, это поможет избежать неприятных последствий попадания инъекционной иглы в седалищный нерв.
Правила проведения внутриягодичной инъекции
Избежать риска того, что будет задет седалищный нерв при уколе, позволяют правила проведения внутриягодичной инъекции. От их соблюдения может зависеть не только здоровье, но и жизнь человека.
- Перед тем как начать прокалывать ягодичную мышцу иглой шприца, нужно мысленно разделить ягодицу на четыре примерно равные части горизонтальной и вертикальной линиями, проходящими через ее центр и пересекающимися под прямым углом. Эти зоны именуются квадрантами.
- Оптимальным вариантом будет введение укола в верхний наружный квадрант: на левой ягодице он будет крайним слева, на правой – крайним справа.
- Важно понимать, что введение иглы во внутренний или нижний квадрант недопустимо, поскольку при этом она попадает в седалищный нерв и повреждает его.
- Нужно следить за тем, чтобы игла при инъекции входила в ягодичную мышцу строго вертикально: ее введение под углом увеличивает риск поражения седалищного нерва.
Соблюдение этих правил позволяет минимизировать риск повреждения седалищного нерва во время укола. Медицинские работники, которым предстоит производить подобные манипуляции, приобретают эти навыки в самом начале курса обучения специальности. Ими нужно овладеть и тем, кто хотел бы научиться самостоятельно делать уколы своим близким: обстоятельства и характер заболевания могут потребовать срочной инъекции, либо круглосуточного проведения инъекций через каждые 2-3 часа, и ожидать визита медработника не всегда возможно.
Диагностика и традиционное лечение
Появление в месте укола резкой боли, иррадиирующей во всю конечность, позволяет с 99-процентной вероятностью предположить постинъекционное травмирование седалищного нерва. Уточнить диагноз можно с помощью специальных диагностических методик. Наиболее высокую результативность показывает метод электронейрографии, с помощью которого удается определить непосредственное место поражения.
До того как проводить инструментальную диагностику, необходимо снять болевой синдром при помощи болеутоляющих средств, к которым относятся Новокаин, Лидокаин. Дозировку препаратов определяет врач в зависимости от интенсивности боли. Дальнейшее консервативное лечение постинъекционного повреждения седалищного нерва включает применение:
- нестероидных противовоспалительных средств (НПВС) – Диклофенака, Ортофена, Вольтарена, Мовалиса;
- алоэ в форме подкожных инъекций;
- миорелаксантов – Сирдалуда, Мидокалма, Баклосана;
- сосудорасширяющих препаратов, улучшающих периферическое кровообращение в окружающих седалищный нерв тканях – Галидора, Винпоцетина, Винпотропила
- витаминов – Мильгумма, Фолацина.
В наиболее острый период поврежденная конечность нуждается в полном покое, для чего ее необходимо обездвижить, начиная от поясницы. С целью ускорения рассасывания инфильтрата нужно держать пострадавшую ногу в тепле.
После перехода воспалительного процесса из острой в подострую, а затем в ремиссионную фазу болевой синдром постепенно исчезает, и начинается восстановление нормальной функции седалищного нерва. Этому помогают физиотерапевтические процедуры – парафиновые и озокеритные аппликации, грязелечение, водолечение.
Для полного возобновления нормальной динамики конечности необходим массаж и занятия лечебной физкультурой, которые вначале необходимо проводить под руководством инструктора ЛФК. Основная цель этих упражнений – лечить и не допускать чрезмерного перенапряжения: форсирование восстановительного процесса может ухудшить ситуацию.
Народные средства при терапии постинъекционного травмирования
- Прогревающий компресс. Прокрутить на мясорубке свежий корень хрена и такое же количество сырого картофеля, смешать и добавить 1 столовую ложку меда. Намазать кожу поясницы и больной ноги растительным маслом и наложить на нее свернутую вдвое марлю, между которой расположен слой смеси. Укрыть компресс полиэтиленом, положить сверху подушку или одеяло и лежать в течение часа. Возникает довольно сильное жжение, которое следует перетерпеть. Компрессы повторять через день.
- Компресс с пихтовым маслом. Приложить к больному месту ткань, пропитанную маслом, или просто втереть его в кожу. Накрыть смазанное место целлофаном, положив сверху теплую грелку. Компресс держать до тех пор, пока хватает терпения, так как жжение бывает очень сильным. Затем смазать кожу смягчающим кремом.
- Компресс из кислого ржаного теста. Наложить толстый слой ржаного теста на марлю. Приложить ее к больному месту и тепло укутать. Такой компресс можно оставить на всю ночь. Курс лечения составляет 10 дней.
- Лечебные ванны. Сосновые побеги залить кипятком в соотношении 1 к 3. Довести до кипения и выключить спустя несколько минут. Процедить отвар и добавить в воду для ванны в соотношении 1 к 15. Температура воды около 34-35 градусов по Цельсию. Длительность процедуры – четверть часа.
Применяя в комплексе все перечисленные способы, можно надеяться на выздоровление. Чтобы избежать рецидива, необходимо соблюдать меры профилактики – избегать переохлаждения, не переутомляться, не поднимать слишком больших тяжестей. При назначении курса инъекций лучше всего доверить их исполнение персоналу лечебного учреждения.
Как можно повредить нерв
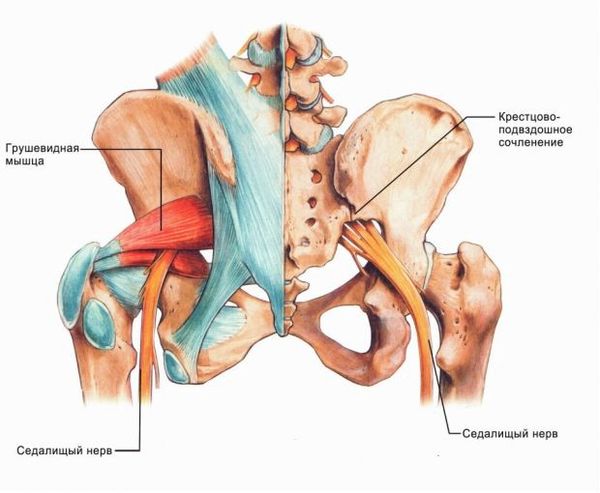
Повреждение седалищного нерва может возникать по нескольким причинам:
- Травматическое поражение. Нередко симптомы развиваются после получения травмы в области бедра. Например, после огнестрельного или ножевого ранения, описываются случаи повреждения бензопилой. Повредить седалищный нерв на бедре можно при открытом/закрытом переломе костей таза или бедренной кости, вывихе тазобедренного сустава.
- Компрессионное поражение. В некоторых случаях заболевание развивается при сдавлении нерва извне. Такое состояние наблюдается при наличии гематомы или опухоли в проекции нерва.
- Ущемление при поясничном радикулите. Повреждение нервного волокна может быть проявлением патологии позвоночника в поясничном и крестцовом отделе.
- Повреждение седалищного нерва при уколе. Если неправильно выполнять технику внутримышечных инъекций, то можно задеть иглой нерв.
В зависимости от степени повреждения нервного волокна различают его растяжение и разрыв.
Из этого видео вы узнаете эффективный способ по разблокировке седалищного нерва.
Симптомы повреждения
Клинические проявления зависят в первую очередь от причины, которая вызвала повреждение. К основным симптомам, которые возникают при любой этиологии, относят:
- Болевой синдром. Боль обычно очень интенсивная, имеет острый, жгучий, колющий характер. Нередко болевые ощущения напоминают резкий удар кинжалом. Боль локализуется в тазовом или бедренном участке, иногда в области ягодиц.
- Положительные симптомы натяжения. В этом случае болезненные ощущения появляются при попытке поднять прямую нижнюю конечность с положения лежа.
- Снижение мышечной силы. Ушиб седалищного нерва практически всегда сопровождается снижением функции иннервируемых мышц. Наблюдается парез задней группы мышц бедра, вследствие чего нарушается сгибание конечности.
- Нарушение чувствительности. Из-за поражения чувствительных ветвей нерва уменьшается болевая чувствительность в иннервируемой области. Поражается задний и боковой участок бедра.
Кроме того, может снижаться функция тазобедренного сустава, что сопровождается невозможностью или затруднением отведения бедра, ходьбы, длительного стояния. При физикальном обследовании врач может выявить не только симптомы натяжения, но и болезненность при пальпации в точках выхода нерва.
Остальные симптомы отличаются в зависимости от механизма возникновения повреждения. В тех случаях, если повреждение нерва вызвано длительным сжиманием или ущемлением, к вышеперечисленным признакам присоединяются симптомы трофических нарушений. Клинически это проявляется участками гиперкератоза, похолоданием стопы, шелушением кожи в области нижней конечности.
При травматическом поражении, кроме проявлений невропатии, будут наблюдаться признаки травмы мягких тканей или других структур опорно-двигательного аппарата. Симптомы невропатии имеют острое начало и интенсивный характер.
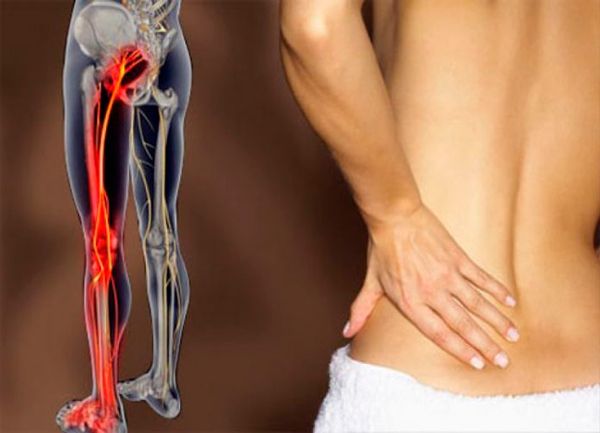
Если укол попал в нерв
Развитие невропатии может также наблюдаться в случае, если укол попал в седалищный нерв. Такое состояние чаще всего возникает при неправильном выполнении техники проведения внутримышечных уколов. Например, в тех случаях, когда инъекции делает неопытный человек. Для того чтобы не попасть в нерв, необходимо вводить иглу в верхне-наружный квадрант ягодицы.
Понять, что укол попал в седалищный нерв, несложно, поскольку это сопровождается характерными симптомами:
- Жгучая боль по ходу нервного ствола. Она возникает резко, и имеет специфический характер, поскольку распространяется от области ягодиц вниз по нижней конечности.
- Онемение конечности, появление парестезии или другие проявления нарушения чувствительности.
- Свисание стопы, нарушение мышечной силы в ноге.
Характерным является то, что все симптомы возникают остро. И нередко прослеживается связь между проведением инъекции и появлением боли.
Если сомнения по поводу диагноза остаются, то можно использовать дополнительные методы диагностики. Наиболее специфическим является проведение электронейрографии, которая позволит непосредственно выявить локализацию поражения.
Что делать
Лечение при ушибе нерва обычно носит консервативный характер. Терапия имеет несколько направлений:
После купирования острых признаков повреждения необходимо проводить реабилитационные процедуры, которые направлены на восстановление функции нерва. Реабилитация, прежде всего, включает назначение лечебной физкультуры (ЛФК). Упражнения проводятся для профилактики атрофии мышц, а также улучшения их кровоснабжения и иннервации. Кроме того, в период ремиссии может назначаться массаж.
Операция назначается при травматическом поражении нерва, и заключается в наложении швов при его полном разрыве. Кроме того, проводят хирургическое лечение переломов, убирают гематомы. В том случае, если необратимые изменения возникли по другой причине, может применяться пластика.
Последствия и прогноз при данной патологии во многом зависят от объема поражения. При неполном или частичном повреждении прогноз обычно благоприятный, функция полностью восстанавливается в течение реабилитационного периода. Если ушиб тяжелой степени, и сопровождается полным выпадением функции, то последствия более тяжелые. Иннервируемые мышцы и участки кожи могут полностью не восстановиться.

С работы я вышла как обычно, на своих ногах и ничего не предвещало никаких изменений. На дорогу домой у меня уходит 40-45 мин. Но, когда я добралась до дома, я уже не шла, а волочила за собой ногу, кусая губы от боли. У Вас никогда не было такого? И лучше пусть не будет. Ишиас. Или еще по-другому, по простому воспаление “седалищного” нерва. Диагноз придумала не сама, а поставил невролог. Такие проблемы возникают у меня периодически.
Ну а завтра опять на работу. Ведь в наше современное время (к сожалению) болезни переносятся на “бегу”, на “лету”. Вызвать “скорую помощь” желания не возникало. Ничего нового мне не сказали бы, а “дежурные” лекарства всегда под рукой. Я решила обойтись своими силами. Попросила маму сделать мне укол. Благо, для нее это не впервой. Опыт имелся. Но в этот раз все было по-другому. После иньекции образовалась шишка. И в этой заметке я расскажу, как от нее избавлялась, чем лечила.
Наверное есть такие люди, которые прожив целую жизнь, не знакомы с данной процедурой. Везунчики! К моему горькому сожалению, я к ним не отношусь.
Иньекции приходилось делать на протяжении всей жизни. А в последние годы даже чаще обычного. И поэтому, чтобы не тратить свое драгоценное время, бегая по больницам, пытаюсь обходиться своими силами. Но, однажды произошла со мной неприятная история, связанная как раз с уколами. Но, давайте все по-порядку.
В далекие 80-е годы довелось мне работать в детском саду, где я познакомилась и подружилась с медсестрой Ольгой. В то время у меня росли две маленькие дочки.
Старшая постоянно болела. И мне частенько приходилось обращаться к Ольге, чтобы поставить укольчик дочке. В основном это были жаропонижающие препараты.
В те времена при высокой температуре ставили одну, так называемую“литичку”. (аспирин+анальгин+ димедрол). Это сейчас аптеки богаты наличием очень широкого ассортимента различных препаратов. Раньше такого не было.

Так я и делала всегда, с точностью выполняя данные требования. Проблем не возникало. С тех пор прошло уже немало лет. Ольга переехала в другой город, а я до сих пор вспоминаю ее добрым словом.
Всю свою семью в этом плане обслуживала сама. В свое время я научила ставить уколы свою близкую подругу Наталью. И она выручала меня в трудную минуту, в те моменты, когда помощь требовалась уже мне. И всегда все было ровно и гладко. За исключением одного раза. Что-то видимо пошло у нас не так. Не могу об этом судить, так как просто не знаю причины.
После иньекции диклофенака прошла, наверное неделя. Я почувствовала дискомфорт в ягодице. На ощупь обнаружила твердое уплотнение, прикосновение к которому вызывало неприятные болевые ощущения. Шишка, (на языке медицины инфильтрат), начала сильно болеть и беспокоить меня.


Я пробовала мазать йодом. Делала йодную сеточку.
Это самый начальный способ оказания помощи для рассасывания шишек после уколов, так как йод наверняка есть в каждом доме. Но делать это желательно сразу же, не затягивать. Мне йод не помог. Нужно было срочно снимать воспаление. А как? Начала искать рецепты народной медицины:


Капустный лист. Дешево и “сердито”, как гласит пословица. Купила в магазине вилок капусты. Дома его “раздела”, листы хорошо промыла, срезала уплотнение посередине листа, сделала небольшие надсечки на нем, помяла, чтобы лучше отходил сок и на ночь приложила к больному месту. Лист накрыла обыкновенным целлофановым пакетом. Закрепить его можно просто трусиками или завязать каким-нибудь длинным шарфом. Здесь можно пофантазировать. Процедуру делала неоднократно. Не мой случай. Воспаление немного спало и все. Шишка не уменьшилась. Пробую дальше.


Мед и ржаная мука. Взяла чайную ложку меда и добавила ржаную муку. Муку добавляла до тех пор, пока не получилась твердая лепешка. Ее я положила на ватный диск и лейкопластырем прикрепила к попе. Опять сверху пакетик и закрепила вышеуказанным способом. Сделала 5 таких процедур. А воз и ныне там. Вообще, если заглянуть в интернет, можно найти множество рецептов и народных и медицинских. Но мне как-то уже стало не по себе. В душе поселился страх. Ведь все это могло обернуться заражением крови… Я решила обратиться все-таки к медицине.


Гепариновая мазь. Мазала 3 раза в день. Просто втирала и все. Прошло еще 5 дней. Сильной боли уже не было, но уплотнение в размерах так и не уменьшилось.
И тут на работе в случайной беседе с сотрудницей я услышала, что в таких случаях хорошо помогает деготь. Но он должен быть натуральным, с живых деревьев. Я вспомнила своего доброго приятеля, который проработал всю жизнь егерем.
К моему счастью у него сохранилась маленькая баночка такого дегтя. Я начала им мазать свою шишку. Точнее сказать, делала такой же компресс, как с медом, только без муки. И уже через 3 таких процедуры, уплотнение подтянулось ближе к поверхности кожи и приобрело форму острого наконечника. Если честно, я была напугана. И сразу же прекратила его использовать.


Но процесс было уже не остановить. По прошествии 2-х дней у меня прорвало шишку и из большого отверстия стал выходить гной. Я прикрепляла еще несколько дней кашицу измельченного алоэ. Когда все вытянуло, ранка постепенно заросла. И на этом мои мучения закончились. Так же закончился и деготь. Но эта история произошла со мной 3 года назад.
И вот опять та же самая проблема. Только сейчас уколы ставила мне моя мама. И будет справедливо, если Вы спросите:” А что же ты дорогая, попу свою опять доверяешь не специалисту? И ни чему-то тебя не научил прошлый опыт!” Отвечу следующим образом. Чтобы получить рецепт и направление в стационар, лично у нас в Комсомольске-на Амуре, дело совсем непростое.
Недавно я попробовала записаться на прием к неврологу. Стояла в очереди 3 месяца. И в результате от врача получила только мази и таблетки.Тогда я решила сходить к платному неврологу. За один прием заплатила 1600 руб. В результате еще 1 месяц ждала очередь на МРТ, затем прошла еще две платных процедуры, заплатив за одну 2700 руб, за другую 1200 руб, без которых нельзя было ставить уколы. Наконец то сделала блокаду и успокоилась…На целых 3 месяца. Ну вот и посудите сами. Нога болит сегодня, а на работу уже завтра. И квалифицированный медицинский работник рядом не проживает. Вот и приходится обходиться своими силами.
Итак, после укола у меня опять образовалась шишка. На сей раз, я не стала затягивать, и пошла сразу же в аптеку. Провизор посоветовала мне ту же гепариновую мазь. Я попыталась ей возразить. Ведь у меня уже был опыт ее использования. Но девушка выслушала меня и обьяснила, как правильно ей пользоваться, чтобы достигнуть нужного эффекта. Речь ее была настолько убедительна, что я решила попробовать это средство еще раз.
Вместе с мазью приобрела и лейкопластырь, размером 3X500см. Предпочла взять его рулоном, так как предстояла не одна процедура. Придя домой, разложила все на столе. А именно:
- гепариновую мазь;
- лейкопластырь;
- ножницы;
- ватный диск;
- пакетик или пищевую пленку.


Отрезала 2 полоски лейкопластыря длиной 13-14 см каждая. Наложила их одна на другую крест на крест. Посередине поместила обыкновенный ватный диск. На него из тюбика выдавила гепариновую мазь. Тут уже смотрите сами, чтобы не переборщить, а то все будет вытекать. На стол поставила небольшое зеркало, повернулась к нему попой и без проблем прилепила одновременно все данное “сооружение”. Сверху наложила пакетик, и одела трусики.
Если вы делаете компресс на ночь, то лучше еще обмотаться каким-нибудь платком или шарфом. Это нужно для большего эффекта “сауны”. Если есть возможность, саму повязку не снимайте 2-3 дня. Ну или делайте ее каждый раз на ночь, если не хотите или не можете ходить с ней весь день. Есть противопоказания. Поэтому прежде, чем использовать данную мазь, внимательно прочитайте инструкцию.
И вот тут возникает вопрос. А для чего это все? Ведь гепарин, следуя инструкции, надо просто втирать в больное место?. В чем же секрет? Оказывается сам эффект и заключается в создании сауны, чтобы вещество “гепарин” быстрее и надежнее всасывалось в нужное место.
Мне тюбика 25 гр. хватило на 6 процедур. И шишка моя, к моему великому изумлению, рассосалась без проблем. Может быть я в этот раз просто все сделала вовремя, а может быть и на самом деле это такая действенная мазь, если использовать ее именно при таком раскладе. Не знаю. Но факт на лицо. Чему я безмерно рада.
Бесспорно, уколы должны ставить медицинские специалисты, рецепты выписывать врачи. Но, в крайних случаях, если нужно срочно оказать помощь, то необходимо соблюдать все санитарно-гигиенические требования при введении препаратов, дабы избежать появления коварных уплотнений. А если все-таки такое произошло, то незамедлительно нужно использовать, как народные средства, так и медицинские для их рассасывания. Не помогает? Тогда сразу надо идти на прием к врачу, чтобы не допустить заражения крови!
А я желаю Вам здоровья! И чтобы у Вас никогда не возникали подобные проблемы.
А если все-таки Вы их не избежали, то поделитесь своим опытом в комментариях.
Одним из распространенных путей введения лекарственного средства является инъекционный. С техникой внутримышечных уколов знаком практически каждый человек. Эта манипуляция позволяет ускорить всасывание препаратов и обеспечить хороший терапевтический эффект.
Многие сталкивались с таким неприятным последствий, как шишка после уколов на ягодице. Что делать, чем рассосать больной постинъекционный инфильтрат и как избежать его появление. Обо всем этом можно узнать из статьи.
- Причины образования
- Частые ошибки самостоятельного выполнения уколов
- Когда следует обратиться ко врачу
- Методы лечения
- Медикаментозные средства
- Народные методы
- Профилактика
Причины образования
Внутримышечная инъекция – это лечебная процедура, направленная на попадание медикаментозного препарата в организм, путем введения его в мышечные ткани. Наиболее подходящими местами для уколов являются крупные мышцы: ягодичные, бедренные, брюшного пресса, плечевые.
В домашних условиях чаще всего используется введение лекарства в мышцы бедра и ягодиц. Первый метод больше подходит для самостоятельных инъекций и требует особой сноровки. Второй технически несложен, но самостоятельно ввести препарат в ягодицу достаточно сложно.
Преимущество внутримышечных инъекций перед другими способами введения лекарств в организм следующие:
- терапевтический эффект от препарата достигается за небольшой промежуток времени,
- относительная безболезненность,
- простота выполнения,
- отсутствие влияния активных веществ медикамента на слизистую пищеварительного тракта,
- возможность введение лекарства человеку в бессознательном состоянии,
- физиологичная лекарственная форма растворов,
- оптимальная концентрация основного вещества.
Самым распространенным побочным эффектом внутримышечных уколов являются болезненные уплотнения в области введения. Поэтому вопрос о том, что делать, если остались шишки на попе после уколов остается актуальным уже долгое время. Но для того чтобы определиться, как убрать их, нужно выяснить причину их формирования.
Причины, почему образовалась болезненная шишка после укола в ягодицу, могут быть разделены на 2 группы:
- Связанные с нарушением техники постановки уколов.
- Обусловленные индивидуальными особенностями организма.
Факторы, относящиеся ко второй группе, не зависят от того, как и каким препаратом выполнена процедура и являются строго специфическими.
К ним относятся:
- толщина подкожно-жирового слоя,
- расположение крупных сосудов,
- склонность к аллергическим реакциям,
- скорость основного обмена веществ,
- повышенная кровоточивость,
- болевая чувствительность.
При избыточном подкожно-жировом слое даже при правильно подобранной длине иглы лекарство не всегда попадает в мышцу. При этом оно распределяется по рыхлой клетчатке с образованием инфильтрата.
При попадании иглы в крупный сосуд происходит его повреждение с выходом крови в окружающие ткани.
Образующаяся шишка сопровождается видимым кровоизлиянием на коже. Такие инфильтраты долго не рассасываются и образуют застарелые шишки, которые со временем формируют кисты или соединительнотканные образования.
При аллергической реакции в месте введения образуется воспалительный очаг, вызванный активизацией иммунных комплексов, реагирующих на чужеродный агент. При этом в месте укола образуется участок гиперемии или папулезных высыпаний, сопровождающихся зудом.
Такие постинъекционные инфильтраты образуются нечасто, так как аллергическая реакция в большинстве случаев имеет генерализованный характер из-за попадания аллергена в системный кровоток.
У ослабленных или пожилых людей скорость основного обмена снижена и процесс всасывания активного вещества происходит медленно. В результате этого в месте инъекции образуется болезненная шишка.
При повышенной кровоточивости, которая может быть обусловлена множеством причин, при небольшой травматизации сосуда происходит массивное кровоизлияние, которое формирует подкожную гематому.
При низком болевом пороге пациент чрезмерно сжимает мышцу, происходит рефлекторный спазм сосудов. Это затрудняет не только саму манипуляцию, но и значительно замедляет всасывание вещества.
Частые ошибки самостоятельного выполнения уколов
Индивидуальные особенности человека хоть и являются причиной того, что остались постинъекционные инфильтраты, но вызывают подобное осложнение крайне редко. В то же время технические погрешности выполнения инъекции являются основным фактором почему после укола образовалась шишка.
К тому, что образовалась шишка внутри тканей ягодицы, приводят такие распространенные ошибки, как:
Частая ошибка – это протирание иглы ватой, смоченной раствором спирта. Мелкие волокна остаются на игле и, попадая внутрь, вызывают развитие инфильтратов.
К причинам образования шишек относят использование тупой иглы. Это может быть заводской брак или ее затупливание при наборе и растворении лекарства. Происходит травмирование и разрыв тканей с образованием гематомы.
Когда следует обратиться ко врачу
В большинстве случаев постинъекционные инфильтраты рассасываются самостоятельно в течение недели. Но иногда вмешательство врача необходимо из-за высокого риска развития осложнений.
Консультация специалиста обязательна, если:
- Инфильтраты не проходят и не имеют тенденции к исчезновению в течение двух недель.
- Болезненная шишка образовалась у ребенка.
- Появились признаки нагноения.
- Гематома занимает более половины площади ягодицы.
- Образование диаметром более 5 см.
Попадание инфекционных агентов в ткани ягодичной области может вызвать гнойное воспаление с образованием абсцесса или флегмоны. Осложнениями этих состояний является образование кист, некроз тканей и сепсис (при попадании гноеродных частиц в кровоток).
Признаками нагноения являются:
- выраженная отечность места инъекции,
- покраснение области,
- локальное повышение температуры,
- выраженная болезненность, пульсирующего, распирающего характера,
- из места укола выделяется гной,
- в этой области могут образоваться единичные или множественные гнойнички.
Появление на этом фоне высокой лихорадки, значительного ухудшения самочувствия, бледности кожи сигнализирует об активном гнойном процессе, требующим экстренной хирургической помощи.
А также консультация врача необходима в том случае, если после инъекции со стороны введения препарата отмечается болезненность по задней или боковой поверхности бедра, чувство онемения, покалывания в ноге. Это могут быть признаки повреждения седалищного нерва.
Методы лечения
Чем лечить шишки после уколов на ягодицах зависит от их величины и выраженности субъективных симптомов. Для лечения используются аптечные препараты, средства народной медицины, физиотерапевтические и хирургические методы.
Назначение физиотерапии требуется в редких случаях, когда инфильтрат не рассасывается длительное время, при этом отсутствуют признаки воспаления. Используется электрофорез с лидазой, химотрипсином, аппликации с озокеритом и парафином.
Медикаментозные средства
Аптечные средства очень популярны и эффективны для избавления от постинъекционных шишек. Перед тем как выбирать, чем мазать больное место, нужно убедиться, что нет гнойного воспаления. Консультации врача требуют случаи, когда мазь для рассасывания планируется применять у детей или беременной.
Если сильно болит и долго не проходит постинъекционный инфильтрат, то возможно применение таких мазей, гелей и кремов, как:
- Гепариновая (43-63р),
- Троксерутин (23-51р),
- Долобене (237-333р),
- Траумель (206-590р),
- Бадяга (13-69р),
- Арнигель (201-210р),
- Линимент по Вишневскому (22-31р),
- Синяк-OFF (130-149р),
- Индовазин (135-193р),
- Спонгилан (59-78р).
А также для избавления от шишек на ягодицах могут быть использованы компрессы с Фурацилином (44-61р), Спиртом (12-17р), Димексидом (33-47р). Смоченную в растворе ткань прикладывают к области повреждения, сверху накрывают полиэтиленом или лоскутом клеенки.
Далее идет теплоизолирующий слой ваты или свернутого в несколько раз махрового полотенца. Оставляют компресс на 2 часа. При использовании спирта на кожу желательно нанести слой вазелина или жирного крема для того, чтобы избежать ожога.
Народные методы

Народные средства часто используются для решения описываемой проблемы. Причем домашние методы не уступают аптечным средствам, но их применение также желательно согласовать с врачом.
Наиболее действенны и просты в приготовление такие способы избавления от постинъекционных шишек, как:
- Лист (не верхний) свежей белокочанной капусты сполоснуть водой, обсушить и зафиксировать у больного места. Оставить на ночь.
- Свежесрезанный лист алоэ разрезать вдоль и приложить мякотью к болезненному инфильтрату. Сок листьев алоэ можно использовать для приготовления компресса.
- Кожуру сваренного картофеля измельчить, смешать с чайной ложкой пищевой соды и меда. Смесь прикладывать к пораженному участку.
- Свежесобранный лист подорожника промыть и мелко нарезать. Полученную массу прикладывать к месту уплотнения на 3 часа ежедневно.
- Луковицу средних размеров измельчить и смешать с 1 стол.л. меда и порошка из сушеного подорожника. Подогреть смесь на водяной бане до однородного смешивания. Использовать для компрессов дважды в день.
Профилактика
Для того чтобы избежать возникновения постинъекционного инфильтрата важно соблюдать технику постановки внутримышечных уколов. Описанные ниже рекомендации позволят снизить вероятность осложнений уколов. Для правильного выполнения внутримышечной инъекции в ягодицу необходимо:
- Прибегать к процедуре только по назначению врача.
- Четко следовать инструкции по применению к препарату.
- Для набора и разведения растворов использовать отдельную стерильную иглу.
- Строго соблюдать правила асептики и антисептики.
- Следить за полным растворением препарата в растворителе.
- Подогревать раствор (в руке) перед введением.
- Удалять пузырьки воздуха из корпуса шприца и иглы.
- Обрабатывать место укола дважды раствором антисептика.
- Выполнять прокол строго в верхнем наружном квадранте ягодицы.
- Чередовать стороны для инъекций.
- Иглу использовать длиной не менее 8-10 см (для взрослого).
- Прокол совершать уверенным быстрым движением строго перпендикулярно.
- Инъекцию проводить при положении пациента лежа на животе или на боку.
- Перед введением препарата оттянуть поршень шприца для того, чтобы исключить попадание в сосуд (особенно это касается масляных растворов).
- Лекарство вводить медленно.
- После удаления иглы обработать место антисептиком и провести легкий массаж.
Постинъекционные инфильтраты возникают часто и в большинстве случаев связаны с нарушением техники введения препарата. Лечение подобного осложнения несложно и эффективно.
В редких случаях, когда образуются болезненные большие шишки или происходит их нагноение может потребоваться помощь врача. При необходимости терапии инъекционным способом важно овладеть техническими тонкостями процедуры.
Читайте также:


