Синдром поражения черепных нервов и ствола мозга
Синдромы поражения ствола мозга включают симптомы поражения среднего мозга, моста мозга, продолговатого мозга,
Синдромы поражения среднего мозга. Симптомы, связанные с поражением глазодвигательного нерва (наружная, внутренняя, тотальная офтальмоплегия), блокового нерва (сходящееся косоглазие, двоение в глазах при взгляде вниз). Четверохолмный синдром: повышение установочных рефлексов, парез взора вверх или вниз, вертикальный нистагм, дискоординация движений глазных яблок, офтальмоплегия, горизонтальный нистагм, синдром Нотнагеля (нарушение равновесия, слуха, паралич глазодвигательных мышц, хореические гиперкинезы), парезы и параличи конечностей, мозжечковие расстройства, децеребрационная ригидность, связанная с поражением мезэнцефальных центров регуляции мышечного тонуса ниже красного ядра.
Синдром красного ядра: интенционный гемитремор, гемигиперкинез, синдром Клода (нижний синдром красного ядра) - поражение гдазодвигательного нерва на стороне очага, на противоположной стороне интенционный гемитремор, гемиатаксия. Синдром Фуа (верхний синдром красного ядра)—интенционный гемитремор, гемигиперкинез.
Синдром черного вещества характеризуется пластической мышечной гипертонией, развитием акинетико-ригидного синдрома.
Тегментальный синдром: гомолатерально—атаксия, синдром Горнера, тремор, миоклонии, контралатерально—гемигипестезия нарушение четверхолмных рефлексов — быстрых ориентировочных движении в ответ на неожиданные зрительные и слуховые раздражения (старт - рефлексы).
Синдромы поражения моста мозга включают симптомы, связанные с поражением ядер V, VI, VII и VШ нервов, медиальной петли, пирамидного пути, заднего продольного пучка, наблюдаются параличи мышц, иннервируемых лицевым и отводящим нервами, парезы или параличи взора (мостовой центр взора, задний продольный пучок), нарушения чувствительности на лице, выпадения слуха, вестибулярные расстройства, вегетативно-трофические нарушения—гипертермия, расстройство сфинктеров, нарушение потоотделения, судороги, горметония.
При локализации поражения в области мостомозжечкового угла наблюдаются симптомы со стороны VII, VIII, реже VI и V нервов, мозжечковые расстройства; на противоположной стороне — спастическая гемиплегия.
Синдром поражения продолговатого мозга включает симптомы поражения ядер IX, X, XI и XII нервов, нижней оливы, спиноталамического пути, ядер Голля, Бурдаха, пирамидного и нисходящих экстрапирамидных путей, нисходящих симпатических волокон к цилиоспинальному центру, путей Флексига и Говерса.
Могут наблюдаться гемипарезы, тетрапарезы или параличи конечностей, при локализации очага в области пирамидного перекреста - альтернирующая гемиплегия (паралич руки на стороне поражения, ноги—на противоположной стороне); расстройство чувствительности: гемианестезия, альтернирующая гемианестезия; при локализации поражения в латеральных отделах спинного мозга— диссоциированные выпадения поверхностной чувствительности на противоположной половине тела, при локализации поражения в медиальных отделах продолговатого мозга— диссоциированные расстройства глубокой чувствительности с одной или обеих сторон. Выявляются также нарушения координации, движений на стороне очага, синдром Бернара—Горнера. Поражение каудального отдела продолговатого мозга сопровождается нарушением дыхания (паралич дыхания, нарушение ритма и частоты дыхания), сердечно-сосудистой деятельности.Бульбарный и псевдобульбарный синдром.
Методика исследования координаторной системы:
Используются тесты на определение статической атаксии, динамической атаксии, дисметрии, асинергии, исследования мышечного тонуса.
Для определения статической атаксии используется проба Ромберга: ноги вместе, руки по швам, голову ровно, глаза закрыть – оценивается устойчивость. Руки перед собой вытянуть на уровне плеч, глаза закрыть. Усложняется поза – пятка одной ноги приводиться к носку другой. Оценивается устойчивость в позе Ромберга.
Используются пробы на оценку походки:
Походка по одной линии, приставляя пятку к носкам.
Возможность фланговой походки.
Пробы на определение динамической атаксии: руки перед собой, закрываем глаза, достаем указательным пальцем кончик носа. Оценивается попадание, мимо попадание, наличие инверсионного тремора. Аналогично указательная проба: одной и другой рукой дотрагиваются кончика молоточка.
Проба на асинергию. Адиадохокинез оценивается: руки перед собой, делается вращательное движение кистями типа вращения и вкручивания лампочек. Оценивается скорость и симметричность движений.
Проба на дисметрию: руки перед собой, ладони вверх-вниз, затем чуть быстрее. Следующая проба на дисметрию – пробаШильдера: руки перед собой, поднимается правая рука вверх, а затем опускается до уровня левой руки. Затем другой рукой.
При поражении мозжечковой системы у человека исследуется нистагм. При поражении мозжечка чаще наблюдается горизонтальный нистагм.
Оценивается состояние речи (сказать 333 кавалерийская дивизия). При поражении мозжечка речь будет не плавная, прерывистая, скандированная.
В положении лежа исследуются пробы на динамическую атаксию в ногах: нужно поднять правую ногу и поставить правую пятку на колено левой ноги, затем проводиться вниз по ноге. Оценивается наличие мимо попадания и соскальзывания. Тоже самое другой ногой.
Проба на асинергию – асинергический феномен Бабинского. Лежа пациент скрещивает руки и садится: при поражении мозжечка наблюдается поднятие ног, а не верхней части тела.
Проба на отсутствие обратного толчка. При поражении мозжечка пациент бьёт кулаком себя в грудь (см. видео).
Исследуется мышечный тонус путем пальпации мышц и пассивных движений в мелких, и затем крупных суставах. При поражении мозжечка наблюдается мышечная гипотония.
3.Задача:
1.Ведущий синдром — генерализованные малые припадки типа абсансов
2. Топический диагноз - патологический очаг локализуется в медио-базальных отделах лобной
3. Клинический диагноз: Эпилептическая болезнь.
4. Лечение: противосудорожная терапия (депакин, топомакс, ламотриджин).
5. Проф: рациональный режим труда и отдыха, исключение алкоголя, норм сон, регулярный прием противосудорожных препаратов.
1. Черепно-мозговая травма тяжелой степени. Клиника, диагностика, лечение, клинические проявления последствий ЧМТ.
ЧМТ тяжелой степени сопровождается -Длительная утрата сознания, кома различной степени, наличие стволовых расстройств => грубые нарушения жизненно важных функций.
тяжелая — ушибу мозга тяжелой степени, диффузному аксональному повреждению и острому сдавлению мозга.
При ушибе тяжелой степени на КТ определяются зоны неоднородного повышения плотности (чередование участков повышенной и пониженной плотности). Перифокальный отек головного мозга сильно выражен. Формируется гиподенсивная дорожка в область ближайшего отдела бокового желудочка. Через нее происходит сброс жидкости с продуктами распада крови и мозговой ткани.
Для диффузного аксонального повреждения головного мозга типично длительное коматозное состояние после черепно-мозговой травмы, а также ярко выраженные стволовые симптомы. Коме сопутствует симметричная либо асимметричная децеребрация или декортикация как спонтанными, так и легко провоцируемыми раздражениями (например, болевыми). Изменения мышечного тонуса весьма вариабельны (горметония или диффузная гипотония). Типично проявление пирамидно-экстрапирамидных парезов конечностей, в том числе асимметричные тетрапарезы. Кроме грубых нарушений ритма и частоты дыхания проявляются и вегетативные расстройства: повышение температуры тела и артериального давления, гипергидроз и др. Характерной особенностью клинического течения диффузного аксонального повреждения мозга является трансформация состояния пациента из продолжительной комы в транзиторное вегетативное состояние. О наступлении такого состояния свидетельствует спонтанное открывание глаз (при этом отсутствуют признаки слежения и фиксации взора).
КТ-картина диффузного аксонального поражения мозга характеризуется увеличением объема мозга, в результате которого под сдавлением находятся боковые и III желудочки, субарахноидальные конвекситальные пространства, а также цистерны основания мозга. Нередко выявляют наличие мелкоочаговых геморрагий в белом веществе полушарий мозга, мозолистом теле, подкорковых и стволовых структурах.
Сдавление головного мозга
На КТ определяют двояковыпуклую, реже плоско-выпуклую ограниченною зону повышенной плотности, которая примыкает к своду черепа и локализируется в пределах одной или двух долей. Однако, если источников кровотечения несколько, зона повышенной плотности может быть значительного размера и иметь серповидной форму.
При поступлении в реанимационное отделение пациента с черепно-мозговой травмой необходимо провести следующие мероприятия:
Осмотр тела пострадавшего, во время которого обнаруживают либо исключают ссадины, кровоподтеки, деформации суставов, изменения формы живота и грудной клетки, крово- и/или ликворотечение из ушей и носа, кровотечение из прямой кишки и/или уретры, специфический запах изо рта.
Всестороннее рентгеновское исследование: череп в 2х проекциях, шейный, грудной и поясничный отдел позвоночника, грудная клетка, кости таза, верхних и нижних конечностей.
УЗИ грудной клетки, УЗИ брюшной полости и забрюшинного пространства.
Лабораторные исследования: общий клинический анализ крови и мочи, биохимический анализ крови (креатинин, мочевина, билирубин и т.д.), сахар крови, электролиты. Данные лабораторные исследования необходимо проводить и в дальнейшем, ежедневно.
ЭКГ (три стандартных и шесть грудных отведений).
Исследование мочи и крови на содержание алкоголя. В случае необходимости проводят консультацию токсиколога.
Консультации нейрохирурга, хирурга, травматолога.
Лечение: ИВЛ, норм ВЧД, улучшение кровообр мозга, устранение возбуждения и судорог, контроль диуреза, норм гемодинамики, воспалнение ОЦК, вазопрессоры (допамин, добутамин, адреналин), гемотрансфузии при потери крови не менее 20-30%, поддержание АД выше 90, устранение болевой импульсации, дв возбуждения (реланиум, наркоз). Пострадавшему с нарушением сознания 8 баллов и менее по шкале Глазго показана интубация трахеи, благодаря которой поддерживается нормальная оксигенация. Угнетение сознания до уровня сопора или комы — показание к проведению вспомогательной или контролируемой ИВЛ (не менее 50% кислорода). С ее помощью поддерживается оптимальная церебральная оксигенация. Пациенты с тяжелой черепно-мозговой травмой (выявленные на КТ гематомы, отек мозга и т. д.) нуждаются в мониторинге внутричерепного давления, которое необходимо поддерживать на уровне ниже 20 мм рт.ст. Для этого назначают маннитол, гипервентиляцию, иногда — барбитураты. Для профилактики септических осложнений применяют эскалационную или деэскалационную антибактериальную терапию. Для лечения посттравматических менингитов используют современные противомикробные препараты, разрешенные для эндолюмбального введения (ванкомицин).
Симптомы поражения грудного отдела спинного мозга, синдром Броун-Секара. Методика исследования чувствительности, характеристика проводникового и сегментарного типов расстройств чувствительности.
Синдром Броун - Секара — симптомокомплекс, наблюдаемый при поражении половины поперечника спинного мозга: на стороне поражения отмечают центральный паралич (или парез) и утрату мышечно - суставной и вибрационной чувствительности, на противоположной — выпадение болевой и температурной чувствительности.
Этиология • Травмы и проникающие ранения спинного мозга • Нарушения кровообращения спинного мозга • Инфекционные и параинфекционные миелопатии • Опухоли спинного мозга • Облучение спинного мозга • Рассеянный склероз (склероз).
Патогенез • Корешковые и сегментарные расстройства на стороне повреждения • Проводниковые нарушения уровня поражения ниже.
Клиническая картина. В остром периоде — явления спинального шока (ниже уровня поражения отмечают полный вялый паралич и потерю всех видов чувствительности). В дальнейшем развиваются: • Спастический паралич (или парез) и расстройство глубокой чувствительности ниже уровня поражения на одноимённой стороне • На противоположной (здоровой) стороне происходит потеря болевой и температурной чувствительности до уровня повреждения по проводниковому типу • Развитие вялого пареза и сегментарная утрата чувствительности на уровне повреждения • Могут возникнуть атаксия, парестезии, радикулярные боли.
Лечение оперативное (декомпрессия).
Симптомы поражения: Сегментарный (диссоциированный) тип расстройства чувствительности – наблюдается при поражении чувствительного аппарата спинного мозга (задний рог, белая спайка, задний корешок, спинальный ганглий) и чувствительных ядер черепных нервов мозгового ствола, поражается только болевая и температурная чувствительность, глубокая – сохраняется.
Проводниковый тип расстройства чувствительности - наблюдается при поражении чувствительных проводящих путей, расстройства чувствительности обнаруживается книзу от уровня поражения; при этом глубокая чувствительность расстраивается на одноименной стороне, а поверхностная – на противоположной.
3. Задача:
1. Ведущий синдром — моторные джексоновские припадки
2. Топический диагноз — поражены нижние отделы передней центральной извилины слева.
3. Клинический диагноз: опухоль головного мозга в левой лобной доле.
4. Лечение: оперативное.
5. Реабилитация ЛФК, массаж, кинезиотерапия для правой руки, противосудорожная терапия (карбамазепин) под контролем ЭЭГ.
1. Миопатии: этиология, классификация, клиника, диагностика, лечение, прогноз.
Дегенеративные заболевания с приемущественным поражением нервно-мышечной системы. В их основе лежат прогрессирующие дегенеративные изменения в мышцах в отсутствии первичной патологии переферического мотонейрона.
Мышечные дистрофии – гр насслед заболев проявляющаяся нарастающей мышечной слабостью и атрофией. Первичное поражение мышц, но сохр дв нейроны.
Миодистрофия Дюшена – рецессивное сцепленное с Х заболевание, болеют мальчики. Начало заболевания в детском, чаще в юнешеском возрасте. Постепенное симметричное нарастание слабости мышц проксимальных отделов конечностей, тазового и плечевого пояса. Характерные симптомы: утиная походка, крыловидные лопатки, подчеркнутый поясничный лордоз. Рано выпадают коленные рефлексы, а затем и рефлексы плечевого пояса. Развитие псевдогипертрофии икроножных, дельтовидныхмышц, контрактур. Страдает сердечная мышца, снижение интеллекта.
Миодистрофия Эрба-Рота – передается по аутосомно-рецессивному типу. Начало заболевания 14-16 лет.Заболевание начинается с поражения мышц тазового пояса и проксимальных отделов ног или плечевого пояса. Страдают мышцы спины и живота. Характерны утиная походка, затруднение вставания из положения лежа и сидя, подчеркнутый поясгичный лордоз. Развитие контрактур и псевдогипертрофий. Интеллект сохранен.
Спинальные амиотрофии – прогрессирующая дегенерация мотонейронов с.м. передних рогов обусловленная дефектами прогрммируемой клеточной гибели.=>развитие вялого паралича и денервационной атрофии мышц.
Лечение направленно на поддержание мышечной силы, снижение темпов развития атрофии, предотвращение развития контрактур. Медикаментозно компенсировать энергетический дефицит, улучшить тканевой метаболизм, кровообр. Вит гр В А Е, а/к, оротат К, АТФ, рибоксин, трентал, ноотропил.
Дата добавления: 2018-02-18 ; просмотров: 4397 ;



7.3. СИНДРОМЫ ПОРАЖЕНИЯ СТВОЛА ГОЛОВНОГО МОЗГА
7.3.1. СИНДРОМЫ ПОРАЖЕНИЯ СРЕДНЕГО МОЗГА
Симптомы связаны с поражением ядер III и ΙV черепных нервов, слуховых ядер VΙΙΙ черепного нерва, покрышчно-спинномозгового тракта, лобно-мосто-мозжечкового и затылочно-мосто-мозжечкового путей, пирамидного пути, ядра черной субстанции, красного ядра, медиального продольного пучка и медиальной петли.
Синдром поражения четверохолмия
1. Парез взора вверх или вниз;
2. Вертикальный нистагм ;
3. Дискоординация движений глазных яблок ;
4. Офтальмоплегия ;
5. Синдром Нотнагеля (нарушение равновесия, слуха, паралич глазодвигательных мышц, хореические гиперкинезы);
6. Парезы и параличи конечностей;
7. Мозжечковые расстройства ;
8. Децеребрационная ригидность , связанная с поражением мезэнцефальных центров регуляции мышечного тонуса ниже красного ядра.
Синдром красного ядра :
1. Интенционный гемитремор;
2. Гемигиперкинез ;
а) Синдром Клода (нижний синдром красного ядра)
1. Поражение глазодвигательного нерва на стороне очага;
2. Интенционный гемитремор, гемиатаксия на противоположной очагу стороне;
б) Синдром Фуа (верхний синдром красного ядра)
1. Интенционный гемитремор, гемигиперкинез.
Альтернирующий синдром Вебера
1. Поражение глазодвигательного нерва на стороне очага;
2. Центральная гемиплегия на противоположной очагу стороне.
Альтернирующий синдром Бенедикта
1. Поражение глазодвигательного нерва на стороне очага;
2. Интенционный гемитремор, гемигиперкинез на противоположной очагу стороне.
7.3.3. Синдромы поражения продолговатого мозга
Обусловлены симптомами поражения ядер ΙХ, Х, ХΙ и ХΙΙ нервов, нижней оливы спиноталамического пути, ядер Голля и Бурдаха, пирамидного пути и нисходящих симпатических волокон к цилиоспинальному центру, путей Флексига и Говерса.
1. При локализации очага поражения в области пирамидного перекреста возникает альтернирующая гемиплегия (паралич руки на стороне поражения, ноги - на противоположной стороне).
2. Поражение каудального отдела продолговатого мозга сопровождается нарушением дыхания (паралич дыхания, нарушение ритма и частоты дыхания), сердечно-сосудистой деятельности.
3. Бульбарный синдром (поражение в области ядер ΙХ, Х и ХΙΙ черепных нервов) см стр.
Альтернирующий синдром Джексона
1. Периферический паралич ХΙΙ черепного нерва (паралич и атрофия мышц половины языка, девиация языка) на стороне очага;
2. Центральная гемиплегия на противоположной стороне.
Альтернирующий синдром Авеллиса
1. Поражение ядер ΙХ, Х и ХΙΙ черепных нервов (бульбарный паралич) на стороне очага;
2. Центральная гемиплегия на противоположной стороне.
Альтернирующий синдром Шмидта:
1. Поражение ядер ΙХ, Х, ХΙ, ХΙΙ черепных нервов (бульбарный паралич в сочетании с парезом и атрофией трапециевидной и грудинно-ключично-сосцевидной мышцы) на стороне очага;
2. Центральная гемиплегия на противоположной стороне.
Синдром Валленберга-Захарченко
Клинически выявляется при нарушении кровообращения в бассейне задней нижней мозжечковой артерии.
1. Паралич мягкого неба и голосовой связки (поражение n . ambiquus n . vagi ) на стороне очага;
2. Синдром Бернара-Горнера (поражение нисходящих симпатических волокон к гладким мышцам глаза) на стороне очага;
3. Вестибулярно-мозжечковые расстройства (поражение веревчатого тела) на стороне очага;
4. Расстройство поверхностной чувствительности на лице (nucl. tractus spinalis n . trigemini ) на стороне очага;
5. Альтернирующая диссоциированная гемианестезия (поражение волокон спиноталамического пути) на противоположной стороне.
Поражение ретикулярной формации ствола мозга
1. Нарушение сна и бодрствования , синдромом нарколепсии (приступы сонливости);
2. Катаплексия (приступообразная мышечная гипотония);
3. Расстройство дыхания и сердечной деятельности.
Нотнагеля синдром — сочетание мозжечковой атаксии с поражением глазодвигательных нервов (парез взора вверх, реже вниз, птоз, расходящееся косоглазие, мидриаз) и расстройством слуха (одно- или двусторонняя глухота), иногда гиперкинезами (хореиформным или. атетоидным). Наблюдается при поражении крыши среднего мозга (красное ядро, внутренние коленчатые тела, ядра III пары черепных нервов и др.).
Парино синдром — парез взора вверх, миоз, нарушения конвергенции, двусторонний птоз. Наблюдается при поражении четверохолмия.
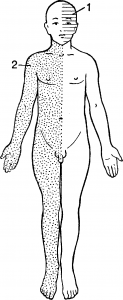
Рис. Схема расстройства чувствительности и движений при альтернирующих синдромах. 1 — на лице; 2 — на туловище.
Псевдобульбарный паралич развивается в случае двустороннего поражения пирамидных путей, связывающих кору с ядрами IX, X, XII пар черепных нервов. Нарушаются глотание и фонация (поперхивание, попадание пищи в нос, дисфония или афония), иногда функции жевательных и мимических мышц (вовлечение V—VII пар). Появляются рефлексы орального автоматизма: губной (при ударе молоточком по губам они вытягиваются в трубочку) и ладон-но-подбородочный (при штриховом раздражении ладони в области большого пальца появляется сокращение ментальных мышц на подбородке), приступы насильственного смеха или насильственного плача. Одним из признаков супрануклеарного поражения тройничного нерва является корнеомандибулярный рефлекс — отведение нижней челюсти в сторону —вниз при вызывании роговичного рефлекса.
Выделяют пирамидную (повышение сухожильных рефлексов, патологические рефлексы, парезы), экстрапирамидную (амимия, скованность) и мозжечковую (атаксия, ади-адохокинез) формы псевдобулъ барного паралича.
Этот синдром описан французским неврологом А. Жоффруа (1877), несколько позже X, Оппенгеймом (1886) и И. H. Филимоновым (1923) у больных с повторными расстройствами мозгового кровообращения.
Бульварный паралич наблюдается при поражении ядер IX, X, XII пар черепных нервов или самих нервов. Проявляется такими же клиническими симптомами, как и псевдобульбарный паралич (попадание пищи в нос, поперхивание, дисфония), но в области языка отмечаются атрофия и фибриллярные подергивания. Иногда могут вовлекаться ядра V и VII нервов и к вышеназванным симптомам присоединяются нарушения жевания и мимики. Развивается бульбарный паралич при процессах в нижней части мозгового ствола (опухолях, боковом амиотрофиче-ском склерозе, полиомиелите и др.).
Симптомокомплекс булъбарного паралича выделен французским неврологом Дюшенном в начале второй половины XIX века.
Альтернирующие параличи (греч. alternus — перекрестный) возникают при односторонних поражениях ствола мозга На стороне локализации очага отмечается периферический паралич или парез одного или нескольких черепных нервов, на противоположной стороне — проводниковые расстрой ства — гемиплегия, гемипарез, гемианестезия (рис.). Они разделяются в зависимости от уровня поражения ствола на синдромы продолговатого мозга, моста мозга и ножки мозга.
Альтернирующие синдромы продолговатого мозга следующие.
Синдром Джексона. Развивается при очагах в области ядра подъязычного нерва (XII пара). На стороне поражения наблюдаются периферический паралич или парез половины языка, на противоположной стороне — проводниковые нарушения (спастическая гемиплегия или гемипарез, гемианестезия).
Синдром Тапиа — на стороне очага сочетанное поражение ядер подъязычного (XII пара) и языкоглоточного (XI пара) нервов (паралич половины языка, трапециевидной и грудино — ключично — сосковой мышц), на противоположной стороне — проводниковые нарушения (спастическая гемиплегия или гемипарез, гемианестезия).
Синдром Авеллиса. Развивается при вовлечении в процесс двигательного ядра блуждающего и языкоглоточного нервов (X, XI пары). На стороне очага имеет место периферический парез мягкого неба, язычка, голосовой связки, на противоположной стороне — проводниковые нарушения (спастическая гемиплегия, гемианестезия).
Синдром Шмидта. Наблюдается при более массивных очагах в стволе с вовлечением ядер блуждающего, языкоглоточного, добавочного, а иногда и подъязычного нервов (X, IX, XI и XII пар). Следовательно, на стороне поражения может быть паралич или парез мягкого неба, голосовой связки, грудино-ключично-сосковой и трапе циевидной мышц, половины языка. На противоположно стороне — проводниковые нарушения.
Синдром Валленберга — Захарченко. Отмечается при поражении ядер блуждающего, языкоглоточного и тройничного нервов (X, IX и V пар), чувствительных, мозжечковых и симпатических путей. На стороне очага: паралич или парез мягкого неба и голосовой связки, расстройства чувствительности на лице по луковичному типу, симптом Горнера, нистагм, атаксия; на противоположной стороне — выпадение только болевой и температурной чувствительности (гемианестезия).
Синдром Бабинского — Нажотта имеет место при вовлечении в процесс нижней ножки мозжечка. На стороне очага имеют место мозжечковые симптомы (гемиатаксия, адиадохокинез, дисметрия, снижение мышечного тонуса) и симптом Горнера. На противоположной стороне —небольшие проводниковые расстройства.
Синдром Раймона. Развивается при очагах в нижних отделах ствола (с вовлечением в процесс чувствительного ядра тройничного нерва). Анестезия в области лица сочетается с гемианестезией на всей противоположной стороне тела. Иногда может быть расстроена только поверхностная чувствительность.
Альтернирующие синдромы моста мозга следующие.
Синдром Мийяра — Гюблера. Возникает при очагах в области ядра лицевого нерва. На стороне поражения отмечаются периферический паралич мимической мускулатуры лица, на противоположной стороне — проводниковые нарушения (спастическая гемиплегия, гемианестезия).
Синдром Фовиля. Характеризуется одновременным вовлечением в процесс лицевого и отводящего нервов (VI и VII пар), т. е. на стороне очага имеются сходящееся косоглазие и периферический паралич мимических мышц лица, на другой стороне — проводниковые нарушения (центральный гемипарез, гемианестезия).
Синдром Бриссо — Сикара. Наблюдается при процессах, раздражающих ядро лицевого нерва, т. е. на стороне очага отмечаются гемиспазм лицевых мышц, а на противоположной стороне — проводниковые нарушения.
Синдром Раймона — Сестана. Характеризуется поражением стволовых центров взора. На стороне очага находят паралич взора, на другой стороне — проводниковые нарушения.
Синдром Гаспарини. Отмечается вовлечение ядер тройничного, отводящего, лицевого и слухового нервов на стороне очага и проводниковые нарушения на противоположной стороне.
Альтернирующие синдромы ножки мозга следующие.
Синдром Вебера. Наблюдается при вовлечении в процесс ядра глазодвигательного нерва (III пара) с развитием периферического паралича этого нерва на стороне поражения (птоз, расходящееся косоглазие, мидриаз) и проводниковых нарушений на противоположной стороне.
Синдром Мокакова. На стороне очага — поражение глазодвигательного нерва (птоз), на противоположной стороне — более сложные проводниковые нарушения вследствие вовлечения пирамидных, чувствительных и экстрапирамидных волокон (гемипарез, гемианестезия, хореоатетоз).
Синдром Бенедикта. Очаг в этом случае расположен более дорсально, поэтому пирамидные и чувствительные системы в процесс не вовлекаются. На стороне поражения отмечаются периферический паралич или парез глазодвигательного нерва (птоз, расходящееся косоглазие, мидриаз), а на другой стороне — проводниковые экстрапирамидные нарушения (хореоатетоз, повышение тонуса по пластическому типу, гемигиперкинез).
Синдром Клодта. Возникает при вовлечении в процесс ядра глазодвигательного нерва и мозжечковых путей. На стороне очага — глазодвигательные расстройства (птоз, расходящееся косоглазие, мидриаз), на противоположной стороне — гемиатаксия, дисметрия, адиадохокинез.
Синдром Фуа. Имеет место в случае изолированного поражения красного ядра без вовлечения в процесс ядра глазодвигательного нерва. У больного на стороне, противоположной очагу поражения, находят сочетание проводниковых расстройств — мозжечковых, экстрапирамидных и чувствительных.
При локализации очага на стыке моста и ножки мозга наблюдаются еще два альтернирующих синдрома, протекающих с вовлечением ядер глазодвигательных нервов. Первый синдром: на стороне очага —парез или паралич только отводящего нерва, на противоположной стороне — легкий гемипарез, иногда с гемигипестезией. Второй синдром—на стороне поражения вовлекаются VI и III нервы одновременно, причем характерно частичное поражение глазодвигательного нерва (наружная офтальмоплегия); на противоположной стороне — гемипарез, гемигипестезия.
При локализации процесса в области перекреста пирамид (нижние отделы ствола мозга) развивается
синдром перекрестного паралича — паралич руки на стороне очага и паралич ноги на противоположной стороне.
Альтернирующие параличи развиваются главным образом при сосудистых нарушениях в области ствола: синдромы Джексона —при тромбозе передней спинальной артерии, Авеллиса и Шмидта — ветвей позвоночной артерии; синдромы Валленберга — Захарченко, Бабинского — Нажотта,
Раймона — нижней задней мозжечковой артерии; Мийяра — Гюблера, Фовиля, Бриссо — Сикара, Раймона — Сестана, Гас-парини — ветвей основной артерии; Вебера, Клодта, Бенедикта, Монакова, Фуа —при тромбозе ветвей задней мозговой артерии.
Процессы в области задней и средней черепных ямок могут проявляться синдромами Градениго, Редера, Гарсена, мостомозжечкового угла.
Градениго синдром — поражение отводящего и тройничного нервов на одной стороне. Резкие боли в лобно-височной области, невозможность отвести глаз кнаружи. Иногда могут вовлекаться лицевой, блоковой и глазодвигательный нервы. Наблюдается при переломах основания черепа и воспалительных процессах в области пирамидки височной кости.
Паратригеминалъныи синдром (Редера) — поражение первой ветви тройничного нерва (боли в области лба и виска) сочетается с симптомом Горнера (псевдоптоз, эно-фтальм, миоз). Отмечается чаще при опухолях средней черепной ямки.
Синдром мостомозжечкового угла — поражение слухового, лицевого и тройничного нервов на одной стороне (шум в ухе, снижение слуха, гипогевзия на соответствующей половине языка, периферический парез лицевого нерва, гипестезия на лице и др.). Наблюдается при опухолях и воспалительных процессах в области мостомозжечкового утла.
Гарсена синдром — одностороннее поражение черепных нервов, чаще всего XI, X, IX, VIII, VII, VI пар. Характерно, что в течение длительного времени отсутствуют повышение внутричерепного давления, а также проводниковые расстройства. Наблюдается при плоских стелющихся опухолях основания черепа, чаще всего саркоме.
Статья на тему Поражения мозгового ствола
Читайте также:


